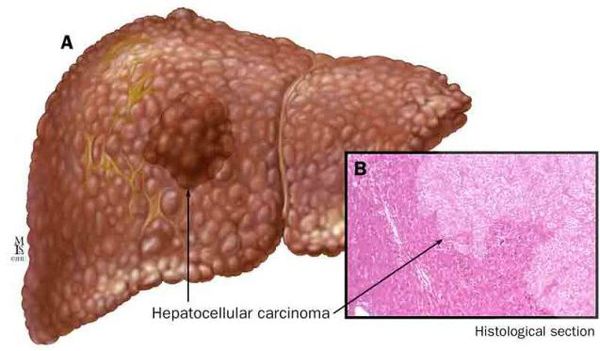
Что значит эхогенность повышена печени при узи
Эхогенность – что это такое и при каких болезнях изменяются эхографические признаки
Для выявления заболеваний внутренних органов в медицине используется ультразвуковая диагностика. Для понимания этого метода нужно знать, что такое показатели эхогенности и другие ультразвуковые признаки нормального или измененного органа.
Понятие об эхогенности
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
Эхогенность
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера:
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Гипоэхогенные
Эхонегативное образование имеет плотность ниже, чем здоровый орган. Такой признак наблюдается при воспалениях, появлениях полостей.
Эхогенность снижена при воспалении любого органа. При этом он увеличивается в размере. Такой признак наблюдается при гепатите, панкреатите, простатите.
Низкой эхогенностью обладают полости, содержащие воздух или жидкость. Они называются кистами, у них есть стенка, которая на снимке выглядит светлой. Внутри же обнаруживается темное пятно, потому что воздух или жидкость плохо отражают ультразвук.
Сниженная эхогенность типична для большинства злокачественных и доброкачественных опухолей. На снимке они имеют цвет более темный, чем окружающие ткани.
Низкой эхогенностью характеризуются фиброзные мастопатии. Доброкачественные опухоли молочной железы развиваются на фоне гормональных нарушений.
Равномерно низкая эхогенность внутри полости матки — признак эндометрита. Так называют воспаление слизистой матки.
Новообразования с низкой эхогенностью имеют различные формы, их контуры чаще расплывчатые. Гипоэхогенная эхоструктура бывает диффузной, когда поражается весь орган. При опухолях и кистах гипоэхогенность имеет локальный характер.
Смешанные
Некоторые патологические образования имеют смешанную эхогенность. Так выглядит начальная стадия цирроза печени, когда еще не вся здоровая ткань превратилась в рубцовую.
Гиперэхогенные включения в гипоэхогенной опухоли — это кальцинаты. Признак характерен для рака щитовидной железы или туберкулеза. Подобные изменения наблюдаются в поджелудочной железе при сахарном диабете.
Смешанная эхогенность наблюдается при гломерулонефрите — заболевании почек. Воспалительный процесс развивается только в части органа, а часть его остается здоровой.
Анэхогенные
Новообразования, которые поглощают ультразвук, называются анэхогенными. Такими свойствами обладают кисты, содержащие много жидкости. Чаще всего это паразитарные поражения печени. Они аваскулярные, то есть к ним не подходят кровеносные сосуды.
Тонкостенные анэхогенные образования, до половины заполненные жидкостью — абсцессы. Они появляются в результате гнойного воспаления органа. Абсцессы образуются в любом органе, чаще страдает печень или почка. На снимке абсцесс выглядит как темное пятно со светлой каемкой.
Анэхогенное содержимое появляется в щитовидной железе при диффузном зобе. Заболевание характеризуется разрастанием железистой ткани.
Зная о существующих типах эхогенных образований, что это такое и какими признаками они обладают, можно диагностировать заболевание у человека. Ультразвуковая диагностика обнаруживает даже малейшие изменения, что позволяет своевременно поставить диагноз. Благодаря этому, возможно провести лечение как можно раньше.
Что значит эхогенность повышена печени при узи
Саркоидоз:
• Выраженное огрубение эхо-структуры паренхимы.
• Гипоэхогенные мелкоузловые инфильтраты.
Мелкоузловые абсцессы или метастазы:
• Грубая зернистая гипоэхогенная структура.
• Сосуды визуализируются с трудом либо вовсе не определяются (компрессия со стороны сосудов ворот печени, печеночных вен).
Токсический жировой гепатоз, хронический токсический гепатит (индуцированный лекарственными препаратами или алкоголем): при увеличении тяжести заболевания и фиброзной трансформации печени формируются ее структурные изменения:
• В целом повышенная эхогенность. отдельные грубые эхо-сигналы.
• Акустическая тень имеется даже при минимальной глубине поражения.
• Беспорядочные изменения диаметра и невозможность визуализации печеночных вен и мелких венозных ветвей воротной вены.
• Появление дольчатости и зернистости контуров печени.
• Прогрессирующее увеличение диаметра воротной вены.
Тяжелый хронический гепатит со структурными изменениями или циррозом:
На заметку: эхо-структура и характер контуров печени зависят от протяженности изменений, степени фиброзной трансформации и этиологии цирроза. Вид сосудов ворот печени, присутствие асцита и размеры селезенки определяются тяжестью портальной гипертензии и активностью воспалительного процесса.
Диффузные метастазы или метастазы в печень на фоне химиотерапии, системные гематологические заболевания:
• Повышение эхогенности паренхимы.
• Дистальная акустическая тень (как при жировом гепатозе).
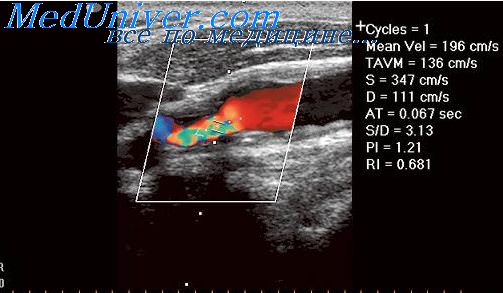
Результаты УЗИ исследования печени.
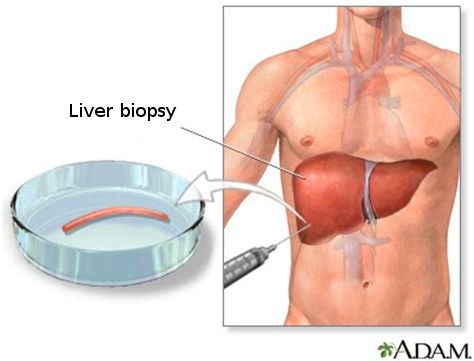
Роль ультразвукового исследования: ультразвуковое исследование не может заменить гистологического исследования, однако позволяет:
• Получить достоверные, ранее неизвестные данные.
• Сузить диапазон поиска при дифференциальном диагнозе
• При клинически заподозренном заболевании печени классифицировать его как диффузное или локальное, что нередко позволяет поставить более конкретный диагноз.
• Уменьшить или устранить потребность в проведении инвазивных эндоскопических процедур (лапароскопии).
• Поставить диагноз цирроза печени с точностью почти 80%.
Показания для гистологического исследования:
• Диагностика гепатита и оценка активности воспалительного процесса.
• Дифференциальный диагноз цирроза печени и сидероцирроза, алкогольного жирового гепатоза, диабетического или токсического лекарственного жирового гепатоза и болезней накопления.
Последующие исследования зависят от результатов ультразвукового и гистологического исследования:
• Данные, указывающие на жировой гепатоз:
— В случае, если клинические данные не противоречат результатам ультразвукового исследования, дополнительные тесты не требуются. В противном случае показана чрескожная биопсия печени под контролем УЗИ с целью дифференцирования с другими состояниями, характеризующимися аналогичной ульгразвуковой картиной: хроническим гепатитом, болезнью Гоше, токсическим гепатитом, неалкогольным стеатогепатитом (NASH), диффузной злокачественной инфильтрацией.
Лишь в отдельных случаях для подтверждения диагноза требуется слепая биопсия печени (после определения места для пункции при УЗИ) или лапароскопическое исследование.
• Подозрение на метастазы или необъяснимый асцит:
— Лапароскопия и гистологическое исследование.
— Ультразвуковое исследование: используются ЦДЭ, эхосонография с контрастированием и ТГВ.
— Другие методы диагностической визуализации, такие как КТ-ангиография и МРТ.
• Симптомы холестаза (например, склерозирующий холангит): выполняется ЭРХ.
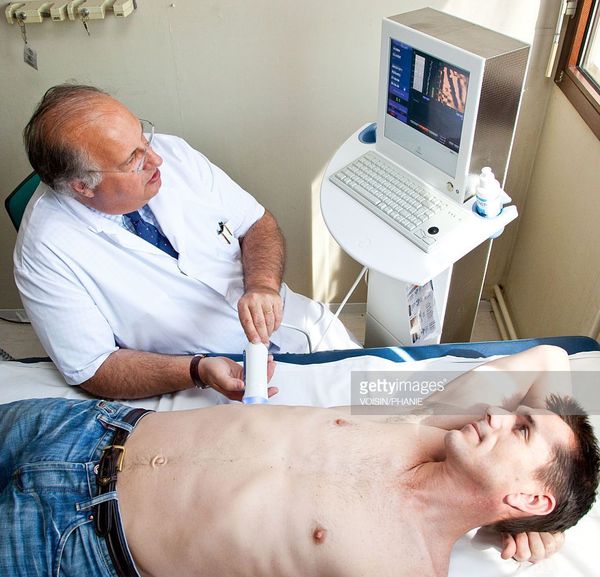
Что нужно знать пациенту об узи?
Эхография печени
По результатам исследования пишется заключение, расшифровкой которого занимается врач-онколог, хирург, терапевт, инфекционист, гастроэнтеролог. Только по данным УЗИ диагноз не устанавливается, и лечение не назначается.
Как проходит УЗИ?
Пациент должен лечь на кушетку и обнажить область грудины и брюшины. Специалист проводит датчиком по зоне подреберья.
Показатели нормы УЗИ изучает:
Принято делить печень на 8 сегментов и определять наличие или отсутствие патологий в каждом из них.
Показания к исследованию
Что означают наиболее часто встречающиеся термины?
Опухоли печени
• Гемангиома – образование повышенной плотности с четким контуром и хорошо просматриваемой акустической дорожкой. Располагается вблизи сосудов. Для уточнения диагноза врач может назначить ангиографию или компьютерную томографию.
• Рак печени – образование с нечетким контуром и неоднородной структурой, состоит из участков разной плотности. Если орган поражен циррозом, то участки плохо просматриваются. На помощь приходит допплер-метод. О злокачественности опухоли может говорить увеличение лимфоузлов, на более позднем сроке – смещение желчного пузыря. Также симптомами являются плеврит и малоподвижный кишечник.
• Метастазы отличаются от тканей печени плотностью. По УЗИ не определить, какой орган их вырастил. Отличительной особенностью этих патологий является наличие ободка пониженной плотности (гипоэхогенность) вокруг очага.
Характерные черты аномалий диффузного типа
Заболевания, провоцирующие изменения всего органа, а не его отдельных сегментов:
Поражение печени вирусным гепатитом эхография не выявляет. На это могут косвенно указывать:
• Увеличенные размеры органа, изменения его контуров, неоднородность структуры (острая фаза заболевания).
• Увеличенный размер, размытость сосудистого рисунка, нарушенная однородность (хронический гепатит).
Патологические изменения диффузного характера
Они свидетельствуют о наличии следующих заболеваний:
• Гепатит любого типа, в том числе аутоиммунный.
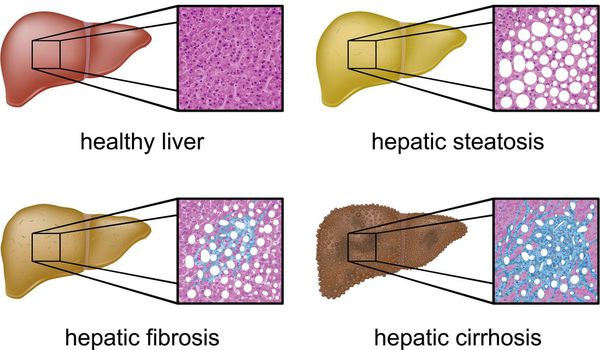
Характерные признаки циррозного поражения печени
На это заболевание указывают следующие симптомы:
• Структура органа напоминает мозаику из-за наличия в ней регенерирующих узлов.
• Размеры отличаются от нормы (это зависит от стадии болезни). Первоначально растет левая доля, затем хвостатая, после этого орган начинает уменьшаться.
• Ширина углов печени выше нормы.
• Увеличена селезенка и диаметр портальной вены.
• Контуры печени покрыты буграми и имеют округлую форму.
Цирроз диагностируется не только по результатам УЗИ. Наличие в животе асцита может указывать на развитие болезни, эхография назначается для подтверждения.
Как расшифровывается запись «белая печень»?
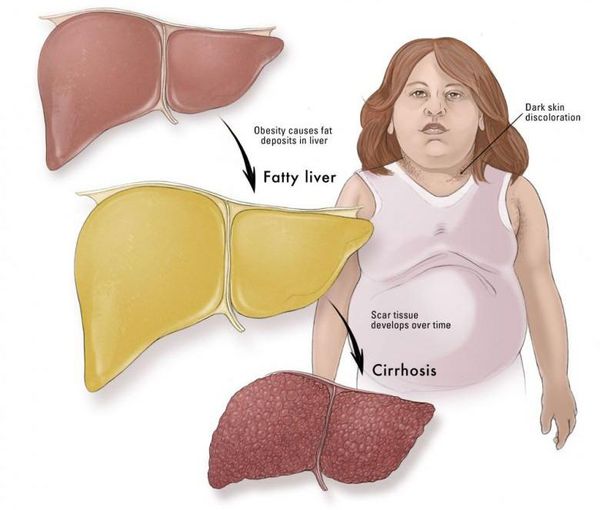
Наличие светлых участков говорит об их высокой эхогенности. Как правило, они состоят из жировых клеток, препятствующих проникновению ультразвуковых волн. В этом случае речь идет о жировом перерождении органа.
Ответы на наиболее часто задаваемые вопросы в случае возникновения заболеваний или патологий печени
Скриннинг печени проводится пациентам с гепатитом В и С, циррозным поражением печени и жителям тех регионов, в которых зафиксированы высокие показатели заболевания раком печени. Скриннинг аутоиммунного поражения печени необходим для обнаружения аутоиммунного гепатита и первичного билиарного цирроза. Представляет собой забор крови из вены, на основе которого выявляется наличие антител:
Функция эхографии во время пункции
С помощью аппарата определяется место введения иглы. После проникновения иглы в узел врач смотрит за изменениями изображения. Исчезновение образований говорит о том, что это были гемангиомы, а не злокачественные опухоли.
Стоимость исследования и места его проведения По врачебному направлению эхографию печени проводят в государственных лечебных учреждениях. Цена услуги минимальна или предоставляется бесплатно. В центрах широкого профиля и в частных клиниках цена исследования будет колебаться в пределах 700-1200 р.
Эхогенность
Эхогенность – характеристика ткани, определяемая при ультразвуковом обследовании. Эхогенность зависит от акустических свойств исследуемого органа (отражения, звукопроницаемости, преломления и поглощения звуковых волн). Это, в свою очередь, напрямую связано с морфологическим строением ткани. Например, чем меньше жидкости содержится в исследуемой структуре, тем выше ее эхогенность и наоборот, чем больше жидкости, тем ниже эхогенность.
Для каждого органа характерна своя эхогенность, а ее изменение, как правило, свидетельствует о патологиях в органах и тканях, которые развиваются из-за определенных заболеваний.
При ультразвуковом исследовании выявляются 4 вида объектов, отличающиеся по уровню эхогенности:
Специалист, проводящий УЗИ, знает, какой эхогенностью должен обладать тот или иной орган. Он определяет по цвету изображения на экране, здоров он или нет. Например, если эхогенность повышена, изображение органа будет более светлым, чем необходимо. А значит структура органа стала более плотной, что говорит о хроническом воспалении. При снижении эхогенности изображение будет более темным, что свидетельствует об отеке или остром воспалительном процессе.
Фосфоглив* —
1. Настоящая информация основана на исследованиях, проводимых ООО «Ипсос Комкон», и действительна по состоянию на декабрь 2016 года
2. Распоряжение правительства РФ от 28 декабря 2016 г. № 2885-р «Об утверждении перечней жизненно необходимых и важнейших лекарственных препаратов для медицинского применения на 2017 год»
3. Ивашкин В.Т., Бакулин И.Г., Богомолов П.О., Мациевич М.В. и др., 2017 г.
4. Бакулин И.Г., Бохан Н.А., Богомолов П.О., Гейвандова Н.И. и др., 2017 г.
5. Буеверов А.О., 2014 г.
6. Филимонкова Н.Н., Воробьева Ю.В., Топычканова Е.П., 2013 г.
7. Новикова Т.И., Новиков В.С., 2011 г.
8. Приказ МЗ РФ от 10.11.2011 г. № 1340н «Об утверждении Перечня лекарственных средств, отпускаемых по рецептам врача (фельдшера) при оказании дополнительной бесплатной медицинской помощи отдельным категориям граждан, имеющим право на получение государственной социальной помощи»
9. Приказ Минздрава РФ от 09.11.2012 N 772н «Об утверждении стандарта специализированной медицинской помощи при других заболеваниях печени»
10. Инструкция по медицинскому применению
11. И.Г. Никитин, И.Е. Байкова, В.М. Волынкина и соавторы, 2009г.
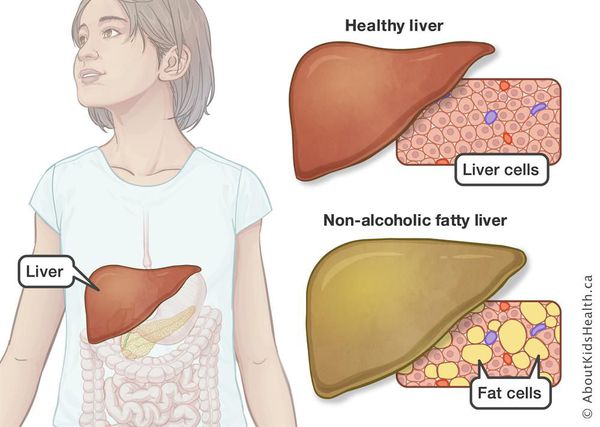
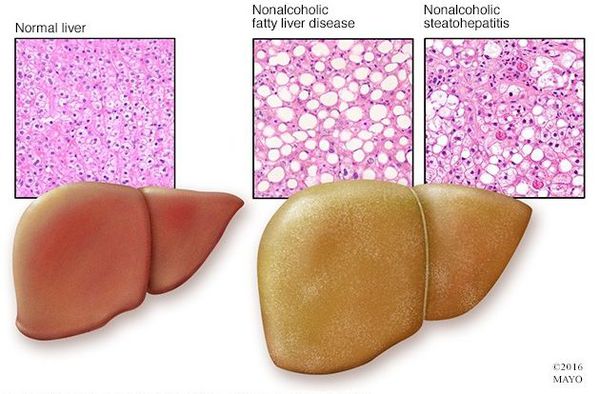
Что такое жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, врача общей практики со стажем в 14 лет.
Определение болезни. Причины заболевания
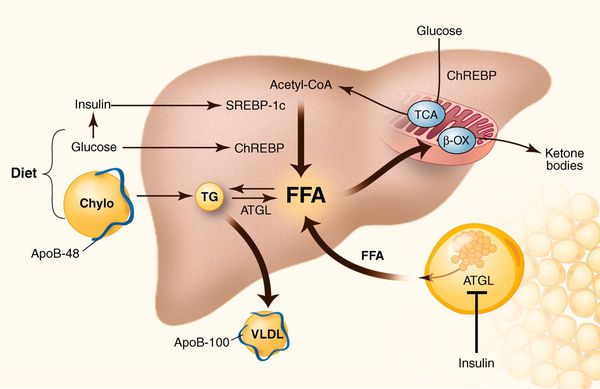
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
Все эти изменения неуклонно приводят к:
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией. [2] [3] [4]
В большинстве случаев НАЖБП развивается после 30 лет. [7]
Факторами риска данного заболевания являются:
Основными причинам развития НАЖБП являются: [11]
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %. [3]
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».
Часто НАЖБП сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени. [7]
Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид. [2]
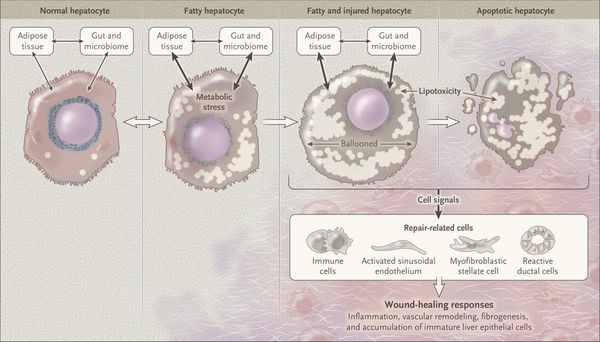
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз. [2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов. [7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt: [9] [10] [11]
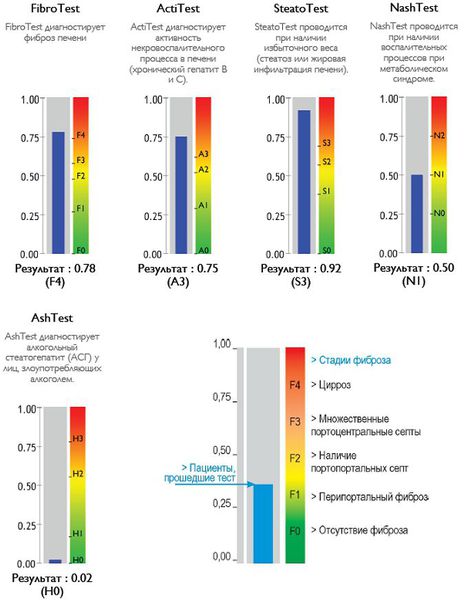
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному. [9] Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов. [7]
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
С учётом механизма развития заболевания разработаны схемы курсового лечения НАЖБП, направленные на восстановление структуры клеточных мембран, обменных и окислительных процессов внутри клеток печени на молекулярном уровне, очистку печени от внутриклеточного и висцерального жира, который затрудняет её работу.
В процессе лечения производится:
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
Курсовые программы лечения занимают от трёх до шести месяцев и подбираются в зависимости от степени выраженности метаболических нарушений. К ним относятся:
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.