Что означают маленькие красные точки на ногах
Кровоизлияние под кожей: причины появления петехии, когда это опасно
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/04/krovoizliyaniya-na-kozhe1.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/04/krovoizliyaniya-na-kozhe1.jpg?fit=825%2C550&ssl=1″ />
Кровоизлияние на коже, в виде сыпи, в медицине называют петехией. С этим явлением сталкиваются люди разных возрастов. В большинстве случаев, нет причин для беспокойств. Кожа в местах появления точек, не болит и не воспаляется. Однако иногда, все же лучше пройти обследование, чтобы понять истинную природу такой реакции организма.
Что представляют собой мелкие кровоизлияния на коже
Кровоизлияние под кожей образуется при разрыве капилляров. По причине малого количества крови в самых тонких сосудах, пятна будут иметь размер в пределах миллиметров. Обычно происходит единичная локализация таких точек. Человек не чувствует ухудшения самочувствия, и даже может не знать о наличии петехии на коже.
Чтобы понять, что сыпь на коже это повреждение капилляров, а не аллергия, достаточно надавить на то место – пятна не меняют цвет и не исчезают. Через какое-то время образования посветлеют, а затем исчезнут.
Самая распространенная причина появления
Самой частой причиной кровоизлияния является травма кожи и мягких тканей.
Петехии появляются вследствие:
При этом создается высокое давление, и стенки капилляров лопаются, высвобождая кровь, которая потом растекается под кожей. Такое состояние может быть вызвано и эмоциональным напряжением, во время плача или крика. С возрастом все ткани организма становятся менее прочными, поэтому случаи появления петехии учащаются.
Какие болезни провоцируют петехии
Болезни крови, такие как лейкоз и апластическая анемия, меняют ее состав, в частности, уменьшают образование тромбоцитов. При низкой свертываемости крови и слабости сосудов, происходит кровоизлияние, и раны заживают дольше. Петехии могут появиться на фоне и других болезней крови и органов, участвующих в кроветворении.
Еще одной причиной болезней сосудов могут быть аутоиммунные заболевания. Иммунная система, по неведомым причинам, начинает вести мнимую борьбу с клетками собственного организма. При длительной иммунной атаке начинается воспаление, которое разрушает сосуды.
Петехии могут возникнуть как следствие:
Также, временно, кровоизлияние может появиться, при:
Дефицит витаминов С и К приводит к петехиальной сыпи под кожей. Тогда кровоподтеки возникают в небольших количествах. Со временем, когда организм восстанавливается после болезни и повышается уровень содержания питательных веществ в потребляемых продуктах, появление петехии снижается.
Опасным состояние считается, когда больной заметил сыпь на теле, в совокупности с другими симптомами:
Кровоизлияние под кожей не должно пугать человека, если оно появляется не часто, в небольшом количестве, и отсутствуют другие признаки серьезных заболеваний. В противном случае рекомендуется пройти обследование в медицинском учреждении.
Васкулиты кожи
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
Лечение геморрагического васкулита
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Литература
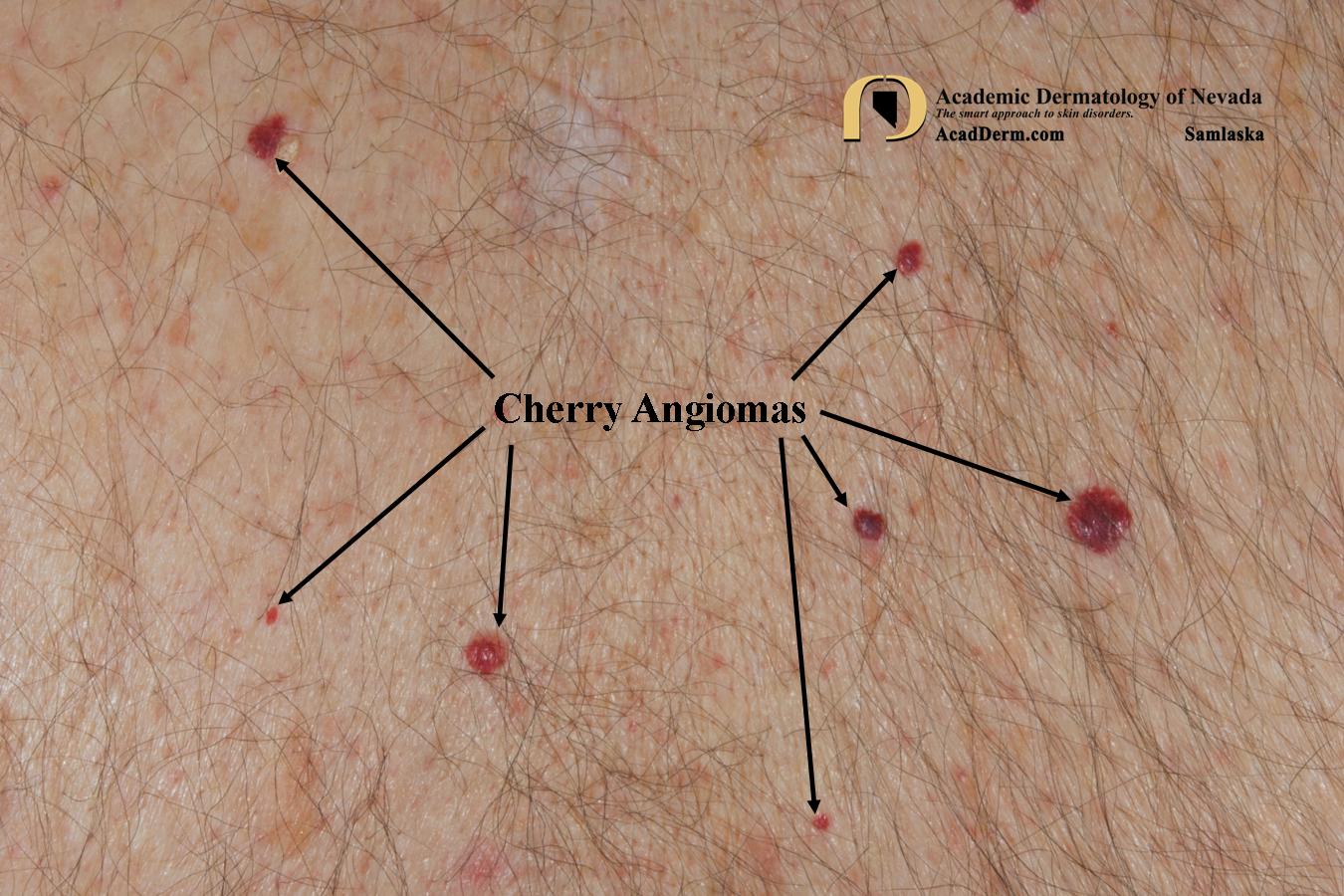
Маленькие красные точки на теле – что означают и как избавиться от пятнышек-ангиом
Любые новообразования на коже могут стать поводом для беспокойства. Безобидные родинки при определенных условиях способны перерождаться в злокачественные опухоли. В этом случае последствия могут быть самыми непредсказуемыми. Однако на теле человека образуются не только родинки, но и папилломы, кератомы, бородавки, кондиломы и ангиомы. Последние – красные пятнышки, немного выступающие над кожным покровом. Они напоминают крупную гематому – скопление крови под кожей, которое образуется вследствие повреждения кровеносных сосудов. Однако время идет, а ангиомы никуда не исчезают, в отличие от обычных синяков. Стоит ли беспокоиться, если на теле вдруг появились подобные новообразования? Чем ни отличаются от обычных красных точек? Почему они вообще возникают и как безопасно от них избавиться? Будем искать ответы на эти вопросы вместе.
Что представляют собой ангиомы?
Ангиомы – это доброкачественные опухоли, которые могут полностью состоять из кровеносных сосудов (настоящие ангиомы или гемангиомы) или из лимфатических пространств (лимфангиомы). Они похожи на красные родинки. Специфический цвет им придает большая концентрация сосудов. Ангиомы могут быть внутренними и внешними (поверхностными и глубокими). Первые появляются на внутренних органах, а вторые – на эпидермисе. Особого дискомфорта человеку эти новообразования не приносят, но при расположении на открытых участках кожи они выглядят неэстетично. Ангиомы могут немного выступать над кожей, а их размеры и форма варьируются. Стоит различать ангиомы и обычные красные точки на коже. Первые больше похожи на родинки, которые имеют нетипичный окрас. Красные пятнышки, появляющиеся из-за нарушений в работе отдельных систем организма, напоминают скорее высыпания.
Почему возникают эти новообразования
Красные пятна могут появляться на теле по ряду причин:
Не все красные пятна на коже – это ангиомы. Причины возникновения доброкачественных опухолей до конца не изучены. Ученые строят разные теории. Например, такие новообразования часто возникают у младенцев, поэтому некоторые специалисты полагают, что они становятся следствием нарушений внутриутробного развития. Другие связывают их с эстрогеном, потому что опухоли у женщин возникают чаще, чем у мужчин. Мастер маникюра работает руками, поэтому у него могут появляться красные точки при получении микротравм. Чтобы исключить вероятность развития таких последствий, при работе необходимо использовать специальные валики. Мастера могут приобрести аксессуары в фирменном магазине производителя MAX. Защищая кожу, не стоит забывать и о своих легких. Опил ногтей, который появляется в процессе работы, можно быстро удалить и предотвратить его попадание в воздух с помощью пылесоса MAX. Гарантия качества, запатентованная конструкция, возможность регулирования мощности и минимальная шумность – только малая толика преимуществ этого оборудования.
Виды ангиом
Существует всего два типа ангиом:
Причиной возникновения таких красных точек становятся патологии сосудов.
Возникают из-за дефектов лимфатических сосудов.
Гемангиомы могут появляться в любых местах на теле человека: руках, ногах, спине, шее, животе, лице. Лимфангиомы обычно возникают в тех областях, где есть большие скопления лимфатических узлов. Это паховая зона, подмышки и шея (под челюстью).
Гемангиомы могут быть поверхностными и глубокими. Первые представляют собой плоские пятнышки, которые незначительно выступают над поверхностью кожи. Их цвет может варьироваться от ярко-красного до фиолетового, в зависимости от цвета крови, которая скапливается в капиллярах. Размеры и формы гемангиом могут быть самыми разными. Иногда они выглядят как папулы. Такие новообразования тоже не причиняют ни вреда, ни дискомфорта, но все зависит от места их расположения.
Нужно ли лечить красные точки? Поводы для обращения к врачу
Если гемангиома находится в паховой или подмышечной области, где кожа постоянно трется и обильно выделяется пот, то существует риск повреждения новообразования. Появившаяся ранка может превратиться в язву, покрытую желтой или черной корочкой, которая со временем начинает чесаться. Через нее в организм могут попасть инфекции.
Глубокие гемангиомы поражают внутренние органы. Их наличие можно обнаружить только при медицинском обследовании. Обычно внутренние гемангиомы не беспокоят человека, но их присутствие в организме может быть опасным! При повреждении опухоли начинается внутреннее кровотечение, которое сложно остановить. В некоторых случаях оно может привести даже к летальному исходу. Довольно часто появление поверхностных гемангиом напрямую связано с возникновением глубоких новообразований.
Ангиома – это доброкачественное образование, но организм человека непредсказуем. При определенных условиях то, что ранее не представляло опасности, может причинить вред. Доброкачественные опухоли способны перерождаться в злокачественные и вызывать развитие рака. Если ангиома не беспокоит и не доставляет никакого дискомфорта, то можно повременить с обращением к врачу. Когда образование увеличивается в размерах, меняет цвет и форму, начинает болеть или чесаться, превращается в язву, необходимо срочно посетить больницу! Эти симптомы могут стать первыми тревожными сигналами серьезных изменений в организме.
Способы лечения
Хотя народная медицина предлагает свои способы лечения красных точек на коже, мы обратимся к официальной науке. На сегодняшний день существует три основных способа удаления этих новообразований:
Чтобы врач мог назначить курс медикаментов, для начала ему необходимо установить точную причину появления красных точек на коже. Например, если они стали побочным эффектом гормонального сбоя, то доктор пропишет кортикостероиды. При сердечно-сосудистых заболеваниях обычно назначают курс неселективных бета-блокаторов. При аллергических реакциях больному прописывают антигистамины. Когда новообразование увеличивается в размерах, пациенту могут назначить противоопухолевые лекарственные средства. Каждый случай индивидуален, поэтому препараты должны подбираться только специалистом.
Хирургическое удаление красного пятна – это радикальный метод, который применяется только в нескольких случаях:
При больших размерах новообразований
При воспалительных процессах
При повреждении поверхности новообразования или риска такого повреждения из-за специфической области локализации
Когда новообразование стремительно растет и может нанести вред внутренним органам
Операцию проводит сосудистый хирург. Она может продлиться до нескольких часов. Лазерная терапия позволяет удалить новообразование в несколько этапов. Во время каждой из процедур врачи убирают один слой опухоли за другим. Это оптимальный вариант лечения в тех случаях, когда новообразование залегает глубоко в тканях. Нередко лазерная терапия становится только частью комплексного курса лечения, который также включает и прием медикаментов. У этого метода удаления новообразований есть свои недостатки – внушительный список противопоказаний, с которыми следует ознакомиться заранее. Не стоит бояться раньше времени, так как красные точки на теле могут оставаться на нем всю жизнь без каких-либо негативных последствий. Если они не беспокоят человека, то достаточно раз в несколько лет проходить стандартный осмотр.
Здравствуйте! Большое количество красных точек на груди. До этого у меня была экстрипация матки.
© 2011-2021 max4u.ru
Интернет-магазин пылесосов для маникюра и педикюра
Все права защищены | Карта сайта
ООО «Оборудование Макс»
ОГРН 1186820002380
ИНН/КПП 6829140787/682901001
Адрес: 392031, город Тамбов,
Ул.Советская, дом 194л, офис 203
Подписывайтесь на наши группы в социальных сетях:
Наш канал на youtube:
Договор публичной оферты о продаже товаров интернет-магазина max4u.ru
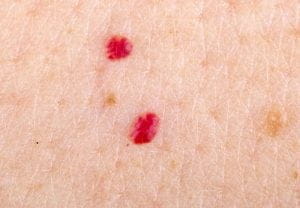
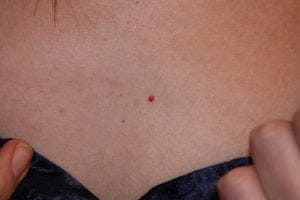
Почему появляются красные точки на ногах в области колен и ниже и как с ними бороться?
Иногда люди могут замечать появление мелких красных точек на ногах ниже колен. Такие высыпания часто сопровождаются изменением цвета и шелушением кожных покровов, зудом или жжением. Подобное состояние связывают с нарушением работы разных внутренних систем, а также с негативным влиянием факторов, воздействующих на организм из окружающей среды. Именно поэтому обязательно необходимо установить истинную причину, из-за которой появился маленький прыщик или полноценная сыпь.
Конечно, в подобной ситуации никак не обойтись без осмотра квалифицированным дерматологом. Поэтому правильным решением всегда остается посещение врача. Однако если пятно появилось впервые, и оно не связано с прогрессирующими болезнями, справится с ним можно и самостоятельно. Для этого рассмотрим наиболее распространенные причины их возникновения.
Механические

Мелкие красные точки на ноге
Представленная группа является самой безопасной для жизни и здоровья человека. Провоцирующие факторы в этом случае легко можно устранить самостоятельно. Говоря о внешних причинах, нужно отметить:
Что касается лечения, то в каждом из представленных случаев оно очень простое. Достаточно исключить контакт кожных покровов с раздражителем, и спустя несколько дней пятно попросту сойдут. Если сыпь связана с укусом насекомого или депиляцией, то можно смазывать пораженное место Фенистилом или Миновазином.
В чем причина раздражения после процедуры?
Появление высыпаний, зуда и болезненных ощущений после сеанса удаления лишних волос – довольно распространенные побочные явления, возникающие после сеанса эпиляции на ногах. Такие осложнения создают массу проблем, неудобств и дискомфорта, а борьба с ними может затянуться надолго. При соблюдении рекомендаций косметолога на процесс устранения раздражения потребуется как минимум 2-3 недели. В чем причина данной неприятности?
Красные точки после эпиляции появляются в связи с воспалением
, который повреждается в зависимости от выбранного способа удаления волос
Инфекции

Пятна при рожистом воспалении
Нередко случается так, что кожные покровы ниже голени покрываются пятнами. Такое может происходить при прогрессировании рожистого воспаления, которые возникает при снижении защитной функции организма. Заподозрить болезнь можно по характеру пятен: они красные, с четкими краями, на которых формируется валик. Температура тела существенно повышается, появляется отек, зуд и боль. При запущенном процессе кожные покровы отслаиваются, а на этих местах формируются волдыри, перерастающие в язвы, которые плохо заживают.
Для купирования воспалительного процесса, а также нормализации температуры тела, рекомендуется принимать лекарства с жаропонижающим и противовоспалительным эффектом(НПВС). Наиболее доступным средством будет Парацетамол. Также хорошо помогает Нурофен и Ибупрофен, а дополнить комплекс следует средствами, подавляющими жизнедеятельность патогенных бактерий, например, Эритромицин или Ампициллин.
При отсутствии повреждений на кожных покровах, рекомендуется отдать предпочтение препаратам местного действия. Но лучше, чтобы все лекарства назначал врач.
Микоз

Точки при микозе стоп
Точечный симптом на нижних конечностях в виде сыпи или других проявлений, может говорить о прогрессировании микотической болезни. Это происходит, если в организм проникли бактерии грибка. Чаще всего подобные явления можно обнаружить на стопах или между пальцами, потому как там самая нежная кожа.
Первичная симптоматика будет примерно следующая: появление болезненных трещин, пузырей, возникает сильный зуд и опрелости. Следующим этапом будет шелушение и отслаивание кожных покровов большими пластами, а там, где ранее были пузыри, формируются гнойники.
Для назначения корректного лечения необходим обязательно осмотр врачом, а также потребуется сдать анализы для выявления типа возбудителя. Наиболее известными препаратами для борьбы с грибком считаются: Миконазол, Эконазол, Фукорцин, а также таблетки Ламизил и Орунгал. Но не стоит лечиться от грибка самостоятельно, очень важно, чтобы препараты и их дозировку подобрал миколог или дерматолог.
Как правильно подготовиться к процедуре, чтобы не получить раздражения?
Мероприятия, которые должны быть проведены в период подготовки к процедуре:
В первую очередь для борьбы с осложнениями после эпиляции нужно на время прекратить проведение процедуры
Для ухода за кожей после сеанса также существуют свои рекомендации, которых нужно придерживаться:
Герпес

Точки при герпесе
Особенностью герпетического заболевания выступает поражение нервных волокон. Понять тот факт, что у человека лишай, можно по возникновения характерных пузырьков, заполненных жидкостью, причем они могут располагаться группами, и ограничиваться красной каймой.
Первые признаки, к сожалению, невидимые, но ощутимые. У пациента повышается температура тела, ухудшается общее состояние, в пораженном нерве чувствуется боль. Чаще всего врачи рекомендуют проводить терапию такими препаратами: Ацикловир, Герферон, Валацикловир. Также высокими терапевтическими результатами обладает физиотерапия. Разновидностью герпеса является и ветряная оспа, при которой также наблюдается образование мелких пятен на ногах и по всему телу. При такой патологии назначают обрабатывать высыпания антисептиком и принимать при необходимости жаропонижающее. При ветрянке противогрибковые таблетки не назначают.
Лечение
Приемлемая криогенная, лазерная, радиоволновая, высокочастотная терапия. Народная медицина так же знает, как избавиться от черных точек, мозолей и бородавок.
Приведем несколько рецептов, как то:
Тромбофлебит

Тромбофлебит и варикоз — пятна
Представленная патология относится к заболеваниям, которые поражают кровеносную систему. Также к этой категории можно причислить варикозное расширение вен и хроническую венозную недостаточность. За счет того, что вены постепенно закупориваются сгустками крови, происходит нарушение ее циркуляции (то есть, просвет вены закрывается тромбом). Говоря о варикозе, вены поражаются единично, а вдоль больного участка всегда наблюдается отечность и покраснение. Пациент страдает от чувства зуда и жжения, а в момент пальпации все дискомфортные ощущения усиливаются.
Красные пятна могут появляться и при варикозной экземе. Все эти заболевания могут сопровождать появлением красных пятен ниже колена. Поэтому рекомендуется использовать такие средства: Детралекс, Троксевазин (укрепляют венозную стенку), Диклофенак и Кетопрофен (снимают воспаление).
Методики удаления точек
Для лечения стоит применять такие методики:
Красные точки на ногах после бритья и эпиляции поможет удалить лазер. Он устраняет именно сеточку из кровеносных сосудов. Но чтобы сетка снова не проявлялась, требуется кардинально изменить питание и образ жизни. В данном случае за советами следует обратиться к флебологу, особенно если появляются первые признаки варикозного расширения вен.
От покраснений спасут глицерин и аспирин. Глицерин обладает успокаивающими свойствами, причем применять его можно даже к самой нежной и чувствительной коже. Если смешать глицерин с аспирином, то получится эффективное лекарство, которое поможет снять покраснение на ногах после бритья. Кстати, зуд тоже постепенно пройдет. К тому же на препараты не придется тратить большую сумму, так как они совсем дешевые. Да и найти аспирин и глицерин можно в любой аптеке. Приготовить лекарство можно по такому рецепту: понадобится пара таблеток. Аспирин измельчить до порошковой массы, а потом смешать с небольшим объемом глицерина. Эту смесь нужно наносить на пораженные участки кожи тонким слоем. Через 15 минут разрешается смыть состав.
Лучше всего выбирать те антибактерицидные лекарства, которые содержат кортизон. После их применения покраснение и зуд быстро пройдут. Особенно мази помогают, когда мешает сильный зуд на ногах. Если у женщины есть склонность к появлению сыпи и зуда после бритья, то рекомендуется всегда держать в домашней аптечке гидрокортизоновую мазь с 1%-ой концентрацией. Таким средство разрешается мазать не только ноги, но и кожу в подмышках, в месте бикини. Однако врачи не рекомендуют применять ее слишком часто – не более 2 раз в день. Средство нельзя применять каждый день, так что интервал должен быть примерно 4 дня. Перед использованием гидрокортизоновой мази нужно обязательно проконсультироваться с доктором. Лекарство имеет ряд противопоказаний и побочных эффектов, так что это нужно учитывать.
Сок алоэ не только помогает устранить воспаление, но еще и ускоряет процесс регенерации, обладает противомикробным действием. Сейчас в аптеке и косметических магазинах можно найти множество средств, которые содержат сок этого растения. Можно приобрести уже готовый продукт или самостоятельно его приготовить. Достаточно измельчить лист алоэ (растению должно быть не меньше 3 лет), а потом выжать из массы сок. Дальше жидкость смешать с любым растительным маслом. На 2 ложки сока понадобится ложка масла. Теперь такой смесью разрешается намазать ноги. Процедуру повторять дважды в сутки примерно 4-5 суток подряд.
Покраснение можно устранить соком из ягод. К примеру, подойдет клюква, малина, смородина и облепиха. Сок должен быть свежим и натуральным. Перед тем как наносить его на кожу, рекомендуется добавить крахмал (на 50 г жидкости ложку порошка). Такие примочки очень эффективны. К тому же они будут питать кожу полезными веществами.
Для приготовления травяной настойки понадобятся соцветия ромашки, липы и календулы. Также нужно добавить шалфей. Все ингредиенты брать в одинаковых пропорциях. На ложку травяного сбора понадобится стакан кипятка. Жидкость должна настояться. Потом ее процедить и заморозить. При появлении покраснений таким льдом нужно водить по ногам. Кроме того, рекомендуется каждый день протирать кожу в утреннее время.
Диабет
Нередко люди с диагнозом сахарный диабет страдают от сильного зуда кожных покровов. При этом на верхнем слое эпидермиса появляется сыпь, напоминающая пузырьки. Характерной особенностью таких образований является то, что они проходят сразу после восполнения недостающей глюкозы в организме.
Стоит помнить, что если сильно расчесывать зону с пузырьками, то могут появиться раны, которые у диабетиков очень плохо заживают. Поэтому для снятия симптома необходимо использовать Флуцинар или Гистан. Если сыпь и раны при диабете не обрабатывать, то в них попадет инфекция, что в свою очередь становится причиной нагноения и образования некротических язв. Такая патология у диабетиков считается очень тяжелой и может привести к ампутации конечности и даже летальному исходу.
Стоит помнить, что если покраснели ноги ниже колена, то поставить точный диагноз, и назначить корректное лечение, может только квалифицированный специалист. Поэтому обязательно необходимо отправиться на осмотр врачом, а также сдать требуемые анализы.
Эффект “клубничных ног”: как избавиться от темных точек?
Фото: GLOBAL LOOK PRESS
Это выглядит, будто женщина неаккуратно побрила ноги и теперь у нее пробивается щетина, из-за чего даже самая ухоженная и красивая ножка превращается в» кожу свиного сала». На самом же деле, это даже и не отрастающие волоски, это темные поры. Почему они появляются?
Поры — это то, что заложено природой. Они есть у каждого, и от них нельзя избавиться. Сами по себе поры незаметны, а темными становятся, когда засоряются из-за избытка масла, грязи и бактерий.
Медицинский термин для этакого явления — открытые комедоны. Как от них избавиться? Вот несколько правил.
1. Правильная маскировка
Темные поры особенно заметны на ногах со светлой или оливковой кожей. Вы можете сделать их менее заметными, если ваши ножки немного подзагорят. Для этого вовсе не обязательно покупать абонемент в солярий, тем более, что такое искусственное солнце вредено для кожи, используйте кремы для искусственного загара. Это быстро и совершенно безопасно.
Фото: GLOBAL LOOK PRESS
2. Мейк-ап для ног
Этот способ еще проще — достаточно нанести маскирующий крем. Таких сейчас в продаже предостаточно, тем более, что они обладают дополнительными свойствами, например, увлажняющими или защищающими (с SPF-фильтрами). Нанести такое средство — дело одной минуты. Однако эти кремы могут и усугубить проблему с порами, засоряя их, так что злоупотреблять ими не стоит. Однако для разового выхода в свет — почему бы и нет?
3. Бритье по правилам
Женщины часто замечают появление темных пор как раз после того, как побреют ноги. Но само по себе бритье на появление комедонов не влияет. Причина может быть в другом. Например, вы пользуетесь тупым лезвием: тогда волоски не сбриваются до конца, а пора начинает засоряться из-за масла и мертвых клеток кожи. Лучшее, что вы можете сделать в таком случае, это перестать бриться и перейти на другие методы. Если это невозможно, то:
— почаще меняйте лезвие.
— не экономьте на муссе или пене для бритья, такое средство приподнимает волоски, тем самым позволяя срезать их как можно ближе к основанию.
— используйте крем после бритья, он предупреждает появление раздражения и гнойничков.
— перед самой депиляцией делайте пилинг.
Фото: GLOBAL LOOK PRESS
4. Пилинг
Это поможет держать поры чистыми и уменьшить вероятность темных точек. Для пилинга можете использовать специальные покупные скрабы, а можете сделать его сами. Для этого смешайте 2 столовые ложки сахара и 4 столовые ложки оливкового масла. Вместо сахара можно использовать молотый кофе, спитый тоже годится.
Нежно массируйте скрабом ногу небольшими круговыми движениями в течение нескольких минут, начиная с лодыжек и продвигаясь вверх. Промойте теплой водой и ополосните холодной. Все, можно приступать к бритью! Пилинг избавляет от мертвой кожи и закупорки кожного сала, грязи и примесей, которые могут попасть в поры.
5. “Отпаривание” кожи
Примите ванну перед бритьем в течение 5-10 минут, прежде чем приступить к процедуре. Это откроет поры и смягчит волоски, тогда их будет проще взять “под корешок”. Ни в коем случае не делайте депиляцию перед тем, как отправитесь в ванную или душ.
6. Альтернатива бритью
Вы можете попробовать альтернативные методы, такие как, например, эпиляция. В отличие от бритья и кремов (которые относятся к депиляции, во время которой удаляется только видимая часть волоса, из-за чего он быстро отрастает и у некоторых появляется “щетина” и комедоны), эпиляция — это процедура уничтожения не только волосяного стержня, но и его корня и даже волосяной фолликулы. Тогда волоски отрастают медленнее и тонкими, менее заметными.
Сюда относятся эпиляторы, удаление волос с помощью воска или сахарной пасты, а также процедуры с применением электрического тока, лазера или импульсного света. Эффект от таких длится дольше.
7. Делайте массаж
Массаж ног с целебными маслами и лосьонами улучшает кровообращение и сохраняют кожу увлажненной.
После него используйте яичные белки — нанесите их на поры и оставьте на несколько минут, затем смойте холодной водой. Это суживает поры и проблема становится менее заметной.
ТАКЖЕ ПО ТЕМЕ:
10 ошибок депиляции
Процедура, при мысли о которой даже у самых отважных мужчин кожа покрывается мурашками, для девушек давно уже стала самым обычным делом. Все равно, что ногти покрасить. Многие даже умудряются делать ее сами, без похода в салон. И, к сожалению, нередко допускают ошибки. Вот например… (подробнее)