Что не характерно со стороны органов дыхания при ожоговой болезни
Что такое ожог термический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шутовой Д. В., детского хирурга со стажем в 8 лет.
Определение болезни. Причины заболевания
Термический ожог — это повреждение тканей организма из-за соприкосновения с горячими веществами или предметами: жидкостью или паром высокой температуры, открытым пламенем, раскалёнными поверхностями.
Кожа — самый крупный многофункциональный орган человека. Площадь всего кожного покрова составляет в среднем 1,7-1,9 квадратных метров. У кожи большое количество разнообразных функций от защитных до энергосохраняющих и тактильных.
Кожа у детей, по сравнению с взрослыми, нежнее и тоньше, обладает развитой кровеносной и лимфатической сетью, следовательно, имеет большую теплопроводность. Именно из-за этого у детей воздействие непродолжительного физического агента (например горячей жидкости) приводит к формированию более глубокого ожога.
Немаловажным фактором является беспомощность детей во время травмы, что обусловливает более длительное воздействие поражающего агента. Наиболее типичная ситуация, в которой дети (преимущественно в возрасте до трёх лет) получают ожоги, — это опрокидывание ёмкостей с горячей жидкостью (чая, супа и др.) с плиты или со стола. Дети старше трёх лет помимо бытовых травм могут получить уличные травмы, например, играя рядом с костром.
У взрослых ожоговые травмы, полученные дома при опрокидывании горячих жидкостей, случаются реже, чем уличные травмы (бросание горючих веществ в пламя), травмы в результате ДТП (при возгорании транспортного средства), производственные (в результате нарушений техники безопасности).
Симптомы термического ожога
Условно симптомы ожогов разделены на общие и местные.
Местные патологические изменения определяются глубиной ожога, сроком, который прошёл с момента получения травмы, присоединением вторичной инфекции.
Для каждой степени ожоговой травмы характерны свои симптомы:
Ожоговая болезнь — сложный симптомокомплекс, связанный со значительной утратой кожных покровов, при котором возможно развитие необратимых патологических процессов. В современной классификации ожоговая болезнь подразделяется на следующие стадии:
Тяжесть течения ожоговой болезни зависит от многих факторов:
Патогенез термического ожога
При воздействии физического агента на кожу формируется три зоны поражения.
На глубину поражения влияет множество факторов:
Классификация и стадии развития термического ожога
По воздействующему агенту различают следующие виды ожогов:
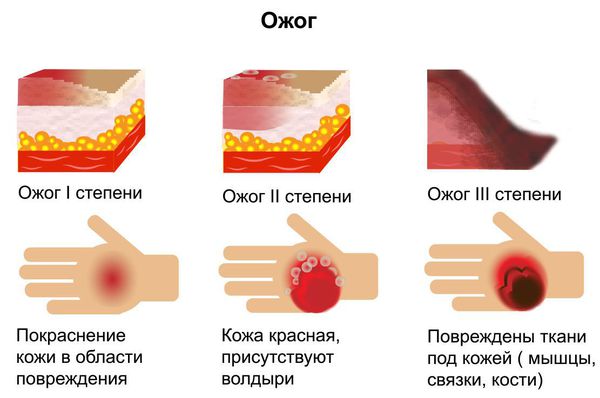
Степени термических ожогов
Международная классификация болезней МКБ-10 включает три степени разделения ожогов по глубине (в том числе и термических):
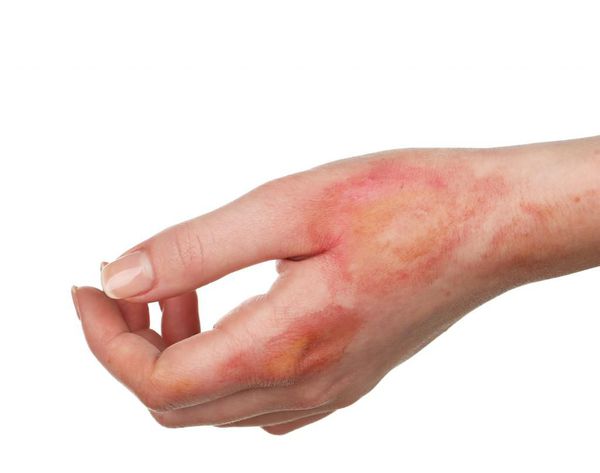
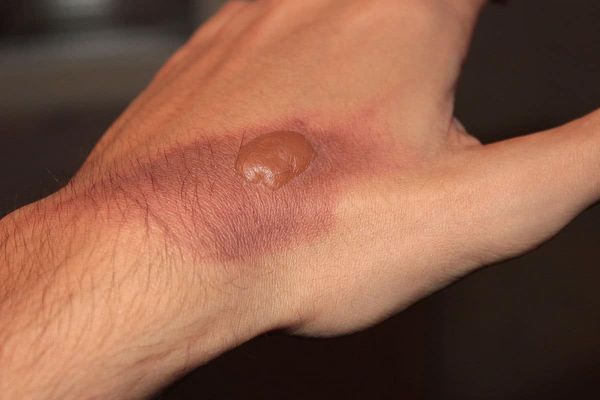
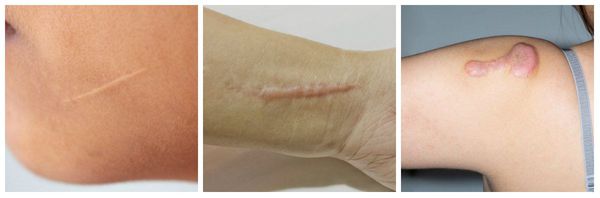
I — поверхностный ожог. Поражается только один слой кожи — эпидермис. Характеризуется появлением участков гиперемии (покраснения кожи) в месте соприкосновения с физическим агентом. Болевые ощущения умеренные. Как правило, симптомы проходят за несколько дней (до пяти дней) даже без специального лечения. Формирование рубцов при данной степени поражения не отмечается.
II — поверхностный ожог с поражением эпидермального слоя и верхнего слоя дермы (пограничный ожог). Поражается эпидермис вплоть до росткового слоя. Этот тип ожогов характеризуется образованием эпидермальных пузырей с серозным содержимым, выраженным болевым синдромом, отёком периферических тканей. Лечение продолжается 10-14 дней. При данной степени поражения возможно проведение аутодермопластики (пересадки кожи) для улучшения результатов заживления.
Осложнения термического ожога
Принято рассматривать три вида осложнений ожоговой травмы: первичные, вторичные, поздние.
К первичным осложнениям относятся: разрыв мягких тканей, гематомы, ушибы (например если получение ожоговой травмы сопровождалось падением).
К вторичным относят последствия присоединения бактериальной флоры:
Это объясняется тем, что при ожоговой болезни страдают не только кожные покровы, но и внутренние органы, поскольку микроорганизмы (как бактериальные, так и вирусные) не только заселяют раневую поверхность, но и попадают в кровеносные и лимфатические сосуды.
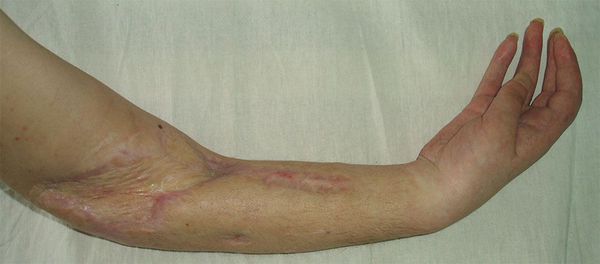
Чаще всего после ожогов II и III степени, в том числе после проведения аутодермопластики, отмечается формирование гипертрофических и/или келоидных рубцов. Это, в свою очередь, приводит к необходимости проведения реконструктивно-пластических операций, при этом частота рецидивов формирования рубцов после выполнения пластических операций сохраняется.
Диагностика термического ожога
Как определить глубину ожога
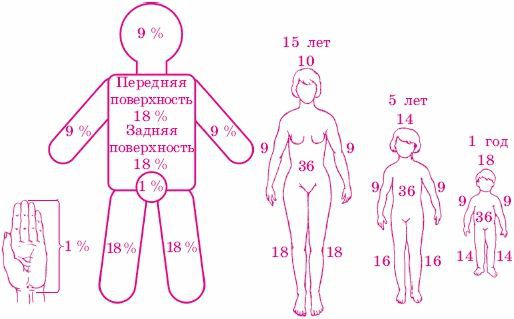
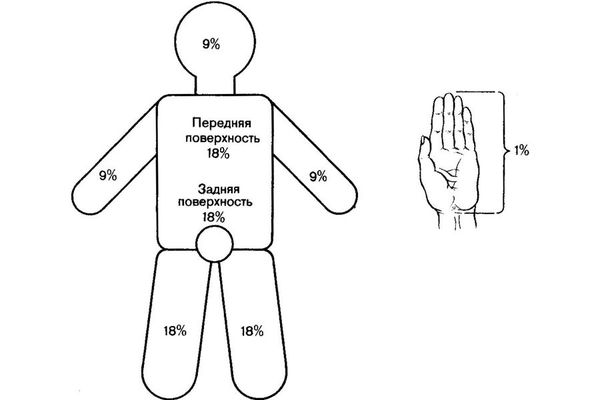
«Правило девяток» — метод, основанный на том, что площадь покровов отдельных частей тела человека равна или кратна 9 % от площади поверхности всего тела, (метод применим для обширных площадей поражения):
Для разного возраста необходима коррекция из-за неодинаковых пропорций тела у взрослых и детей.
Определение глубины поражения тканей позволяет решить вопрос тактики лечения в кратчайшие сроки. Однако при первичном осмотре пострадавшего определить глубину ожогов может быть нелегко даже специалисту. Глубина ожога чаще проявляется к концу третьих суток. В первые часы от момента получения травмы зачастую сложно отличить пограничный ожог от глубокого. Тем не менее, в большинстве случаев диагноз ставят именно с помощью визуального осмотра.
С целью определения глубины ожога также используется лазерный диагностический анализатор периферического кровотока и лимфотока (является инновационным методом диагностики). Этот метод позволяет:
С помощью данного прибора можно определить скорость и качественные показатели кровотока. При отсутствии сигнала можно сделать вывод, что ожог глубокий, и требуется хирургическое вмешательство. Сохранение показателей кровотока на определённых уровнях сигнализирует о поверхностном или пограничном ожоге, т. е. необходимо только консервативное лечение.
Лечение термического ожога
Медицинская помощь при ожоговой травме в настоящее время подчиняется приказу Минздрава от 1991 года № 54 «О мерах по дальнейшему развитию и совершенствованию медицинской помощи пострадавшим от ожогов».
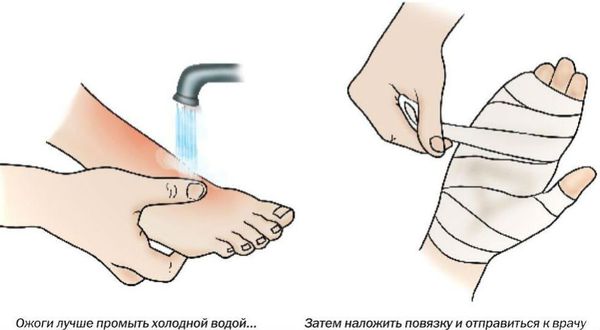
Первая помощь при термических ожогах
Пациентам с ожогами первая помощь должна оказываться незамедлительно на месте происшествия.
Что нельзя делать при ожогах
При ожогах не следует:
На догоспитальном этапе в качестве первой помощи при ожогах не рекомендуется пользоваться различными присыпками, мазями и спреями. Они могут значительно затруднить определение глубины поражения и выполнение туалета раны.
Лечение ожогов народными средствами
Не рекомендуется применять методы народной медицины, такие как зубная паста, подсолнечное масло, разбавленная борная кислота, моча и т. д.
Когда при ожоге необходимо вызывать скорую помощь
Скорую помощь нужно вызвать в следующих случаях:
Амбулаторное лечение ожогов
Частота посещения доктора зависит от тяжести ожога. В лёгких случаях первый визит назначается через сутки после травмы, далее врача нужно посещать примерно раз в неделю. На приёме доктор обрабатывает рану, оценивает глубину ожога и необходимость кожной пластики.
Если к ожогу присоединилась инфекция, то посетить врача нужно как можно скорее. При инфицировании раны краснеют соседние участки кожи, усиленно выделяется гной, в области ожога появляются чёрные или красные пятна.
Лечение ожогов в больнице
Лечение от ожоговых травм стабильно является одним из самых дорогостоящих. Методы лечения больных с термическими поражениями в настоящее время принципиально отличаются от общепринятых еще 10-15 лет назад. Современные алгоритмы лечения ожоговых ран разработаны во многом благодаря успехам в изучении ожоговой болезни. Результаты лечения пациентов с ожогами значительно улучшились в связи с разработкой и внедрением в клиническую практику активной хирургической тактики. Основой является ранняя некрэктомия с последующей пересадкой кожи с целью скорейшего восстановления целостности всего кожного покрова.
При лечении детей с ожоговой травмой важно уделять внимание не только непосредственно раневой поверхности, но и психологическому состоянию самого ребёнка и ухаживающих за ним родственников (чаще всего матери). Задача матери на этапах лечения и реабилитации — помочь свести к минимуму физические и психологические нарушения у ребёнка.
Прогноз. Профилактика
Прогноз зависит от глубины и площади ожогов, общего состояния организма, наличия сопутствующих травм и заболеваний. При поверхностных ожогах прогноз благоприятный. При пограничных и глубоких ожогах пострадавшие нуждаются в длительной реабилитации. Несмотря на все затраченные усилия, в таких случаях прогноз далеко не всегда бывает благоприятным. На сегодняшний день смертность от ожоговой травмы по-прежнему не сокращается. Летальный исход возможен при обширной площади поражения, при наличии термоингаляционной травмы и полиорганной дисфункции.
Алгоритмы поведения человека закладываются с раннего детства, поэтому проще предупредить, чем лечить. Родителям детей старше года рекомендуется максимально обезопасить свой дом, поскольку в этом возрасте дети начинают активно познавать окружающий мир:
Необходимо отметить, что определённая доля ожоговых травм в старшем возрасте получена на фоне алкогольного и наркотического опьянения, поэтому профилактика травматизма напрямую связана с профилактикой алкоголизма и наркомании.
Диагностика и лечение ожогового шока
Общая информация
Краткое описание
ОБЩЕРОССИЙСКАЯ ОБЩЕСТВЕННАЯ ОРГАНИЗАЦИЯ «ОБЪЕДИНЕНИЕ КОМБУСТИОЛОГОВ «МИР БЕЗ ОЖОГОВ»
Клинические рекомендации
ДИАГНОСТИКА И ЛЕЧЕНИЕ ОЖОГОВОГО ШОКА (Москва, 2014)

Рисунок 1 «Правило девяток»
Площадь поражения у детей несколько отличается от площади поражения у взрослых и определяется согласно схемам (рис. 2).

Рисунок 2 Определение площади ожогов у детей.
— третьей степени (утрата всех слоев кожи, глубокий некроз подлежащих тканей).
Диагностика
• Повышение свертываемости и вязкости крови.
Из лабораторных показателей, которые также можно отнести к неблагоприятным в прогностическом отношении, в первую очередь необходимо отметить смешанный ацидоз с дефицитом буферных оснований равным (-7,5) мэкв/л и более.
Другими лабораторными показателями, которыми широко пользуются для оценки тяжести шока и эффективности лечения, является уровень гемоглобина и гематокрита крови. Гемоконцентрация при обширных ожогах выявляется уже через 4-6 часов после травмы и сохраняется, несмотря на адекватную терапию 24-48 часов. Уменьшение показателей гемоглобина и гематокрита свидетельствует о выходе больного из состояния шока.
| Параметры для оценки | |
| Гемодинамические переменные Частота пульса >100 уд/мин или САД 15 см вод. ст. или СИ | 2 |
| Периферическое кровообращение «Пятнистая» кожа или tс-tр разница > 5 °С или симптом «белого пятна» более 3 сек.сглаженность периферического капиллярного рельефа | 2 |
| Системные маркеры тканевой оксигенации лактат>4ммоль/л или SvO2 | 1 |
| Органная дисфункция* Диурез | 1 1 |
*в отсутствие исходного и/или специфического поражения ЦНС и почечной дисфункции.
Для диагностики ожогового шока баллы суммируются. При этом 2 и более балла свидетельствует о развитии шока. Оценка адекватности лечения и тяжести состояния пострадавших от ожогов по предлагаемой шкале проводится в динамике (через 12, 24, 36, 48 часов).
ПОРЯДОК ОБСЛЕДОВАНИЯ ПОСТРАДАВШИХ
Лечение
• обеспечение микроклимаат в палате (температура воздуха в противошоковой палате должна быть не ниже 300 С).
Дополнительно используются транквилизаторы в небольших дозах, нейролептики, ГОМК. Хороший болеутоляющий и успокаивающий эффект оказывает новокаин, введенный внутривенно в количестве 200-400 мл 0,125% раствора.
Задачей инфузионной терапии при ожоговом шоке является снижение степени микроциркуляторных нарушений, особенно во внутренних органах, на фоне нарастающей гиповолемии. При отсутствии диспептических явлений, больному целесообразно дать пить сладкий чай, негазированную минеральную воду или раствор щелочно-солевой смеси, состоящий из 0,5 л воды с 1/2 чайной ложки питьевой соды и 1 чайной ложкой поваренной соли. Высокую эффективность показало применение дозированного введения жидкостей через желудочный зонд с помощью перистальтического насоса. Выгодно сочетание этого способа с инфузионной терапией.
При ожогах из сосудистого русла вместе с плазмой уходит большое количество ионов натрия (0,5-0,6 мэкв/% ожога/кг веса больного). Поэтому жидкостная терапия, в первую очередь, преследует цель наполнения сосудистого русла и восстановления в нем содержания натрия. Для этого используются физиологический раствор или лактатный раствор Рингера. Предпочтительнее использование Рингер-лактата. Лактат натрия, проникая внутрь клетки, метаболизируется, связывая ионы водорода, что приводит к постепенной компенсации внутриклеточного ацидоза. При окислении лактата натрия в печени образуются гидрокарбонат натрия и углекислый газ. Одна молекула лактата продуцирует 1 молекулу гидрокарбоната, т.о. обеспечивается непрямой буфферирующий эффект.
В остальных случаях введение коллоидных растворов целесообразно начинать спустя 12 часов после некоторого уравновешивания водных секторов организма.
Наибольший эффект обеспечивает нативная плазма, которая имеет все белковые фракции и положительно влияет на осмотические и онкотические показатели крови. Показанием к переливанию СЗП у пострадавших с тяжелой термической травмой со 2 суток после травмы является выраженная плазмопотеря. СЗП вводится со скоростью 2 мл/кг/ч. Кроме того переливание свежезамороженной плазмы показано пострадавшим с признаками коагулопатии в объеме не менее 800-1500 мл.
У крайне тяжелых больных, при поздно начатой терапии бывает невозможно поддерживать артериальное давление выше 90 мм рт.ст. введением кристаллоидов и коллоидов в расчетных количествах. В таких случаях целесообразно не увеличивать объем вводимых жидкостей, так как это может привести к увеличению интерстициальной и внутриклеточной жидкости, а применить препараты инотропного действия, такие как допмин в дозе 5-10 мг/кг/мин. В этой дозировке допмин улучшает сократимость миокарда и увеличивает сердечный выброс. В дозировке 1-3 мг/кг/мин. он способствует улучшению перфузии почек. Применяется также введение глюкокортикоидных гормонов.
Предпочтительным является введение растворов кристаллоидов, особенно раствора Рингера-лактат.
В следующие 16 ч вводят оставшиеся 50% расчетного объема (кристаллоиды, 5% глюкоза 2000 мл). Однако основой дальнейшей терапии является не рассчитанный объем, а скорость инфузии на основе мониторинга состояния больного. С учетом этого обстоятельства через 8 часов после начала лечения инфузия должна проводится из расчета 2-4 мл/кг массы тела/% ожога кристаллоидных растворов (предпочтительно Рингера-лактата).
При этом критерием адекватности инфузионной терапии является темп диуреза: у взрослых- 0,5-1 мл/кг массы тела в час; у детей- 1-1,5 мл/кг массы тела в час. При темпе диуреза 1 мл/кг/ч для взрослых и 2 мл/кг/ч для детей объем инфузии уменьшается на 1/3 от расчетного
Спустя 8 часов от начала лечения при стабильной гемодинамике и достаточном почасовом диурезе темп инфузии можно постепенно уменьшать. Сокращение объема инфузионной терапии должно проводиться под контролем водного баланса, темпа диуреза, ЦВД, температуры тела и сатурации центральной венозной крови.
В зависимости от тяжести состояния больного в состав инфузионной терапии должны включаться коллоиды и кристаллоиды в разных соотношениях. При тяжелом состоянии в рассчитанном объеме должно быть 2/3 кристаллоидов и 1/3 коллоидов, а при крайне тяжелом состоянии, при ожогах свыше 50% поверхности тела кристаллоиды и коллоиды применяются в соотношении 1:1.
В последующем, на 2 и 3-и сутки, объем инфузионной терапии составляет половину и одну треть расчетного объема, вводимого в первые сутки соответственно. При этом 30- 40% от вводимого объема жидкости должны составлять коллоидные растворы, предпочтительно нативные (альбумин, СЗП). Объем инфузионной терапии не должен быть меньше физиологической потребности жидкости, которая составляет 1500 мл на 1 м2 поверхности тела. Сокращение объема инфузионной терапии должно проводиться под контролем водного баланса, темпа диуреза, ЦВД, температуры тела и сатурации центральной венозной крови.
Пожилым пациентам и пострадавшим, у которых проводимая противошоковая терапия не достаточно эффективна, инфузионная терапия должна продолжаться под контролем инвазивного гемодинамического мониторинга.
С целью уменьшения агрегации форменных элементов крови возможно использование такого дезагреганта, как Трентал по 400 мг внутривенно капельно 2 раза/сутки.
При тяжелом состоянии пострадавших, обширных ожогах более 50% п.т. восстановлению диуреза способствует введение почечных доз допамина (2-3 мкг/кг/ мин) или добутамина на фоне адекватной тяжести травмы инфузионной терапии. При сохраняющейся при этих условиях олигоанурии, при наличии в моче кровяного детрита в течение 12 часов после травмы возможно применение диуретиков (фуросемид 40-160 мг/сутки, маннитол и т.д.).
Использование местных антибактериальных препаратов позволяет снизить риск развития инвазивной раневой инфекции у обожженных.
Нормализация диуреза, стабилизация артериального давления, снижение гемоконцентрации, повышение температуры тела, прекращение диспептических расстройств являются показателями адекватности лечения и выхода больного из состояния ожогового шока. Ожоговый шок может длиться до 3-х суток, и нередко заканчивается коротким, 8-12-ти часовым промежутком, когда пациент начинает говорить, что он чувствует себя «хорошо». Но затем самочувствие и состояние его вновь резко ухудшаются, повышается температура тела до 38-40оС, появляется общий дискомфорт, что свидетельствуют о начале периода острой ожоговой токсемии.
Информация
Источники и литература
Информация
Диагностика и лечение ожогового шока: клинические рекомендации / авторы: Алексеев А.А., Крутиков М.Г., Шлык И.В., Левин Г.Я., Ушакова Т.А., Тюрников Ю.И., Богданов С.Б., Бобровников А.Э. Общероссийская общественная организация «Объединение комбустиологов «Мир без ожогов». − 2014.
Рекомендации предназначены для врачей скорой медицинской помощи, реаниматологов, хирургов, травматологов и комбустиологов и могут быть использованы в клинической практике ожоговых отделений/центров, отделений анестезиологии и реанимации, хирургических и травматологических отделений медицинских организаций, оказывающих скорую, первичную медико-санитарную и специализированную медицинскую помощь пострадавшим от ожогов.
Клинические рекомендации «Диагностика и лечение ожогового шока» обсуждены на IV съезде комбустиологов России в октябре 2013 года и рекомендованы для внедрения в практическое здравоохранение.
Ожоги. Патогенез классификация.
Этиология. По физической природе термические агенты можно разделить на твердые, жидкие и газообразные. По виду взаимодействия с тканями пострадавшего выделяют контактные поражения (при непосредственном взаимодействии с тканями пострадавшего: пламя, горячие жидкости и т. д. ) и дистантные (без непосредственного контакта: ультрафиолетовое, инфракрасное, тепловое излучение) поражения.
Патогенез местных изменений при ожогах кожи.
Температурный оптимум для активности многих биологически важных ферментов соответствует 36-37˚С, интервал температур от 37 до 41˚С для кожи является приемлемым, дальнейшее нагревание приводит к повреждению клеток. Продолжительность существования тканевой гипертермии многократно превосходит время действия самого термического агента.
При воздействии высоких температур на поверхности тела образуются ожоги различных степеней. При перегревании тканей свыше 520С коагуляционное свертывание белков невосстановимо. Последствия ожогов зависят от размеров и глубины повреждения тканей.
Различают 3 концентрические зоны поражения при глубоких ожогах в зависимости от степени нарушения кровообращения. Центральная область раны, наиболее тесно соприкасающаяся с источником тепла, носит название зоны коагуляции. Вокруг нее располагается зона паранекроза, названная Jackson D (1953) зоной стаза (ишемическая средняя зона) и эритемная периферическая зона. При микроскопии визуализируется сосудистый тромбоз в средней и периферической зонах.
Интенсивность нагревания тканей (глубина поражения) зависит от физических характеристик термического агента (низкотемпературные, высокотемпературные), способа теплопередачи (проведение, конвекция, испарение), теплозащитных свойств одежды. Объем поражения кожи зависит не только от фактической температуры, но и от времени ее воздействия, которое удлиняется за счет того, что кожа обладает достаточно высокой теплоемкостью и теплопроводностью. Степень тканевой гипертермии прямо пропорциональна продолжительности нагревания. Краткосрочное воздействие даже очень высоких температур может не приводить к развитию ожогов. Чем выше степень перегрева тканей, тем быстрее происходит гибель клеток.
Классификация. В настоящее время в нашей стране используется классификация, принятая на XXVII Всесоюзном съезде хирургов. Выделяют следующие степени поражения (рис. 20. 1):
За рубежом широко распространена классификация, выделяющая четыре степени поражения:
— первая степень – соответствует первой степени отечественной классификации;
— вторая поверхностная степень – соответствует II степени отечественной классификации;
— вторая глубокая степень – соответствует IIIа степени;
— третья степень – соответствует IIIб степени;
— четвертая степень – соответствует IV степени.
Клиническая картина.
Для ожоговых повреждений в зависимости от глубины (степени поражения) характерна различные местные клинические проявления (табл. 20. 1).
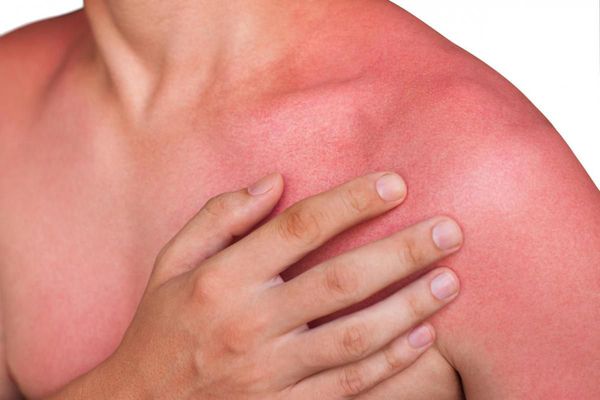
Ожог 1 степени характеризуются разлитой краснотой, отечностью и выраженной болезненностью кожи, местным повышением ее температуры. Термический агент за счет раздражения сосудистых нервов вызывает интенсивное расширение сосудов. Через несколько дней все проявления проходят, оставляя коричневую пигментацию кожи. Типичным примером ожога 1 степени является ожог солнечными лучами.
При ожоге 2 степени на различной глубине в толще эпидермального слоя образуются пузыри, наполненные прозрачной серозной жидкостью. Содержимым таких пузырей является бесклеточная серозная жидкость с высоким содержанием в ней белков. Заживление происходит за счет регенерации эпителия.
При ожоге 3а степени кожа местами покрыта пузырями, пятнистая, пятна бледного или темного оттенка, иногда даже черные. Нежизнеспособные ткани образуют струп, который отторгается от живых тканей с образованием демаркационной линии. Если в зоне ожога явно выражен отек, то можно рассчитывать на островковую эпителизацию и заживление без пересадки кожи. На месте ожога остаются нежные рубцы.
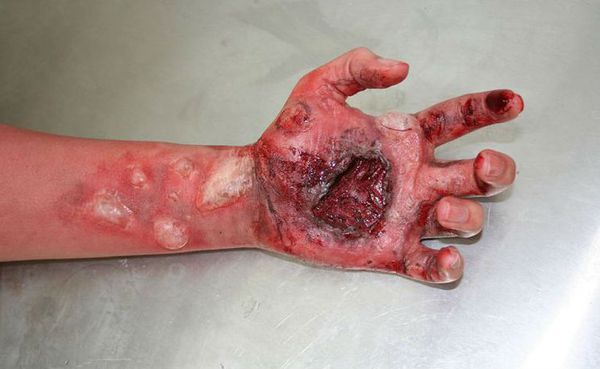
При ожогах 3б степени кожа поражается на всю толщину с вовлечением поверхностных слоев подкожной клетчатки. Кожа бледно-серого цвета, пятниста, чувствительность ее снижена или отсутствует. При заживлении на месте поражения образуются грубые рубцы.
Для ожогов 4 степени характерно глубокое поражение тканей, нередко их обугливание. Ткани превращаются в почерневшие ломкие массы. Самостоятельное заживление этих ожогов невозможно.
Тяжесть общего состояния больных главным образом зависит от площади обожженной поверхности и степени ожога, выраженность которых в конечном итоге и определяют прогноз заболевания. В первые дни тяжесть течения зависит в основном от площади обожженной поверхности. Глубина поражения сказывается главным образом на дальнейшем течении болезни.
Диагностика
При диагностике глубины поражения необходимо учитывать комплекс данных полученных при сборе анамнеза, осмотре пострадавшего и при проведении диагностических проб.
Анамнез позволяет установить вид и продолжительность воздействия повреждающего агента, факторы изменяющие интенсивность теплового воздействия, наличие сопутствующей патологии.
При осмотре оценивается изменение цвета эпидермиса и дермы, наличие и распространенность отека, наличие пузырей и характер их содержимого, наличие признаков нарушения кровообращения, наличие некроза тканей и его вид.
При физикальном обследование определяется состояние болевой чувствительности: уколы иглой, эпиляционный тест (выдергивание волосков), тесты с красителями.
Определение площади ожога.
Другим распространенным способом является «правило ладони». Согласно исследованиям J. Grazer (1997г. ) площадь ладони взрослого человека составляет 0, 78% от общей площади поверхности тела.
Местное лечение ожогов.
Поверхностные ожоги не большой площади адекватно лечатся амбулаторно, поскольку в большинстве случаев, не требуют хирургического лечения. Местно применяются различные мазевые повязки, которые обладают местно охлаждающим действием, защищают раневую поверхность, стимулируют заживление, препятствуют присоединению вторичной инфекции. Наиболее часто используются мази-спреи «Олазоль», «Пантенол».
В настоящее время существует два основных пути подготовки глубоких ожоговых ран к аутодермопластике (табл. 20. 3. ): химическая некрэктомия с отсроченной аутодермопластикой и хирургическая некрэктомия с одномоментной или отсроченной аутодермопластикой. Тактика местного лечения с использованием химической некрэктомии вполне оправдана при обширных глубоких ожогах более 40 % поверхности тела при условии крайне тяжелого общего состояния больных. Особенно при лечении больных пожилого и старческого возраста, у которых тяжелая сопутствующая патология делает оперативные вмешательства в ранние сроки невозможными.
В этих случаях с первых суток после травмы местное лечение должно быть направлено на быстрое формирование сухого ожогового струпа, профилактику инфицирования и углубления ожоговых ран. С этой целью применяют ватно-марлевые повязки с мазями на водорастворимой основе. Это способствует уменьшению потери жидкости с ожоговой поверхности, согреванию больного, формированию сухого струпа, не требует ежедневных перевязок.
В последующие дни формирование сухого ожогового струпа достигается применением влажно-высыхающих повязок. Оптимальными препаратами в этот период также являются 1 % растворы йодопирона или йодовидона, обеспечивающие высушивание струпа и обладающие широким спектром антимикробного и противогрибкового действия. Возможно также использование ватно-марлевых повязок с мазями на водорастворимой основе. Применение мази на жировой основе противопоказано.
Значительно ускоряет формирование сухого струпа лечение больного в условиях абактериальной среды. В этом случае используется открытый метод лечения с обработкой ожоговых ран два-три раза в день 1 % раствором йодопирона, йодовидона или препаратом «Наксол» и применением абактериальных изоляторов или кровати «Клинитрон». Способствует высушиванию струпа инфракрасное облучение ран. Образование сухого струпа уменьшает потери белка с ожоговой поверхности, способствует уменьшению интоксикации, улучшению общего состояния больного.
При глубоких циркулярных ожогах конечностей, когда высок риск сдавления и ишемии глубжележащих тканей формирующимся ожоговым струпом при циркулярных ожогах грудной клетки, ограничивающих еe экскурсию, в ближайшие дни после травмы показано выполнение некротомии.
После образования сухого «мумифицированного» струпа производится химическая некрэктомия с использованием 40 % салициловой мази. Толщина слоя мази должна составлять 1-2 мм. Одновременно применяется не более 200 граммов мази в связи с опасностью отравления салицилатами, уровень которых в крови может превысить допустимую норму. Через 48 часов ожоговый струп бескровно отделяется от подлежащих тканей. С учетом указанного обстоятельства химическую некрэктомию одномоментно можно осуществить на площади до 10-15% поверхности тела.
После очищения ожоговой поверхности от некроза для подготовки раны к аутодермопластике целесообразно применение мазей на водорастворимой основе, содержащих антибактериальные препараты, возможно и чередование с антисептическими растворами. Положительное влияние на раневой процесс оказывают ультрафиолетовое облучение, монохроматический красный свет лазера, низкочастотный ультразвук.
Если площадь глубоких ожогов пострадавших превышает 10-15 % поверхности тела целесообразно в это же время выполнить следующую, этапную химическую некрэктомию и подготовить гранулирующие раны к одномоментной аутодермопластике на площади до 20 % поверхности тела. Выполнение такой операции возможно только с использованием расщепленного перфорированного сетчатого кожного аутолоскута, позволяющего увеличить площадь трансплантата в соотношении 1: 2, 1: 4, 1: 6 и более.
Следует отметить, что использование современных принципов и методов лечения тяжелой ожоговой травмы, включающих раннюю хирургическую некрэктомию с одновременной последующей аутодерматопластикой (непосредственно после выведения больного из состояния шока), позволяет у большинства пациентов избежать развития всех дальнейших периодов ожоговой болезни, либо уменьшить тяжесть ее проявлений и последствий.
Метод предусматривает трансплантацию культивированных фибробластов на обширные ожоговые раны IIIA степени, донорские раны в т. ч. длительно не заживающие, или комбинированную аутодермопластику с использованием культуры фибробластов и сетчатых кожных аутолоскутов, перфорированных в соотношении 1: 6 и 1: 8 при глубоких ожогах IIIБ-IV степени. Операции предшествует выполнение химической или хирургической некрэктомии.
Опыт хирургического лечения больных с обширными ожогами показал, что при пограничных ожогах IIIA степени заживление ран происходит в среднем на 8-е сутки после трансплантации культивированных фибробластов.