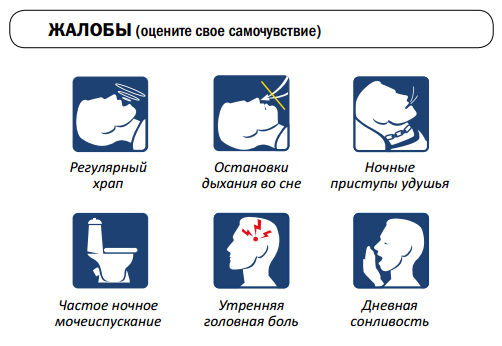
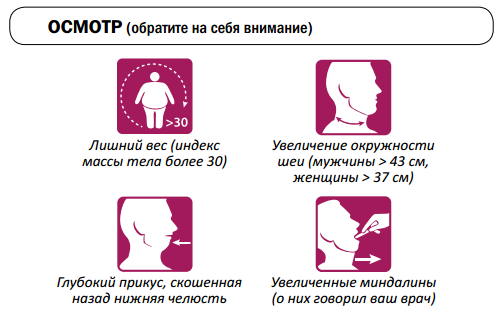
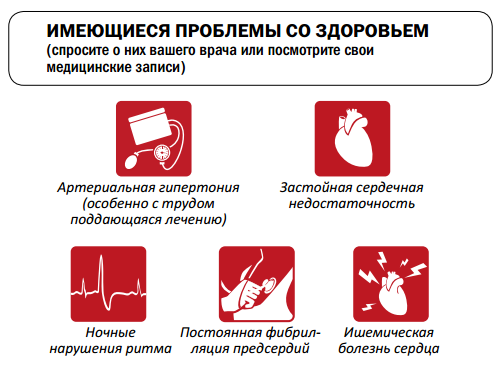
К основным симптомам синдрома обструктивного апноэ сна не относится тест
Синдром обструктивного апноэ во сне (СОАС)
Синдром обструктивного апноэ во сне (СОАС) — это заболевание, характеризующееся наличием храпа, периодическим спадением верхних дыхательных путей на уровне глотки и прекращением легочной вентиляции при сохраняющихся дыхательных усилиях, снижением уровня кислорода крови, грубой фрагментацией сна и избыточной дневной сонливостью.
Первыми свидетелями этого заболевания являются бодрствующие близкие, которые с тревогой наблюдают, как внезапно обрывается храп и возникает пугающая остановка дыхания, затем спящий громко всхрапывает и вновь начинает дышать. Иногда бывает до 400-500 остановок дыхания за ночь общей продолжительностью до 3-4 часов, что ведет к резкому недостатку кислорода в ночное время и увеличивает риск развития артериальной гипертонии, нарушений ритма сердца, инфаркта миокарда, инсульта и внезапной смерти во сне. Развиваются также гормональные расстройства, приводящие к прогрессирующему ожирению и импотенции.
Нарушения дыхания у спящего человека приводят к резкому ухудшению качества сна. Головные боли, постоянная сонливость, раздражительность, снижение внимания и памяти — это лишь часть симптомов, которые может испытывать хронически невысыпающийся человек. Особенно опасны приступы острой сонливости во время управления автомобилем, существенно увеличивающие риск дорожно-транспортных происшествий.
Кроме того, наличие храпа создает серьезные социальные проблемы: окружающие не могут спокойно отдохнуть, возникает нервная обстановка, дискомфорт, появляется неприязнь к храпящему человеку. Иногда это приводит к распаду семьи.
МЕТОДЫ ЛЕЧЕНИЯ ХРАПА И СИНДРОМА ОБСТРУКТИВНОГО АПНОЭ ВО СНЕ
Мероприятия, требующие участия врача:
Диагностика синдрома обструктивного апноэ во сне (СОАС)
Как правило, больные СОАС имеют весьма характерных внешний вид: это мужчины в возрасте 40-60 лет с ожирением, короткой толстой шеей, багрово-синюшным отечным лицом, хриплым голосом, засыпающие и начинающие храпеть в самых неудобных ситуациях.
(имеются более чем в 60% случаев)
(имеются в 10-60% случаев)
Обструктивное апноэ во сне как маска синдрома слабости синусового узла
Р. М. Линчак, Т.В. Догадова, Л.Г. Жирова, Д.Н. Фролов.
Национальный медико-хирургический центр им. Н.И. Пирогова
В норме индекс апноэ-гипопноэ не должен превышать 10.
Основным методом лечения СОАС, способным улучшить прогноз таких больных, является долгосрочная неинвазивная вспомогательная вентиляция легких с постоянным положительным давлением во время ночного сна (СИПАП-терапия) [3]. Принцип медикаментозного воздействия СИПАП-терапии и внешний вид больной во время проведения данного вида лечения представлены на рисунках 1 и 2.
Рис.2. Внешний вид больной во время проведения СИПАП-терапии
Зачастую СОАС может скрываться под «масками» различных кардиальных заболеваний, в частности серьезных нарушений ритма и проводимости сердца, примером чему служит следующее клиническое наблюдение.
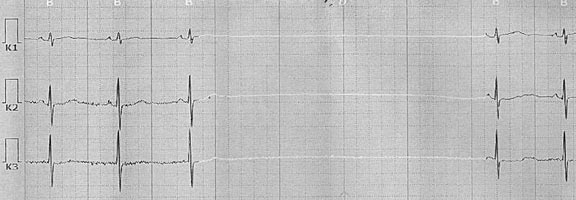
Больная М., 54 лет поступила в кардиологическое отделение для больных с нарушениями ритма сердца 13 мая 2009 г. с направительным диагнозом «Синдром слабости синусового узла с паузами асистолии желудочков до 6 секунд» с целью имплантации постоянного ЭКС (рис.3).
Рис.3. Фрагмент ХМЭКГ Пациентки М. с паузой асистолии желудочков до 5,9 сек., зарегистрированной в ночное время
Пациентка предъявляла жалобы на прерывистый сон, храп, повышенную сонливость днем, снижение работоспособности, эпизоды учащенного сердцебиения.
Из анамнеза выяснилось, что в течение 10-ти лет у пациентки отмечались эпизоды повышения цифр АД с максимальными значениями до 240/150 мм рт.ст. На фоне постоянной 3-ех компонентной гипотензивной терапии (арифон-ратерд, моноприл, нифекард) был достигнут уровень АД 130/90 мм рт.ст. В течение последних месяцев у пациентки появились жалобы на сердцебиения, в связи с чем выполнялся ХМЭКГ, по данным которого регистрировалась преходящая СА блокада с максимальной паузой около 6 сек в ночное время, пароксизмы предсердной тахикардии с максимальной ЧСС 116 в мин. В связи с чем кардиологом поликлиники по месту жительства пациентке было рекомендовано оперативное лечение – имплантация постоянного ЭКС.
При осмотре обращал на себя внимание пикнический конституциональный тип пациентки, короткая шея, ожирение 2 степени.
Учитывая тот факт, что эпизоды асистолии желудочков регистрировались исключительно в ночные часы, в совокупности с ожирением и артериальной гипертензиией, нельзя было исключить у пациентки наличие синдрома обструктивного апоэ сна как причину всего вышеизложенного.
Для верификации СОАС пациентке было выполнено полисомнографическое исследование, включающее в себя регистрацию храпа, носоротового потока, ЭКГ, движений грудной и брюшной стенки и пульсоксиметрию в течение сна (рис.4).
Рис. 4. Внешний вид больной во время проведения полисомнографического исследования
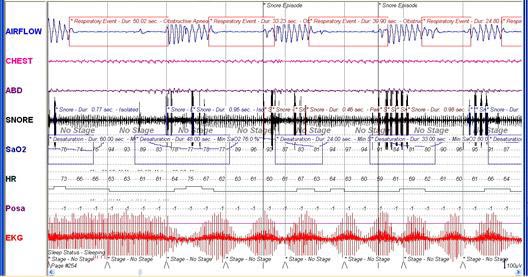
В результате данного исследования у пациентки был диагностирован синдром обстуктивного апноэ сна средней степени тяжести (индекс апноэгипопноэ составил 32, регистрировалось падение среднего насыщения крови кислородом за ночь до 89%) (рис 5).
Рис.5. Фрагмент записи полисомнографического исследования
В связи с чем пациентке было проведено 3 сеанса СИПАП-терапии, на фоне которой отметилась отчетливая положительная динамика. При контрольном полисомнографическом исследовании на фоне СИПАП-терапии индекс апноэгипопноэ уменьшился до 1,5 (что соответствует норме), среднее насыщение крови кислородом за ночь повысилось до 94%, а при контрольном ХМЭКГ паузы асистолии не регистрировались.
Таким образом, была доказана причинная связь нарушений проводимости сердца с синдромом обструктивного апноэ сна и высокая эффективность СИПАП-терапии.
Пациентке была разъяснена нецелесообразность имплантация постоянного водителя ритма и рекомендовалось продолжить СИПАП-терапию. Однако пациентка отказалась от нового метода лечения нарушений проводимости сердца, предпочла ему традиционный и, по ее мнению, более надежный метод лечения – имплантацию ЭКС.
Обследование. Как ставится диагноз обструктивного апноэ сна
Правильный диагноз — половина лечения.
Один из основных
постулатов медицины
Чтобы получить основания для обследования, заболевание необходимо заподозрить. Сделать это нужно будет не кому-то, а лично вам. Проверьте себя по представленному ниже списку признаков.
Как заподозрить обструктивное апноэ сна
Полисомнография
Полисомнография — метод длительной регистрации различных физиологических параметров во время ночного сна.
Это самый достоверный метод постановки диагноза синдрома обструктивного апноэ.
Как проводится полисомнография
Исследование проводится в течение всего ночного сна в сомнологическом центре или на дому у пациента. Вы можете прямо сейчас позвонить +7 (495) 77-33-195, чтобы записаться на консультацию или обследование. Дополнительную информацию по диагностике можно получить на сайте www.buzunov.ru.
При записи вам подробно расскажут о необходимой подготовке. Она совершенно не обременительна и заключается лишь в том, чтобы в день перед процедурой не употреблять:
Также нельзя спать днем перед исследованием.
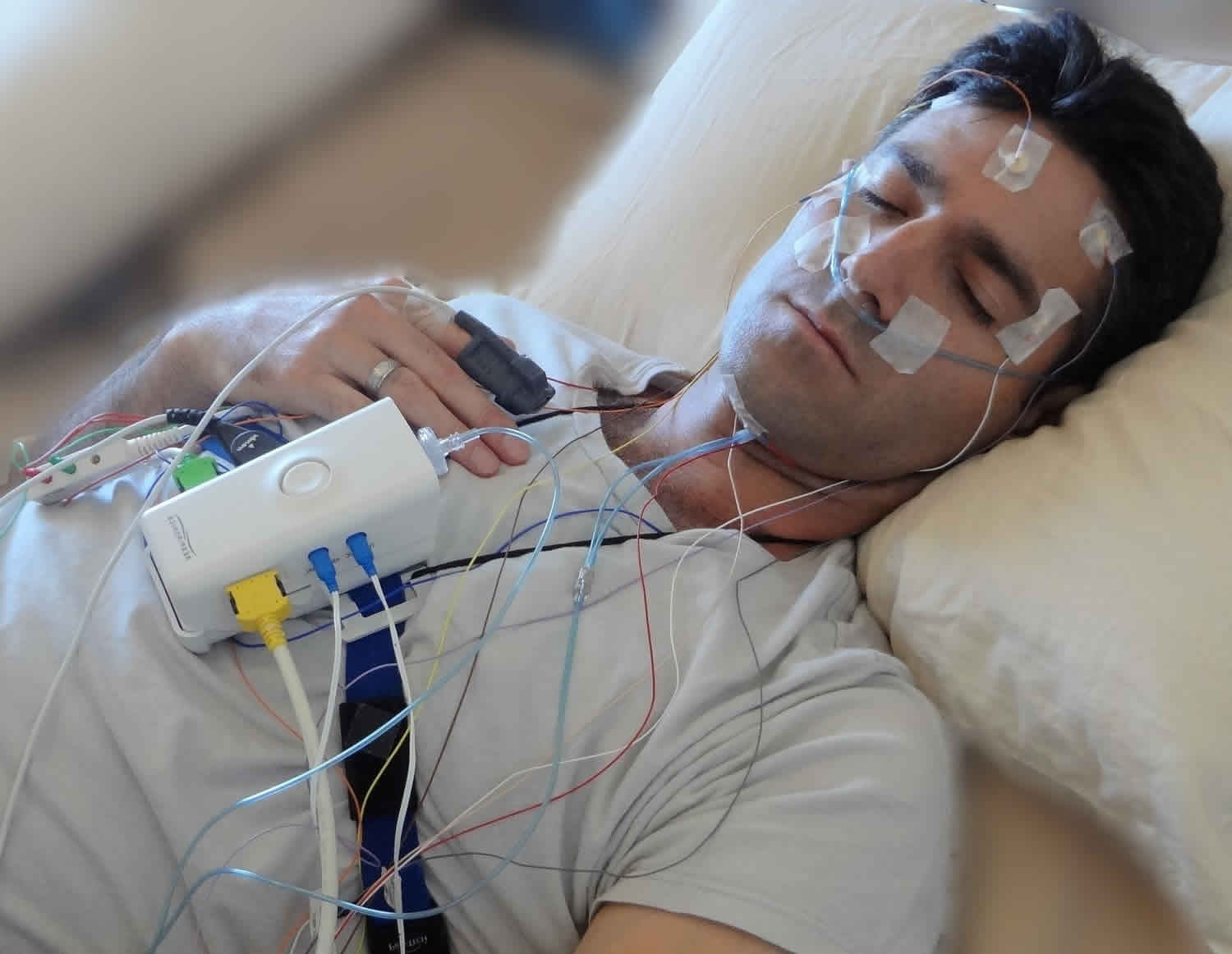
Обычно пациент поступает в сомнологический центр в районе 19-20 часов вечера перед процедурой. Перед сном на пациента устанавливается около 18 датчиков, которые крепятся на голову, туловище и конечности. Все датчики хорошо закрепляются и располагаются так, чтобы они не мешали человеку (рис. 7). Процедура их установки обычно занимает 30–40 минут.
Затем человек отправляется в свою палату. До того момента, когда он захочет спать, он может проводить время по своему усмотрению: читать, смотреть телевизор, говорить по мобильному телефону и так далее.
Непосредственно перед отходом пациента ко сну медсестра завершает последние приготовления, проверяет необходимые параметры работы системы и включает запись (рис. 8, 9).
Во время сна регистрируются следующие показатели:
Также при помощи видеокамеры над кроватью проводится видеозапись поведенческих реакций во время сна.
Утром все датчики снимаются, и персонал приступает к расшифровке результатов, что занимает около 4–5 часов. Исследование позволяет определить наличие и громкость храпа, частоту и длительность остановок дыхания во сне, а также оценить степень влияния нарушений дыхания во сне на сатурацию, работу сердца и структуру сна.
Основной критерий тяжести синдрома обструктивного апноэ сна — индекс апноэ-гипопноэ (см. таблицу). Этот индекс отражает, сколько полных (апноэ) или частичных (гипопноэ) остановок дыхания регистрируется у человека за час сна.
Таблица. Классификация тяжести синдрома обструктивного апноэ сна у взрослых на основании индекса апноэ-гипопноэ.
У наших «рекордсменов» иногда наблюдается до 100 остановок дыхания в час. При этом суммарно пациент может не дышать до 6 часов из 8 часов сна!
По результатам осмотра и обследования врач-сомнолог определяет причины и степень тяжести нарушений
дыхания во сне, оценивает риски и прогноз заболевания. На основании полученной информации определяется оптимальная лечебная тактика.
Семь причин, почему не стоит бояться полисомнографии
Иногда полисомнография заочно представляется пациентам непонятной и страшной процедурой — чем-то
из разряда «опасно делать, мучительно проходить и жутко вспоминать». У страха глаза велики, дамы и господа! Ниже представлены самые распространенные страхи, опасения и вопросы пациентов по поводу полисомнографии, а также наши успокаивающие комментарии.
Некоторые пациенты полагают, что в незнакомом месте, в окружении многочисленных датчиков и проводов они просто не смогут уснуть. То есть пострадают и они сами, и результаты исследования, которое просто не получится из-за отсутствия сна. Да, небольшой физический и психологический дискомфорт возможен, но он быстро проходит. Человек — существо, легко адаптирующееся к окружающим условиям. Спим же мы в гостиницах, поездах, самолетах и даже стоя в метро! Особенно это относится к пациентам с синдромом обструктивного апноэ сна, которых мучает постоянная сонливость.
Если человек все же не засыпает в течение часа, мы даем ему легкое снотворное, которое облегчает засыпание, но не оказывает существенного влияния на дыхание во сне. Для постановки достоверного диагноза апноэ достаточно 4 часа сна, и по нашему опыту (а он, поверьте, большой) у всех пациентов получаются достоверные результаты полисомнографии.
Вдруг мне будет неудобно?
Ночью разрешается принимать любую удобную позу и менять ее сколько захочется.
Кроме того, если вы проснетесь и захотите сходить в туалет, вы можете свободно это сделать. Наши полисомнографические системы ведут запись по принципу беспроводной связи (Вluetooth или WiFi). Все данные поступают по радиоканалу.Вы не привязаны к постели и можете двигаться.
Вдруг отклеится датчик?
Некоторые пациенты чрезмерно активно ведут себя во сне, поэтому такое действительно может случиться. Но, во‑первых, датчики клеятся прочно, так что оторвать их достаточно сложно, а во‑вторых, всю ночь за пациентом наблюдает дежурный персонал. В кабинете недалеко от палаты находится медсестра, которая в реальном времени на экране компьютера следит за изменениями показателей и регулярно делает пометки о состоянии больного. Если подобный инцидент и случится, персонал оперативно вернет датчик на место. Качество результатов процедуры не пострадает.
Меня не ударит током?
Меня не задушат провода?
Ни при каких обстоятельствах. Ни один из проводов не огибает шею.
Не вредно ли делать полисомнографию?
При исследовании на пациента не воздействуют электрические импульсы или другие опасные источники энергии, так что делать полисомнографию не вредно; вредно ее не делать и оставаться без точного диагноза.
Как пройти полисомнографию, если на это нет времени?
Легко! Большинство наших пациентов даже не отпрашиваются с работы, чтобы попасть на диагностику. Они приходят в клинику вечером, а утром по завершении исследования уходят. Это можно сделать хоть в 7 утра. Позже они в удобное время возвращаются за заключением и на консультацию.
Неудобно ехать в Центр медицины сна. Можно ли сделать полисомнографию на дому?
Можно! Если вы хотите пройти обследование дома, то сотрудник Центра медицины сна вечером приедет к вам с необходимым оборудованием, установит датчики и уедет. Наутро он вернется, заберет оборудование на расшифровку, а вы в удобное время придете на консультацию по результатам полисомнографии.
Домашнее обследование имеет ряд преимуществ:
Кардио-респираторный мониторинг
Кардио-респираторный мониторинг проводится так же, как и полисомнография, однако датчиков и определяемых параметров при этом исследовании меньше. Прибор регистрирует поток воздуха через нос и рот, движения грудной клетки и брюшной стенки, храп, насыщение крови кислородом, а также снимает электрокардиограмму. Этого может быть достаточно для постановки диагноза апноэ сна, хотя метод несколько менее точен по сравнению с полисомнографией, так как не регистрируется структура сна.
Респираторный мониторинг
Наиболее простой метод диагностики нарушений дыхания во сне – респираторный мониторинг. Обычно он применяется у пациентов с очевидным подозрением на среднюю или тяжелую степень синдрома обструктивного апноэ сна для подтверждения диагноза, оценки рисков и прогноза заболевания.
Прибор закрепляется на запястье, а идущая от него канюля устанавливается в нос. Аппарат фиксирует дыхательный поток, храп, содержание кислорода в крови, параметры пульса (рис.10).
Как правило, респираторный мониторинг проводится на дому: пациента обучают использованию прибора и выдают его на руки.
Перед сном человек самостоятельно устанавливает и включает аппарат, утром выключает и возвращает сомнологу. Врач составляет заключение и определяет точный диагноз.
Компьютерная пульсоксиметрия
Каждая остановка дыхания сопровождается кратковременным падением сатурации (насыщения крови кислородом). Если посчитать эти эпизоды, то фактически можно предположить, сколько у пациента было остановок дыхания за ночь.
Для этого и предназначена компьютерная пульсоксиметрия — метод длительной регистрации сатурации. За ночь компьютерный пульсоксиметр может сделать до 25000 измерений и записать кривую сатурации (рис. 11).
Мы применяем эту методику для скрининга апноэ сна у различных категорий пациентов с высоким риском нарушений дыхания во сне, то есть она используется для того, чтобы отличить больных людей от здоровых. Если компьютерная пульсоксиметрия выявляет нарушения, то необходимо сделать полисомнографию, кардио-респираторный или респираторный мониторинг, чтобы узнать точный диагноз, оценить риски и выбрать лучшую тактику лечения.



Уважаемые коллеги! Рад сообщить, что возобновляется проведение очных мастер-классов по обучению методам диагностики и лечения синдрома обструктивного апноэ сна. Ниже приведена информация о мастер-классах компаний «Медоксима» и «Спиро Медикал». Можете выбрать подходящее для себя обучение в зависимости от того, на какое диагностическое или лечебное оборудование вы ориентированы. Обращаем Ваше внимание, что количество мест на каждый […]
Уважаемые коллеги! Приглашаем Вас на дистанционный цикл тематического усовершенствования врачей «Диагностика и лечение нарушений сна»
Синдром обструктивного апноэ сна (СОАС)
Остановка дыхания во сне из-за сужения дыхательных путей на уровне глотки — одно из самых опасных нарушений сна. Дыхательные усилия при этом сохраняются, но воздух или вовсе не попадает в лёгкие, или поток его значительно снижен. Это состояние может привести к «ночной» смерти, причина которой ошибочно приписывается остановке сердца. Сужение дыхательных путей проявляется храпом. По данным статистики, каждый пятый человек после 30-ьт лет постоянно храпит во сне. Часто храп воспринимается как неприятный для окружающих, но безопасный звуковой феномен. К сожалению, это не так. Храп может быть предвестником и одним из основных симптомов серьезного заболевания — синдрома обструктивного апноэ сна (СОАС).
СОАС — это заболевание, характеризующееся наличием храпа, периодическим спадением верхних дыхательных путей на уровне глотки с прекращением легочной вентиляции, снижением уровня кислорода крови, грубой фрагментацией сна и избыточной дневной сонливостью. Среди людей в возрасте от 30 до 60 лет, не считающих себя больными, СОАС был выявлен у 9% женщин и 24 % мужчин. Часто свидетелями этого заболевания являются бодрствующие близкие, которые с тревогой наблюдают, как внезапно обрывается храп и возникает пугающая остановка дыхания, затем спящий громко всхрапывает и вновь начинает дышать. Иногда может отмечаться до 500 остановок дыхания за ночь общей продолжительностью до 4 часов, что ведет как к острому, так и хроническому недостатку кислорода и существенно увеличивает риск развития артериальной гипертонии, нарушений ритма сердца, инфаркта миокарда, инсульта и внезапной смерти во сне.
К перечисленным симптомам СОАС могут добавляться расстройства в сексуальной сфере, учащением мочеиспускания в ночное время и другие проблемы. Хроническое недосыпание приводит к тому, что даже в дневные часы у таких пациентов имеется сниженный уровень бодрствования, внимания, они неожиданно могут заснуть в самое неподходящее время. Люди, страдающие остановкой дыхания во сне, в 7 раз чаще становятся жертвами автокатастроф.
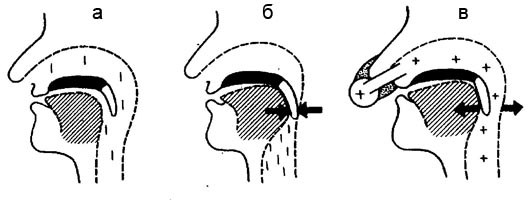
Причины СОАС те же, что и у храпа. Разница заключается лишь в степени их выраженности. Если при храпе стенки дыхательных путей только вибрируют при прохождении струи воздуха, то при СОАС они периодически полностью спадаются, прекращая доступ воздуха в легкие. Факторами, способствующими появлению храпа и СОАС, являются ожирение, патология полости носа и глотки, приводящая к сужению просвета верхних дыхательных путей, нарушения прикуса, гипотиреоз (пониженная функция щитовидной железы).
Диагноз собственно храпа, как правило, не вызывает особых затруднений. Гораздо сложнее обстоит дело с диагностикой СОАС, которая возможна только в условиях специализированного центра при обязательном участии врача-сомнолога.
С целью коррекции СОАС в настоящее время используется аппаратный метод создания постоянного положительного давления в верхних дыхательных путях пациента. Воздух, подаваемый на вдох под постоянным положительным давлением, препятствует спадению стенок глотки во время сна. Метод получил название СРАР-терапия (аббревиатура английских слов Continuous Positive Airway Pressure — постоянное положительное давление в дыхательных путях).
Кроме СРАР-терапии для лечения СОАС применяют целый ряд хирургических операций, направленных на расширение и последующую стабилизацию просвета глотки (увулопалатинофарингопластика и др), ортодонтическое лечение: внутриротовые устройства и для смещения нижней челюсти во время сна и другие методы лечения. Однако, при тяжелой форме СОАС и отсутствии явных анатомических дефектов, которые можно было бы устранить хирургически, единственным эффективным методом лечения является создание постоянного положительного давления в дыхательных путях (СРАР-терапия).
Процедура подбора лечебного давления проводится в лабораториях сна. В последствии оно остается достаточно стабильным на протяжении месяцев и лет, если человек существенно не меняет массу тела. В последствии пациент самостоятельно пользуется аппаратом в домашних условиях.
В тяжелых случаях аппарат необходимо использовать каждую ночь. При более легком течении заболевания возможно периодическое применение аппарата (4-5 раз в неделю). Лечение практически не дает побочных эффектов. Отмена аппаратного лечения (даже если оно проводилось несколько лет) не влечет за собой каких-либо осложнений, за исключением постепенного возвращения исходной симптоматики. Применение аппарата не излечивает человека, но обеспечивает нормальный сон, улучшение качества жизни и профилактику серьезных осложнений. Даже очень тяжелые больные уже через несколько дней могут ощутить значительное улучшение самочувствия.
В лаборатории сна клиники «Мединеф» осуществляется весь комплекс мероприятий по диагностике и проведению СРАР-терапии у больных с синдромом обструктивного апноэ сна. Мы предлагаем помощь в выборе и приобретении лечебного оборудования для персонального использования, а также контроль за долгосрочным лечением в домашних условиях.
Записаться на прием к врачу можно ежедневно по многоканальному телефону (812) 603-03-03.
Диагностика и лечение синдрома обструктивного апноэ сна у взрослых. Рекомендации Российского Общества Сомнологов.
Введение
Синдром обструктивного апноэ сна (СОАС) является одним из наиболее распространенных патологических состояний, непосредственно связанных со сном, и количество страдающих им пациентов в экономически развитых странах продолжает прогрессивно увеличиваться. При отсутствии адекватной и своевременной медицинской помощи СОАС не просто приводит к значительному ухудшению качества жизни больного, но и к большому числу негативных медико-социальных последствий, включая высокий риск тяжёлой сердечно-сосудистой патологии и возрастающую вероятность дорожно-транспортных происшествий. С другой стороны, на сегодняшний день разработаны инструменты для точной диагностики СОАС и методы эффективного лечения данного заболевания [1, 2, 3, 4].
Настоящие рекомендации по диагностике и лечению СОАС у взрослых пациентов – первое в Российской Федерации практическое руководство, разработанное на уровне всероссийской профессиональной организации врачей-сомнологов и направленное на стандартизацию деятельности отечественных специалистов, занимающихся респираторной медициной сна. Рекомендации были предложены членами научного совета РОС, прошли обсуждение с участием всех членов РОС, рассмотрены и утверждены на IV Российской научно-практической конференции с международным участием «Клиническая сомнология» (2018).
Авторами рекомендаций был выполнен систематический обзор литературы, представленной в базе данных PubMed и российской научной электронной библиотеке eLIBRARY.RU, а также проанализированы текущие рекомендации Американской академии медицины сна, Американского торакального общества, Американской академии стоматологической медицины сна, Канадского торакального общества, Европейского респираторного общества и ряда других врачебных организаций и ассоциаций [5, 6, 7, 8, 9, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20, 21, 22, 23, 24, 25, 26, 27, 28, 29, 30]. Некоторые рекомендации, содержащиеся в этих документах, были перенесены в настоящее руководство с небольшими изменениями или без таковых. На основании собственного практического опыта авторы постарались максимально актуализировать и адаптировать существующую мировую практику к реальным условиям работы российских специалистов в области медицины сна. Выводы, полученные в результате этой работы, представляют собой согласительный документ и оформлены в виде последующих рекомендаций.
Для обозначения уровня значимости приводимых рекомендаций была использована следующая доказательная база:
Стандарт. Основывается на результатах целого ряда рандомизированных контролируемых исследований и крупных мета-анализов. В большинстве случаев совпадает со стандартами, принятыми в странах Западной Европы и Северной Америки.
Рекомендация. Основывается на результатах отдельных рандомизированных контролируемых, большом числе нерандомизированных неконтролируемых или наблюдательных исследований и прошло проверку многолетней клинической практикой.
Мнение. Основывается на отдельных нерандомизированных неконтролируемых или наблюдательных исследованиях, описании случаев и личном практическом опыте авторов данных рекомендаций.
Ключевые понятия, определения и классификация
СОАС – нарушение дыхания во сне, характеризующееся повторяющимися эпизодами прекращения дыхания или существенного уменьшения дыхательного потока при сохранении дыхательных усилий в результате обструкции верхних дыхательных путей, что обычно вызывает снижение насыщения крови кислородом и фрагментацию сна, сопровождается храпом и избыточной дневной сонливостью [15].
Согласно существующему определению обструктивное апноэ – дыхательная пауза во время сна, характеризующаяся отсутствием или значительным, более чем на 90% от исходного, уменьшением носоротового воздушного потока длительностью 10 секунд и более на фоне сохраняющихся дыхательных усилий [8]. Обструктивное апноэ завершается реакцией активации – микропробуждением головного мозга. Смешанное апноэ, начинающееся как центральное, с исчезновения как носоротового воздушного потока, так и дыхательных усилий, но в дальнейшем характеризующееся возобновлением дыхательных усилий, исходя из существующих на сегодняшний день представлений о физиологии нарушений дыхания во время сна следует приравнивать по клиническому значению к обструктивному. Следует иметь в виду, что часть эпизодов апноэ, не сопровождающихся визуально различимыми при записи полисомнографии или респираторной полиграфии дыхательными движениями грудной клетки и брюшной стенки и поэтому классифицируемые как центральные, в некоторых случаях также могут носить обструктивный характер. Это может быть связано с тем, что у части пациентов рефлекторно происходит прекращение дыхательных усилий в ответ на обструкцию верхних дыхательных путей или для регистрации сигнала дыхательных движений просто не хватает чувствительности соответствующих датчиков. В связи с этим, если полиграфическая картина центральных апноэ регистрируется преимущественно в положении пациента на спине, а возобновление дыхания сопровождается храпом, то есть вероятность, что они также исходно носят обструктивный характер (рекомендация).
Обструктивное гипопноэ характеризуется уменьшением носоротового воздушного потока на 30% и более по сравнению с исходным в течение не менее 10 секунд в сочетании со снижением сатурации кислорода на 3% и более и/или реакцией активации. Характерными признаками обструктивного гипопноэ является храп, наличие уплощения кривой воздушного потока на вдохе и торакоабдоминальный парадокс (противофазные движения грудной клетки и брюшной стенки) во время события. При отсутствии пищеводного датчика давления дифференцировка обструктивного и центрального гипопноэ может быть затруднена и не является обязательной (стандарт) [7].
Респираторные эпизоды, включающие визуально различимое изменение воздушного потока и увеличение дыхательных усилий в сочетании с реакцией активации и при этом не достигающие критериев гипопноэ, называют «микропробуждениями, связанными с дыхательными усилиями». Регистрация этих дыхательных событий при полисомнографии не является обязательной [7].
Диагностические критерии СОАС [15]:
При полисомнографии или респираторной полиграфии выявляются:
Степень тяжести СОАС оценивают на основании индекса апноэ-гипопноэ (ИАГ) или индекса дыхательных расстройств (ИДР) [11]. ИАГ – среднее суммарное количество апноэ и гипопноэ за час сна (при полисомнографии) или за час исследования (при респираторной полиграфии). ИДР – среднее суммарное количество всех дыхательных событий (апноэ, гипопноэ и микропробуждений, связанных с дыхательными усилиями) за час сна (при полисомнографии). Из текста должно быть понятно, с помощью какого диагностического метода (полисомнографии или респираторной полиграфии) рассчитан тот или иной индекс (стандарт) [15]. Следует учитывать, что результаты респираторной полиграфии могут недооценивать частоту респираторных событий в связи с тем, что не учитывается время бодрствования во время исследования и не регистрируются дыхательные события (гипопноэ и микропробуждения, связанные с дыхательными усилиями), сопровождающиеся реакциями активации при отсутствии значимых десатураций (стандарт) [31, 32].
Классификация СОАС по степени тяжести (стандарт)
| Степень тяжести СОАС | Норма | Легкая степень | Средняя степень | Тяжелая степень |
| Индекс апноэ-гипопноэ / индекс дыхательных расстройств | менее 5 | 5 и более, но менее 15 | 15 и более, но менее 30 | 30 и более |
Данная классификация не просто отражает мнение ряда экспертов, но имеет клиническое обоснование. Полученные в итоге ряда масштабных эпидемиологических исследований данные свидетельствуют о том, что именно после пяти патологических респираторных событий за час сна обычно появляется и постепенно прогрессирует характерная для СОАС клиническая симптоматика, при ИАГ ≥ 15 начинает увеличиваться связанный с апноэ сна риск сердечно-сосудистых и обменных нарушений, а в группе пациентов с ИАГ ≥ 30 значительно возрастает вероятность возникновения тяжёлых сердечно-сосудистых осложнений, в том числе приводящих к смертельному исходу.
Следует подчеркнуть, что между величиной ИАГ и выраженностью субъективной симптоматики существует достаточно слабая корреляционная связь. В ряде случаев пациенты с весьма умеренными расстройствами дыхания во время сна могут описывать характерную клиническую картину СОАС, в то время как некоторые больные со значительно большим числом эпизодов апноэ, напротив, предъявляют минимум жалоб. Кроме того, все данные о взаимосвязи между СОАС и разнообразными сердечно-сосудистыми осложнениями получены на основании оценки величины ИАГ, а связь между субъективной симптоматикой, сердечно-сосудистой заболеваемостью и смертностью не установлена. Следует также иметь в виду, что характерные для СОАС жалобы, и в первую очередь дневная сонливость, неспецифичны и широко распространены в популяции. Поэтому при оценке тяжести СОАС следует в первую очередь ориентироваться на величину ИАГ или ИДР, и только потом – на клинические проявления заболевания (стандарт) [11, 12, 23].
Диагностика СОАС
Существует большое число заболеваний, которые могут сопровождаться жалобами на нарушения сна и разнообразными сопутствующими дневными симптомами, включая дневную сонливость. Изолированная оценка внешних проявлений болезни в ходе непосредственного опроса больного или опосредованно, с помощью разработанных для первичного выявления пациентов с обструктивным апноэ сна специальных опросников, не может быть основанием для окончательной постановки диагноза СОАС (стандарт) [9, 33]. Несмотря на то, что в типичных случаях можно с достаточно высокой вероятностью заподозрить это заболевание на основании имеющихся у пациента симптомов и признаков, на данный момент нет достоверного способа чисто клинической диагностики СОАС, и диагноз обязательно должен быть подтвержден инструментальными методами исследования (стандарт) [11]. Решение о необходимости специализированного обследования и его объеме может основываться на первичном анализе клинической картины заболевания в целом и на результатах некоторых инструментальных методов обследования, например, суточного мониторирования ЭКГ или артериального давления (стандарт) [9].
Существует целый ряд значительно отличающихся друг от друга по своим техническим характеристикам диагностических устройств, позволяющих объективно измерять различные параметры дыхания во время сна и с той или иной точностью выявлять имеющиеся респираторные нарушения. Чаще всего это оборудование подразделяют на четыре типа [10, 34, 35].
Классификация диагностического оборудования, которое потенциально может быть использовано для диагностики дыхательных нарушений во время сна
| Тип | Наименование | Регистрируемые показатели | Характеристика | Решаемые задачи |
| 1 | Стационарная полисомнография под контролем персонала | Объективизация сна, параметров дыхания, сердечной деятельности, сатурации крови кислородом, движений конечностей, положения тела | Проводится в условиях сомнологического центра под постоянным контролем медицинского персонала и с синхронизированной видеозаписью. | Диагностика СОАС у любых больных. Определяется ИАГ или ИДР |
| 2 | Автономная полисомнография | Объективизация сна, параметров дыхания, сердечной деятельности, сатурации крови кислородом, движений конечностей, положения тела | Может проводиться как в сомнологическом центре, так и за его пределами, в том числе амбулаторно. Контроль медицинского персонала во время исследования не проводится, видеозапись может отсутствовать | Диагностика СОАС у большинства больных. Определяется ИАГ или ИДР |
| 3 | Респираторная полиграфия с оценкой дыхательных усилий (кардиореспираторное и респираторное мониторирование) | Параметры дыхания, сердечной деятельности, сатурации крови кислородом, иногда движений конечностей, положения тела | Может проводиться как в сомнологическом центре, так и за его пределами, в том числе амбулаторно. Контроль медицинского персонала во время исследования не проводится, видеозапись обычно отсутствует | Диагностика СОАС у пациентов с высокой претестовой вероятностью. Определяется ИАГ |
| 4 | Респираторная полиграфия без оценки дыхательных усилий и компьютерная пульсоксиметрия | Воздушный назальный поток и сатурация крови кислородом или только сатурация крови кислородом | Обычно применяются за пределами сомнологического центра | Скрининг СОАС. В отдельных случаях позволяют поставить достоверный диагноз. Определяется ИАГ или индекс десатураций |
Наиболее точным методом диагностики СОАС является стационарная полисомнография под контролем персонала (стандарт) [10], которая проводится в условиях сомнологического центра. Полисомнография может проводиться в автономном режиме с использованием портативных устройств и без наблюдения персонала во время исследования, в этом случае она может проводиться как в сомнологическом центре, так и за его пределами, в т.ч. амбулаторно. Полисомнография включает в себя одновременную регистрацию таких параметров как электроэнцефалограмма, электроокулограмма, подбородочная электромиограмма, назальный (при помощи носовых канюль) и ороназальный (при помощи термистора) воздушный поток, торако-абдоминальные дыхательные усилия, электрокардиограмма, сатурация крови кислородом, положение тела, электромиограмма с нижних конечностей. Это единственная на сегодняшний день методика, позволяющая не просто выявить патологические респираторные события, но и соотнести их с истинной продолжительностью и структурой сна. В результате такого исследования мы получаем величину ИАГ или, при регистрации микропробуждений, связанных с дыхательными усилиями, ИДР [8].
Респираторная полиграфия (кардиореспираторное и респираторное мониторирование), проводимая как в стационаре, так и амбулаторно, в первую очередь предназначена для подтверждения диагноза СОАС у пациентов с высокой претестовой вероятностью выраженного (средней или тяжёлой степени) СОАС (стандарт) [10, 31, 34]. Основным недостатком метода является невозможность объективизировать процесс сна. В итоге мы получаем ИАГ, который потенциально может оказаться меньше, чем ИАГ, выявляемый при полисомнографии. У пациентов с очень тяжёлой обструкцией это не приводит к недооценке степени тяжести СОАС и к изменению тактики лечения, но по мере уменьшения выраженности нарушений дыхания вероятность недооценки степени тяжести или даже ложноотрицательного результата возрастает.
Под высокой претестовой вероятностью следует понимать сочетание избыточной дневной сонливости с как минимум двумя из трёх критериев: 1) постоянный громкий храп; 2) окружающие замечают остановки дыхания во сне и/или у пациента бывают пробуждения с одышкой или удушьем; 3) артериальная гипертензия (рекомендация). Кроме того, портативные кардиореспираторные системы также могут достоверно выявлять клинически значимый СОАС и при исходно низкой претестовой вероятности (рекомендация), но при этом не позволяют исключить наличие СОАС, в том числе средней и тяжёлой степени (стандарт) [10, 36].
В нашей стране под кардиореспираторным мониторированием традиционно понимают такой вариант респираторной полиграфии, при котором в числе прочего регистрируется электрокардиограмма. Если оценивается только частота пульса на основании пульсоксиметрии, то говорят о респираторном мониторировании. Применительно к диагностике СОАС эта разница несущественна, а использование такой классификации не обязательно (мнение).
На сегодняшний день различными производителями выпускается широкий модельный ряд кардиореспираторных и респираторных мониторов, которые по формальным критериям могут быть отнесены к устройствам 3 типа. Минимально достаточный набор регистрируемых параметров предполагает оценку назального воздушного потока с помощью носовой канюли, регистрацию дыхательных усилий посредством индуктивной плетизмографии и сатурацию крови кислородом (стандарт) [14, 31]. Использование двух торакоабдоминальных ремней, позволяющих по отдельности оценить дыхательные усилия в области груди и живота, предпочтительно, однако наличие только одного ремня также приемлемо (рекомендация).
Основным препятствием для использования респираторной полиграфии при диагностике СОАС следует считать жалобы пациента на выраженные нарушения инициирования и поддержания сна. Невозможность оценить реальное время сна при сочетании возможного СОАС и инсомнии может привести к существенной недооценке тяжести нарушений дыхания во сне и изначально снижает ценность результатов исследования у этой категории больных (стандарт). Кроме того, на результат кардиореспираторного или респираторного мониторирования может повлиять наличие у пациента коморбидных патологических состояний, сопровождающихся необструктивными нарушениями дыхания во время сна: центральными апноэ, гиповентиляцией и гипоксемией (стандарт) [10].
Респираторные мониторы с двумя каналами регистрации данных (воздушный поток и сатурация) уступают по информативности устройствам 3 типа. Однако на практике нередко складывается ситуация, когда другие инструментальные методы диагностики СОАС недоступны. В тех случаях, когда претестовая вероятность выраженного СОАС высока и отсутствуют тяжелые коморбидные состояния, респираторное мониторирование без оценки дыхательных усилий можно рассматривать в качестве приемлемой и достоверной диагностической методики наравне с устройствами 3 типа (мнение).
Компьютерная мониторинговая пульсоксиметрия позволяет выявлять связанные с СОАС повторяющиеся десатурации, однако не обладает достаточной чувствительностью для диагностики СОАС, не фиксирует дыхательные события как основной клинический признак СОАС и не позволяет определять степень тяжести СОАС (за исключением тяжёлых случаев). Этот метод может быть использован для инструментального скрининга, но не рекомендуются для рутинной диагностики СОАС (стандарт) [27, 36].
Анализ результатов, полученных с помощью любого из существующих диагностических методов, должен в обязательном порядке проводить специалист, имеющий достаточную квалификацию в области респираторной медицины сна (стандарт). Использование медицинских заключений, основывающихся только на автоматической компьютерной расшифровке результатов исследования, неприемлемо (стандарт) [8, 10, 27].
Широкая распространенность в популяции обструктивных нарушений дыхания во время сна и отсутствие реальной возможности провести углубленное обследование всем потенциально нуждающимся в этом больным обуславливает необходимость разработки оптимальных принципов диагностики СОАС. Одним из них может быть широкое использование более простых и доступных диагностических методов. На практике этот подход обозначается как поэтапное выявление СОАС. Данная концепция ступенчатой диагностики предполагает, что на первом этапе лечащий врач оценивает клиническую картину заболевания и имеющийся риск СОАС при помощи стандартного осмотра, сбора анамнеза и опросников. Дополнительным скрининговым методом может быть компьютерная мониторинговая пульсоксиметрия. Затем пациентам с высокой претестовой вероятностью выраженного СОАС и минимальным числом факторов, способствующим как ложноположительным, так и ложноотрицательным результатам, проводится кардиореспираторное или респираторное мониторирование. Если выявляется выраженная степень СОАС и предполагается проведение СИПАП-терапии, на этом диагностика может быть закончена. При отсутствии высокой претестовой вероятности, наличии факторов, препятствующих проведению кардиореспираторного и респираторного мониторирования, а также в тех случаях, когда необходимо уточнение степени тяжести СОАС и рассматриваются варианты лечения, отличные от СИПАП-терапии, пациента следует направить на полисомнографию (рекомендация). Это не означает, что полисомнографию нельзя использовать в качестве диагностической процедуры первой линии для диагностики СОАС у всех пациентов в тех случаях, когда это возможно.
Лечение СОАС
Целью лечения СОАС являются нормализация индекса апноэ-гипопноэ, устранение храпа, избыточной дневной сонливости, гипоксемии во сне и восстановление нормальной структуры сна (стандарт) [21, 23].
Перед началом лечения пациент должен пройти адекватное обследование для подтверждения диагноза и уточнения степени тяжести СОАС, так как тяжесть заболевания в значительной степени определяет выбор дальнейшей тактики. Начало любого лечения только на основании клинических признаков недопустимо (стандарт). В обязательном и интенсивном лечении нуждаются пациенты с тяжелой степенью СОАС (стандарт), при лёгкой и средней степени тяжести заболевания решение о необходимости активной терапии и её объёме принимается индивидуально (рекомендация). Важным при этом является предупреждение прогрессирования СОАС, включая меры по устранению постоянного громкого храпа и избыточной массы тела (рекомендация) [23, 37].
Своевременное, начатое по показаниям и правильно проводимое лечение СОАС приводит к уменьшению или устранению дневной сонливости, улучшению качества жизни, а также к достоверному снижению риска сердечно-сосудистой и общей заболеваемости и смертности (стандарт) [11,12]. Адекватное лечение СОАС должно быть обязательной составляющей терапии таких ассоциированных с апноэ сна патологических состояний, как метаболический синдром, ожирение, артериальная гипертония, нарушения сердечного ритма и проводимости, сахарный диабет 2 типа (стандарт) [23].
На сегодняшний день существуют следующие основные подходы к лечению СОАС: снижение веса при ожирении, неинвазивная вентиляция постоянным положительным давлением воздушного потока во время сна (СИПАП-терапия) с различными модификациями, внутриротовые устройства и хирургическая коррекция обструкции верхних дыхательных путей, каждый из которых имеет свою область применения и ограничения (стандарт) [11, 23]. Позиционная терапия (методы, устраняющие сон на спине), может быть использована у пациентов с выраженной позиционной зависимостью (рекомендация) [26, 38]. Метод электростимуляции подъязычного нерва может быть эффективным при различной степени тяжести СОАС, особенно при ведущей роли снижения тонуса мышц глотки в патогенезе СОАС (рекомендация) [39], но остаётся дорогостоящим и недоступным в Российской Федерации. Другие методы лечения в настоящее время не могут рассматриваться как эффективные при СОАС.
Снижение веса
Одним из основных факторов, приводящих к возникновению СОАС, является ожирение, поэтому у всех больных с избыточной массой тела следует добиваться снижения веса. Одного лишь значительного похудения бывает достаточно для устранения или существенного уменьшения нарушений дыхания во время сна (стандарт) [40]. Несмотря на то, что не во всех случаях снижение веса приводит к достаточному уменьшению степени тяжести СОАС, постепенная контролируемая нормализация массы тела положительно сказывается на состоянии здоровья в целом.
Консервативные мероприятия, направленные на снижение веса, особенно при морбидном ожирении, часто оказываются недостаточно эффективными. Хирургическая коррекция ожирения (бариатрическая хирургия) обычно дает выраженные результаты по снижению веса. Целесообразность использования бариатрической хирургии в качестве метода лечения СОАС представляется достаточно спорной, учитывая высокий риск различных осложнений при любом хирургическом вмешательстве у этой категории пациентов. Бариатрическая хирургия является методом выбора при лечении резистентного к консервативному лечению морбидного ожирения, а не способом коррекции СОАС. В то же время наличие СОАС необходимо обязательно учитывать при принятии решения о проведении бариатрического хирургического вмешательства. У пациентов с выраженной степенью СОАС проведение такого вмешательства требует обязательного использования СИПАП- или БИПАП-терапии в пред- и послеоперационном периоде (стандарт) [37].
Неинвазивная вентиляция постоянным положительным давлением воздушного потока во время сна (СИПАП-терапия и её модификации)
СИПАП-терапия создает пневматический каркас, предупреждающий смыкание верхних дыхательных путей во время сна. СИПАП-терапия является наиболее эффективным и безопасным методом лечения СОАС средней и тяжёлой степени (стандарт); рутинное использование СИПАП-терапии у пациентов с легким СОАС не рекомендуется (рекомендация) [11, 17, 22, 23].
Аппараты, обеспечивающие вентиляционную поддержку двумя или тремя уровнями положительного давления (БиПАП- и ТриПАП-терапия) могут оказаться необходимыми при плохой переносимости высокого уровня положительного давления воздушного потока, а также при сочетании СОАС с синдромами альвеолярной гиповентиляции/гипоксемии во сне (при выраженном ожирении, хронической обструктивной болезни лёгких, нервномышечных заболеваниях, патологии грудной клетки и др.) (стандарт) [17].
Адаптивная сервовентиляция (АСВ) может использоваться для лечения сочетания СОАС с синдромами центрального апноэ сна (рекомендация) [41]. АСВ в настоящее время не рекомендуется применять у пациентов с хронической сердечной недостаточностью и сниженной фракцией выброса левого желудочка (
Приложение 1. Автоматическая титрация параметров СИПАП-терапии