Что значит угнетенное сознание в реанимации
Что значит угнетенное сознание в реанимации
Ясное сознание — полная его сохранность, адекватная реакция на окружающую обстановку, полная ориентация, бодрствование.
Умеренное оглушение — умеренная сонливость, частичная дезориентация, задержка ответов на вопросы (часто требуется повторение), замедленное выполнение команд.
Глубокое оглушение — глубокая сонливость, дезориентация, почти полное сонное состояние, ограничение и затруднение речевого контакта, односложные ответы на повторные вопросы, выполнение лишь простых команд.
Сопор (беспамятство, крепкий сон) — почти полное отсутствие сознания, сохранение целенаправленных, координированных защитных движений, открывание глаз на болевые и звуковые раздражители, эпизодически односложные ответы на многократные повторения вопроса, неподвижность или автоматизированные стереотипные движения, потеря контроля за тазовыми функциями.
Умеренная кома (I) — неразбудимость, хаотические некоординированные защитные движения на болевые раздражители, отсутствие открывания глаз на раздражители и контроля за тазовыми функциями, возможны легкие нарушения дыхания и сердечно-сосудистой деятельности.
Глубокая кома (II) — неразбудимость, отсутствие защитных движений, нарушение мышечного тонуса, угнетение сухожильных рефлексов, грубое нарушение дыхания, сердечно-сосудистая декомпенсация.
Запредельная (терминальная) кома (III) — атональное состояние, атония, арефлексия, витальные функции поддерживаются дыхательными аппаратами и сердечно-сосудистыми препаратами.
Оценку глубины нарушения сознания в экстренных ситуациях у взрослого человека, не прибегая к специальным методам исследования, можно проводить по шкале Глазго, где каждому ответу соответствует определенный балл (см. табл. 14), а у новорожденных — по шкале Апгар.
Шкала Глазго
| I. Открывание глаз: • отсутствует 1 • на боль 2 • на речь 3 • спонтанное 4 II. Ответ на болевой стимул: III. Вербальный ответ: |
Оценка состояния сознания производится путем суммарного подсчета баллов из каждой подгруппы. 15 баллов соответствуют состоянию ясного сознания, 13-14 — оглушению, 9—12 — сопору, 4—8. — коме, 3 балла — смерти мозга.
Примечание. Корреляция между показателями шкалы Глазго и летальности при коме высоко достоверна. Количество баллов от 3 до 8 соответствует летальности 60%, от 9 до 12 — 2%, от 13 до 15 около 0 (Д. Р. Штульман, Н. Н. Яхно).
Что значит угнетенное сознание в реанимации
Одной из главных задач интенсивной терапии является сохранение и улучшение уровня сознания пациента. Уровень сознания — важный критерий при выборе тактики лечения и контроле эффективности лечения. Хотя в некоторых случаях церебропротективный эффект достигается как раз за счет седации пациента. Таким образом, особенность интенсивной терапии в нейрохирургии заключается в том, что при седации меняется основная цель лечения.
При нарушении уровня сознания необходимо решить три ключевых вопроса:
— В чем причина нарушения сознания?
— Есть ли способы коррекции этого нарушения?
— Какова прогностическая значимость нарушения сознания?
Для оценки сознания необходимо дать определение этому понятию.
а) Определение сознания. Вероятно, нет понятия, столь трудно поддающегося определению и пониманию, как сознание. Приводим некоторые из определений:
Сознание сопровождает и контролирует процесс взаимодействия организма человека с окружающей средой путем интеграции внешних воздействий на организм и ответных реакций на них. Помимо прочего, сознание зависит от физиологической целостности ЦНС. Понятие «сознание» включает:
— Внимание и способность к его целенаправленному переключению.
— Создание и выражение абстрактных понятий с помощью слов и других средств общения.
— Способность заранее оценивать действия (ожидания, планы).
— Осознание себя и окружающих.
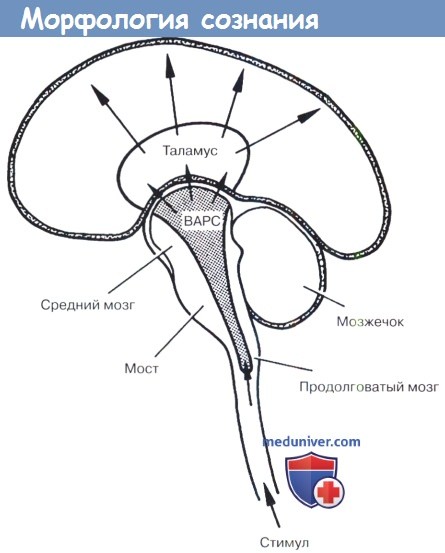
б) Морфологические предпосылки сознания. По нашему мнению, факт сознания не подразумевает наличие всех вышеперечисленных признаков сознания. Нарушение функции некоторых областей головного мозга не обязательно сопровождается утратой сознания. С другой стороны, известно, что повреждение определенных зон головного мозга (например, мезэнцефального отдела) сопровождается утратой сознания.
Морфологическими предпосылками сознания могут считаться отделы головного мозга, связанные в единую систему, которая распространяется от ретикулярной формации до коры головного мозга и состоит из трех частей:
1. Восходящая активирующая ретикулярная система (ВАРС)
2. Система общего формирования сознания в таламусе и базальных ганглиях
3. Система самосознания (предположительно, кора теменной доли).
Восходящая активирующая ретикулярная система (ВАРС). ВАРС распространяется от ствола головного мозга до гипоталамуса, имеет афферентные и эфферентные связи со спинным мозгом, ядрами черепных нервов, мозжечком и полушариями головного мозга.
ВАРС имеет важное значение для процесса бодрствования. Недостаточность функции ВАРС приводит к снижению способности к пробуждению, в то время как ее стимуляция сопровождается реакцией пробуждения.
Важно отметить, что сон характеризуется высокой активностью головного мозга. Во время сна активация структур срединного шва ведет к угнетению нейрональной активности ВАРС. Следовательно, кома является признаком дисфункции ВАРС, а не «состоянием очень глубокого сна».
Поражение области голубого пятна приводит к неспособности отвечать на внешние раздражители. Поражение таламуса и базальных ганглиев ведет к формированию уровня бодрствования, при котором невозможен контакт с окружающей средой.
в) Механизмы нарушения сознания. Существует ряд причин, которые приводят к угнетению сознания:
— Повреждение морфологического субстрата (травма, субарахноидальное кровоизлияние (САК), инсульт).
— Повреждение ретикулярной формации и БАРС.
— Билатеральное повреждение интраламинарных ядер таламуса.
— Билатеральное повреждение полушарий головного мозга.
— Значительное повреждение доминантного полушария.
— Нарушение обеспечения головного мозга кислородом, глюкозой
— Нарушения метаболизма.
— Интоксикации.
г) Степени угнетения сознания. К сожалению, не существует единого подхода к терминологии нарушения сознания. В нейрохирургической практике выделяют следующие степени угнетения сознания:
— Помрачение
— Сомноленция
— Оглушение
— Ступор
— Кома.
Другие формы нарушения сознания включают персистирующее вегетативное состояние, состояние малого сознания, акинетический мутизм и псевдокому (синдром «окружения»),
1. Оглушение. При легком затемнении уровень бодрствования несколько снижается, а скорость мышления замедляется.
2. Сомноленция. При отсутствии внешних раздражителей пациент лежит с закрытыми глазами. На раздражитель извне реагирует замедленно. Вербальный контакт и интеллектуальные функции умеренно нарушены.
3. Ступор. Для пробуждения пациента требуется более сильный раздражитель. Продуктивный контакт и интеллектуальные функции резко снижены. Пациент может отвечать на простые вопросы, при прекращении внешнего воздействия быстро засыпает.
4. Сопор. Требуется раздражитель высокой интенсивности, чтобы пробудить пациента. Речь на уровне произнесения трудноразличимых слов или нечленораздельных звуков. Возможно непостоянное выполнение больным простых заданий. При прекращении внешней стимуляции пациент возвращается в исходное состояние.
5. Кома. В рутинной практике под комой понимают нарушение сознания до уровня, при котором в ответ на болевой раздражитель больной не выполняет команды, не открывает глаза и не производит звуки.
д) Градация комы. Для быстрого и надежного понимания при оказании медицинской помощи было разработано несколько шкал, кратко характеризующих основной неврологический дефицит и степень угнетения сознания. С момента публикации в 1974 г. Teasdale и Jennett Шкала комы Глазго (ШКГ) приобрела широкое распространение. В рутинной практике рекомендуется использовать именно ШКГ.
ШКГ представляет собой полуколичественную шкалу, которая изначально разрабатывалась для среднего медицинского персонала. Провести оценочные тесты по ШКГ можно в течение одной минуты. Сумма баллов по трем шкалам (открывание глаз, двигательный ответ и речевые реакции) определяет функциональную основу сознания и степени бодрствования. Было показано, что первоначальная сумма баллов по ШКГ у больных с субарахноидальным кровоизлиянием или травматическим поражением головного мозга коррелирует с исходом заболевания. Считается, что при сумме 8 баллов и менее (с пациентом не возможен продуктивный контакт) показаны инвазивный мониторинг внутричерепного давления (ВЧД), интубация трахеи и искусственная вентиляция легких.
е) Наиболее частые причины угнетения сознания в нейрохирургии. Во многих случаях внутричерепные нарушения сопровождаются повышением внутричерепного давления. Быстрое повышение ВЧД приводит к угнетению сознания. Основные причины:
— Энцефалопатия гипертензивного генеза.
— Ишемический инсульт.
— Внутричерепное кровоизлияние.
— Субарахноидальное кровоизлияние.
— Менингит.
— Черепно-мозговая травма.
ж) Подход к пациентам в коматозном состоянии. Причин угнетения сознания достаточно много. Первоначальный подход для стабилизации состояния таких больных не отличается от алгоритма действия при острых сердечно-легочных заболеваниях:
— Поддержание нормальной функции сердечно-легочной системы (дыхательные пути, дыхание, кровообращение).
— Неврологический осмотр.
— Анализ крови на электролиты, глюкозу, мочевину, газовый состав крови, скрининг на токсины.
— При необходимости лекарственные препараты экстренной помощи (глюкоза, налоксон, тиамин).
— КТ черепа (при необходимости).
— Маннитол, если предполагается повышение ВЧД.
— Коррекция метаболических нарушений.
Учебное видео степени нарушения сознания и шкала комы Глазго
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Состояние оглушенности

Виды заболевания
Существует несколько стадий данного заболевания:
Обнубиляция является легкой формой проявления синдрома оглушенности. Это состояние предполагает нестабильный статус сознания. Самочувствие человека, страдающего обнубиляцией, схоже с состоянием легкого опьянения, когда окружающий мир будто находится в тумане, все психические реакции замедленны, а внимание больного рассеяно.
Сомнолентность является глубокой стадией состояния оглушенности и характеризуется минимальной физической активностью пациента, отсутствием мимики и каких-либо жалоб на свое самочувствие. Страдающий сомнолентностью пребывает в полусне, с трудом воспринимает реальность и выражает ответную реакцию только при воздействии очень сильных раздражителей.
Причины возникновения
Причинами возникновения синдрома оглушенности сознания у человека является нарушение кровообращения или серьезным поражением структур мозга.
Чаще всего оглушенность возникает именно вследствие тяжелых травм черепной коробки. При этом, симптомы могут появиться как сразу после полученного повреждения, так и спустя некоторое время.
Распространенной причиной проявления данного синдрома также служат острые нарушения мозгового кровообращения. Например, ишемического инсульта, кровоизлияния в мозг, переходящих нарушений мозгового кровообращения и др.
Среди причин появления оглушенности сознания также можно выделить тяжелые бактериальные и вирусные заболевания, таких как воспаление оболочек мозга или ткани печени.
К наиболее распространенным причинам также можно отнести эндогенную или экзогенную интоксикацию организма, вследствие передозировки наркотических веществ, снотворных препаратов или отравлении продуктами, в составе которых содержится этанол.
Какой врач лечит
После оказания срочной медицинской помощи и установления точной причины, вызвавшей синдром оглушенности сознания, на первых стадиях лечения врачи устраняют факторы, спровоцировавшие появление заболевания. Когда состояние пациента нормализуется, лечение и реабилитационный период курирует врач-невролог.
Кунцевский лечебно-реабилитационный центр предлагает услуги ведущих специалистов в области неврологии. Собственная диагностическая база позволяет провести все необходимые обследования, установить диагноз и пройти лечение, не выходя за пределы клиники.
Во-первых, невролог сразу определит причины развития состояния оглушенности, потому что источником синдрома оглушения может быть как бактериальное или вирусное поражение, так и острые нарушения мозгового кровообращения. Во-вторых, наш доктор выберет наиболее эффективную тактику лечения и реабилитации пациента. Запишитесь на консультацию к неврологу Кунцевского лечебно-реабилитационного центра и устраните состояние оглушенности!
Методы лечения
В первую очередь, невролог направляет пациента на аппаратное обследование головы и мозга(МРТ), чтобы исключить вероятность других заболеваний и подтвердить поставленный диагноз. Затем, основываясь на результатах исследования, специалист составляет индивидуальный план лечения.

Введение инсулина или глюкозы (при подозрении на диабетическую кому);
Очистка крови (в случае нарушения сознания при уремии);
Использование средств, останавливающих рвоту и поддерживающих нормальное дыхание/кровоснабжение;
Оперативное вмешательство хирурга/нейрохирурга при гематомах оболочек мозга/травмах головы или шеи;
Введение антидота при передозировках;
Интубация трахеи и искусственная вентиляция в тяжелых случаях;
Ввод антисудорожных лекарств при необходимости;
Инъекции тиамина и катализаторов диуреза при интоксикациях.
Результаты
В случае начальных стадий синдрома оглушенности быстрое реагирование и незамедлительное обследование позволяет выяснить причину нарушения сознания в кратчайшие сроки. По мере принятия необходимых мер для устранения причины заболевания, пациент постепенно приходит в норму.
Поэтому в случае проявления даже незначительных симптомов, следует незамедлительно обратиться к неврологу.
Реабилитация и восстановление образа жизни
После лечения серьезных стадий оглушенности сознания необходимо некоторое время находиться под присмотром врача для отслеживания процесса восстановления, изучения текущего невралгического статуса пациента и проведения лингвистических тестов.
В Кунцевском лечебно-реабилитационном центре предоставляются все необходимые условия для комфортного восстановления пациентов. Современное оборудование мирового уровня, а также профессионализм и многолетний опыт докторов клиники позволяют сделать процесс реабилитации наиболее эффективным и безопасным.
Образ жизни после лечения
После перенесенного заболевания, важно не только быть внимательным к своему самочувствию, но и регулярно посещать врача-невролога для анализа текущего состояния пациента, чтобы в случае возобновления симптомов принять срочные терапевтические меры.
Что значит угнетенное сознание в реанимации
Неврологическое отделение Республиканской клинической больницы им. Г.Г. Куватова
Башкирский государственный медицинский университет, Уфа
Метод оценки спутанности сознания для отделения реанимации и интенсивной терапии (МОСС-ОРИТ)
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2014;114(3): 122-125
Кутлубаев М. А., Ахмадеева Л. Р. Метод оценки спутанности сознания для отделения реанимации и интенсивной терапии (МОСС-ОРИТ). Журнал неврологии и психиатрии им. С.С. Корсакова. 2014;114(3):122-125.
Kutlubaev M A, Akhmadeeva L R. Confusion assessment method for intensive care unit (CAM-ICU). Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2014;114(3):122-125.
Неврологическое отделение Республиканской клинической больницы им. Г.Г. Куватова
Неврологическое отделение Республиканской клинической больницы им. Г.Г. Куватова
Башкирский государственный медицинский университет, Уфа
С патофизиологической точки зрения в основе делирия лежит сочетание повреждения головного мозга и патологической стресс-реакции (дисрегуляция гипоталамо-гипофизарной системы, воспалительная реакция) с развитием дефицитарности холинергической и избыточной активацией допаминергической нейротрасмиттерных систем [1].
Диагностика делирия включает в себя оценку состояния сознания, когнитивных функций (в первую очередь внимания), а также сбор анамнеза (выяснение остроты развития и характера течения данного состояния) [4]. Для диагностики могут быть использованы критерии DSM-IV [2]. Выявление делирия, как правило, не представляет больших трудностей для психиатров, которые регулярно сталкиваются с подобными состояниями в профессиональной практике. Однако для врачей других специальностей, в том числе неврологов, его диагностика может представлять определенные сложности.
В данной работе обобщен опыт использования русскоязычной версии МОСС-ОРИТ в палате интенсивной терапии неврологического отделения с целью обсуждения возможности его широкого внедрения в практику.
Рассматриваемый диагностический метод был создан для выявления делирия на основе наличия у пациента четырех признаков [6]. В практической работе каждому признаку соответствует один шаг на рабочем бланке [7], который представлен ниже. Перечислим эти признаки.
Для диагностики делирия необходимо, чтобы имелись признаки 1 и 2, а также 3 или 4. Если у пациента имеются признаки 1, 2 и 3, то в оценке признака 4 необходимости нет. На практике очередность оценки четырех признаков может меняться. Например, если у пациента очевидно измененное сознание, то начинают с признака 3, затем переходят к признакам 1 и 2.
Переходим теперь к изложению имеющегося у нас опыта.
При оценке метода суждение о наличии делирия выносилось врачом по критериям DSM-IV [1].
Регистрировались пол, возраст пациентов, их диагнозы, а также длительность делириозного состояния. Рабочий бланк МОСС-ОРИТ и РШВС см. в конце статьи.
В палате интенсивной терапии отделения неврологии за период наблюдения прошли лечение 52 человека, но 6 пациентов страдали тяжелой афазией и поэтому были исключены из дальнейшей оценки. В окончательный анализ были включены 46 человек, 21 мужчина и 25 женщин, средний возраст которых был 61,8±12,4 года.
Нет необходимости доказывать, что ранняя диагностика делирия позволяет своевременно принять меры по коррекции влияния причин его развития и тем самым улучшить исходы заболевания [1]. Однако, по данным литературы, до ⅔ случаев делирия выявляются поздно или не выявляются вовсе. Особенно сложной является диагностика делирия у пациентов с деменцией, хроническими психическими расстройствами, выраженным болевым синдромом, а также после оперативных вмешательств. Нередко представляет сложности для диагностики гипоактивная форма делирия, напоминающая депрессию [1].
Оптимальным является выявление делирия на стадии продромы (субделирий), т.е. до развития его полной клинической картины. Для фазы продрома делирия характерны как когнитивные, так и поведенческие нарушения. Субъективно пациенты могут предъявлять жалобы на снижение порога болевой чувствительности (гиперпатия), тревожность, недомогание, нарушение сна и ощущение что он/она «сам(а) не свой(я)». Наличие двух из четырех признаков по шкале МОСС-ОРИТ недостаточно для того, чтобы говорить о наличии делирия, однако может быть признаком его продрома.
В нашем наблюдении у 9 из 46 пациентов было выявлено два из четырех признаков делирия по МОСС-ОРИТ, т.е. можно было говорить о наличии субделирия. 6 из 7 пациентов с делирием поступили в отделение уже с признаками последнего. У пациента с делирием, развившимся в отделении, сначала наблюдались признаки субделирия.
Одним из ограничений в работе с МОСС-ОРИТ в неврологическом стационаре является невозможность его использования для диагностики делирия у пациентов с тяжелыми речевыми нарушениями. В таких случаях можно оценить только два из четырех признаков МОСС-ОРИТ, и для выявления делирия следует использовать дополнительные (наблюдательные) шкалы [2].
Приведенные выше данные позволяют нам констатировать, что МОСС-ОРИТ представляет собой простой и достоверный способ выявления делирия, который может использоваться в неврологических стационарах.
[1] Перевод оригинальной версии МОСС-ОРИТ (CAM-ICU) на русский язык был осуществлен М.А. Кутлубаевым и A. Rivkin под контролем создателей данного метода.
Что значит угнетенное сознание в реанимации
Умеренное оглушение — самое легкое угнетение сознания. Больной при этом несколько замедлен в движениях, речи, лицо его маловыразительно, снижена способность к активному вниманию. Отмечается удлинение пауз между вопросом врача и ответом больного. В то же время пациент ориентирован в собственной личности и ситуации, правильно оценивает больничную обстановку, хотя возможны ошибки, касающиеся ориентировки в месте и времени. Такое состояние появляется сразу после легкой травмы, длится несколько минут, и затем больной как бы оживает. Убыстряются речь, движения. Может быть частичная амнезия на период оглушения (конградная), когда больные не способны воспроизводить некоторые события.
Глубокое оглушение характеризуется нарастающей после травмы сонливостью, вялостью, замедлением речи и движений. В этих случаях возможно речевое общение с больным, но для получения от него ответов требуется многократное повторение вопросов, а иногда похлопывание или нанесение болевого раздражения. Ответы больного односложны («да», «нет»). Но даже такой ограниченный контакт позволяет установить, что больной ориентирован в собственной личности и ситуации, неточно ориентирован в окружающем, дезориентирован в месте и времени. Его лицо амимично, движения резко замедлены. Пациент может потянуться рукой к месту болевого раздражения, и координированная защитная реакция на боль сохранена. Контроль за функциями тазовых органов ослаблен. На период глубокого [оглушения наступает частичная амнезия: больной неспособен к воспроизведению большинства событий, происходивших около него, пока он находился в этом состоянии. Сохраняются нечеткие воспоминания лишь некоторых событий.
Сопор — глубокое угнетение сознания, при котором невозможно речевое общение с больным. Сохранены координированные защитные реакции — открывание глаз на болевые, звуковые и другие раздражения. Больной сонлив, лежит с закрытыми глазами. Возможно его выведение из состояния сонливости с помощью различных стимуляций. Но оживление ограничивается лишь открыванием глаз, проявлениями защитных реакций. Возможны гиперемия лица и учащение сердцебиения как реакции на голос близкого человека. Больной в этом состоянии способен локализовать боль (тянется рукой к месту раздражения). Вне раздражений он неподвижен или совершает автоматизированные стереотипные движения. Может проявиться страдальческая мимика лица в ответ на нанесение боли. На период сопора формируется полная амнезия (конградная). Только у некоторых больных возникают единичные отрывочные воспоминания, не связанные в их последовательности друг с другом.
Кома бывает трех степеней в зависимости от ее глубины: умеренная (кома I), глубокая (кома II) и терминальная (кома III). При всех степенях s комы отмечается полное выключение сознания: больной не проявляет ни- каких признаков психической жизни. Характерна неразбудимость: невозможно открывание глаз даже в ответ на сильные раздражители. На период нахождения в коме любой глубины наступает полная амнезия. Но между [перечисленными вариантами комы имеются определенные различия.
При коме I сохранена реакция на болевое раздражение. В ответ на него могут отмечаться защитные сгибательные и разгибательные некоординированные, дистонического характера движения. Сохранены зрачковые и роговичные рефлексы, угнетены — брюшные, вариабельны — сухожильные. Повышены рефлексы орального автоматизма и патологические стопные реакции.
При коме II отсутствуют реакции на любые внешние раздражения. Разнообразны изменения мышечного тонуса (от горметонии до диффузной гипотонии); менингеальные симптомы могут не сопровождаться ригидностью затылка при остающемся симптоме Кернига. Снижены или отсутствуют многие рефлексы; мидриаз может быть односторонним, сохранены (с выраженным их нарушением) спонтанные дыхание и сердечно-сосудистая деятельность.
При коме III наблюдаются двусторонний фиксированный мидриаз, диффузная мышечная атония, выраженные нарушения витальных функций, расстройства ритма и частоты дыхания, апноэ; резчайшая тахикардия, АД на нижнем критическом уровне или с помощью аппарата не определяется.
В мировой нейротравматологии широко распространена шкала комы Глазго с количественной оценкой угнетения сознания по трем параметрам: открывание глаз (спонтанное — 4 балла, в ответ на звук — 3, на боль — 2, отсутствие — 1), речевой ответ (развернутый ориентированный — 5 баллов, спутанный дезориентированный — 4, бессвязная речь — 3, невнятная речь — 2, отсутствие — 1), двигательный ответ (выполнение команды — 6 баллов, локализация боли — 5, отстранение от боли — 4, патологическое сгибание — 3, патологическое разгибание — 2, отсутствие — 1) Наиболее тяжелое нарушение сознания оценивается в 3—7 баллов (3 балла — это кома III), среднетяжелое — 8—12 баллов, легкое— 13—15 баллов.
Для психиатров представляют особый интерес стадии выхода из длительной комы с постепенным восстановлением сознания больного. Эти стадии были выделены с учетом клинико-электроэнцефалографических [Доброхотова ТА и др, 1985] и клинико-синдромологических признаков [Зайцев О С, 1993].
По отношению к коме (I стадия) были выделены II стадия — открывание глаз, или вегетативный статус; III стадия — фиксация взора и слежение — акинетический мутизм; ГУ стадия — различение близких — акинетический мутизм с эмоциональными реакциями; V стадия — понимание речи и выполнение инструкций — мутизм с пониманием речи; VI стадия — восстановление собственной речевой деятельности — синдром дез- или, точнее, ре-интеграции долго отсутствовавшей речи, VII стадия — восстановление словесного общения — амнестическая спутанность; VIII, IX и X стадии — синдромы интеллектуально-мнестической недостаточности, психопатоподобные и неврозоподобные расстройства В табл. 2 приводится сопоставление выделенных стадий с показателями по шкале комы Глазго.
Таблица 2. Стадии восстановления психической деятельности после длительной комы
Показатель по шкале комы Глазго, баллы
Акинетический мутизм с эмоциональными реакциями
Мутизм с пониманием речи
Дезинтеграция (реинтеграция) речи
Стадии II и III — вегетативный статус и акинетический мутизм — представляют собой обратимые посткоматозные состояния. Психиатрическое их изучение трудно, поскольку психическая деятельность в этих состояниях отсутствует и это может длиться 10—15 лет. Могут появляться лишь своего рода «предшественники» психической деятельности (некоторые висцеровегетативные процессы, фиксация взора, слежение глазами и др.). Но детальное знание этих состояний необходимо для понимания возможности возвращения психической жизни и мер планирования психиатрической реабилитации больных
Вегетативный статус. Под обратимым вегетативным статусом понимается состояние относительной стабилизации висцеровегетативных функций, начинающееся после комы с первого открывания глаз, возможности бодрствования и завершающееся первой попыткой фиксации взора, затем и слежения. Это состояние было описано Е Kretschmer (1940) как «апаллический синдром». Но более точно отражает клиническую сущность состояния и его обратимость термин «вегетативный статус» [Plum F., Posner J., 1980].
Вегетативный статус уже можно дифференцировать от комы В этом случае важно отказаться от его негативной характеристики, столь распространенной в специальной литературе. Например, авторы отмечают, что больной «окружающих предметов не фиксирует; на обращения, зов, дотрагивания и оптические раздражители не реагирует; привлечь внимание больного невозможно, эмоциональные реакции отсутствуют; больной неспособен говорить или выполнять целенаправленные действия; больные остаются «полностью бесконтактными, не фиксируют взора, невозможно обнаружение никаких высших психических функций» [Мяги М. А., 1969]. Полезнее позитивная характеристика, даже если речь идет лишь о предикторах возобновления психической жизни (нормализация висцеровегетативных процессов, цикла сон — бодрствование, затем — фиксация взора, реакции слежения глазами и др).
Важно выявление каждого нового симптома. К концу стадии вегетативного состояния появляются спонтанные движения без признаков их произвольности. Последняя, как известно, уже свидетельствует о том, что движение становится психомоторным актом (психический компонент в этом случае выражается в побуждении к совершению движения, его программировании, осознании и достижении цели, предвидении результатов движений).
В клинической картине вегетативного статуса особенно важно выявить и зачатки «эмоциональных реакций». Первыми замечаются гримасы боли или очень слабое подобие улыбки (широко раскрытый рот с малоподвижными языком, губами при невыразительности взгляда, мимики лица). В последующем выражение лица становится все больше соответствующим переживаниям больного: значительную роль играют взгляд, движения окологлазных мышц, губ.
В обратном развитии вегетативного состояния можно выделить несколько стадий.
Стадия разрозненных реакций с краткими периодами бодрствования, когда больной лежит с открытыми глазами. Смена периодов бодрствования и сна не всегда совпадает со временем суток, хотя бодрствование чаще наблюдается днем. Глазные яблоки неподвижны или совершают плавающие движения. Децеребрационная поза переходит в декортикационную: руки больных согнуты, приведены к туловищу, ноги разогнуты. Отмечается разрозненность висцеральных, вегетативных, моторных и сенсорных реакций. Возможны экстрапирамидные явления, жевательные, сосательные, глотательные движения. Мочеиспускание и дефекация наступают в разное время суток без предшествующих изменений в состоянии больного.
Как благоприятные признаки можно оценивать любые изменения: усиление и учащение жевательных движений при дотрагивании до больного, появление в ответ на боль сначала хаотических движений, затем — направленных к месту боли. Это означает, что больные ощущают боль, т. е. оживляется чувственное восприятие, которое побуждает движение, — формируется простейший сенсомоторный акт. Последний условно можно считать завершением I стадии вегетативного состояния.
Стадия реинтеграции простейших сенсорных и моторных реакций характеризуется удлинением периодов бодрствования. Более отчетливо соответствие ритма сон — бодрствование к дневному и ночному времени суток. Бодрствование можно поддерживать поворачиваниями больного, процедурой туалета, кормлением, повторными к больному обращениями. Становятся постоянными направленные к месту боли движения. Появляются и едва заметные реакции больного в ответ на обращения к нему и поглаживающие движения близких людей: гиперемия лица, учащение сердцебиения и дыхания, усиление жевательных, сосательных движений, иногда даже мимолетная гримаса страдания на лице, затем элементарная вокализация (типа мычания). Наблюдается также некоторое двигательное беспокойство перед мочеиспусканием — сгибание и разгибание конечностей, напряжение мимики. Постепенно такое беспокойство становится правилом, и по нему обслуживающие больного лица, особенно родственники, догадываются о необходимости обеспечить мочеиспускание. Сразу после этого больные «успокаиваются». Аналогичное изменение поведения отмечается при необходимости опорожнить кишечник. Постепенно оживляются и ощущения, позволяющие реагировать на позывы к мочеиспусканию, голоса и дотрагивания близких (при этом у пациентов проявляется способность к элементарной дифференциации знакомых и незнакомых людей). Одновременно с описанными изменениями возвращаются некоторые спонтанные движения, иногда стереотипные (например, больной много раз проводит рукой по животу).
Условным признаком завершения этой стадии можно считать мимические, двигательные реакции больных на голос и тактильные стимуляции близких больному людей, а также появление спонтанных движений.
Стадия реинтеграции простейших психомоторных и психосенсорных реакций. На этом этапе дневное бодрствование становится более продолжительным. Наблюдаются стойкое оживление перед мочеиспусканием и стулом и успокоение после них, а также мимические компоненты страдания и реакций на звуки. Возможным становится и вызывание определенных движений (при массировании, надавливании на определенные участки лица или рук). Например, больной начинает поднимать постоянно опущенную голову, когда потирают, надавливают или собирают в складку и разжимают мышцы в области между верхней губой и носом. Больной открывает рот при прикосновении ложкой к губам. Это движение, как и глотание, быстрее возникает при кормлении пищей, предпочитавшейся пациентом раньше. При неприятной больному пище реакция становится иной: появляется гримаса, напоминающая отвращение, которая иногда сочетается с «мычанием». Проявляются постепенно и первые признаки дифференциации запахов и вкуса. Больного в этой стадии уже можно побуждать к совершению необходимых для еды движений (например, вложить в руку кусок хлеба и поднести ее ко рту) и, повторяя их, добиться того, что сам больной начинает совершать аналогичные движения. Постепенно пациент начинает различать съедобные и несъедобные предметы, сопровождая соответствующие реакции двигательными актами. Становятся более разнообразными спонтанные движения, постепенно приобретающие свойство произвольности. Так, больной подносит руку к щеке, носу и совершает движения, как бы потирающие или что-то снимающие с лица, носа. Возникают подрагивания глазных яблок, гиперемия лица, учащение сердцебиения, а также элементарные мимические реакции, когда больной слышит голос близкого человека.
Завершением последней стадии вегетативного статуса можно считать первую фиксацию взора. Она мимолетна. Взгляд фиксируется обычно на близком человеке, когда еще невозможна фиксация взора на обращающемся к больному незнакомом человеке, но он быстро истощается и становится неуправляемым. В дальнейшем эпизоды фиксации взора учащаются и удлиняются. Взгляд больного останавливается уже и на незнакомом человеке. Позднее восстанавливается слежение взором. Особенно убедительны в конце вегетативного состояния признаки оживления чувственного восприятия: различение близких и незнакомых людей. Ранее разрозненные висцеровегетативные, сенсорные, двигательные реакции интегрируются в целостные психосенсорно-психомоторные акты, где намечается собственно психический компонент. Хотя к этому времени ритм сон — бодрствование уже может полностью совпадать с дневным и ночным временем суток, но «качество» бодрствования еще далеко от нормального, ибо нет произвольной активности, далека от нормальной и структура сна.
Врач должен иметь представление о длительности периода вегетативного статуса и возможности более или менее полного восстановления психической деятельности. В этом отношении существуют достаточно разные наблюдения.
R. Braakman и соавт. (1988) выявили через 1 мес вегетативный статус у 140 из 1373 больных с тяжелой черепно-мозговой травмой. Из них умер 71 человек, статус продолжался у 15, глубокая инвалидизация развилась у 37, «умеренная инвалидизация или выздоровление» — у 14 больных (10 %), о 3 пациентах сведений не было. K. Andrews (1993) отметил разный «уровень восстановления» по показателю «зависимости» или «независимости» больных; из 11 пациентов с вегетативным статусом более 4 мес «независимыми» стали только 2 больных. Описаны и другие казуистические наблюдения. Так, V. F. M. Arts и соавт. (1985) описали наблюдение за 18-летней больной, пребывавшей в вегетативном статусе 2,5 года, у которой затем наступило «неожиданное улучшение»; вегетативному статусу предшествовала 5-суточ-ная кома (5 баллов по шкале комы Глазго, т. е. глубокая кома). Больная открыла глаза через 12 сут, стала поворачивать голову в сторону зрительных, слуховых стимулов, у нее возникли плавающие движения глаз, при болевых раздражениях — гримаса страдания, учащение дыхания и пульса. Такое состояние длилось около 2 лет. Через 2,5 года она стала двигать левой ногой и кивать головой, через 3,5 года выявилась четкая реакция на близких, через 5 лет — «активный интерес к окружающему» (узнавала родных и близких) и «повышенная эмоциональная лабильность», после 5 лет наблюдения она описывается как находящаяся «в сознании», «способная концентрировать внимание и вступать в контакт», но у нее отмечались ограничение «вербальной продукции» из-за дисфонии, была нарушена память на прошлое. Авторы считают очень редким, встречающимся «в виде исключения» полное восстановление «умственных способностей». Чаще всего наблюдается глубокая инвалидизация.
Акинетический мутизм является по существу одним из вариантов мутизма. Помимо его типов, выделенных в табл. 15 (стадии II I—V), наблюдается и гиперкинетический мутизм, но акинетический мутизм является основным.
Под акинетическим мутизмом подразумевается преходящее состояние, характеризующееся акинезией и мутизмом при возможности фиксации взора и слежения, завершающееся восстановлением двигательной активности, понимания речи и собственной речевой деятельности или выявлением афазии.
Термин «акинетический мутизм» перенесен в нейротравматологию из нейрохирургии. Он отмечается при опухолях 3-го желудочка. От последнего травматический акинетический мутизм резко отличается проявлением после долгого отсутствия психических процессов; он менее дифференцирован, но его появление прогностически благоприятно для дальнейшего психического восстановления
Условно можно выделить 2 стадии акинетического мутизма: восстановления понимания речи и восстановления собственно речи.
Стадия восстановления понимания речи. Больные лежат с открытыми глазами, поворачивают голову в сторону звука или света. У них постоянны и устойчивы фиксация взора и слежение. Завершается стадия первым проявлением понимания речи. Свидетельствами того, что больной понял обращенные к нему слова, являются изменения мимики, соответствующие содержанию услышанного и понятого, выполнение просьбы, выраженной в словах, например пожатие руки врача. Но в первый раз эта просьба выполняется только в облегченных условиях: если врач поднесет свою руку к руке больного и вложит ладонь в его руку. Затем выполнение заданий происходит все более быстро и без облегчающих условий. Становится доступным выполнение и более сложных команд. Становятся более быстрыми движения. Восстановление понимания обращенной речи говорит об отсутствии сенсорной афазии.
Стадия восстановления собственной речи. Больные могут совершить все более разнообразные движения. Завершается стадия первым произнесением слов. Оно редко бывает спонтанным, чаще следует в ответ на просьбу врача сказать слово. Первое произнесение нечетко. Лишь по косвенным признакам можно догадаться, какой звук больной произнес или какое слово сказал. Далее эпизоды произнесения звуков и слов учащаются, больные начинают говорить спонтанно, без стимулирующих воздействий. Становится возможной фразовая речь. В итоге с больным устанавливается речевой контакт, делающий возможной объективную оценку состояния его сознания. Вместе с восстановлением речевой деятельности расширяются формы произвольной двигательной активности. Двигательное поведение становится близким к упорядоченному. В случае поражения левой лобно-височной области дифференцируется афазия.
Помимо акинетического, на той же стадии может возникать и гиперкинетический мутизм. Речь в этом случае идет о состоянии, характеризующемся сочетанием мутизма и гиперкинезии (двигательного возбуждения). От описанной А.С. Шмарьяном (1949) гиперкинетической спутанности гиперкинетический мутизм отличается отсутствием содержания сознания и речи, т. е. инструмента общения. Это чаще наблюдается при преимущественном поражении правого полушария мозга.
Двигательное возбуждение стереотипно и выражается в повторении одних и тех же движений десятки и сотни раз. Так, больной приподнимает голову и верхнюю часть туловища над подушкой, падает на нее, спускает голову вниз по краю кровати и поднимает ее вновь. Приподнятой головой больные совершают круговые движения Такое возбуждение изматывает больного. Обессиленный и бледный, он лежит некоторое время неподвижно. После короткой паузы вновь повторяет те же движения. Недоступны корригирующие речевые воздействия на больного Характерной остается инверсия цикла бодрствование — сон. Возбуждение особо усиливается в вечерние и ночные часы (утром и днем больные спокойны).
При гиперкинетическом мутизме, как и при акинетическом, выделяют две стадии: восстановления понимания речи и восстановления собственной речи. Первая стадия начинается с эпизода, когда больной понял словесное обращение к нему и пытается выполнить просьбу. Обычно вместе с восстановлением понимания речи ослабевает двигательное возбуждение, поведение больного становится более управляемым, близким к упорядоченному. Начало второй стадии относится к первым попыткам произнесения звуков и слов в ответ на просьбы врача; далее эти попытки спонтанны. В отсутствие афазии попытки к речевой деятельности учащаются, появляется фразовая речь. Нередко начало первой и второй стадий совпадает.
Завершение акинетического и гиперкинетического мутизма означает исчезновение акинезии или гиперкинезии и мутизма. По их миновании обнаруживаются синдромы дезинтеграции и реинтеграции сознания.
Говоря о синдромах дезинтеграции сознания в современной нейротравматологии, учитывают расстройства, возникающие после оглушения или сопора в остром периоде черепно-мозговой травмы легкой и средней степени тяжести.
Термин «реинтеграция» используется для обозначения состояний сознания, восстанавливающегося после долгой его утраты из-за длительной комы. Реинтеграция начинается с состояний спутанности сознания, поэтому появление последней прогностически благоприятно. Вслед за ней становится реальным более или менее полное восстановление сознания.

