Что значит солидное образование по узи
Что значит солидное образование по узи
а) Дифференциальная диагностика солидного образования брюшной полости:
1. Распространенные заболевания:
• Перитонеальный канцероматоз
• Лимфаденопатия
• Вторичные воспалительные изменения
• Гематома брыжейки
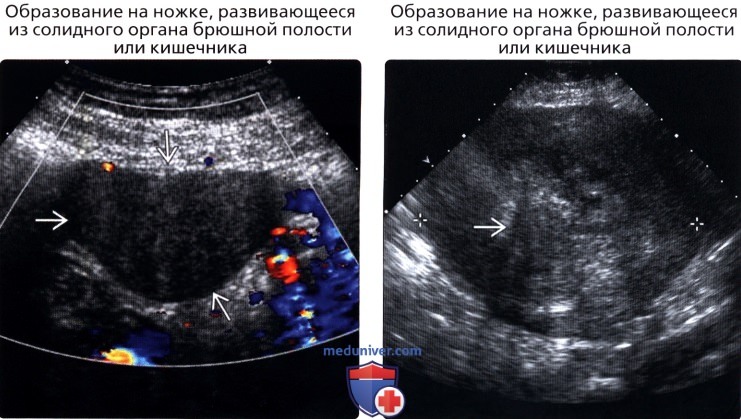
• Образование на ножке, развивающееся из солидного органа брюшной полости или кишечника
2. Менее распространенные заболевания:
• Перитонеальный лимфоматоз
• Перитонеальный саркоматоз
• Перитонеальный туберкулез
• Злокачественная перитонеальная мезотелиома
• Злокачественная фиброзная гистиоцитома
3. Редкие, но важные заболевания:
• Первично злокачественные опухоли брюшины:
о Папиллярная серозная карцинома
о Десмопластическая мелкокруглоклеточная опухоль
• Нейроэндокринная опухоль
• Доброкачественная мезенхимальная опухоль:
о Диссеминированный интраперитонеальный лейомиоматоз
• Опухолеподобные состояния:
о Десмоидная опухоль
о Болезнь Кастлемана
о Воспалительная псевдоопухоль
о Эндометриоз
• Системные заболевания:
о Экстрамедуллярный гемопоэз
о Системный амилоидоз
б) Важная информация:
1. Дифференциальная диагностика:
• Как правило, опухоли брюшины не имеют специфических признаков для точной диагностики
• Вторичные опухоли брюшины встречаются чаще, чем первичные перитонеальные или мезенхимальные опухоли:
о Однако первичные опухоли брюшины, как правило, имеют более агрессивное течение
• Для выявления гистологического типа опухоли необходима биопсия под визуальным контролем
2. Распространенные заболевания:
• Перитонеальный канцероматоз:
о Метастатическая опухолевая диссеминация по поверхности брюшины, связкам брюшины, сальнику и брыжейке
о Подтвержденное злокачественное образование, типичные первичные очаги: яичник, желудок, толстая киста и поджелудочная железа
о Морфологические формы:
— Узловые образования брюшины: множественные гипоэхогенные узлы или пятна на поверхности брюшины; как правило, вовлекается дугласово пространство, карман Моррисона, правое поддиафрагмальное пространство
— Поражение сальника в виде бляшек (патологическое утолщение в виде пирога), диффузное или узловое
— Инфильтрация брюшины и брыжейки
— Асцит
• Лимфаденопатия:
о Солидные узлы по ходу лимфатических протоков о Метастазы, лимфома, лейкемия > саркоидоз, туберкулез, мастоцитоз, болезнь Крона, болезнь Уиппла и целиакия
• Вторичные воспалительные изменения:
о Очаговое воспаление брюшины вследствие прилегающего воспалительного процесса, например, панкреатит или аппендицит
о Эхогенные/гипоэхогенные образования с нечетким контуром, в связи с воспалением брыжейки, с адгезией или инфильтрацией сальника
о Важно определить причину изменений
• Гематома брыжейки:
о Травматическое или спонтанное кровоизлияние у пациентов с нарушениями свертываемости крови
о Эхогенность зависит от срока давности кровоизлияния (от эхогенной до гетерогенной гипоэхогенной)
о Нечеткие границы ± гемоперитонеум или асцит
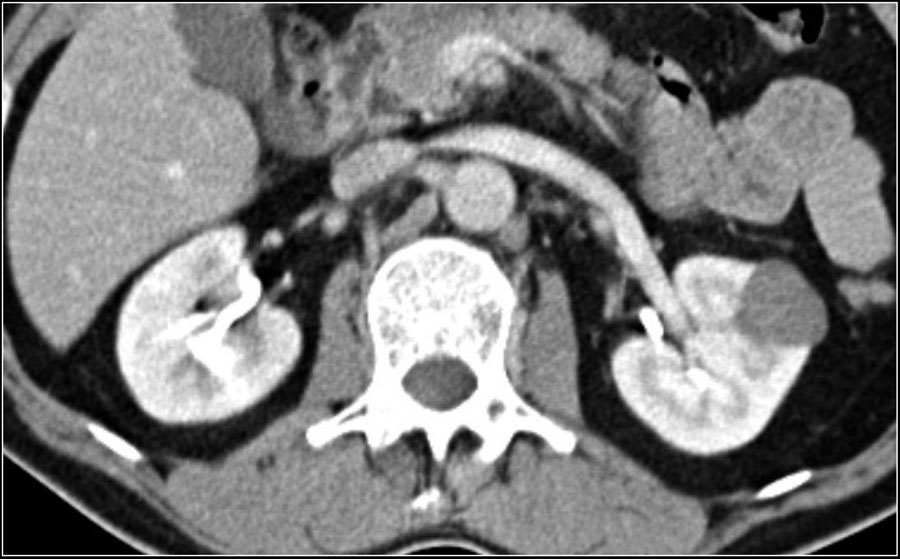
(Правый) УЗИ, продольное сканирование средней трети живота: большое, солидное образование, гетерогенное с эффектом дистального акустического затенения. Визуализировалась инфарктная гастроинтестинальная стромальная опухоль. 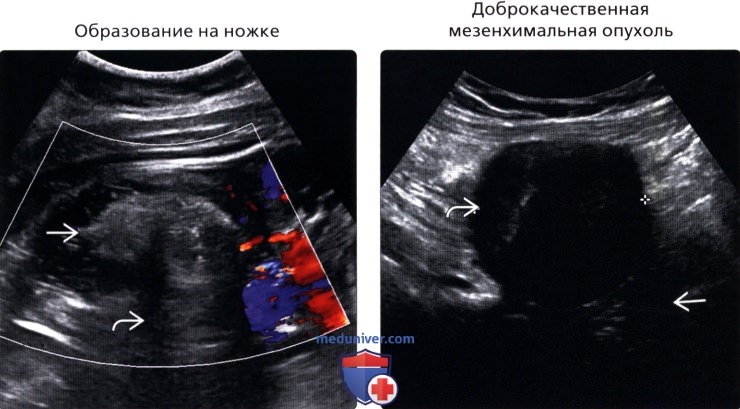
(Правый) УЗИ, поперечное сканирование правого нижнего квадранта живота у пациентки после гистерэктомии: гипоэхогенное солидное образование с дистальным акустическим затенением и кровотоком. При хирургическом вмешательстве была диагностирована лейомиома. Так как образование твердое, биопсия была невозможна.
3. Менее распространенные заболевания:
• Перитонеальный лимфоматоз:
о Редкое проявление агрессивной неходжкинской лимфомы (диффузная крупно-В-клеточная лимфома или лимфома Беркитта)
о На момент постановки диагноза нехарактерно вовлечение брюшины, как единственной зоны поражения
о Выраженная брыжеечная и ретроперитонеальная аденопатия, вовлечение селезенки и кишечника говорит в пользу диагноза лимфомы:
— Важно дифференцировать от перитонеального канцероматоза, так как лечение нехирургическое
• Перитонеальный саркоматоз:
о Первичная саркома конечностей или брюшной полости
о Наиболее часто: гастроинтестинальная стромальная опухоль и лейомиосаркома
о Различные визуализационные находки
о Большое, гетерогенное сосудистое образование с нечетким контуром ± некроз или прилегающая инвазия:
— Менее выраженный асцит, патологическое утолщение большого сальника, утолщение брюшины и лимфаденопатия, чем при канцероматозе
• Злокачественная перитонеальная мезотелиома:
о Фактором риска является контакт с асбестом, но 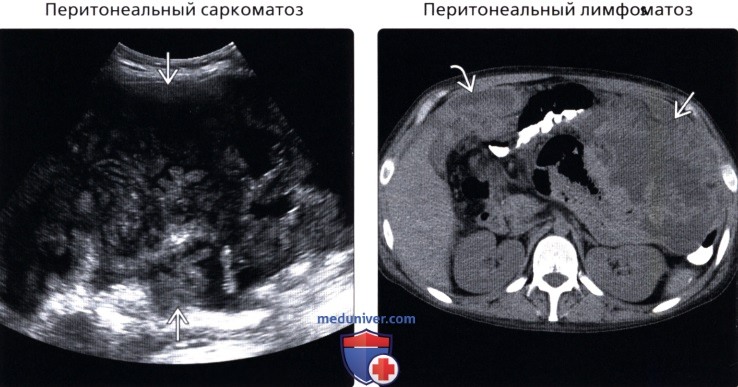
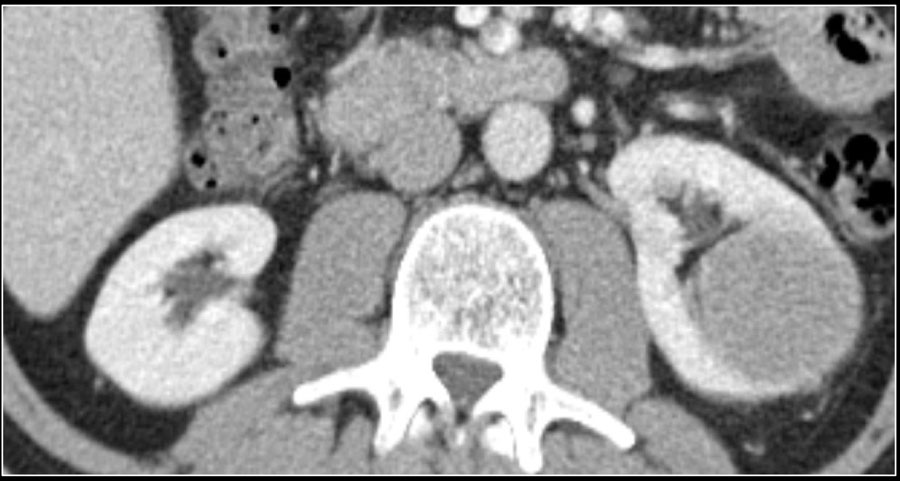
(Правый) Аксиальная КТ без контрастирования у того же пациента: лимфоматозное образование смешанной интенсивности, как и лимфоматозные очаги в брюшной полости справа. На других срезах визуализировался асцит. 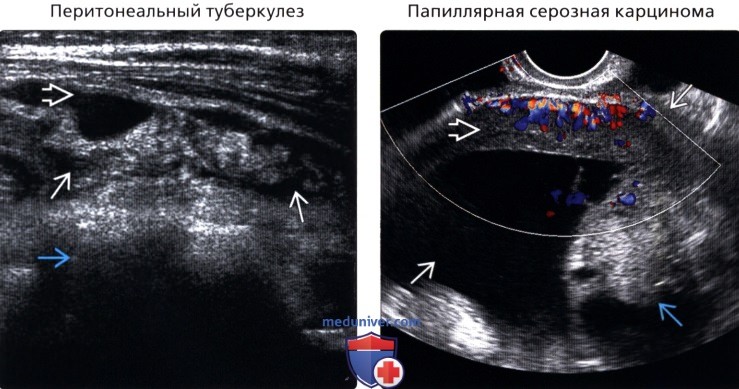
(Правый) Трансвагинальное УЗИ придатков слева, фронтальный срез в режиме цветовой допплерографии: асцит, утолщенная брюшина с кровотоком, злокачественный процесс, и солидное образование брюшины. Была диагностирована серозная карцинома брюшины.
4. Редкие заболевания:
• Первично злокачественные опухоли брюшины:
о Папиллярная серозная карцинома:
— У женщин в постменопаузальном периоде с повышенным маркером СА125
— Визуализационные признаки и гистологическая картина имитируют метастатическую папиллярную серозную карциному яичника, но прогноз более неблагоприятный
— Яичники не измененные, по большей части наблюдается поверхностное вовлечение в опухолевый процесс
— Обширная кальцификация не более чем в 30% случаев
о Десмопластическая мелкокруглоклеточная опухоль:
— Высокозлокачественная опухоль взрослых и подростков
— Множественные гипоэхогенные, округлые большие образования брюшины ± внутренний некроз ± асцит
• Нейроэндокринная опухоль:
о Развивается из стенки кишечника; выраженная фиброзирующая реакция брыжейки приводит к лучистости брыжеечных сосудов в режиме цветовой допплерографии
• Доброкачественная мезенхимальная опухоль:
о Диссеминированный интраперитонеальный лейомиоматоз главным образом поражает женщин репродуктивного возраста:
— Отсутствие асцита и утолщения сальника
о Плексиформная нейрофиброма брыжейки при нейрофиброматозе первого типа является частым проявлением о Одиночная фиброзная опухоль:
— Редко встречается, как правило, доброкачественное веретеноклеточное новообразование
— Мягкотканное гиперваскулярное образование с четким контуром
• Опухолеподобные заболевания:
о Десмоидная опухоль: доброкачественный, место агрессивный пролиферативный процесс с тенденцией к местному рецидивированию; солидное гипоэхогенное образование неправильной формы:
— в 30% случаев инфильтрация брыжейки; в 13% случаев у пациентов синдром Гарднера
о Болезнь Кастлемана: гипертрофическая лимфаденопатия ± гиперваскулярные мягкотканные образования; очаги выраженной кальцификации (5-10%); гепатоспленомегалия
о Воспалительная псевдоопухоль: идиопатический хронический воспалительный процесс у детей и подростков
— Образования или инфильтрация сальника и брыжейки, повышение васкуляризации + слабая кальцификация
о Спленоз: повреждение селезенки или спленэктомия в анамнезе:
— Множественные мелкие солидные узлы, схожие с селезенкой, без асцита, утолщения брюшины или сальника
о Склерозирующий мезентерит:
— Идиопатическое состояние; варианты течения: мезентериальный панникулит и стягивающий мезентерит
— Мягкотканные образования с различным количеством эхогенной жировой клетчатки, вызывающей акустическое затенение ± кальцификация
о Инфаркт сальника/ воспаление сальниковых привесков ободочной кишки:
— Повреждение сосудистой системы сальника или воспаление сальниковых привесков ободочной кишки соответственно
— Гиперэхогенное, содержащее тонкую жировую клетчатку «образование»
о Эндометриоз:
— Женщины детородного возраста
— Фиброзные очаги на серозной оболочке кишечника, спайки, эндометриомы
о Глиоматоз брюшины:
— Очаги глиальной ткани на брюшине вследствие разрыва тератомы, вентрикулоперитонеального шунта или метаплазии
— Образования, утолщение брюшины, утолщение сальника, асцит
• Системные заболевания:
о Экстрамедуллярный гемопоэз:
— Инфильтративные формы (селезенка, печень, брыжейка) > опухолевидные образования (паравертебрально)
— Гипоэхогенные, гиповаскулярные образования
о Системный амилоидоз; редкая многоочаговая или диффузная инфильтрация брыжейки, низкий уровень Са++ является важным симптомом, но присутствует не всегда
Видео УЗИ органов брюшной полости в норме (УЗИ анатомия брюшной полости)
Редактор: Искандер Милевски. Дата обновления публикации: 6.2.2021
Чем отличается доброкачественная опухоль от злокачественной
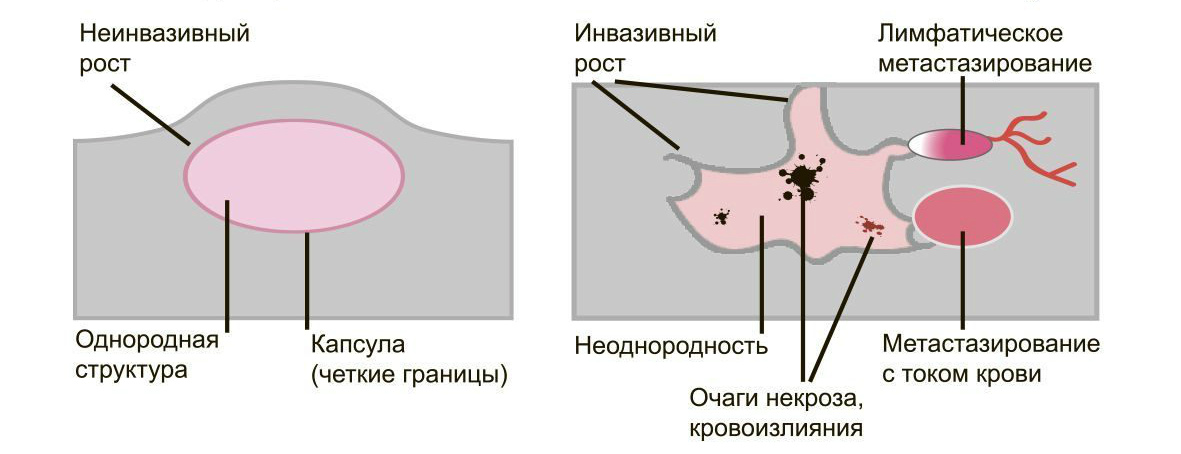
В медицине понятие доброкачественности означает лёгкое течение болезни, хорошие результаты лечения и неопасность для жизни. Под злокачественным процессом подразумевают разрушительное течение, сложность терапии, высокий риск смертности.
Для опухолей такое разделение условно. Тем не менее пациентам и врачам крайне важно определить вид опухоли. От этого зависят тактика лечения и прогноз.
Характеристика доброкачественных и злокачественных опухолей
Существуют чёткие критерии:
Доброкачественные опухоли чётко отграничены от здоровых тканей, часто имеют капсулу. Рак прорастает окружающие ткани, внедряется в сосуды, его контуры более аморфны.
Большинство доброкачественных опухолей могут расти годами, не проявляя симптомов. Карциномы растут быстро, нарушая функции органов и отравляя организм. Рост сопровождается утомляемостью, слабостью, потерей веса, болью.
Доброкачественные образования “сидят” на одном месте, постепенно растут и раздвигают здоровые ткани, подвижны при прощупывании. Раковые клетки слабо скреплены друг с другом, легко отделяются и разносятся лимфой и кровью по организму. Они оседают в лимфоузлах, костях, внутренних органах, образуя новые опухолевые очаги — метастазы. При пальпации узел спаян с тканями и не сдвигается.
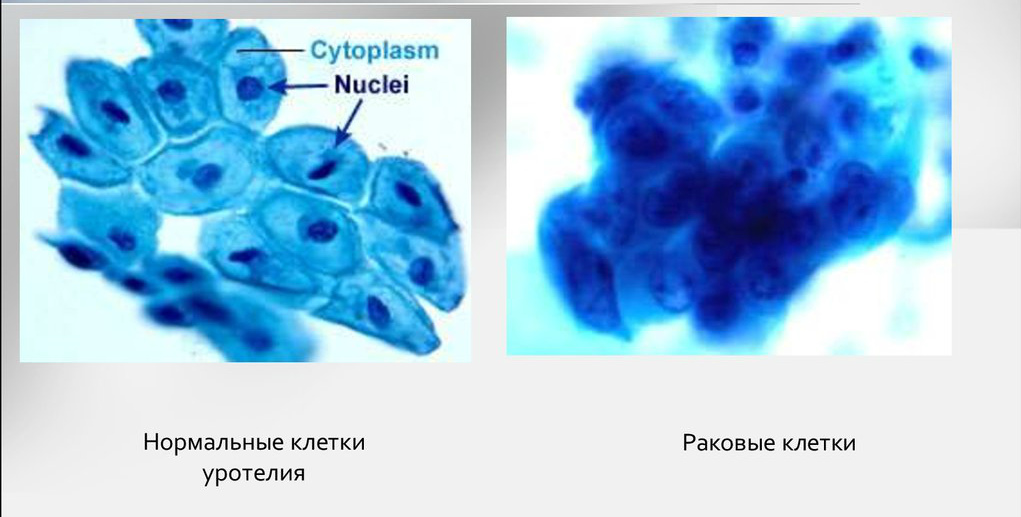
Много информации даёт биопсия. Исследование показывает, что доброкачественные клетки похожи на здоровые, их структура более чёткая. Структура злокачественных клеток сильно изменена из-за выраженных мутаций. Чем меньше клетки напоминают ткань, из которой выросли, тем хуже прогноз для лечения и жизни.
Доброкачественную опухоль, такую как аденома простаты, можно удалить и добиться полного излечения. Если возникнет рецидив, он будет на том же месте, где нашли первичный очаг. Злокачественные образования трудно удалить полностью. Даже одна оставшаяся клетка даст новую опухоль либо на старом месте, либо там, куда она попала по сосудам. Выживаемость больных существенно ниже.
Общие свойства доброкачественных и злокачественных опухолей
Есть моменты, объединяющие оба вида новообразований:
Тяжесть симптомов зависит не только от степени сдавления тканей опухолью, но и от неспособности новообразования выполнять функцию здоровых клеток.
Виды опухолей
Различия не всегда очевидны. Нужна тщательная диагностика для поиска атипичных клеток.
Может ли доброкачественная опухоль стать злокачественной
Любая опухоль способна к малигнизации. Миомы, липомы, фибромы редко переходят в рак. Кисты — крайне редко. Невусы, аденомы, полипы в желудке или кишечнике — очень часто. Многое зависит от условий, в которых находится опухоль, питания, экологии, уровня стресса, гормональных сбоев, наличия предраковых болезней.
В Клинике урологии имени Р. М. Фронштейна доступна современная диагностика опухолей, разработаны эффективные методики лечения. Обращайтесь на консультацию и наши специалисты вам помогут.
Что значит солидное образование по узи
а) Дифференциальная диагностика солидного новообразования придатков:
1. Распространенные заболевания:
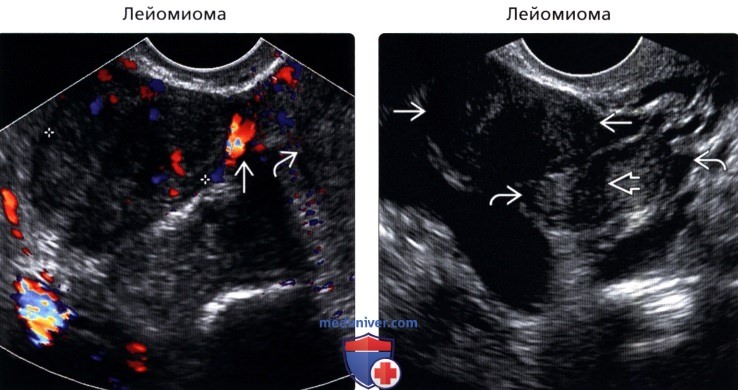
• Лейомиома
• Внематочная беременность
• Зрелая тератома (дермоидная киста)
2. Менее распространенные заболевания:
• Перекрут придатков
• Метастазы в яичниках
• Фиброма яичника
• Имитирующие солидное новообразование придатков:
о Геморрагическая киста яичника
о Эндометриома
о Удвоенная матка с обструкцией
о Тазовая дистопия почки
о Рак ректосигмоидного отдела
• Первичный рак яичника
о Муцинозная цистаденокарцинома
о Серозная цистаденокарцинома
о Эндометриоидный рак
3. Редкие, но важные заболевания:
• Лимфома яичника
• Тубоовариальный абсцесс
• Рак маточной трубы
• Лютеома беременности
• Аденофиброма
• Фолликулома
• Опухоль Бреннера
• Атипичные опухоли из зародышевых клеток:
о Незрелая тератома
о Дисгерминома
о Хориокарцинома
• Массивный отек яичника и фиброматоз яичника
(Правый) На продольном трансвагинальном УЗ срезе у женщины 41 года с миомами в анамнезе визуализируется гипоэхогенное новообразование придатков, прилежащее, но не сращенное с правым яичником. Визуализируется краевое затенение от образования, проходящее через яичник на большом протяжении. 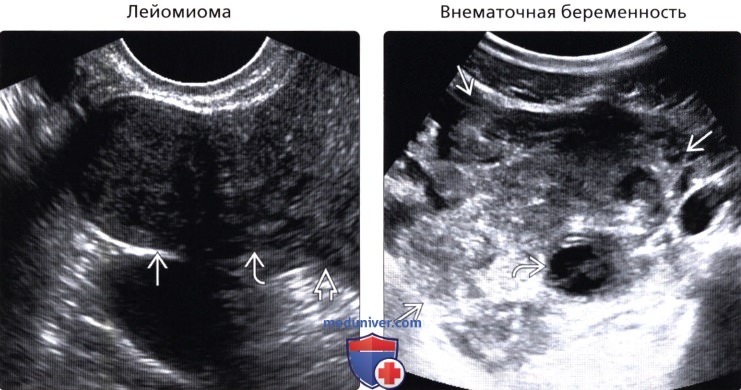
(Правый) На поперечном трансабдоминальном УЗ срезе визуализируется крупное, неоднородное гиперэхогенное новообразование левых придатков, окружающее небольшой кистозный очаг. У беременной пациентки через семь недель после последней менструации вну-триматочное давление отсутствует. Интраоперационно обнаружен крупный тромб, окружающий разрыв маточной трубы в результате трубной беременности. 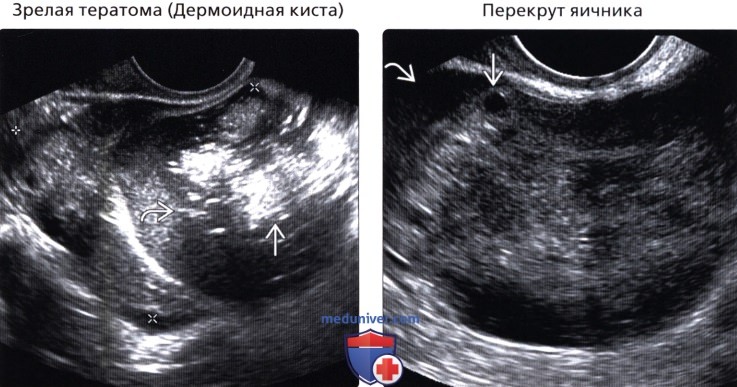
(Правый) На продольном трансвагинальном УЗ срезе у женщины 34 лет с острой болью визуализируется увеличенный до 6 см гетерогенный яичник с периферическими фолликулами. Как и данном случае, нередко встречается свободная гиперэхогенная жидкость.
б) Важная информация:
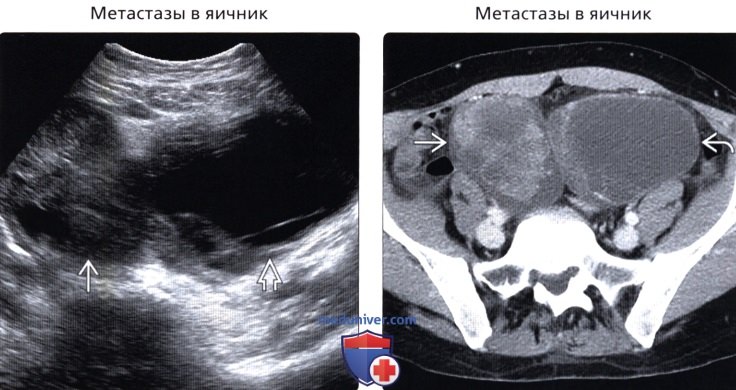
(Правый) На аксиальном КТ срезе с контрастированием у той же пациентки визуализируется накапливающее контраст солидное новообразование правых придатков и смешанное кистозно-солидное новообразование левых придатков. При патологоанатомическом исследовании подтвержден метастатический рак ободочной кишки. Метастазы в яичниках часто двусторонние, крупные и гетерогенные. 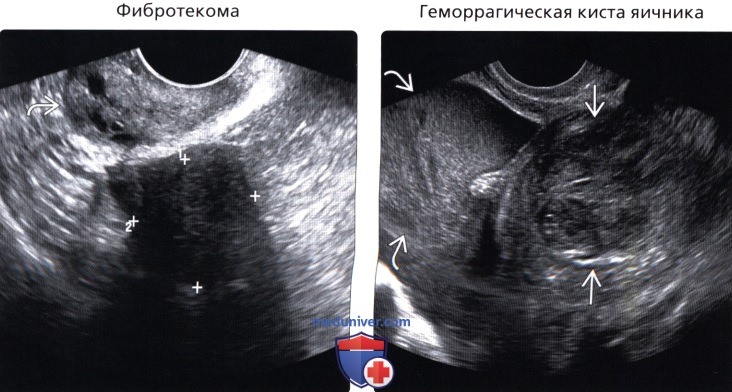
(Правый) На продольном трансвагинальном УЗ срезе у женщины 22 лет с острой тазовой болью визуализируется крупное гетерогенное новообразование придатков. Большой объем свободной гиперэхогенной жидкости в полости таза указывает на разрыв геморрагической кисты. Отсутствие кровотока в центральных отделах при допплерографии позволяет дифференцировать образование от солидной опухоли.
2. Распространенные заболевания:
• Лейомиома:
о Может быть субсерозной, экзофитной, на ножке
о Яичники визуализируются отдельно от опухоли
о Для подтверждения надавливайте датчиком с целью отведения яичника
о Фиброзный внешний вид с краевым затенением
о Визуализируется кровоток, соединяющий опухоль с маткой
о В сомнительных случаях МРТ позволяет определить этиологию (лейомиома или фиброзная опухоль яичников)
о Может расти/дегенерировать в период беременности вследствие гормональной стимуляции:
— Вызывает боль
— Проявляется растущим пальпируемым образованием придатков
• Внематочная беременность:
о Всегда следует подозревать у женщины в пременопаузальном периоде с тазовой болью и новообразованием придатков
о Как правило-мелкое округлое новообразование придатков (трубное кольцо) без связи с яичником:
— Отсутствие внутриматочной беременности
— Гиперваскулярный ободок при цветовой допплерографии:
Не следует путать с усиленным кровотоком вокруг желтого тела
о В редких случаях может визуализироваться желточный мешок или зародышевый бугорок
о При разрыве придатков, прилежащий тромб может имитировать крупное солидное новообразование придатков:
— Яичниковая и трубная беременность могут не визуализироваться отдельно от тромба
3. Менее распространенные заболевания:
• Перекрут яичника:
о Одностороннее образование у пациентки с острой болью на стороне поражения
о Увеличенный яичник
о Множественные, мелкие, периферические фолликулы или новообразование, служащие осью вращения
о Поток крови на пораженной стороне может отсутствовать, однако не во всех случаях при перекруте имеются нарушения кровотока
• Фиброма яичника:
о Обычно наблюдается у женщин 40-60 лет
о Андроген-секретирующие опухоли могут вызывать гирсутизм и аменорею
о Эстроген-секретирующие опухоли могут вызывать утолщение эндометрия
• Имитирующие солидное новообразование придатков:
о Геморрагическая киста яичника:
— При остром развитии может имитировать солидную опухоль
— Ключом к диагностике служит усиление сигнала и отсутствие кровотока в новообразовании
— Часто требуется краткосрочное динамическое наблюдение, при котором будет визуализироваться быстрое изменение внешнего вида геморрагического содержимого
о Эндометриома:
— Может быть гиперэхогенной и имитировать солидную опухоль, особенно при высокой чувствительности
— Цветовой поток при допплерографии должен визуализироваться только в стенках
о Удвоенная матка с обструкцией:
— Ищите отклонение матки/полоску эндометрия в сторону от обтурированного рога
— Ищите удвоение шейки матки
о Тазовая дистопия почки:
— Характерная форма, кортикомедуллярная дифференциация, чашечно-лоханочная система и пустая почечная ямка на той же стороне
4. Редкие заболевания:
• Лимфома яичника:
о В большинстве случаев поражение яичников встречается у пациенток с системным заболеванием
о Первичная лимфома яичников встречается редко
о Однородные, двусторонние, солидные опухоли, не сопровождающиеся асцитом
• Тубоовариальный абсцесс:
о Пациентки с болями в области таза, выделениями из влагалища, лейкоцитозом
• Рак маточной трубы:
о Может сопровождаться гидросальпинксом
о Визуализируется между маткой и яичником
о Маточная труба может быть расширенной и содержать тубулярное солидное образование
о Часто на поздних стадиях и неотличим от первичного рака яичников
• Лютеома беременности:
о Солидное, неопухолевое образование яичников, развивающееся во время беременности
о Повышение уровня андрогенов
о Регрессирует после родов
• Аденофиброма:
о Фиброзная опухоль с затенением
• Фолликулома:
о В зависимости от возраста пациентки проявляется кровотечениями в постменопаузе и преждевременным половым созреванием, обусловленными секрецией эстрогенов
• Опухоль Бреннера:
о Почти всегда доброкачественная
о Может иметь кальцинаты
• Массивный отек яичника и фиброматоз:
о МОЯ: Опухолевидное увеличение яичников на фоне отека
о ФЯ: Опухолевидное увеличение яичников вследствие фиброматозного роста их стромы
5. Альтернативный дифференциальный диагноз:
• Возраст пациентов и менструальный статус упрощают дифференциальную диагностику:
о До полового созревания:
— Фолликулома
— Опухоль из зародышевых клеток
— Незрелая тератома яичника
о Репродуктивный возраст:
— Субсерозная лейомиома
— Дермоидная киста (зрелая тератома)
— Первичный рак яичника
— Фиброма яичника
о Постменопаузальный:
— Фиброма яичника
— Первичный рак яичника
— Метастазы в яичниках
— Лейомиома
Редактор: Искандер Милевски. Дата публикации: 15.12.2019
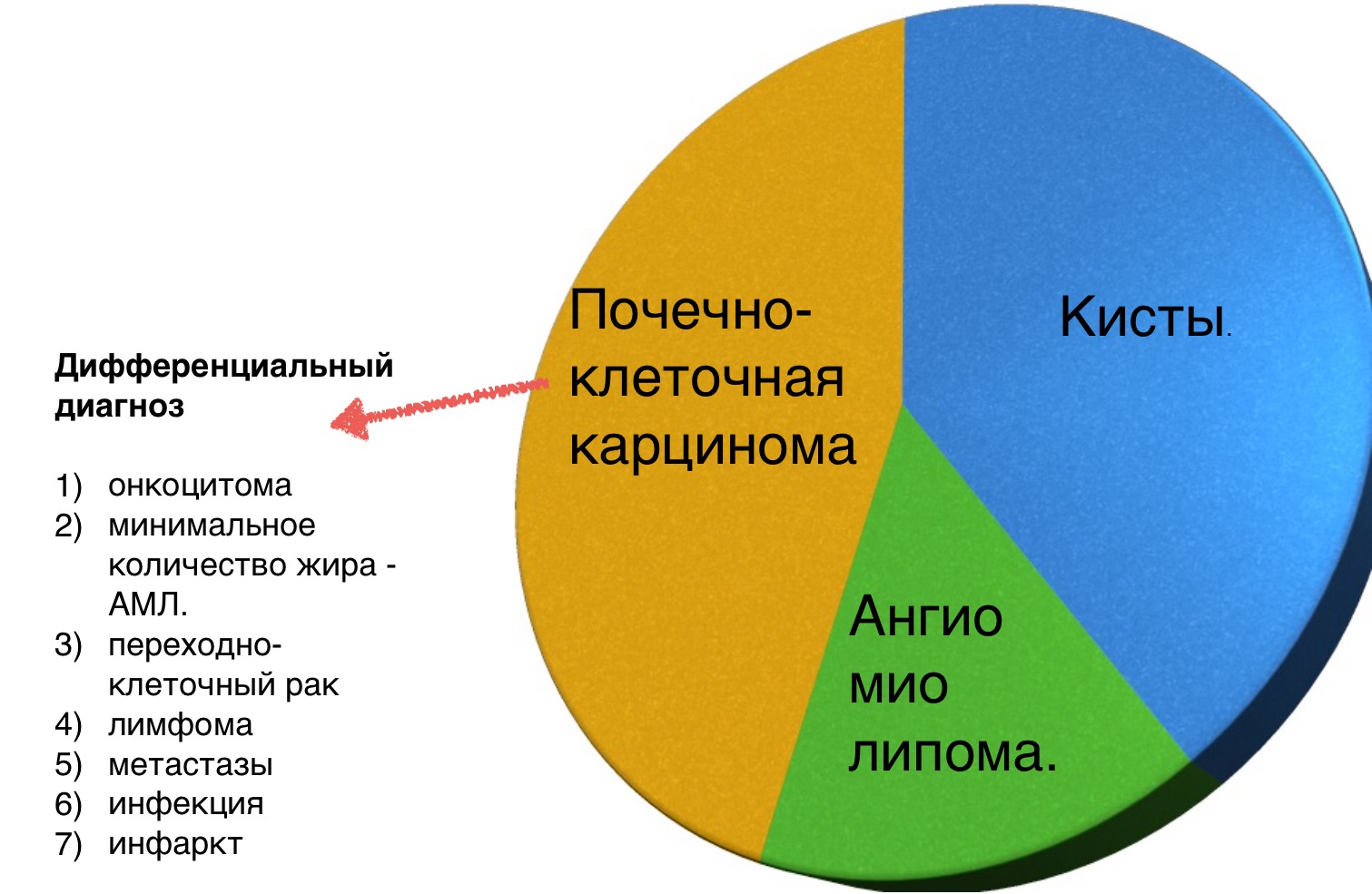
Системный подход — солидные образования почки
Большинство образований почки встречаются в практике, как случайные находки, из которых часть является почечно-клеточная карцинома. Задачей диагностики является дифференцировка доброкачественного и злокачественного образований почки, хотя во многих случаях это не представляется возможным.
В данной статье рассмотрены радиологические находки характерные для доброкачественных и злокачественных образований почки.
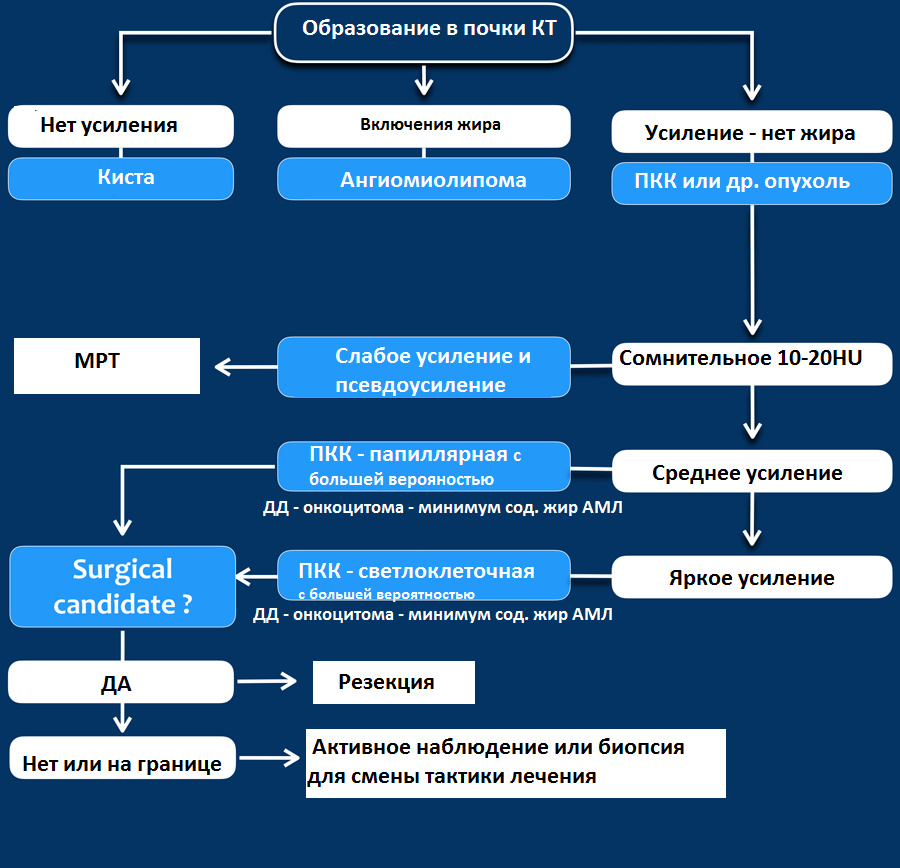
Алгоритм анализа при выявлении образования почки:
Вы еще много раз столкнетесь с тем, что после выполнения данного алгоритма вы не придете к окончательному диагнозу, а на первом месте дифференциального ряда — почечно-клеточная карцинома.
Затем оцените КТ и МРТ-изображения и ответьте на вопрос, что больше соответствует доброкачественному образования почки, а что злокачественному выделив из этой группы признаки низкодифференцируемой опухоли и высокодифференцируемой почечно-клеточной карциномы.
Гиперденсное образование на бесконтрасном КТ.
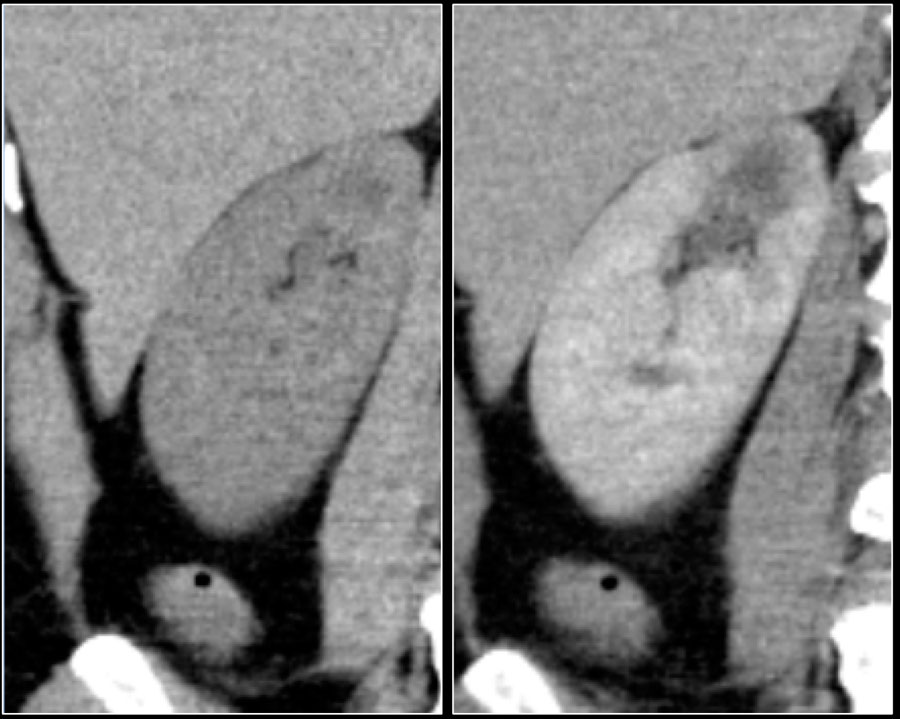
Образование с плотностью выше 70HU на нативном (бесконтрастном) КТ-изображении является геморрагическая киста. Геморрагические кисты также могут быть с плотностью ниже, чем 70HU, но в данном случае должен осуществлен контроль за образованиями на пост-контрастных изображениях. Если на пост-контрастных изображениях отсутствует контрастное усиление, то, следственно, подтверждается кистозное происхождение образование.
Макроскопическое включение жира в образовании почки плотностью 20HU явный признак ангиомиолипомы. Тонкие срезы лучше при исследовании плотности. К сожалению 5% ангиомиолипом макроскопический жир не содержат. КТ-картина данных ангиомиолипом неотличимо схожа с почечно-клеточной карциномой. Как ни странно, но почечно-клеточная карцинома в некоторых случаях также содержит жир. При включениях жира и кальцификатов в образование почки дифференциальный диагноз должен склонятся в сторону почечно-клеточной карциномы.
Сомнительное усиление на 10-20HU псевдо-усиление в кисте, как результат увеличения жесткости излучения. МРТ в данных случаях является отличным методом в дифференциальном диагнозе. Сомнительное усиление также характерно для папиллярной карциномы почки, для которой характерно слабое усиление и которая менее агрессивная опухоль, чем светлоклеточная карцинома.
Гомогенное усиление, а также ослабление (> 40 HU) на нативных снимках в большей степени характерны для ангиомиолипомы с малым содержанием жира, хотя почечно-клеточную карциному нельзя также исключать.
Сильное усиление визуализируется при светло-клеточной карциноме, ангиомиолипомах с малым содержанием жира и онкоцитомах. Светло-клеточная карцинома встречается чаще, чем онкоцитома и ангиомиолипома с малым содержанием жира, поэтому диагноз карциномы ставится чаще в особенности в тех случаях, когда образование гетерогенное и больших размеров.
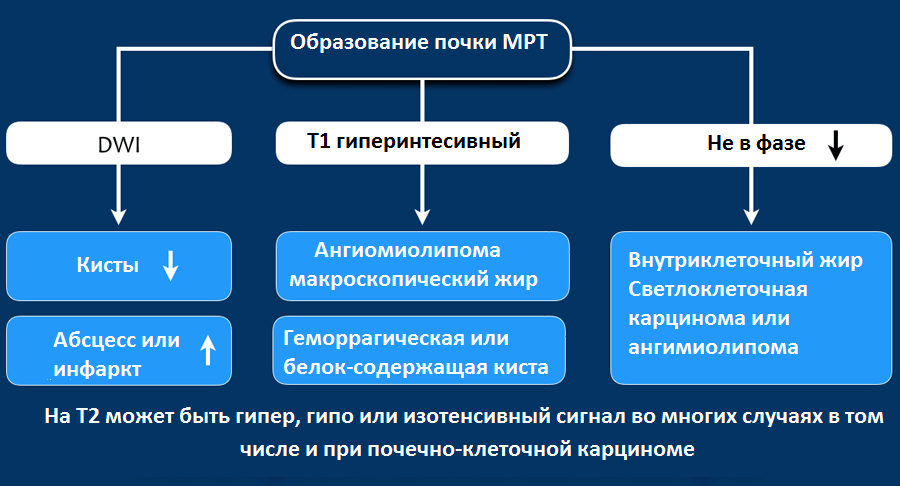
МРТ при образованиях почки
Гиперинтенсивный сигнал на Т1-взвешенных изображениях, как правило, визуализируется при геморрагических кистах или кистах с белковым содержимым, а также при ангимиолипомах, содержащие макроскопический внеклеточный жир.
Если жир внутри клетки, то на Т1-изображениях не будет гиперинтенсивного сигнала, сигнал будет снижаться на out-phase изображениях, что не характерно для ангимиолипомы, а типичнее для светлоклеточной карциномы почки.
На Т2 гипоинтенсивный сигнал характерен в большей степени для папиллярной карциномы почки и в меньшей степени для ангиолипомы с малым содержанием жира.
На Т2 гиперинтенсивный сигнал характерен для светлоклеточной карциномы, но признак не является специфичным, потому как схожие изменения и при онкоцитомах.
По данным МРТ изображений также трудно, как и по данным КТ изображений сказать однозначно о доброкачественности и злокачественности процесса.
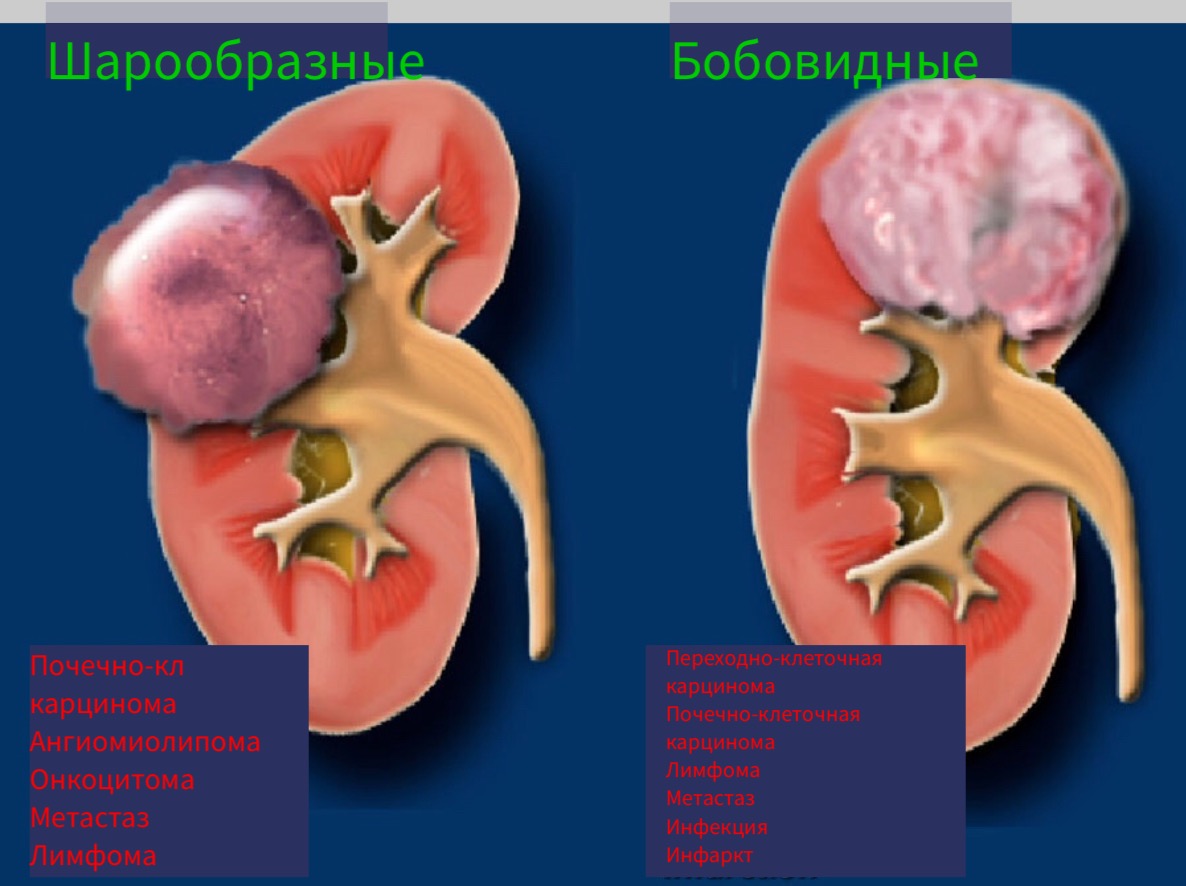
Размер и форма образования.
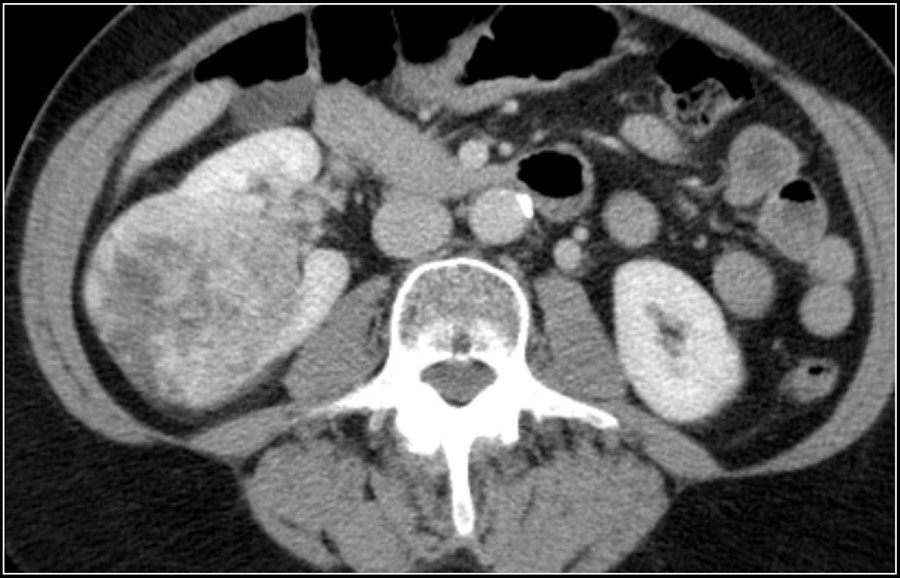
Шарообразные образования являются наиболее распространёнными образованиями почки. Данные образование чаще обширные деформирующие контур органа. Типичные представители шарообразных образований являются онкоцитома и почечно-клеточная карцинома.
Бобовидные образования не деформируют контур почки и «встроены» в паренхиме органа.
Бобовидные образования более трудно обнаружить и обычно не визуализируются на КТ без контраста.
Обратите внимание, что существует много подводных камней в дифференциальной диагностике шарообразных и бобовидных образований.
Бобовидные образования.
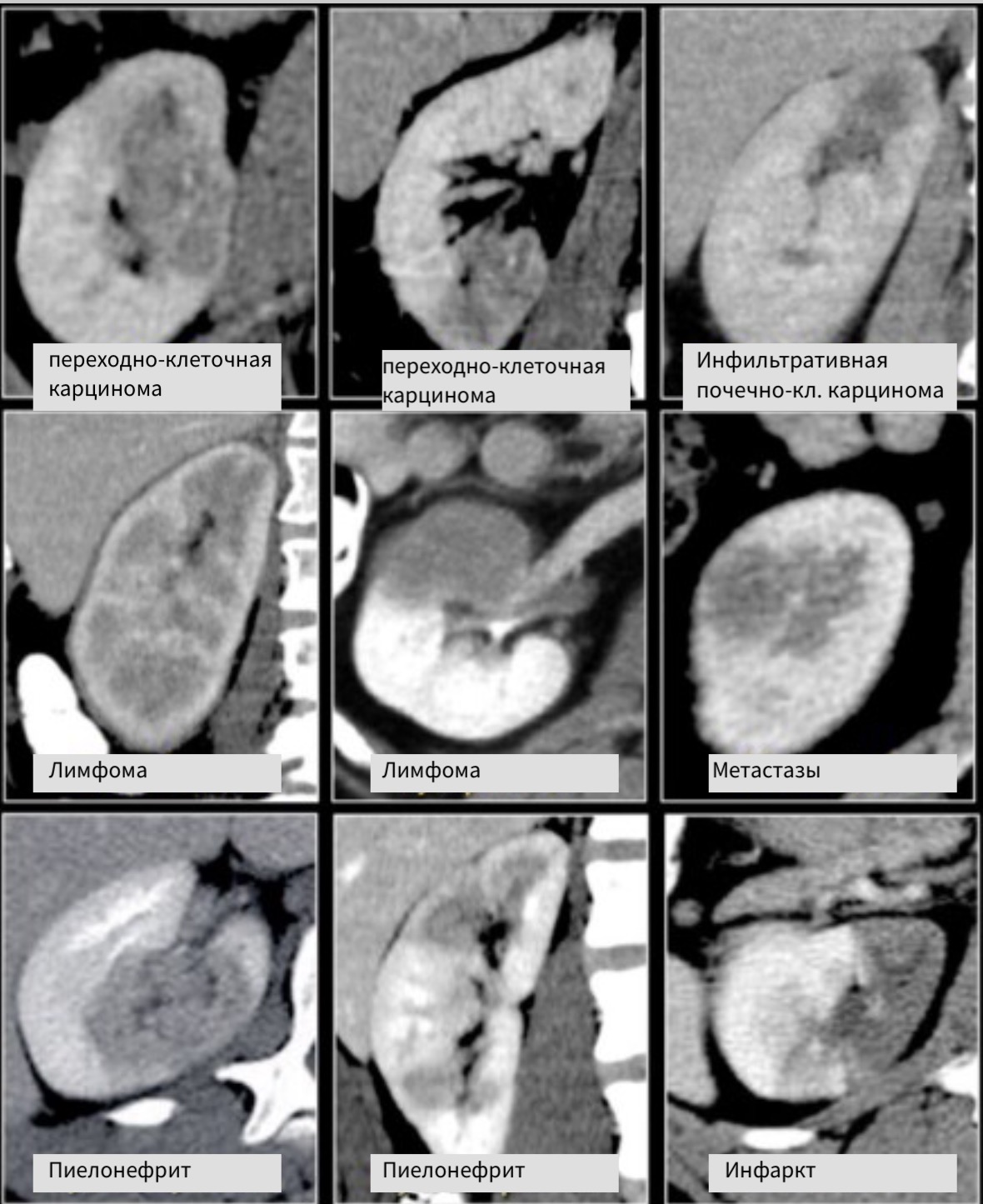
Радиологические признаки образований бобовидной формы обычно не специфичны. Данное явление заметно если обратить внимание на схожесть образований, представленных на рисунке. Дифференциальный диагноз обычно строят, исходя из клинических данных и, соответственно, данных визуализации.
Инфильтрирующее почку по центру образование у пожилого пациента соответствует переходно-клеточному раку почки. Инфильтрирующее почку по центру образование у молодого пациента с серповидной перегородкой внутри больше соответствует медуллярной карциноме почки. Мультифокальные и билатеральные или диффузные образования почки в сочетании с лимфоаденопатией, а также с вовлечением в патологический процесс других органов характерны для лимфомы.
Мультифокальные и двусторонние поражения почек характерны для злокачественных образований, в частности для метастазирования. У пациентов с клиникой характерной при инфекции, конечно же, в первую очередь нужно подозревать пиелонефрит. Для инфаркта почки характерно клиновидное поражение почки.
Размер образования.
Размер опухоли является наиболее важным показателем злокачественности опухоли вместе с гистологической оценки дифференцировки образования.
Риск возникновения метастазов зависит от размера опухоли.
Если размер опухоли меньше 3 см риск метастазирования незначительна.
Большинство образований почки в размере обычно меньше, чем 4 см. Многие из данных образований низкодифференцированная почечно-клеточная карцинома, безболезненно протекающие злокачественные или доброкачественные образования.
Образования размером от 1 до 2 см, которые удалили хирургически, в 56% доброкачественные образования. 13% образований размером от 6 до 7 см только являются доброкачественные.
Почечно-клеточный рак. Светлоклеточная карцинома почки.
Почечно-клеточная карцинома является типичным шарообразным образованием. Почечно-клеточная карцинома является случайной находкой выявленная у пациентов, обратившихся с жалобами не связанными с патологии мочевыделительной системы.
Пик заболеваемости 60-70 лет. Почечно-клеточная карцинома связана с наследственными синдромами такими, как синдром Хиппель-Линдау, туберозным склерозом и Бирт-Хогг-Дубе.
Самый распространённый подтип почечно-клеточной карциномы является светло-клеточная карцинома почек, затем папиллярная и хромофобная почечно-клеточная карцинома. Медуллярная и кистозных многокамерная почечно-клеточная карцинома встречается крайне редко.
Светло-клеточная карцинома почек составляет 70% случаев рака почек.
Данная опухоль чаще больших размеров и прорастает из почечной коры. Светло-клеточная карцинома является гиперваскулярным образованием с неоднородным содержимым, как следствие некроза, кровоизлияний, кальцинирования или образование внутри кист. В редких случаях почечно-клеточная карцинома содержит внеклеточный жир, соответственно, образование с включением жира и кальцинатов следует рассматривать, как почечно-клеточную карциному.
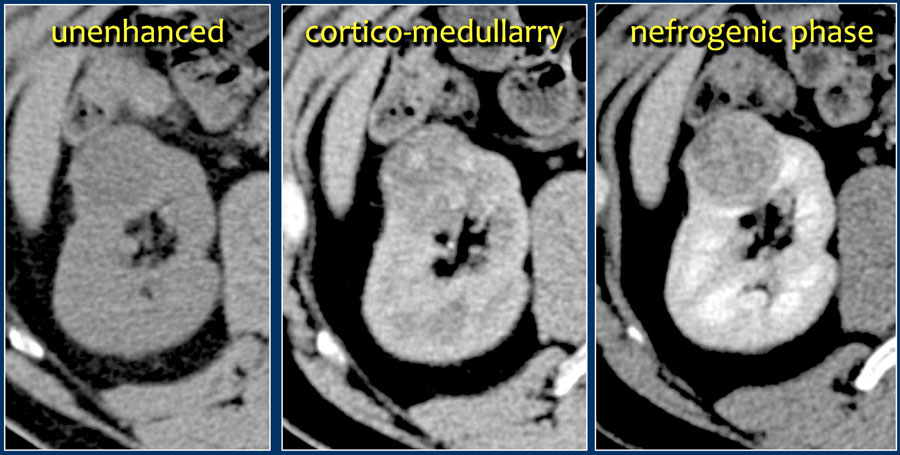
Характерной особенностью светлоклеточной карциномы явлечётся значительное усиление в кортикомедуллярную фазу.
Хотя трудности бывают, когда образование небольших размеров и локализуется в почечной коре, которая также хорошо контрастируется.
Поэтому нефрографическая фаза при образованиях такой локализации и размеров является для оценки наиболее важной так, как паренхима контрастируется гомогеннее и сильнее, чем опухоль, что хорошо заметно на ниже приведённых изображениях.
На МРТ светло-клеточная карцинома визуализируется, как гипоинтенсивное образование на Т1 и гиперинтенсивное на Т2. Как правило, почечно-клеточная карцинома не имеет экстрацеллюлярного жира, что, соответственно, отличает её от ангиомиолипомы. Хотя в 80% случаях светло-клеточной карциномы есть внутриклеточный жир, что приводит к снижению сигнала на Т1 opposed-phase в сравнении с in-phase изображениями. В данных ситуациях не стоит делать вывод о том, что жир внеклеточный, который характерен в большей степени для ангиомиолипомы. Болезнь Фон-Гиппель-Линдау ассоциирована с развитием светло-клеточной карциномы почек, чаще мультифокальной и билатеральной. Пациенты со светло-клеточной карциномой имеет 5-летнюю выживаемость, что является прогнозом хуже, чем у пациентов с папиллярной и хромофобной карциномой.
Порядка 5% всех светло-клеточных карцином имеют инфильтративный характер роста. Несмотря на то, что это лишь небольшая часть от всех почечно-клеточных карцинома, нельзя забывать про них при построении дифференциального ряда бобовидных образований почки с инфильтративным типом роста. Почечно-клеточные карциномы с инфильтративным типом роста являются агрессивными и гиперваскулярными, которые изменяют внутреннюю архитектуру почек, но не наружные контуры, а изменения лоханки схожи с изменениями при переходно-клеточном раке почки.
Папиллярная почечно-клеточная карцинома
Папиллярная почечно-клеточная карцинома встречается в 10-15% случаях от всех случаев почечно-клеточных карцином. Данные образования чаще гомогенные и гиповаскулярные, поэтому схожи с кистами. В отличии от светло-клеточной карциномы при контрастировании разница плотности образования до и после контрастирования составляет всего 10-20HU. Папиллярные почечно-клеточные карциномы больших размеров могут быть гетерогенными, в следствии геморрагий, некрозов и кальцификатов.
На МРТ данные образования на Т1 дают от изо- до гипотенсивный сигнал и на Т2 гипоинтенсивный. Включения макроскопического жира встречается чаще с кальцификатами.
Образования обычно билатеральные и мультифокальные, что в свою очередь намного чаще встречается в сравнении с другими почечно-клеточными карциномами. 5-летняя выживаемость составляет 80-90%.
Хромофобная почечно-клеточная карцинома
5% от почечно-клеточных карцином типа хромофобная ПКК.
Это твердое, резко ограниченное и иногда с дольчатым строением образование.
Данное образование имеют схожее строение с онкоцитомой так, как в центре визуализируется перегородка или паттерн с радиальным строением, поэтому её невозможно отличить от онкоцитомы при визуализации, хотя и при гистологии тоже сложно.
При контрастировании хромофобная почечно-клеточная карцинома чаще однородная и менее интенсивная, чем светло-клеточная почечная карцинома при контрастировании.
Прогноз хромофобной ПКК схожий с прогнозом папиллярной ПКК и равен 5-летней выживаемости в 80-90% случаях.
Синдром Бёрта — Хога — Дьюба (англ. Birt–Hogg–Dubé syndrome) — редко встречающееся аутосомно-доминантное генетическое заболевание, обусловленное мутацией в гене FLCN и проявляющееся развитием доброкачественных опухолей волосяного фолликула (фиброфолликулом), кистами в лёгких и повышенным риском возникновения рака почки (хромофобная почечной карциномы) и рака толстого кишечника.
Стадирование почечно-клеточной карциномы.
Почечно-клеточная карцинома может распространяться на почечную фасцию и надпочечники, в почечную вену, полую вену.
Для хирурга при планировании операции важно знать, если тромб в нижней полой вене. Это важно в ситуациях, когда тромб поднялся выше диафрагмы, тогда необходимо планирование манипуляций вместе с торакальным хирургом.
Ниже представлен пациент с Т4-стадией почечно-клеточной карциномы.