Что значит регрессия в медицине
Что значит регрессия в медицине
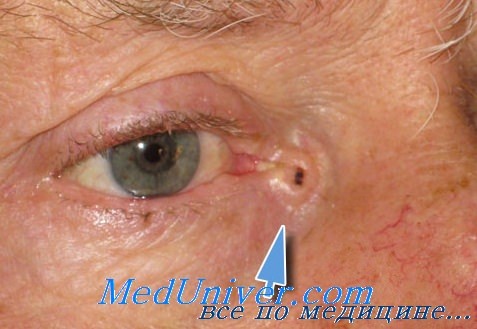
Небольшие раковые образования века и их окружения, остающиеся в покое, не только очень медленно растут и развиваются, но могут иногда совершенно самопроизвольно, без какого-либо специального лечения, потерять свою потенциальную склонность К дальнейшему развитию и, напротив, приобрести склонность к регрессии.
В таких случаях опухоль, первоначально остановившись на некоторое время в своем развитии, неожиданно начинает регрессировать и подвергается постепенному и неуклонному обратному развитию, пока полностью не рассасывается также незаметно, как она в свое время возникла и начала расти.
После этого на веке или на коже в его окружении, где локализовалась такая опухоль, не остается никаких следов бывшего здесь небольшого новообразования.
Сказанное подтверждается имеющимися в литературе сведениями о таком самопроизвольном обратном развитии небольших, но несомненно раковых опухолей. Согласно сообщению Лиша (Lisch), Закс (Sachs), и другие авторы сумели убедиться в том, что в здоровом организме возможно обратное развитие возникшей опухоли и притом не только в самых ранних стадиях ее роста.
Лишу удалось наблюдать случаи, когда рецидивы, возникшие было на веках вследствие недостаточной эксцизии опухоли, приостанавливали свой дальнейший рост и подвергались самопроизвольному обратному развитию, при этом погибали раковые клетки в неудаленных частях опухоли или во вновь возникших рецидивах.
Механизм регрессии развившегося уже было комплекса раковых клеток, успевшего даже и внешне проявить себя в виде небольшого новообразования — раковой опухоли, может быть уяснен только с позиции учения И. П. Павлова о роли и значении коры больших полушарий головного мозга в качестве регуляторного центра, обладающего способностью осуществлять посредством нервных механизмов защитные и компенсаторные функции в любом месте организма.
Процесс самоизлечения происходит либо путем некроза, изъязвления и последующего рубцевания развившейся уже опухоли кожи, либо путем инкапсулирования потерявших потенцию к дальнейшему росту раковых клеток опухолевого зачатка и последующей гибели их в таком инкапсулированном состоянии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Современные представления о регрессии атеросклероза коронарных артерий
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Я с удовольствием хочу представить профессора Марата Владиславовича Ежова, который сделает нам сообщение «Современные представления о регрессии атеросклероза коронарных артерий».
Марат Владиславович Ежов, доктор медицинских наук, профессор:
– Спасибо большое, глубокоуважаемый Владимир Трофимович! Уважаемые коллеги!
Я рад новой встрече с вами. Тем более что с момента нашей последней встречи в мире кардиологии и в частности в разделе, который касается проблемы обратного развития атеросклероза, произошли определенные изменения. Мы получили новые данные. Кроме того, у нас есть собственные уникальные данные, которые позволяют нам с оптимизмом смотреть в будущее.
Атеросклероз – это процесс, который начинает развиваться во второй, в третьей декаде жизни. Только после того, как наступает отрицательное ремоделирование сосуда (сужение его) и компенсаторные механизмы, связанные с положительным ремоделированием сосуда или с феноменом Глагова, истощаются, появляются первые симптомы заболевания «грудная жаба».
В прошлом году были представлены результаты исследования «PROSPECT». Это исследование так называемой натуральной истории течения коронарного атеросклероза. Вы видите в верхней части слайда, что включили 700 больных с острым коронарным синдром (ОКС). У них имелось изменение в одной или двух магистральных коронарных артериях.
После успешного выполнения стентирования проводилось внутрисосудистое ультразвуковое исследование (УЗИ) проксимальных и средних сегментов всех трех магистральных артерий.
Что важно подчеркнуть.
Почему мы не можем предсказать развитие следующего ОКС, следующее обострение заболевания?
Бляшек в крупных сегментах коронарных артерий у каждого пациента может быть много, несколько (более 3-4).
Вы видите на правой части слайда, что исследование «PROSPECT» подтвердило данные вскрытий, которые вы видите на левой части слайда. Они были опубликованы еще в 1995-м году.
Большинство инфарктов миокарда происходит в изменениях коронарных артерий, которые имеют степень сужения, не превышающую 50%. Вы видите, что результаты исследования «PROSPECT», полученные in vivo при внутрисосудистом УЗИ, полностью повторяют результаты патоморфологических исследований.
При ОКС (вы видите данные так называемой виртуальной гистологии: красный цвет означает некротическое липидное ядро) фиброатерома с тонкой капсулой встречается у каждого 4-го пациента. То есть – нестабильная атерома.
По нашим данным, когда мы выполнили внутрисосудистое УЗИ у 30-ти больных со стабильной ишемической болезнью сердца и визуализировали 76 начальных или пограничных стенозов коронарных артерий, также каждая 4-я бляшка имеет нестабильный фенотип и большее содержание некротической зоны.
Исследование, куда включались больные после успешного эндоваскулярного лечения. Общее количество больных – более 1200. Обратите внимание на их судьбу на протяжении пяти лет наблюдения.
Красные овалы, круги означают коронарные события, связанные со стентированным сегментом. Мы видим, что, начиная со второго года наблюдений, количество этих событий невелико. Оно не превышает 2%.
Тогда как красные круги, связанные с прогрессированием атеросклероза коронарных артерий во всех остальных сегментах (мы помним, что количество бляшек там может быть три и более), обусловливают высокий рост коронарных событий на протяжении пяти лет наблюдения.
Прогрессия атеросклероза, как правило, в большинстве случаев связана с надрывом атеромы. Так выглядит атеросклеротический надрыв атеромы с помощью патоморфологии, внутрисосудистого УЗИ и компьютерной графики.
Гистологические признаки (мы уже об этом ранее говорили) нестабильной атеромы хорошо известны.
• Богатое липидное ядро.
• Тонкая фиброзная покрышка.
• Повышенная инфильтрация клетками воспаления.
Как теперь уже хорошо известно, исходя из современных клинических исследований и мощной доказательной базы, стабилизация и даже регрессия атеросклероза может наступить, если мы снижаем уровень холестерина липопротеидов низкой плотности ниже 1,8 ммоль/литр. Или добиваемся снижения этого показателя на 50% от исходного.
Необходимым условием (как мы хорошо понимаем на сегодняшний день), предотвращения дестабилизации бляшки является применение статинов в адекватных (высоких), дозировках.
Первое исследование, которое мы здесь часто цитировали, это «REVERSAL». Оно показало, что с помощью «Аторвастатина» («Atorvastatin») в дозе 80 мг наступает стабилизация атеросклеротических бляшек в коронарных артериях. Данные получены с помощью внутрисосудистого УЗИ.
Левый столбик характеризует стандартную терапию статинами: идет прогрессия атеросклероза в коронарных артериях.
В исследовании «ASTEROID» «Розувастатин» («Rosuvastatin») назначали в дозе 40 мг в течение двух лет. Это было первое (правда, неконтролируемое) исследование, которое показало, что возможна регрессия атеросклероза в коронарных артериях по всем срезам. Процентный объем атеромы уменьшался примерно на 1% в абсолютном измерении. У 78% больных были отмечены признаки регрессии атеросклероза.
Все это привело к тому, что около трех лет назад стартовало исследование «SATURN», где два современных статина в максимальных дозировках в прямом сравнении назначались больным со стабильной ишемической болезнью сердца в течение двух лет. Атерому оценивали с помощью внутрисосудистого ультразвука.
Большое количество российских центров участвовало.
Наконец, в декабре были представлены результаты этого исследования. Основные по первичной и вторичной конечной точке представлены на данном слайде.
Если по первичной точке, по процентному объему атеромы различия между группами «Аторвастатина» и «Розувастатина» не было, то во вторичной конечной точке, оценивающейся в общем объеме атеромы в кубических мм, «Розувастатин» продемонстрировал свое преимущество.
Примерно на 2 кубических мм он обыграл «Аторвастатин». Вероятно, это было за счет более выраженного гиполипидемического эффекта. Кроме того, в среднем, по окончании исследований несколько выше был уровень холестерина липопротеидов высокой плотности.
Также очень важный аспект для практического здравоохранения заключается в том, в течение двух лет наблюдения на максимальных дозах обоих статинов был крайне низок процент так называемых твердых конечных точек: смертельных исходов и нефатального инфаркта миокарда. Ничтожно мало было количество повышения уровня ферментов крови.
Надо сказать (и это отмечают все исследователи), такое лечение хорошо переносилось больными.
Применительно к ситуации в нашей стране можно сказать, что «Розувастатин» в дозе 40 мг у нас присутствует только в одной форме. Это препарат «Мертенил» («Mertenil»). Вы видите, что в месяц это достаточно доступно для наших больных.
Оригинальный препарат имеется только в дозе 20 мг. Если бы нам потребовалось его назначать даже на протяжении какого-то срока (год или два в дозировке 40 мг), это стоило бы в 3 раза дороже, чем препарат «Мертенил».
Тем не менее, каждый из нас понимает: несмотря на все наши усилия, так называемая лучшая медикаментозная терапия бывает бессильна.
Больной, который у нас наблюдается более 10-ти лет. В 2000-м году ишемическая болезнь сердца стартовала с нижнего инфаркта миокарда. В 2004-м году ему было выполнено стентирование передней нисходящей и огибающей артерии. В течение полутора лет он принимал двойную антиагрегантную терапию.
Как только он ее прекратил, у него, к сожалению, произошел тромбоз стента в огибающей артерии с развитием переднего инфаркта миокарда. В 2006-м году вновь было выполнено стентирование огибающей артерии.
Буквально через 4 месяца у него появились новые стенозы в огибающей правой коронарной артерии. Вновь было стентирование. Еще через 5 лет (совсем недавно) в связи с возобновлением стенокардии у него было выполнено стентирование нового стеноза в правой коронарной артерии.
При этом у него нет явных факторов риска атеросклероза: гиперлипидемии, гипертонии. Мы не будем говорить о нарушениях ритма сердца – это в данной ситуации идет как сопутствующий диагноз. Кроме того, вы видите, что при срыве ритма (сегодня уже эта тема поднималась), при мерцании предсердия он переносит еще и инсульт в 2010-м году.
Почему такое агрессивное течение ишемической болезни сердца, агрессивное течение атеросклероза.
Несмотря на все наши увещевания, больной продолжает курить. Очень интересная тема, которая, к сожалению, выходит за рамки сегодняшнего возможного обсуждения.
В 1996-м году он перенес лимфогранулематоз с многократными курсами химио- и лучевой терапии на область средостения.
У него повышенный уровень липопротеида (а). Мы как-то уже об этом говорили. Я позволю себе напомнить, что это уникальная частица, которая состоит, с одной стороны, из липопротеидов низкой плотности, но к ним присоединена длинная цепочка. Это апобелок (а), который имеет высокую степень структурной гомологии с молекулой плазминогена.
Считается, что чем выше уровень липопротеида (а), тем больше он на себе переносит липопротеидов низкой плотности. Соответственно, тот уровень холестерина ЛНП, который мы оцениваем по формуле Фридвальда, при наличии высоких значений липопротеида (а) будет артефактным. Он состоит, как минимум, из свободного холестерина ЛНП и того, который заключен в частице липопротеида (а).
Напомню, что в 2010-м году был опубликован Консенсус экспертов Европейского общества по атеросклерозу.
Было подчеркнуто, что уровень этого показателя необходимо определять:
• всем пациентам с ишемической болезнью сердца в молодом возрасте;
• больным, которые, несмотря на постоянный прием статинов, переносят повторное коронарное событие;
• лицам с высоким риском сердечно-сосудистых осложнений.
В прошлом году были выпущены рекомендации Европейского общества кардиологов и Европейского общества по атеросклерозу по ведению дислипидемий.
В них с классом доказательности IIа было сказано, что для скрининга и характеристики дислипидемии перед началом лечения уровень липопротеида (а) рекомендуется определять у больных высокого риска и отягощенных семейным анамнезом по сердечно-сосудистым заболеваниям.
Более двух лет назад мы начали проспективное полуторагодовое исследование. Более 50-ти больных включились в него. Половина из них получала стандартную терапию статинами в дозах для поддержания идеального уровня холестерина липопротеидов низкой плотности. Другая половина больных получала статины и методы экстракорпоральной очистки крови (афереза), который, в первую очередь, снижал высокий уровень липопротеида (а).
Исходно и по окончании исследования больные проходили контрольную коронарную ангиографию и внутрисосудистое УЗИ с функцией виртуальной гистологии.
Конечно же, основная гипотеза данного исследования заключалась в том, что специфическая элиминация патогенного фактора липопротеида (а) может привести к регрессии атеросклероза.
Основная наша задача была – доказательство атерогенности или атеротромбогенности липопротеида (а).
Сегодня я могу показать вам первые результаты этого исследования на примере двух больных. В частности, мужчина, который в 34 года перенес инфаркт миокарда. Из факторов риска у него только курение и липопротеид (а) – около 80 мг/дл. Он был включен в 2009-м году. В течение двух лет проходил процедуры афереза липопротеида (а).
Вы видите данные количественного ангиографического анализа всех трех магистральных артерий. Черные столбики – это данные 2009-го года. Серые столбики – 2011-го года. Во всех магистральных коронарных артериях отмечено уменьшение степени стенозирования.
Данные внутрисосудистого УЗИ атеромы правой коронарной артерии. Левые столбики – общий объем атеромы уменьшился на 12 мм3. Средние столбики – зона некроза уменьшилась на 1 мм3. При этом вы видите по картинкам, что увеличилось содержание кальция в коронарной атероме.
Крайние столбики – соотношение зоны некроза к зоне кальциноза. Считается, что чем выше этот показатель, тем хуже. Это признак нестабильности атеромы. Индекс уязвимости в данном случае снизился с 3-х до 1,5.
Другой больной, который также на протяжении двух лет проходил процедуры афереза липидов. Вы видите по картинке, что уменьшилась зона некроза, но снизилось и содержание кальция. При этом общий объем атеромы уменьшился практически в 2 раза. Зона некроза с 9,4 мм3 до 3,3 мм3. Снизилось содержание кальция. Несколько снизился индекс уязвимости.
Что означает наше исследование для практики, для практикующих врачей.
Это модель для применения новых липотропных средств, которые в дополнение к терапии статинами могут привести к обратному развитию атеросклероза.
Если мы посмотрим на те препараты, которые имеются сегодня в арсенале кардиологов, терапевтов – как они влияют на основные показатели, которые нас интересуют. Естественно, это те препараты, которые мы можем применять в дополнение к статинам.
«Эзетимиб» («Ezetimibe»). Дополнительное влияние на липиды. На динамику атеросклероза – данные противоречивы. На прогноз (за исключением исследования «SHARP») – данных нет.
«Фенофибрат» («Fenofibrate»). На липиды влияет положительно. На динамику атеросклероза – практически никак. На прогноз, мы знаем, положительных данных нет.
Никотиновая кислота. Положительно влияет на все фракции липидов, включая снижение уровня липопротеида (а) на 30%. Положительно влияет в комбинации со статинами на динамику атеросклероза коронарных и сонных артерий.
Также, по данным мета-анализа, положительное влияние на прогноз. Но в прошлом году в исследовании «AIM-HIGH» у больных с низким значением холестерина липопротеидов высокой плотности никаких преимуществ не было продемонстрировано.
По «Омега3» данных недостаточно, чтобы их сегодня обсуждать.
Каковы перспективы. Новые классы препаратов.
«Анацетрапиб» («Anacetrapib»), ингибитор белка-переносчика эфиров холестерина. Он успешно прошел вторую фазу клинических испытаний. Он, как вы знаете, существенно увеличивает уровень холестерина липопротеидов высокой плотности и снижает липопротеид (а).
Агонист тиреоидных рецепторов «Эпротиром» («Eprotirome»). Также положительное влияние на липиды крови.
Антисмысловая терапия, когда мы влияем на матричную РНК синтеза того или иного белка.
В частности, «Мипомерсен» («Mipomersen»). Это препарат, который подавляет синтез апобелка В, основного белка-переносчика атерогенных липопротеидов.
Вы видите следующий препарат (аббревиатура). Он проходит пока стадию доклинических исследований. Он наиболее интересен, потому что существенно снижает синтез апобелка (а).
Наконец, RVX222. Это препарат, который, наоборот, стимулирует синтез апобелка (А), который является переносчиком липопротеидов высокой плотности.
К сожалению, программа по изучению «Эпротирома» как перспективного препарата-агониста тиреоидных рецепторов была закрыта в феврале после успешной второй фазы, где он назначался у пациентов с семейной гиперхолестеринемией в течение 12-ти недель. При длительном приеме у собак препарат в высоких и низких дозах приводил к разрушению хрящевой ткани, тогда как в контрольной группе эти эффекты отсутствовали.
Я хотел бы заключить, что для стабилизации и регрессии атеросклероза коронарных (и не только коронарных) артерий необходимо, в первую очередь:
• модифицировать стандартные факторы риска;
• если мы применяем статины, то современные и в высоких дозировках;
• при недостижении целевых уровней холестерина липопротеидов низкой плотности, при высоком уровне липопротеида (а), следует рассмотреть вопросы комбинированной терапии и применение афереза липидов.
«Врачи отметили регресс опухоли. Это означало, что можно обойтись без операции!»
Столкнуться лицом к лицу с диагнозом рак – испытание для любого человека. В этом убедился и Андрей Власов. Два года назад у 53-летнего петербуржца врачи обнаружили новообразование гортани. Сегодня Андрей рассказал, как он смог побороть страшное заболевание.
— Образ жизни у меня нездоровый. Стаж курения около 40 лет – вредная привычка появилась с 15 лет. В среднем выкуривал больше пачки сигарет в день. Да и работа в сфере финансов нервная, много стрессов. Экологическая обстановка в нашем городе тоже не самая благополучная.
Осенью 2017 года у меня начал пропадать голос. Ну пропадает и пропадает, простудился, осень. Обратился к ЛОРу без задней мысли, врач ничего у меня не нашел и назначил какие-то пилюли и таблетки от ангины. Но голос не восстановился. Я пошел в Медсанчасть №157. Отоларинголог Виктор Евгеньевич Иванов заметил у меня в горле новообразование и направил в онкологический диспансер. Оказалось, очень вовремя.
Знакомые посоветовали обратиться в НМИЦ онкологии им. Н. Н. Петрова, что я и сделал. Пришел на прием к Замире Ахмедовне Раджабовой. А она женщина жесткая, сразу сказала: «Либо лечим, либо не лечим». Никаких полумер. Но, мне кажется, с нами так и надо, нельзя позволять человеку, у которого выявляется подобное заболевание, опускать руки, бороться нужно начинать сразу. Описала, что меня ждет, если не лечить. Не то чтобы страшно, но перспектива очень нехорошая. Многие, оказавшись в моей ситуации, раскисают и не знают, что делать, а некоторые и вовсе становятся «потеряшками» — после консультации пропадают из поле зрения врачей. Но лично я все обдумал и решил – если есть факт болезни, нужно действовать.
Конечно, члены моей семьи испугались. Но настрой близких сыграл свою роль в борьбе с болезнью. Я признателен и благодарен своей супруге, она не запаниковала. Знаю случаи, когда в семье говорят «это конец», и человек без поддержки просто не справляется. Для себя я в тот момент решил: не время умирать! У меня маленькая дочка, ей тогда было 14 лет, взрослый сын. Глубоко в душе я скрытый оптимист и на тот момент был твердо убежден – всё будет хорошо. Я настроился на выздоровление.
Я прошел все обследования, подлечил сопутствующее заболевание – язву, передал весь пакет документов в НМИЦ им. Н. Н. Петрова. Там мне поставили точный диагноз – опухоль голосового отдела гортани второй стадии.
Отдельно хочу отметить систему организации приема больных и организацию процесса консультирования в НМИЦ онкологии им. Н. Н. Петрова. Уже через пару недель мне позвонила старшая сестра отделения и сказала прибыть на госпитализацию – с тарелкой, ложкой, в общем, со всем необходимым.
При госпитализации выдают анкету, где есть два вопроса: «Боитесь ли вы лечения?», «Нужна ли Вам психологическая помощь?» Я ответил, что боюсь. А вот психологическая помощь мне была не нужна, потому что я ощущал поддержку со стороны медицинского персонала, и на меня сильное воздействие оказывала уверенность лечащего врача – Максима Андреевича Котова.
После первого курса химиотерапии сдал анализы, прошел контрольные обследования, и врачи отметили регресс опухоли. Это означало, что можно обойтись без операции!
Когда я начал проходить лучевую терапию, доктор Ольга Валерьевна Зотова предупредила о том, что у меня пропадет голос. Но не навсегда, а на время. Так и случилось. А через два месяца я снова смог разговаривать. Конечно, у меня поражена слизистая, я кашляю и есть насморк, но я могу говорить.
Что касается химиотерапии ‒ я плохо ее переносил, но меня активно поддерживали врачи и медсестры. За время лечения я похудел на 20 килограмм, превратился в серенького человека, меня просто сдувало ветром, а последний, пятый курс добил меня полностью – у меня еще и язва обострилась. Но в феврале 2018 года лечение завершилось.
В том же 2018 году, к сожалению, от онкологии погибли несколько моих друзей. Они обнаружили заболевание уже на поздних стадиях. Думаю, ранняя диагностика могла бы их спасти. По моему мнению, люди до последнего не обращаются к врачу, потому что никто не хочет услышать плохих вестей от доктора. Но чем раньше «поймать» болезнь, тем больше вероятность вылечиться и прожить больше. Я всем друзьям и знакомым советую наблюдать за своим здоровьем.
Например, члены моей семьи очень внимательно относятся к здоровью. А дочке мы решили сделать прививку от ВПЧ – это снизит риск возникновения рака половых органов.
Сейчас ко мне обратился знакомый с абсолютно аналогичной ситуацией – у него тоже диагностировали рак гортани. Раз в две недели я его «консультирую» в формате «иди туда, делай то». В данный момент он находится на лечении, в самой активной фазе. И мы с ним периодически созваниваемся, я его морально подготавливаю к побочным эффектам лучевой и химиотерапии. Очень важно в такой ситуации правильно себя настроить. Если человек сдастся, то болезнь быстро распространится по всему организму.
Мы воспитаны в советские времена, когда считалось, что рак – это приговор. Но современная медицина позволяет вылечить эту страшную болезнь. Я очень благодарен всем врачам НМИЦ онкологии им. Н. Н. Петрова. Здесь по полису ОМС я получил очень мощное и эффективное лечение. Главное – вовремя выявить заболевание, вовремя получить лечение и верить в лучшее.
Беседовала
ИОАННА ЧЕРНОВА
специалист по связям с общественностью НМИЦ онкологии им. Н. Н. Петрова
Санкт-Петербургский государственный университет
Высшая школа журналистики и массовых коммуникаций
Возможности оценки регресса гипертензионных изменений левого желудочка на фоне медикаментозной терапии артериальной гипертензии при помощи усредненной
Проведено сравнение эффективности эхокардиографии (ЭхоКГ), традиционной и усредненной электрокардиографии (ЭКГ) по контролю гипертензионных изменений левого желудочка сердца на фоне терапии артериальной гипертензии. Установлено, что метод ЭКГ высокого раз
The ability of 12-lead averaged electrocardiography (ECG) versus conventional ECG and echocardiography to determine left ventricular hypertensive changes during treatment of arterial hypertension were compared. Averaged ECG was defined to be effective and to excel conventional ECG and echocardiography in determining minor changes of LVH parameters during short-term medical treatment of arterial hypertension.
Артериальная гипертензия (АГ) представляет собой важную медико-социальную проблему, что объясняется высокой распространенностью данного заболевания в структуре хронических неинфекционных заболеваний и значительным увеличением риска развития сердечно-сосудистых осложнений [1]. На сегодняшний день очевидно, что неблагоприятная значимость АГ определяется не только степенью увеличения артериального давления (АД), но и вовлеченностью в патологический процесс органов-мишеней [2].
Характерным признаком формирования гипертонического сердца является развитие гипертрофии левого желудочка (ГЛЖ), которая признана независимым предиктором неблагоприятных кардиоваскулярных событий [3, 4]. В то же время доказано, что ГЛЖ является потенциально обратимым состоянием, при этом регресс изменений в миокарде левого желудочка сопровождается существенным снижением сердечно-сосудистой заболеваемости и смертности вне зависимости от степени снижения АД [5, 6].
Прогностическая значимость и возможность обратного развития ГЛЖ позволили определить новый подход к оценке эффективности терапии АГ, которая определяется не только антигипертензивными свойствами лекарственных препаратов, но и их органопротективным потенциалом [2]. Результаты большинства сравнительных исследований свидетельствуют о том, что из всех используемых для лечения АГ классов препаратов наиболее эффективными в отношении обратного развития ГЛЖ являются антагонисты кальция (АК), ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты рецепторов ангиотензина (АРА) [8, 9].
Таким образом, актуальным является поиск наиболее эффективного способа динамического контроля ГЛЖ. С этой целью в настоящее время используются электрокардиография (ЭКГ) и эхокардиография (ЭхоКГ). Оба метода имеют определенные недостатки, которые могут приводить к существенной изменчивости показателей, отражающих изменения миокарда левого желудочка, что затрудняет интерпретацию данных при повторных исследованиях, особенно при небольшой величине изменений.
Существует метод усредненной ЭКГ, который позволяет устранить ряд недостатков традиционного способа регистрации кардиосигнала [10]. В проведенных нами ранее исследованиях усреднение ЭКГ позволило повысить воспроизводимость отдельных амплитудных и временных показателей, а также индексов ГЛЖ в сравнении с традиционным способом в 1,5–3 раза при снятии электродов с грудной клетки между исследованиями и в 2–10 раз при отсутствии смещения электродов при повторной регистрации ЭКГ [11, 12]. Полученные данные позволили предположить, что метод усредненной ЭКГ потенциально может быть более надежным при динамическом контроле ГЛЖ, чем традиционные способы диагностики.
Учитывая приведенные положения, цель настоящего исследования заключалась в сравнительной оценке эффективности усредненной ЭКГ, традиционной ЭКГ и ЭхоКГ по оценке динамики гипертензионных изменений левого желудочка сердца на фоне антигипертензивной терапии.
Материалы и методы исследования
Исследование проводилось в группе больных эссенциальной АГ I–II стадии с повышением АД 1–3 степени в возрасте от 35 до 65 лет (n = 80). На момент включения все пациенты не получали эффективной антигипертензивной терапии. На этапе скрининга из исследования исключались пациенты с вторичными формами АГ, выраженными проявлениями атеросклероза любой локализации, наличием указаний в анамнезе на перенесенный инфаркт миокарда или инсульт, тяжелой сопутствующей патологией, требующей постоянной терапии и способной повлиять на результаты исследования, наличием противопоказаний к назначению используемых в исследовании лекарственных препаратов. Из исследования также исключались пациенты при наличии фибрилляции предсердий и тяжелых нарушений ритма сердца.
В соответствии с протоколом исследования первичное обследование включало оценку антропометрических показателей (вес и рост с расчетом ИМТ по формуле Кетле), измерение АД, регистрация ЭКГ в 12 общепринятых отведениях и эхокардиографическое обследование. Обследование проводилось перед назначением антигипертензивного препарата, а также по окончании периода наблюдения. Дополнительная оценка антропометрических, гемодинамических и электрокардиографических показателей выполнялась во время промежуточных визитов через 2 недели и 1 месяц от начала терапии.
Регистрация ЭКГ в 12 общепринятых отведениях в течение 5 минут выполнялась с соблюдением общих правил после 10 минут отдыха в положении пациента на спине. Для определения положения электродов использовались стандартные анатомические ориентиры. Для записи кардиосигнала использовался компьютеризированный электрокардиограф ЭК9 Ц-01-КАРД и оригинальная компьютерная программа HR ECG. Блок обработки программы позволяет выполнять усреднение зарегистрированного кардиосигнала, а также автоматически расставлять метки начала и окончания зубцов усредненного и неусредненного кардиоцикла с функцией ручной коррекции их положения и вывода амплитудно-временных характеристик зубцов и интервалов. Показатели ЭКГ использовались в дальнейшем для оценки традиционных индексов ГЛЖ (Соколова–Лайона, Корнельского вольтажного индекса, Корнельского произведения), а также расчета массы миокарда левого желудочка по разработанной ранее формуле [13, 14]:
где ММЛЖ — масса миокарда левого желудочка сердца (граммы); возраст — возраст пациента (годы); пол — пол пациента (0 — мужчины, 1 — женщины); ИМТ — индекс массы тела (кг/м 2 ); Pd — максимальная продолжительность зубца P (секунды); RAVL — амплитуда зубца R в отведении AVL (мВ); SV3 — амплитуда зубца S в отведении V3 (мВ); TV1 — амплитуда зубца Т в отведении V1 (мВ); TV6 — амплитуда зубца Т в отведении V6 (мВ).
Эхокардиографическое исследование проводилось по стандартному протоколу с целью исключения нарушений систолической функции левого желудочка, выраженных нарушений гемодинамики, а также оценки ММЛЖ на ультразвуковом аппарате экспертного класса VIVID 9 (General Electric, США) с использованием одномерного, двухмерного и допплеровского режимов сканирования. ММЛЖ рассчитывалась по формуле, рекомендованной ASE [15]:
где КДР — конечный диастолический размер левого желудочка; ТЗСд — толщина задней стенки левого желудочка в диастолу; ТМЖПд — толщина межжелудочковой перегородки в диастолу.
После первичного обследования пациенты случайным образом распределялись в группы в зависимости от назначаемой терапии. Для медикаментозной терапии использовались следующие антигипертензивные препараты и режимы дозирования: периндоприл аргинин (Престариум А, Servier) в стартовой дозе 5 мг в сутки однократно (группа 1, n = 20), лозартан калия (Козаар, Merck Sharp & Dohme) в стартовой дозе 50 мг в сутки однократно (группа 2, n = 20), амлодипин безилат (Норваск, Phiser) в стартовой дозе 5 мг в сутки однократно (группа 3, n = 20), фиксированная комбинация периндоприла аргинина и амлодипина безилата (Престанс, Servier) в стартовой дозе 5/5 мг в сутки однократно (группа 4, n = 20).
Продолжительность периода наблюдения составила 3 месяца.
Обработка результатов исследования проводилась с помощью программы SPSS 13.00. Данные представлялись как среднее ± стандартное отклонение (М ± s) при сравнении исходных характеристик, а при оценке динамики показателей — как среднее ± доверительный интервал. Сравнение связанных выборок проводили при помощи парного t-теста Стьюдента. Для сравнения несвязанных выборок использовался анализ ANOVA. Связи между переменными оценивались при помощи корреляционного анализа Пирсона и множественной линейной регрессии.
На всех этапах статистического анализа нулевая гипотеза отвергалась при значениях р меньше 0,05.
Результаты
В ходе наблюдения из исследования выбыли 16 пациентов: из группы 1 — 4 человека (3 пациента отказались от продолжения терапии из-за развития нежелательных явлений — кашля (2 человека) и тошноты (1 человек), 1 — исключен из-за несоблюдения сроков плановых визитов); из группы 2 выбыли 3 человека (1 — из-за развития головокружения, 2 — в связи с несоблюдением плана визитов); из группы 3 — 5 человек (3 прекратили прием препарата из-за развития отеков на нижних конечностях, 1 исключен в связи с низкой приверженностью к терапии, 1 — в связи с несоблюдением плана визитов); из группы 4 — 4 участника (2 — из-за развития кашля, 1 — из-за появления отеков, 1 — из-за несоблюдения плана визитов). Таким образом, в статистическую обработку были включены данные наблюдения лиц, полностью завершивших протокол исследования (n = 64).
Исходные антропометрические и гемодинамические характеристики групп представлены в табл. 1. При сравнении групп достоверных различий не выявлено ни по одному из изучавшихся параметров (p > 0,05 для всех). Включенные в исследование лица были также сопоставимы по оцениваемым в исследовании электрокардиографическим критериям ГЛЖ и ММЛЖ, рассчитанной по данным ЭхоКГ, усредненной и традиционной ЭКГ (табл. 2, 3).
Значимое снижение АД отмечалось во всех группах уже через 2 недели от начала терапии и к концу периода наблюдения составило для САД –19,0 мм рт. ст., —19,2 мм рт. ст., –29,3 мм рт. ст., –31,6 мм рт. ст., для ДАД –9,8 мм рт. ст., –9,4 мм рт. ст., —14,6 мм рт. ст., –14,4 мм рт. ст. в группах 1, 2, 3, 4 соответственно. При попарном сравнении групп монотерапии (группы 1, 2 и 3) и комбинированного препарата (группа 4) были выявлены значимые различия по степени снижения САД между группой 4 и группами 1, 2 (р = 0,01 и р = 0,02 соответственно) и между группой 3 и группами 1, 2 (р = 0,03 и 0,049 соответственно). Динамика САД в группах 3 и 4 значимо не различалась (р = 0,65). Различий в отношении изменений ДАД выявлено не было (р = 0,15 по данным ANOVA). Частота сердечных сокращений значимо не изменялась ни в одной из групп.
Близкое к достоверному снижение Корнельского произведения в группе 3, а также всех оцениваемых в исследовании индексов ГЛЖ в группе 4 по данным усредненной ЭКГ отмечалось уже через 2 недели от начала терапии (табл. 4), а через 1 месяц регистрировались статистически значимые изменения Корнельского произведения во всех группах, а также остальных изучавшихся индексов ГЛЖ в группе 4 (табл. 5). Через 3 месяца терапии были получены значимые изменения всех оцениваемых в исследовании индексов ГЛЖ в каждой из групп.
Неусредненная ЭКГ, в свою очередь, позволила регистрировать значимое снижение отдельных индексов ГЛЖ, таких как Корнельский вольтаж и Корнельское произведение, во всех группах только через 3 месяца терапии, в то время как достоверного изменения индекса Соколова–Лайона на протяжении всего периода наблюдения не было выявлено ни в одной из групп (табл. 6).
По данным усредненной ЭКГ близкие к достоверным изменения массы миокарда (p
* ФГБОУ ВО ОмГМУ МЗ РФ, Омск
** ФГБУЗ ЗСМЦ ФМБА России, Омск
Возможности оценки регресса гипертензионных изменений левого желудочка на фоне медикаментозной терапии артериальной гипертензии при помощи усредненной ЭКГ в сравнении с традиционной ЭКГ и эхокардиографией/ О. И. Чиндарева, А. А. Семенкин, Н. В. Махрова, Г. И. Нечаева, Е. Н. Логинова
Для цитирования: Лечащий врач № 2/2018; Номера страниц в выпуске: 14-19
Теги: эхокардиография, электрокардиография, гипертензионные изменения, миокард




.gif)
.gif)
.gif)
.gif)
_575.gif)
_575.gif)
_575.gif)