Что значит разомкнутый виллизиев круг
Виллизиев круг разомкнут: что это такое и насколько опасна такая патология
Сосуды головного мозга образуют сложную систему кровообращения, которая должна обеспечивать постоянную доставку питательных веществ и кислорода к нервным клеткам.
Виллизиев круг – это замкнутый комплекс артерий, который обеспечивает кровоснабжение структур центральной нервной системы за счет перераспределения крови.
Патологии в его строении и функции приводят к различным неврологическим нарушениям. О том, что такое Виллизиев круг и что означает, если он разомкнут, расскажем далее.
О Виллизиевом круге головного мозга
Виллизиев круг защищает мозг от гипоксии при нарушениях кровотока по артериям. Перераспределение крови позволяет предупредить гибель нейронов при тромбозе, сдавлении или разрыве сосудов.
Замкнутая система круга с анастомозами обеспечивает нормальный кровоток за счет крови, которая поступает по сосудам противоположной стороны. Анастомоз – это небольшая артерия, которая соединяет с собой две области нервной системы с отдельным кровоснабжением.
Анатомическое строение
Сосуды круга располагаются под паутинной оболочкой в области перекреста зрительных нервов на основании головного мозга. У большинства людей, в формировании артериального круга, участвует несколько сосудов:
Все артерии соединяются друг с другом, образуя сосудистый семиугольник. Благодаря этому, формируются анастомозы между бассейнами сонных и базилярной артерии. Это позволяет предупредить ишемические повреждения мозга при односторонних нарушениях кровотока по сосудам.
Функции
Основная функция артериального круга – обеспечить нормальное кровоснабжение мозга при патологии отдельных сосудов. Это достигается за счет его замкнутого строения и постоянного притока крови по нескольким артериям.
Какие патологии возможны
Виллизиев круг имеет сложное строение и состоит из 10-12 артерий. Поэтому, у некоторых людей возможные заболевания, связанные с поражением сосудов. Их делят на две группы: врожденные, которые возникли во время внутриутробного развития плода, и приобретенные, развивающиеся после рождения. Наиболее часто встречаются следующие патологии:
Указанные состояния чаще возникают во время внутриутробного периода. После рождения, возможно формирование аневризм и участков окклюзии, которые характеризуются сужением просвета артерий.
Незамкнутый Виллизиев круг — это хорошо или плохо
Строение артериального круга имеет много вариаций. В норме, он замкнут, что позволяет защитить нервную ткань от ишемии и повреждения.
У некоторых людей, Виллизиев круг не замкнут со стороны передней или задней соединительной артерии. Это состояние не всегда расценивается врачами как патология.
Незамкнутый артериальный круг – это плохо. При отсутствии всех анастомозов, человек имеет повышенный риск развития ишемии нервной ткани на фоне атеросклероза, тромбоза и эмболии артерий.
Однако, само по себе состояние не требуется назначения лечения, так как патологии возникают только на фоне сопутствующих заболеваний сердечно-сосудистой системы.
Клинические проявления
Нарушения строения круга и его незамкнутость приводят к нарушению кровоснабжения мозга. В зависимости от того, где развивается ишемия, у человека возможно развитие различных признаков. Первыми симптомами часто являются:
При прогрессировании анемии возникают неврологические нарушения. Пациент может жаловаться на нарушения чувствительности на коже, снижение силы мышц или полное отсутствие движений в руке или ноге, частые головокружения и пр. Нарушаются и когнитивные функции: снижается способность запоминать информацию, больной долгое время принимает решения, забывает дорогу домой и пр. При ишемии лобной коры, нарушается речь. Пациент не может внятно говорить или не воспринимает речь других людей.
Диагностические мероприятия
Выявление незамкнутого артериального круга требует проведения инструментальных исследований: ангиографии, допплерографии, компьютерной или магнитно-резонансной томографии.
Эти методы позволяют визуально оценить состояние артериальных сосудов и выявить их патологические изменения, Интерпретировать результаты обследования должен только лечащий врач.
Ангиография

Их вводят через небольшой катетер в артерии. Контрастные препараты циркулируют вместе с кровью и хорошо выделяются на полученных снимках. Они выводятся из организма с мочой, не оказывая негативного влияния на внутренние органы. Современная ангиография позволяет получить трехмерное изображение артерий Виллизиева круга.
Допплерография
Метод проводится одновременно с ультразвуковым исследованием сосудов головного мозга. Допплерография позволяет оценить строение сосудов Виллизиева круга и выявить их аномалии. При этом врач может исследовать скорость кровотока.
Это позволяет выявить минимальные нарушения в кровоснабжении мозга и поставить диагноз на начальных этапах развития патологии.
КТ и МРТ
Компьютерная томография (КТ) – рентгенологический метод исследования. Позволяет оценить состояние сосудов и структур головного мозга. Врач получает трехмерные изображения, на которых видны сосуды Виллизиева круга. Процедура противопоказана во время беременности и пр.
Магнитно-резонансная томография (МРТ) обладает большей точностью в диагностике заболеваний сосудов при сравнении с КТ. Устройство создает магнитное поле, которое фиксирует молекулы биологических тканей в определенном положении. Специальные детекторы позволяют визуализировать эти изменения в двух- и трехмерном формате. При проведении МРТ, врач отчетливо видит сосудистые образования на основании головного мозга и может выявить даже минимальные патологические изменения в артериях.
Всем больным с подозрениями на аномалии сосудов артериального круга проводят общеклинические процедуры: клинический анализ крови, общий анализ мочи, электрокардиографию и пр. Методики направлены на оценку общего состояния пациента и выявление сопутствующих заболеваний.
Подходы к лечению
При не замкнутом артериальном круге специальное лечение не требуется. Без сопутствующих изменений в кровеносных сосудах, люди не испытывают каких-либо симптомов заболеваний. Терапия должна быть направлена на предупреждение патологий артерий и их устранение.
Для этого больным назначают ряд лекарственных препаратов, а также рекомендуют придерживаться диеты и изменить образ жизни.
Немедикаментозные подходы
Всем больным следует придерживаться врачебных рекомендаций в отношении образа жизни:
Указанные рекомендации снижают риск развития болезней сердца и сосудов, предупреждая патологические изменения в артериальном круге головного мозга.
Лекарственные средства
Медикаментозные препараты рекомендованы для людей с патологией сосудов Виллизиева круга и сопутствующими изменениями в артериях. Могут использоваться лекарства следующих фармакологических групп:
Все лекарственные препараты назначаются только врачом. Медикаменты имеют противопоказания, несоблюдение которых может стать причиной прогрессирования основного заболевания или привести к развитию побочных эффектов.
Оперативное лечение

Хирургические вмешательства показаны при множественных аневризмах или расширениях большого размера, так как они могут привести к внутричерепному кровоизлиянию. Аневризмы удаляют путем их хирургического иссечения или заполнения их полости пластическим материалом, не допускающим попадание крови в мешковидное расширение. Конкретный тип операции и ее объем выбирает доктор.
Прогноз
Прогноз при не замкнутом артериальном круге благоприятный. Состояние не является патологий, а рассценивается как вариант нормы.
Если у человека отсутствуют сопутствующие изменения в артериях на фоне атеросклероза, гипертонической болезни и других заболеваний, то риск развития осложнений минимален или полностью отсутствует.
Какие могут быть последствия
Негативные последствия не замкнутого Виллизиева круга включают в себя различные патологии – от головных болей до тяжелых неврологических патологий. На фоне сопутствующих изменений в артериях у больных могут возникать транзиторные ишемические атаки, которые характеризуются временными нарушениями чувствительности, движений, зрения, речи и др.
Они проходят самостоятельно без приема каких-либо лекарственных средств. Если нарушения мозгового кровотока выражены сильно, то у больного может возникнуть ишемический инсульт. Он характеризуется гибелью участка головного мозга с развитием неврологического дефицита.
Второе по частоте осложнение – формирование аневризмы. Длительное время она существует бессимптомно, однако, без лечения, ее размеры постепенно увеличивается. Это приводит к сдавлению ткани головного мозга. У больного могут возникать симптомы, схожие с опухолями головного мозга, что может стать причиной неправильной постановки диагноза.
При нарушении мозгового кровообращения в молодом возрасте возможно развитие мигрени. Это патология, которая проявляется односторонней болью, светобоязнью, тошнотой и рвотой. Классические обезболивающие средства при этом не эффективны.
Артериальный круг у людей часто имеет разное анатомическое строение. У 15-20% населения он не замкнут. Это нормальное явление, которое не должно расцениваться врачами как патология.
Смотрите видео по теме:
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Ишемический инсульт
Инсульт уверенно удерживает печальное третье место, как причина гибели и инвалидизации людей во всем мире, после болезней сердечно-сосудистой системы и онкологии. В нашей стране статистические показатели примерно такие же, как и в других. Люди, пережившие инсульт, не всегда могут вернуться к прежней профессии. Печально то, что болеют граждане трудоспособного возраста, это приводит к большим человеческим и экономическим потерям.
Почему происходит инсульт?
Ишемический инсульт (ишемия – снижение уровня кровотока) развивается из-за закупорки сосуда, питающего кровью участок головного мозга. Чаще всего сосуд закупоривается тромбом, который образовался на месте или принесен током крови из другого органа. Тромб – это сгусток крови, образованием которого свертывающая система отвечает на повреждение сосудистой стенки. Для того, чтобы возник тромб, должны быть предпосылки – атеросклероз, сахарный диабет, варикозная болезнь, гипертония или другие состояния, при которых повреждается внутренняя стенка сосуда. Массивное тромбообразование начинается только на стенке сосуда, которая потеряла гладкость, изрыта и изъязвлена. Чаще всего тромбы образуются в мозговых артериях, а именно в средней мозговой, и в сосудах и полостях сердца. Может оторваться не только тромб, но и кусочек атеросклеротической бляшки (микроэмболия). В здоровом сосуде тромб никогда не образуется.
Как классифицируют инсульты?
Классификация основана на клинических проявлениях и их длительности. Неврологи выделяют следующие периоды развития инсульта:
В зависимости от механизмов возникновения и течения болезни различают следующие виды инсульта
Как протекает инсульт?
У многих людей накануне сосудистой катастрофы бывают предвестники в виде головной боли, онемения руки или ноги, головокружения, «тумана» в голове. Эти симптомы быстро проходят, иногда длятся всего несколько минут. Они означают, что проходимость сосудов головного мозга ухудшилась.
Природа максимально защищает головной мозг, как главный регулятор жизни, от повреждения. В основании мозга имеется так называемый Виллизиев круг, описанный более 300 лет назад. Это соединение двух сонных и двух позвоночных артерий, снабжающих кровью головной мозг. Назначение его – компенсация кровотока. Если в одной из 4-х артерий происходит закупорка, ток крови перераспределяется из других магистральных сосудов.
Когда кратковременные симптомы появляются и проходят, это значит, что случилась неполная закупорка, а кровоснабжение осуществляется по коллатералям или обходным путям. К сожалению, люди редко обращают внимание на предвестники, ошибочно считая, что раз «прошло», то и беспокоиться нечего. В случае с предвестниками инсульта это не так. Если бы у врачей была возможность в этот короткий период «отрегулировать» кровообращение, уменьшить вязкость крови и отечность мозговой ткани, то риск возникновения инсульта можно было минимизировать. Если ничего не делать, то через несколько дней может случиться полная закупорка крупного сосуда.
Тромбоз или эмболия протекают остро, человек может упасть и потерять сознание или проснуться утром с уже недействующей рукой или ногой, нарушением речи, слабостью и непониманием того, что происходит вокруг.
Место расположения инсульта
Диагностика ишемического инсульта только в последние десятилетия стала проводиться методом нейровизуализации, но неврологи научились определять место поражения несколько веков назад. Кровоснабжение мозга устроено так, что каждый сосуд кровоснабжает определенный участок, и по выпадению функций можно определить, какой именно сосуд и отдел мозга пострадал.
При закупорке сосуда происходит размягчение участка мозговой ткани. Это состояние называется инфарктом мозга. Определение места поражения по симптомам – это топическая диагностика, основа неврологии.
При инсульте бывает общемозговая симптоматика и очаговая. Общемозговая – ответ организма на гибель нейронов. Это головная боль, потеря сознания, оглушенность или сонливость, тошнота или рвота, боль при движении глазных яблок. При некоторых инсультах могут быть генерализованные (распространяющиеся на все тело) судороги. Расстраивается также вегетатика – бывает чувство жара, сердцебиение, сухость во рту, потливость.
Очаговые симптомы – этот конкретные нарушения функций: параличи, парезы (слабость), слепота, нарушения мышечного тонуса, недержание мочи и другие.
Симптомы при повреждении разных сосудов:
Выделяют еще лакунарный инфаркт мозга или размягчение небольшого участка мозга до 2 см, который проявляется слабостью в руке, ноге, лицевых мышцах.
МРТ-признаки аномалий головного мозга у больных приступообразной шизофренией: новые данные с использованием ангиографии
Михайлова Ирина Иосифовна — врач-психиатр, к.м.н., с.н.с., ФГБУ «НЦПЗ» РАМН.
Орлова Вера Александровна — д.м.н., г.н.с. ФГБУ «НЦПЗ» РАМН, Обнинск.
Березовская Татьяна Павловна — д.м.н., ФГБУ «Медицинский радиологический научный центр» Минздрава РФ, Обнинск.
Шавладзе Николай Зурабович — аспирант, ФГБУ «Медицинский радиологический научный центр» Минздрава РФ, Обнинск.
Минутко Виталий Леонидович — д.м.н., профессор, руководитель клиники «Психическое здоровье», Москва.
«Вестник РНЦРР МЗ РФ» N13, 30.03.2013 г.
Введение
Методами прижизненной визуализации мозга накоплены многочисленные данные об аномалиях целого ряда церебральных структур при шизофрении (желудочков мозга, лобной и височной коры, таламуса и др.) [2, 4, 16, 17, 20]. Вместе с тем, вопрос о природе выявляемых изменений остается не вполне ясным и продолжает широко дискутироваться в аспектах концепций шизофрении как нарушения развития мозга, либо текущего нейродегенеративного процесса, взаимосвязей с наследственными и средовыми факторами [4, 5, 13, 14, 15, 18, 19].
Цель исследования
Целью исследования являлось уточнение ряда морфологических аномалий мозга при шизофрении и выявление патогенетических факторов их развития.
Материал и методы исследования
Было проведено исследование больных приступообразной шизофренией методом МРТ с использованием сосудистого режима. Все больные проходили стационарное лечение в клинике «Психическое здоровье» в 2009 – 2011 гг. Клиническая диагностика шизофрении осуществлялась по критериям систематики психических расстройств, принятой в НЦПЗ РАМН и по МКБ-10. Из 62 обследованных больных у 30 (1-я группа) была установлена приступообразно-прогредиентная (шубообразная) форма течения заболевания (F20.01, F20.02) со стабильным или нарастающим дефектом и сохранением остаточных галлюцинаторно-бредовых расстройств в ремиссиях.
У 32 пациентов (2 группа) была выявлена рекуррентная (F20.03) форма с ремиссиями без остаточной психотической симптоматики и дефицитарных расстройств. Возраст больных варьировал от 18 до 58 лет, преобладали пациенты в возрасте от 18 до 39 лет (57 чел.). Средняя продолжительность заболевания от момента его манифестных проявлений в большинстве случаев (47) не превышала 9-ти лет и в 1-ой и 2-ой группах пациентов составляла соответственно 8,9 лет и 4,9 года. 18 пациентов поступили в психиатрический стационар впервые и практически не принимали психотропных средств. 33 человека в межприступные периоды принимали психотропные препараты нерегулярно, а перед поступлением в больницу от их приема отказывались. Синдромальная психопатологическая оценка состояния пациентов 1-й и 2-ой групп на момент обследования отражена в табл. 1. Ни у кого из изученных больных не было выявлено тяжелых соматических заболеваний, органических заболеваний ЦНС, а также алкогольной и наркотической зависимости.
Таблица 1. Характеристика обследованной выборки больных шизофренией.
Формы шизофрении
шубообразная
рекуррентная
Всего
Количество обследованных больных
Распределение по полу
Возрастной диапазон
на момент обследования
Средний возраст на момент обследования
Средняя длительность болезни
Ведущий синдром
Тяжесть состояния в исследованных группах больных шизофренией практически не различалась. При обеих формах больные госпитализировались в связи с быстрым нарастанием психотической симптоматики, достигающим сходной степени выраженности (среднее значение по краткой психиатрической шкале BPRS при приступообразно-прогредиентной форме – 40,5 ± 6,8 баллов, а при рекуррентной – 40,7 ± 6,3 баллов). Межгрупповые различия отмечались лишь в синдромальной структуре психоза: при приступообразно-прогредиентной форме больший, чем при рекуррентной, удельный вес имели кататоно-параноидные и галлюцинаторные расстройства, при сходной выраженности аффективных (табл.1).
МРТ-обследование проводилось на 1,5Т томографе фирмы Siemens (Германия) с использованием сосудистого режима без контраста. Томограммы оценивались опытным нейрорадиологом. Проводился подсчет частоты выявляемых в процессе обследования аномалий состояния желудочков мозга (боковых, 3-го), субарахноидальных пространств, борозд, а также состояния периваскулярных пространств, венозных синусов, включая сигмовидные и поперечные, нарушения венозной циркуляции в целом, аномалии строения артерий. Достоверность межгрупповых различий вычислялась угловым преобразованием Фишера. Межгрупповое различие считалось достоверным при значении Фи расчетного более 1,64.
Результаты исследований и их обсуждение
Анализ томографических изображений выявил какие-либо МРТ-признаки аномалий головного мозга практически у всех больных изученной выборки (таблица 2).
Таблица 2. Частота встречаемости МРТ-признаков аномалий головного мозга в исследованных группах больных шизофренией
Патология, выявляемая МРТ
Форма шизофрении
Число больных
Расширение субарахноидальных пространств:
-лобные и теменные доли
Расширение борозд коры
-лобные и теменные доли
— теменные доли
Патология системы желудочков суммарно
-расширение передних рогов боковых желудочков*
-сужение передних рогов боковых желудочков
-расширение центральной части боковых желудочков*
-расширение нижних рогов боковых желудочков
-расширение задних рогов боковых желудочков*
-расширение 3 желудочка
— асимметрия боковых желудочков
Расширение периваскулярных пространств
-граница теменной и затылочной зоны, белое вещество
-субкортикальное пространство (белое и серое вещество)
-субкортикальное пространство (белое вещество)
-ствол (белое и серое вещество)
Периваскулярные кисты
Очаги дистрофии*
— диффузные в белом веществе полушарий
— белое вещество полушарий
— белое вещество субкортикально и базальные ядра
— белое вещество субкортикально
Аномалии строения артерий*
— задняя трифуркация правой или левой внутренних сонных артерий
— передняя трифуркация правой или левой внутренних сонных артерий
— разомкнутый виллизиев круг
— гипоплазия правой или левой позвоночных артерий
Нарушение циркуляции крови в венах
Патология венозных синусов, отражающая изменение скорости кровотока
-ослабление сигнала поперечных и сигмовидных синусов
-асимметрия сигнала сигмовидных синусов
Асимметрия диаметра артерий
—асимметрия задних соединительных артерий
—асимметрия передних мозговых артерий
Аномалии развития мозга (киста Верги, киста кармана Ратке, mega cisterna magna, «пустое турецкое седло», арахноидальная киста в области вырезки намета мозжечка)
*достоверные различия при межгрупповых сравнениях (значение Фи расчетного более 1,64).
Примечание. Жирным шрифтом выделены названия групп аномалий. Проценты считались от общего количества больных данной диагностической группы. Обычным шрифтом обозначены МРТ-признаки, входящие в данную группу. Проценты считались от общего количества больных, имеющих какой-либо МРТ-признак данной группы.
Из приведенной таблицы видно, что наиболее часто встречающейся патологией у изученных больных шизофренией явились как хорошо известные расширения желудочковой системы мозга(50,8% случаев) и субарахноидальных пространств (57,4 % случаев), отражающие гидроцефалию, так и впервые выявленные в данном исследовании аномалии сосудистой системы, являющиеся более распространенными. Не имели МРТ-признаков сосудистых нарушений лишь 5 человек с рекуррентной формой шизофрении (16,7%), и 7 чел.(22,6%) – с приступообразно-прогредиентной (шубообразной). Отсутствие упомянутых нарушений не зависело от пола, возраста, длительности заболевания и лечения.
Выявленные сосудистые расстройства проявлялись расширением периваскулярных пространств, формированием сосудистых кист, признаками нарушений венозной циркуляции (включая патологию венозных синусов) и врожденными аномалиями строения артерий (преимущественно в виде передней и задней трифуркации внутренних сонных артерий). Полученные данные свидетельствуют о нарушениях ликвородинамики, сопряженной с патологией мозгового кровообращения. Томографическая картина нарушения венозного оттока наряду с расширением периваскулярных пространств и образованием периваскулярных кист свидетельствуют о выраженном в той или иной степени отеке мозговой ткани. Рассматриваемая патология обсуждается как связанная с развитием психопатологической симптоматики различной степени выраженности [11]. С другой стороны, явления своеобразного отека мозга при шизофрении хорошо известны в прозекторской практике [6].
Обращает на себя внимание, что у исследованных больных, наряду со случаями распространенной патологии с диффузным расширением периваскулярных пространств, наблюдались случаи с локализацией данной патологии в области ствола и подкорковых структур, участвующих в формировании системы желудочков мозга, патология которых считается наиболее часто встречающейся при шизофрении. Важной является и выявленная локализация на границе теменной и затылочной зон (37,5 % случаев), имеющая отношение к морфофункциональным «зонам перекрытия», связанным с переработкой информации и интегративной деятельностью мозга. В 21,3% случаев выявлялись очаговые изменения преимущественно в белом веществе подкорковых структур и полушарий. По данным ультрамикроскопических исследований на посмертном материале, поражение белого вещества является характерным для шизофрении [9].
Следует отметить, что в 10% случаев были выявлены аномалии развития мозга (киста Верге, киста кармана Ратке и др. – см. табл. 2), связанные с дисфункциями ствола, мозжечка и гипофиза, а также нарушением ликворо- и гемодинамики в соответствующих областях мозга.
Таким образом, выявленные с использованием МРТ структурные изменения головного мозга отражают как связанные с болезнью дистрофические и дегенеративные процессы нервной ткани, сочетающиеся с нарушениями ликвородинамики и всех компонентов мозгового кровообращения (система коллекторов, крупные сосуды и капиллярная сеть), так и дизонтогенетические стигмы в области основания головного мозга. Эти данные подтверждают результаты наших предшествующих исследований, показавших, что МРТ-признаки аномалий головного мозга при шизофрении носят как связанный с текущим болезненным процессом, так и врожденный характер [2, 4, 5].
Приведенные данные выявляют заметные количественные и качественные межгрупповые различия в частоте встречаемости тех или иных МРТ-признаков аномалий головного мозга в двух исследованных группах больных. В группе больных шубообразной шизофренией в целом МРТ- признаки патологии были более распространены. Такие признаки нейродегенерации, как расширение субарахноидальных пространств, за исключением лобно-теменной области, и расширение борозд коры в указанной группе по сравнению с группой больных рекуррентной шизофренией встречалось чаще (65,5% и 51,6%, 23,3% и 9,7% соответственно), хотя это различие не достигало статистической значимости. Среди аномалий желудочковой системы у этих больных достоверно чаще отмечались расширения передних и задних рогов и центральной части боковых желудочков, что может говорить в пользу большей выраженности дегенеративных процессов в области мозолистого тела, передней спайки и хвостатого ядра – зон, источниками кровоснабжения которых являются ветви внутренних сонных артерий, преимущественно передняя мозговая артерия.
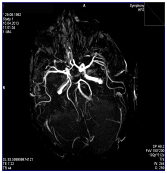
Интересно, что в этой же группе достоверно чаще отмечались случаи трифуркации внутренних сонных артерий (Рис. 1).
Рисунок 1. Больная Б., 20 лет. Задняя трифуркация правой ВСА. МР ангиограмма.
Учитывая, что указанная патология изменяет территорию васкуляризации мозговой ткани и существенно снижает возможность развития сосудистых коллатералей и обеспечение мозга кислородом [8], она может рассматриваться как патогенетический фактор, утяжеляющий течение болезни, и гипотетически как один из факторов риска ее развития.
Значимо чаще, чем в группе больных рекуррентной шизофренией, в указанной группе встречались и нарушения венозной циркуляции, включая патологию венозных синусов, а также расширение периваскулярных пространств и формирование периваскулярных кист.
Таким образом, у больных приступообразной шизофренией (шубообразной, рекуррентной) наряду с редукцией мозговой ткани выявляются достаточно ярко выраженные признаки сосудистой патологии, которая может выступать в качестве патогенетического звена формирования нейродеструктивных процессов. Кроме того, учитывая данные о вкладе генетических факторов в вариабельность МРТ-параметров мозга при шизофрении [4], описанные нарушения могут указывать на наличие единого этиологического фактора, искажающего онтогенез на внутриутробном этапе и способствующего формированию шизофренического процесса.
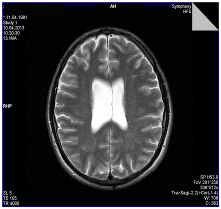
При рекуррентной форме шизофрении достоверно чаще отмечается расширение периваскулярных пространств в базальных ядрах и наличие очаговых изменений, преимущественно в белом веществе мозга (почти в 1/3 случаев), и недостоверно чаще – связанное с отеком сужение передних рогов боковых желудочков, что отражает обусловленность патологии преимущественно расстройствами микроциркуляции.
Рисунок 2. Больной К., 32 года. Асимметрия тел боковых желудочков. МР томограмма в режиме Т2.
Таблица 3. Частота встречаемости лево- и правосторонних асимметрий МРТ-признаков в исследованных группах больных шизофренией.