Что значит паращитовидные железы не дифференцируются
УЗИ паращитовидных желез: для чего назначают, как подготовиться, что показывает?
Ультразвуковое исследование паращитовидных желез
Такой метод диагностики используется достаточно часто, что объясняется его высокой информативностью, а также полной безопасностью. Назначаться ультразвуковое исследование может даже беременным женщинам.
Когда назначают УЗИ паращитовидных желез?
Осмотреть паращитовидную железу на УЗИ необходимо в случае возникновения ряда неприятных проявлений заболевания. К ним относится:
Причины патологического развития паращитовидной железы
На сегодняшний день досконально неизвестно, в чем могут заключаться проблемы с этой железой. Ученые считают, что причин, из-за которых нужно осмотреть паращитовидные железы на УЗИ, существует несколько. А именно:
Подготовка к процедуре
Методика УЗИ паращитовидных желез совсем несложная и не требует особой подготовки. Есть лишь одна рекомендация к ее прохождению – лучше всего приходить к доктору натощак. Это позволит избежать возникновения рвотных позывов во время проведения датчиком аппарата по шее. Наиболее актуальной такая рекомендация является для пожилых лиц и детей.
Как делают ультразвуковое исследование паращитовидных желез?
После того как человек размещается на кушетке, на исследуемую область наносится специальный гель, который улучшит скольжение датчика УЗИ. Доктор начинает исследование и проводит по бокам шеи датчиком УЗИ и наблюдает за изображением, которое выводится на экран. Как правило, длится такое исследование не дольше двадцати минут, а во время его проведения пациент не испытывает никаких неприятных ощущений. По итогам процедуры пациента могут попросить подождать вне кабинета, пока врач составит заключение.
Нормальные размеры железы
Иногда УЗИ показывает, что паращитовидные железы в норме. Если отмечается увеличение паращитовидной железы, причина может заключаться в наличии гиперпаратиреоза либо же различных новообразований. Врач при помощи ультразвуковой диагностики определит, в норме ли железа, зафиксирует ее параметры и на основании полученных данных составит заключение. Иногда после проведения ультразвуковой диагностики необходимо сделать дополнительные анализы, чтобы уточнить диагноз и назначить адекватную тактику лечения.
У мужчин
Методика проведения УЗИ паращитовидных желез является очень информативной и позволяет определить точные размеры органа. Нормальными у мужчин считаются следующие показатели размеров паращитовидной железы:
У женщин
У женщин в норме паращитовидная железа должна быть такой же, как и у мужчин – в указанных выше диапазонах. Увеличение же органа может стать предпосылкой к тому, что врач направит пациента на дополнительные анализы для установления причин симптома.
Что показывает УЗИ паращитовидных желез?
Определить различные образования на паращитовидных железах по результатам УЗИ либо же наличие каких-либо отклонений доктор сможет в ходе исследования. Оценивается состояние этих желез по таким параметрам:
Иногда пациент получает направление на УЗИ кисты паращитовидной железы, проходит процедуру, а по ее итогам оказывается, что возникли проблемы с визуализацией органа. Это может свидетельствовать либо о том, что аппарат УЗИ обладает низкой разрешающей способностью, либо о том, что выраженных патологических процессов в паращитовидной железе нет. Врач в такой ситуации должен будет направить пациента на дополнительные исследования или же подобрать иные методы диагностики.
УЗИ паращитовидных желез: эволюционирующая роль
Автор: Jin Yong Sung
Вступление
Роль врачей УЗИ в лечении заболеваний околощитовидных желез ранее была ограничена предоперационной локализацией очагов гиперфункции паращитовидных желез. Тем не менее, врачи должны играть более активную роль, потому что становится все более необходимым отличать поражения паращитовидных желез, обнаруженные во время УЗИ щитовидной железы, от поражений щитовидной железы.
Кроме того, появились некоторые альтернативные нехирургические методы лечения поражений околощитовидных желез. Все эти аспекты будут рассматриваться ниже в статье.
Нормальная анатомия и УЗИ паращитовидных желез
Нормальные околощитовидные железы очень маленькие, приблизительно 6 мм в черепно-каудальном измерении и 3-4 мм в поперечном измерении, с формой, похожей на сплющенный диск.
Паращитовидные железы нормального размера обычно не определяются большинством методов визуализации. Следовательно, паращитовидная железа, которая видна на УЗИ вызывает подозрение.
Верхние околощитовидные железы обычно расположены в задней части верхних долей щитовидной железы, с небольшим анатомическим изменением в популяции. Нижние околощитовидные железы имеют более изменчивое расположение из-за их эмбриологического отношения к тимусу. Нижние околощитовидные железы расположены вдоль латерального нижнего полюса щитовидной железы у 50% населения, тогда как у 15% населения они расположены на 1 см ниже нижней доли щитовидной железы.
Обследование подозрения на увеличение паращитовидной железы должно включать двусторонние продольные и поперечные изображения от сонных артерий до срединной линии с бифуркацией сонной артерии в качестве верхней границы и входа в грудную полость в качестве нижней границы.
Локализация очага гиперфункции паращитовидных желез
Одиночные аденомы могут быть вылечены путем удаления аденомы. Однако пациентам с подозрением на мультигландулярное заболевание, а также пациентам с неоднозначной локализацией поражения при предоперационной визуализации может потребоваться двустороннее исследование шеи, поскольку чувствительность визуализации при обнаружении мультигландулярной болезни ниже.
Большинство первичных пациентов с ГПТ имеют заболевание одной железы, что привело к переходу от традиционного двустороннего исследования шеи, включающего оценку всех четырех желез, к малоинвазивной паратиреоидэктомии. Это изменение было обусловлено потенциалом снижения заболеваемости пациентов и снижения затрат при аналогичных показателях хирургического успеха. Минимально инвазивная паратиреоидэктомия требует предоперационных исследований локализации, в которых традиционно используется сцинтиграфия. Сцинтиграфия представляет гиперфункционирующие поражения паращитовидной железы в качестве областей устойчивого повышенного поглощения в отсроченной фазе, в отличие от более быстрого вымывания, которое наблюдается в нормальной ткани паращитовидной железы и щитовидной железы (рис. 1).
УЗИ представляет аномальную паращитовидную железу в виде овальной, бобовидной или нечасто мультилобулированной гипоэхогенной массы с четко выраженным краем, расположенной сзади или ниже щитовидной железы (рис. 1). Поражения околощитовидной железы, как правило, хорошо кровоснабжаются, обычно с периферической сосудистой дугой и заметным питающим сосудом, возникающим из ветвей нижней щитовидной артерии (рис. 2). Идентификация питающей артерии может отличить околощитовидные железы от лимфатических узлов, которые, как правило, имеют кровеносную систему.
Другие особенности включают асимметрично увеличенную васкуляризацию в щитовидной железе на стороне поражения и в гиперэхогенной капсуле.
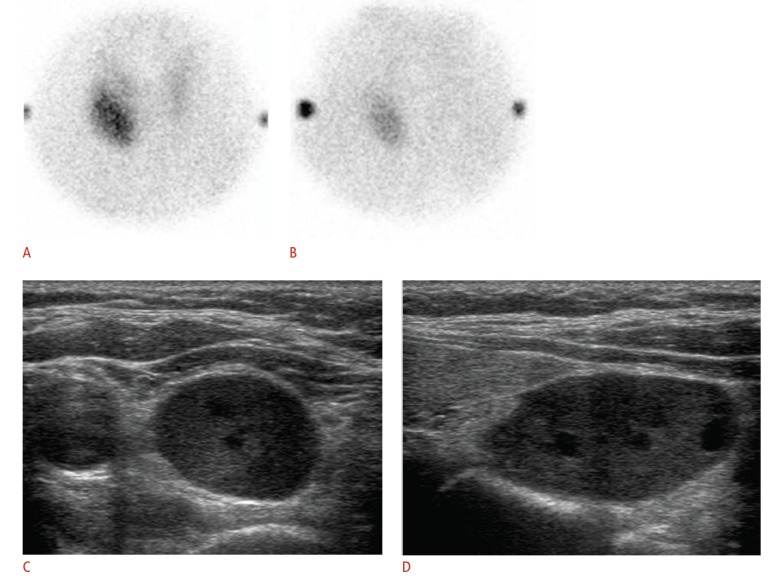
Изображение 1 : 55-летняя женщина с аденомой паращитовидной железы.
А, В . Корональные снимки с паратиреоидного сканирования с технецием (A, ранняя фаза; B, задержанная фаза) демонстрируют единственную область повышенного поглощения в правой нижней части шеи. C, D . Сонограммы серой шкалы (C, осевое сканирование; D, продольное сканирование) демонстрируют большую четко выраженную гипоэхогенную твердую массу, задненижней части правой доли щитовидной железы.
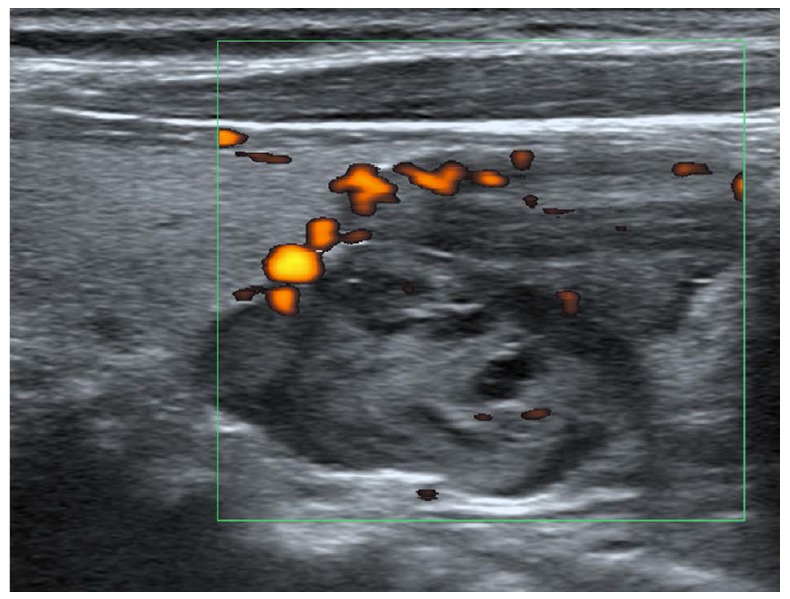
Изображение 2 : 73-летняя женщина с аденомой паращитовидной железы с характерными сосудами для питания.
На продольной сонограмме показана гипоэхогенная твердая масса с множеством питающих сосудов от нижнего полюса края щитовидной железы.
Инциденталомы паращитовидной железы
Термин «инциденталома паращитовидных желез» (ИПЖ) ранее использовался для обозначения неожиданных аденом паращитовидных желез, которые встречаются во время операции, но с появлением УЗИ с высоким разрешением этот термин также был применен к изображениям, которые случайно обнаружены во время УЗИ щитовидной железы и вызывают подозрения патологической паращитовидной железы.
Частота интраоперационных ИПЖ составляет от 0,2% до 7,6%, в то время как при УЗИ составляет
Всегда следует учитывать возможность увеличения околощитовидной железы, когда вдоль капсулы щитовидной железы виден однородный гипоэхогенный, четко выраженный овальный узелок (рис. 3). Тонкоигольная биопсия подозрительных поражений околощитовидной железы и оценка паратиреоидного гормона играют важную роль в локализации ИПЖ. Если данные, полученные при УЗИ, предполагают наличие ИПЖ, уровни кальция и ПТГ в сыворотке используются для определения наличия подозреваемого поражения.
Многонодулярный зоб или увеличенные перитироидные лимфатические узлы, которые часто присутствуют при хроническом лимфоцитарном тиреоидите, могут быть факторами, приводящими к ложноположительным диагнозам ИПЖ (рис. 3).
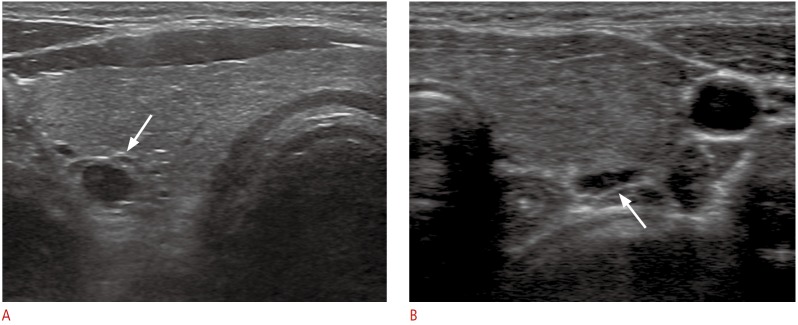
Изображение 3 : 63-летний мужчина (A) и 34-летняя женщина (B) с подозрительными инциденталомами околощитовидной железы (PTIs).
A . Аксиальная сонограмма изображает овальный, четко определенный гипоэхогенный твердый PTI (стрелка). Было доказано, что поражение является образованием околощитовидной железы с помощью анализа тонкоигольной аспирации паращитовидной железы (FNA-PTH). B . Аксиальная сонограмма показывает увеличенную щитовидную железу с гетерогенной паренхиматозной эхогенностью и плоским гипоэхогенным узловым поражением (стрелка), расположенным кзади от железы. Множественные цитоциты были обнаружены при цитологическом исследовании, а анализ FNA-PTH выявил низкий уровень гормона околощитовидной железы. Было доказано, что плоский узелковый очаг, предположительно PTI, представляет собой увеличенный перитироидный лимфатический узел, связанный с хроническим тиреоидитом.
Нефункциональная киста паращитовидной железы: простая аспирация и абляция этанолом
Нефункциональные паращитовидные кисты (ПК) делятся на две категории:
Нефункциональные ПК являются настоящими кистами и обычно протекают бессимптомно, тогда как крупные кисты могут вызывать такие симптомы, как вздутие шеи, дисфазия, боль, сдавление трахеи и паралича гортанного нерва. Простая аспирация под УЗИ контролем является предпочтительным методом диагностики нефункциональных ПК. Жидкость, аспирированная из этих кист, обычно прозрачная и бесцветная.
Повышенные уровни ПТГ в аспирированной жидкости указывают на ПК. Хотя простая аспирация использовалась в качестве первоначального диагноза и лечения симптоматических нефункциональных ПК, сообщалось о случаях рецидива после аспирации. У пациентов с рецидивирующими кистами была проведена повторная аспирация, хирургическое иссечение, лечение тетрациклином и абляция этанолом (ЭА).
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Около 33% ПК, как сообщается, успешно лечатся с помощью одной простой аспирации, в то время как повторяющиеся случаи могут быть успешно вылечены ЭА без серьезных осложнений (рис. 4).
Для симптоматически нефункционирующих ПК простая аспирация является процедурой первой линии для диагностики и лечения, тогда как ЭА является последующим методом лечения, подходящим для рецидивирующих ПК.
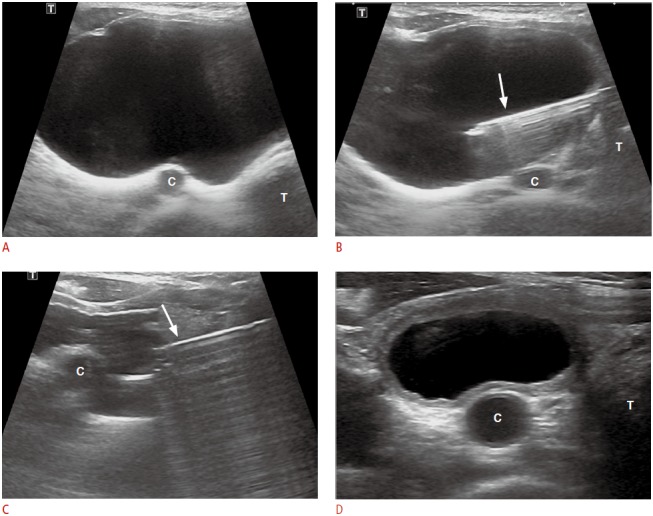
Изображение 4 : 51-летняя женщина с очень большой нефункциональной кистой околощитовидной железы.
На аксиальной сонограмме показана киста околощитовидной железы (6,2 см, 58,1 мл) ниже правого нижнего полюса щитовидной железы. Киста рецидивировала через два месяца после простой аспирации. B. Аксиальная сонограмма показывает транзисторный подход иглы 18-го калибра (стрелка) к кисте. C. На осевой сонограмме показана киста после того, как она был заполнен этанолом через иглу 18-го калибра (стрелка) после полной эвакуации кистозной жидкости. D. Аксиальная сонограмма показывает кисту гораздо меньшего размера (2,5 см, 3,3 мл) через 1 месяц после абляции этанолом. (Т, трахея; С, общая сонная артерия)
Диагностика патологии околощитовидных желез.
При их патологии могут возникать следующие патологические состояния:
1. ГИПЕРПАРАТИРЕОЗ— заболевание эндокринной системы, обусловленное избыточной продукцией паратгомона вследствие гиперплазии околощитовидных желез или их опухолевидного поражения, в результате чего происходит нарушение обмена кальция и фосфора.
Это заболевание занимает по частоте третье место среди патологии органов эндокринной системы, уступая сахарному диабету и патологии щитовидной железы.
Симптомы заболевания паращитовидной железы у женщин и мужчин зависят от характера патологического процесса и степени его тяжести.
В некоторых случаях гиперпаратиреоз протекает с невыраженной клинической симптоматикой и выявляется при профилактическом обследовании организма. В остальных случаях при гиперфункции паращитовидных желез возможно развитие симптомов со стороны множества систем органов:
Ранние симптомы заболевания включают:
· трудности в случае долгой ходьбы;
По мере развития болезни развиваются все новые симптомы. Поздние стадии костной формы заболевания включают следующие проявления:
· образование ложных суставов;
· остемаляция (размягчение костей);
· болезненность костей конечностей и позвоночника;
Поздние симптомы висцеропатической формы заболевания несколько отличаются. К ним относятся такие признаки, как:
· образование пептических язв;
· симптомы нарушений функционирования поджелудочной железы и желчного пузыря;
· отложение кальция в ткани почек, или нефрокальциноз;
· склеротические изменения в сосудах;
· ишемическая болезнь сердца;
· гиперемия роговицы и конъюктивы.
Клинические симптомы гипопаратиреоидного состояния включают, в основном, тетанический, или судорожный синдром. Паратгормон понижен или патология восприятия его сигналов может привести к усилению нервно-мышечной возбудимости, которая и приводит к чрезмерным сокращениям мышц, то есть судорогам. Такой характер заболевания паращитовидной железы сопровождается выраженными болезненными ощущениями.
Перед судорожным приступом может наблюдаться онемение и скованность мышц, а также ощущение покалывания и холода конечностей. В редких случаях в процесс вовлекается мышечный аппарат лица или тела. Судорожное состояние характеризуется спазмом групп мышц:
· конечностей, причем чаще вовлекаются сгибающие мышцы;
· мышц лица, при этом сжимаются челюсти, опускаются уголки рта, сдвигаются брови и опускаются веки;
· коронарных сосудов, что проявляется резкой болью в области сердца;
· мышц тела, в результате чего туловище разгибается назад;
· шейной области, мышц межреберья;
· органов пищеварительной системы, что провоцирует трудности глотания, колики, запоры;
· органов выделительной системы, что проявляется анурией, то есть прекращением выделения мочи.
Судорожные симптомы характеризуются резкой болью, приступы в случае легкой формы заболевания наблюдаются до двух раз в неделю, а в случае тяжелой за день может быть несколько приступов.
3. ОПУХОЛЕВОНЫЕ ОБРАЗОВАНИЯ околощитовдных желез : доброкачественно и злокачественного характера.
В настоящее время существует несколько методов диагности патологии околощитовидной железы:
— неинвазивные предоперационные (УЗИ, различные сцинтиграфии, ОФЭКТ, тепловидение, РКТ, МРТ, ПЭТ).
— инвазивные предоперационные (ТАПБ с цитологическим исследованием, селективная артериография, субтракционная ангиография и т.д.).
— инраоперационные методы ( интраоперационное УЗИ и т.д.).
Современные методы лучевой визуализации позволяют до 90% случаев точно выявлять измененные околощитовидные железы,а сочетание методик повышает точность топической диагностики.
УЗИ успешно применяется в качестве метода первой и второй очереди при визуализации ортотопически расположенных аденом и гиперплазии околощитовидных желез. УЗИ может применяться как альтернативный метод при неэффективности или ограниченных возможностях других методик.
Технология УЗИ пациентов методически ничем не отличается от исследования щитовидной железы. Специальной подготовки не требуется.
Возможно применение дополнительной функции ЭЛАСТОГРАФИИ, которая позволяет оценить жесткость образования (при выявлении мягкоэластичной структуры- можно предположить доброкачественный процесс, а при выявлении жесткого- в большей степени это уже характерно для злокачественного процесса). На наших УЗИ аппаратах возможно проведение всех этих дополнительных современных технологий.
УЗИ является высокоинформативным методом при типичном расположении околощитовидных желез.
Клинические примеры гипотиреоза
комментарии доктора А.В. Ушакова
Представленные здесь реальные случаи болезни доказывают, что при гипотиреозе часто наблюдается:
1) усиление функционального напряжения щитовидной железы и
2) достаточность щитовидных гормонов.
Иначе говоря, ошибочно думать, что гипотиреоз ― это, якобы, снижение функции щитовидной железы и дефицит её гормонов. Внимательное изучение этих примеров позволит понять основу и особенности гипотиреоза, покажет результат восстановления (Пример 4).
Пример 1
Пациентка В., 32 года, домохозяйка. Медикаменты не принимает. При анализе крови (15.02.2017) выявлено ТТГ 5,2 мЕд/л (0,4-4,0), Т4св. 10,16 пмоль/л (9,00-19,05), Т3св. 3,8 пмоль/л (2,6-5,7), Т4общ. 64 нмоль/л (62-150,8).
Величина ТТГ мало превышает норму. Поскольку ТТГ стимулирует щитовидную железу (для образования Т4 и Т3), то это малая стимуляция, т.е. малый гипотиреоз. Если бы ТТГ был более 10-12 мЕд/л, то это был бы признак более выраженной стимуляции железы, т.е. умеренного (до 30 мЕд/л) или значительного (более 30 мЕд/л) гипотиреоза.
Обратите внимание, что все гормоны самой щитовидной железы находятся в норме. Иначе говоря, этот случай подтверждает, что гипотиреоз ― это не дефицит гормонов.
Величина Т4св. соответствует 11 процентилю в промежутке нормы, а величина Т3св. ― 38 процентилю в области нормы. Это заметно. Пациенты в таком случае говорят, что Т4св. ближе к меньшей границе нормы, а количество Т3св. немного смещено от центра нормы в меньшую сторону. Почему этих гормонов поменьше? Выявленные значения щитовидных гормонов (Т4св. и Т3св.) сообщают нам, что организм усиленно (с большей скоростью) потребляет эти гормоны из крови.
Т4-общий также находится в норме, но его количество явно уменьшено и почти достигло меньшей её границы. Большая часть гормонов, обозначенных как Т4общ. переходит в Т4св., который затем преобразуется (в печени, почках мышцах и пр.) в главный потребляемый гормон Т3св. Вот почему так уменьшен Т4общ. и поменьше Т4св. Организм старается таким образом поддержать в крови достаточную концентрацию Т3св. Но и этот показатель приуменьшен ― признак усиленного потребления Т3св. организмом.
Такое более интенсивное усвоение организмом щитовидных гормонов (Т4 и Т3) вынуждает сильнее заставлять щитовидную железу производить эти гормоны. Избыточная стимуляция происходит с помощью гормона ТТГ (из гипофиза) и шейной части периферической нервной системы. Нервные клетки из нервных центров направляют свои увеличенные стимулы к ткани щитовидной железы, заставляя интенсивнее производить гормоны, и одновременно с такой же силой активизируют кровоток внутри железы, стремясь при этом доставить к ткани железы больше продуктов (для питания и образования гормонов). Вот почему у этой пациентки при УЗИ в нашей Клинике мы выявили умеренное усиление кровотока (рис. 1 и 2). Это заметно на снимках, где в специальном режиме для оценки сосудов (ЭДК) определяется увеличенное количество красных элементов (преимущественно увеличенного размера). Такая картина УЗИ не редко встречается при малом или умеренном гипертиреозе (с тиреотоксикозом), который врачи называют «повышением функции щитовидной железы».
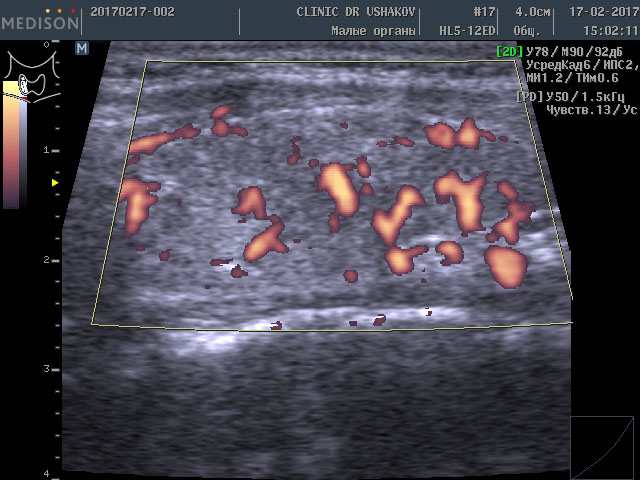 |  |
Рисунки 1 и 2. Пациентка В., 32 г. левая и правая доли щитовидной железы в режиме ЭДК. Кровоток умеренно усилен в обеих долях (обозначен красным цветом).
Что же получается в результате нашей оценки? Организм усиленно потребляет щитовидные гормоны и поэтому стимулирует щитовидную железу. При этом щитовидная железа подчиняется (нервной системе и гипофизу), перенапрягается, производя гормоны, для поддержания их достаточного количества (главным образом, Т3св.) в оптимальной области нормы. Где же здесь признаки «снижения (уменьшения) функции щитовидной железы»?! Этот пример наглядно демонстрирует противоположное: гипотиреоз сопровождается усилением функционального напряжения щитовидной железы.
Пример 2
Пациентка А., 26 лет, служащая. Медикаменты не принимает.
При анализе крови (16.02.2017) выявлено: ТТГ 6,0 мЕд/л (0,27-4,2), Т4св. 1,17 нг/дл (0,8-2,1), Т3св. 3,19 пг/мл (2,38-4,37), Т4общ. 6,63 мкг/дл (5,9-12,9).
Как и в предыдущем примере, ТТГ в малой мере увеличен ― признак малой стимуляции щитовидной железы, т.е. признак малого гипотиреоза. Что же с гормонами самой щитовидной железы?
В этом клиническом случае все показатели щитовидных гормонов находятся в норме. Следовательно, нет никакого дефицита этих гормонов! Величина Т4св. соответствует 28 процентилю (т.е находится в зоне оптимума нормы ― в её средних 50%). Величина Т3св. находится 40 процентиле нормы (т.е. в оптимуме). Т4общ. занимает 10 процентиль нормы. Как видно, в отличие от первого Примера, у этой пациентки при подобном увеличении ТТГ количество гормонов, производимых щитовидной железой оптимальнее (ближе к центру нормы).
Между прочим, нужно ответить на вопрос: «Требуется ли назначение гормонального препарата?». В последние месяцы, перед тем как готовилась эта статья, в нашу Клинику стали чаще обращаться пациенты, которым при таких показателях крови назначали среднюю дозу гормонального медикамента (Эутирокс или L-тироксин) ― 50 мкг в сутки. Если учесть, что после операционного удаления щитовидной железы обычно достаточно 125 мкг в сутки, то 50 мкг ― это существенная доза!
Оказывается, этой пациентке эндокринолог уже назначил принимать гормональный препарат в этой дозе! Но зачем, если по данным анализа крови видно достаточное количество щитовидных гормонов?! Зачем искусственно к гормональному оптимуму добавлять существенное количество таких же гормонов? Ответ здесь простой: врач назначает заместительную гормональную помощь «по схеме». Он не лечить организм пациента, он не лечит его щитовидную железу, он «лечит ТТГ», стремясь введением дополнительного количества гормонов «загнать ТТГ в норму». Некоторые застандартизованные специалисты, таким образом, стараются довести ТТГ до середины нормы.
В таких случаях, пациенты сообщают (при диагностическом расспросе в нашей Клинике), что им становилось хуже. Но повторное обращение к таким эндокринологам не имело результата. Пациентам отвечали, что «такого не может быть», рекомендовали уменьшить дозу или поменять один гормональный препарат на другой гормональный препарат. То есть настойчиво предлагали и дальше пресыщать организм гормонами, не обращая внимание на то:
1) что увеличение ТТГ ― это не признак дефицита щитовидных гормонов,
2) что усиленный кровоток в щитовидной железе (при УЗИ) ― признак перенапряжения и интенсивного образования гормонов тканью железы.
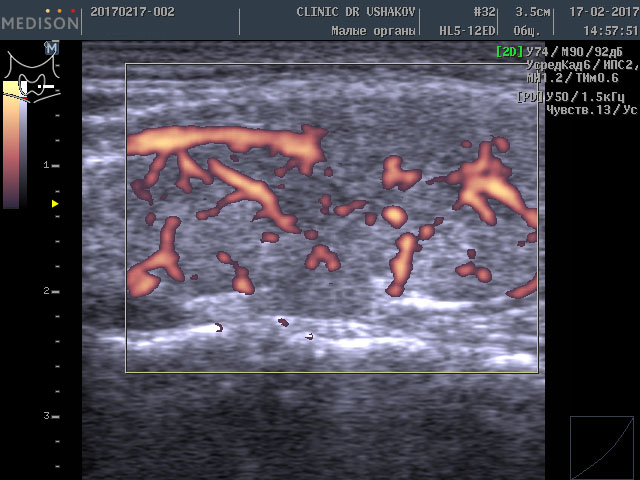
Обратите внимание на активность кровотока по данным УЗИ у этой пациентки (рис. 3 и 4).
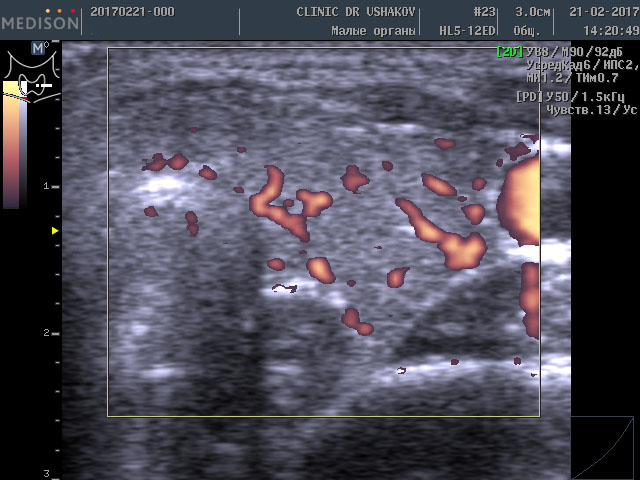 | 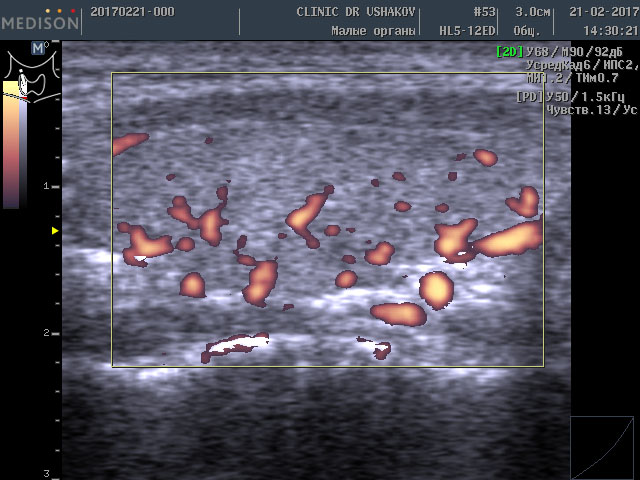 |
Рисунки 3 и 4. Пациентка А., 26 лет левая и правая доли щитовидной железы в режиме ЭДК. Кровоток в малой и умеренной степени усилен (обозначен красным цветом).
Пример 3
Подобный предыдущему случай гипотиреоза. Его сообщила пациентка на Форуме нашего сайта. Эта история однотипна для многих пациентов, которые обращаются к эндокринологам, назначающим по схеме среднюю дозу гормонального препарата (50 мкг в сутки). Рекомендую прочесть рассказ пациентки, поскольку он не только типичен для многих, но и чётко выделяет главное ― отсутствие основного лечения.
Лариса (Балашиха, МО), 21 февраля 2017 [выделения в тексте ― А.В. Ушаков].
Здравствуйте доктор! С декабря 2013 г. диагностирован первичный гипотиреоз на фоне АИТ. Маркеры на тот момент были таковы: ТТГ 5.53 (нормативы 0.23-3.4), анти-ТПО 384.76 (норма 0-30), анти-ТГ 36.69 (норма 0-65).Врач после анализа выдала предписание на пожизненное гормональное замещение в дозе 50 Тироксин и каждые полгода контролировать уровень ТТГ и ничего другого не сдавать.
Пожалуйста, прокомментируйте мое состояние и прогнозы. Уже нет просто сил бегать и искать правильного и внимательного врача, проводить бесконечные анализы и диагностики. Нервной системе нужно очень дружить с ЩЖ, а у меня всё наоборот с полным букетом: нервозность, апатия, раздражительность и нарушение сна. Заранее спасибо за ответ.
Вот мой ответ, который, предоставил пациентке:
Вы совершенно верно понимаете и описываете свою клиническую ситуацию и обстоятельства в здравоохранении. Большинство эндокринологов практикует по американским стандартам, принятым местными «национальными» ассоциациями специалистов. Они «лечат ТТГ», но не организм пациента.
Диагностика и лечение, в действительности, должны быть направлены на основу болезни. Это не происходит. Врачи не знают (большинство не желает узнать), что такое «сущность болезни», не понимают в чем она заключена при заболеваниях щитовидной железы. Они пользуются ошибочной гипотезой об агрессии иммунной системы. Подменяют «лечение» назначениями, которые относятся лишь к «помощи». Всё это пояснено на страницах моих книг (научно-популярных и монографиях) и частично на сайте. Читайте при желании.
При малом гипотиреозе и достаточном количестве щитовидных гормонов (в особенности Т3св.) вне беременности никакого показания к применению гормонального препарата нет. Тем более в средней дозе ― 50 мкг в сутки. Представьте, что люди без щитовидной (после операции) часто довольствуются 125 мкг.
При продолжительном (несколько лет) применении значимых доз щитовидных гормонов, ткань щитовидной железы постепенно атрофируется (уменьшается обновление). Дозу увеличивают. Остается очень мало щитовидной ткани, которая не способна полноценно обеспечить гормонами. Отменить приём гормональных средств в таком случае не возможно, и они продолжают подавлять регенерацию железы. Вот к чему ведёт такая «лечебная» тактика.
Заметьте, что прием гормонального препарата не улучшил Ваше самочувствие (бывают и улучшения ― есть особенности, но не принципиальные). Следовательно, настоящее лечение не осуществляется. Заместительной помощью в данном случае врачи лечат лабораторный бланк!
Судя по Вашему описанию, никаких сложностей в восстановлении здоровья организма и железы в Вашем случае не усматриваю. Здоровье восстановимо при правильном, настоящем лечении.
При необходимости, планируйте, записывайтесь и приезжайте в нашу Клинику для диагностики, консультации и лечения. С уважением, А.В. Ушаков.
Этот пример также подтверждает представление о гипотиреозе. Кроме того, он даёт типовую характеристику состояния современной эндокринологии, с которой сталкиваются пациенты. Они тратят время, усилия средства, обходя разных специалистов, но, к сожалению, получают почти одинаковый ответ.
Такой путь пациентов вызван отсутствием знаний:
1) о реальностях в здравоохранении,
2) процессах, ведущих к заболеванию (в данном случае ― щитовидной железы) и
3) закономерностях и принципах диагностики и лечения. Пациенты думают, что многое можно узнать в Интернет, что обойдя нескольких специалистов можно найти лучшего, что врачи со званиями и регалиями точно помогут, а если не они, то поможет «заграница». Но такой здравый смысл в области эндокринологии, к сожалению, часто подводит.
Выход из тупиковой ситуации пока один ― получать настоящие знания о заболевании и сущности лечения. Затем стараться понять, как осуществлять лечение и настойчиво восстанавливать свое здоровье. Не наугад и доверяясь (вдруг какое-то средство поможет), а опираясь на знания и понимание механизма восстановления. В этом мы помогаем книгами, монографиями, статьями, ориентирующими ответами на Форуме, а также, конечно, непосредственной консультацией и реальным процессом лечения в Клинике.
Пример 4
Пациентка К., 45 лет, работник офиса. Медикаменты не принимает.
При обращении в «Клинику щитовидной железы» доктора А.В. Ушакова анализ крови (28.06.2016): ТТГ 84 мЕд/л (0,4-4,0), Т4св. 5.9 пмоль/л (9-22), Т3св. 2,3 пмоль/л (2,6-5,7), Т4общ. 39,9 нмоль/л (55-137), Т3общ. 0,9 нмоль/л (1,1-3,1), АТ-ТПО >1000 (
