Что значит острая дыхательная недостаточность
Дыхательная недостаточность ( Легочная недостаточность )
МКБ-10
Общие сведения
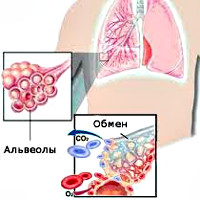
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
2. По этиологии (причинам):
3. По скорости нарастания признаков:
4. По показателям газового состава крови:
5. По степени выраженности симптомов ДН:
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Острая дыхательная недостаточность. Принципы лечения
Острая дыхательная недостаточность возникает тогда, когда дыхательные органы не в состоянии обеспечить организм необходимым количеством кислорода, вследствие чего нарушается нормальное внешнее дыхание и газообмен. Дыхательная недостаточность может протекать в острой форме (гипоксемия) и хронической форме (гиперкапния).
Гипоксемия характеризуется понижением уровня кислорода в крови из-за различных негативных факторов, влияющих на организм, и является одной из причин гипоксии. Для гиперкапнии характерно повышение в крови объема углекислого газа до предельных значений. Это состояния является частным случаем гипоксии.
Причины ОДН
Функционирование внешнего дыхания происходит за счет свободной проходимости дыхательных путей, обмена газов между легкими и кровью, дыхательного центра, тахеорецепторов, расположенных в аортальных тельцах, передающих импульсы к дыхательным мышцам.
Осложнение в виде ОДН может быть вызвано с:
Признаки ОДН
Для успешного лечения больных ОДН, необходимо определить конкретные причины, вызвавшие это осложнение и его отличительные признаки. Общими симптомами являются:
Физикальные методы обследования больного, внешний осмотр, перкуссия и рентгенологическое исследование позволяют обнаружить пневмоторакс, гидроторакс, пневмонию и другие патологические процессы в легких.
Принципы лечения ОДН
Принципы лечения ОДН направлены на устранение выявленных причин развития осложнения, восстановление проходимости дыхательных путей, обеспечение транспортировки кислорода к дыхательным органам и в кровь. Для обеспечения этих принципов используются следующие методы лечения осложнения.
1. Обеспечение проходимости дыхательных путей.
Свободная проходимость дыхательных путей является необходимым условием для лечения больных с ОДН. При западении языка проходимость обеспечивается перемещением нижней челюсти вверх. Коматозным больным с целью предупреждения западения языка и нарушения проходимости в ротовое отверстие вставляют воздуховод.
При ларингоспазме больному внутривенно вводят мышечные релаксанты и проводят интубацию трахеи и искусственную вентиляцию легких. При механической асфиксии, при значительном отеке или опухоли гортани и других случаев, когда интубация трахеи невозможна, производится трахеостомия – вид хирургической операции с образованием временного или постоянного свища трахеи в окружающую среду.
При закупорке бронхов мокротой проводится трахеобронхоскопия с последующим их промыванием (лаваж бронхов). Данная манипуляция чаще всего производится под внутривенным наркозом, с использованием релаксантов короткого действия. После наступления релаксации бронхоскоп вводится в трахею и затем в бронхи. Искусственная вентиляция легких в этом случае проводится инжекционным методом, что позволяет обеспечить полноценную оксигенацию пациентов, находящихся в состоянии гипоксии.
При лаваже бронхов через эластичный катетер вводится содовый раствор с лекарственными препаратами с последующей аспирацией веденной жидкости. Бронхиальное дерево промывают до полного удаления слизистых пробок.
2. Обеспечение транспортировки кислорода в кровь и дыхательные органы проводится с помощью кислородотерапии.
Наиболее простым способом проведения кислородотерапии является подача кислородосодержащей смеси в дыхательные пути с помощью маски. Концентрацию кислорода в дыхательной смеси следует увеличивать постепенно. Во избежание пересушивания дыхательных путей во время процедуры, кислород необходимо увлажнять. Более эффективно проведение оксигенотерапии с помощью носового катетера.
Кислородотерапия можно проводить с положительным давлением со спонтанным дыханием. При пневмониях, бронхиальной астме и других легочных заболевания используется кислород в смеси с гелием.
3. Искусственная вентиляцию легких производится при проведении лечебных мероприятий, обеспечивающих дыхательную проходимость, а также при внезапной остановке дыхания. Этот принцип является радикальным средством при лечении острой дыхательной непроходимости. Показаниями к его проведению являются нарастание клинических признаков гипоксии и нарушения самостоятельного дыхания и ухудшения показателей газового состава крови.
Острая дыхательная недостаточность
1. Общие сведения
Острая дыхательная недостаточность (ОДН) – быстро возникающее и нарастающее полиорганное кислородное голодание.
Острая дыхательная недостаточность характеризуется высокой летальностью: по разным оценкам, до 40 и более процентов всех регистрируемых случаев. Независимо от причин, синдром ОДН является неотложным состоянием и требует немедленного медицинского вмешательства: чем позднее оказывается помощь, тем выше вероятность необратимых изменений, в том числе фатальных.
2. Причины
Вернемся к определению, данному в начале статьи. Кислород ко всем структурам, тканям и клеткам организма доставляется в химически связанном виде, как соединение с железосодержащим гемоглобином, – высокомолекулярным белком красных кровяных телец (эритроцитов).
Непосредственной причиной острой гипоксии как системного кислородного голодания является либо дефицит крови как таковой, либо провал кровяного давления и замедление гемодинамики, либо нехватка связанного кислорода в крови – гипоксемия. В любом случае, сокращение или прекращение оксигенации тканей, т.е. тканевого дыхания (что может случиться даже при сохранности дыхания внешнего, если понимать под ним моторику дыхательной мускулатуры и газообменную функцию легких) так или иначе связана с кислородом крови.
Различают первичную и вторичную ОДН.
Первичная развивается вследствие сбоев, блокировки или затруднений внешнего дыхания. Наиболее частой непосредственной причиной выступает механическая обструкция или обтурация воздухоносных путей различного калибра (гортань, трахея, бронхи, мелкие конечные бронхиолы) вследствие спазма, скопления слизи или гноя, попадания инородного тела, заполнения водой, сдавления извне, стремительного отека (воспалительного, аллергического, токсического, аутоиммунного). К острой дыхательной недостаточности может привести повреждение легких при тяжелой торакальной травме, а также функциональная несостоятельность легочных газообменных тканей и структур.
Внешнее дыхание может угнетаться, кроме того, при болевых и электрошоках, тяжелых ЧМТ, нейромышечных расстройствах, при передозировках наркотиков, миорелаксантов, аналептиков (стимуляторов мозгового дыхательного центра и сосудистого тонуса).
Вторичная острая дыхательная недостаточность развивается по причинам, которые не затрагивают органы внешнего дыхания. К таким причинам относятся кроведефицитные состояния, гемодинамические нарушения и гипоксемия внелегочной этиологии (гиповолемический шок, инфаркт, тромбоэмболия в бассейне легочной артерии, различные виды анемии, сосудистый коллапс, высокогорная болезнь, гиперкапния и пр.).
3. Симптомы и диагностика
Наиболее типичными симптомами острой дыхательной недостаточности являются ощущение удушья, рефлекторная тахикардия и тахипноэ (соотв., учащение сердечных сокращений и дыхания). Из психических нарушений на ранних стадиях возможна даже эйфория, но затем наступает спутанность сознания, психомоторное возбуждение с едва успевающими сформироваться галлюцинаторно-бредовыми включениями. Предвестниками третьей стадии и скорой остановки сердца являются резкое замедление ЧДД (частоты дыхательных движений) до глубокого брадипноэ, аритмия при очень высокой ЧСС, провал АД.
В диагностическом плане главной проблемой является то, что на диагностику может попросту не оставаться запаса времени. Здесь зачастую все зависит от квалификации, опыта и, не в последнюю очередь, интуиции врача и/или членов реанимационной бригады: каждая ошибка может стать фатальной, и каждый инсайт (озарение) – спасительным, пусть даже медработник на тот момент не успевает предаваться логическим умопостроениям. Если острая дыхательная недостаточность развивается, скажем, в операционной или палате интенсивной терапии, то там имеется неизмеримо больше возможностей оценить ситуацию и отреагировать по протоколу, чем при диагностике ОДН в полевых условиях, где доступны лишь самые примитивные инструменты (стетофонендоскоп, тонометр, портативный электрокардиограф). На начальных стадиях острой дыхательной недостаточности производится опрос (если больной в сознании и может говорить), осмотр, аускультация; в условиях медучреждения – экстренные лабораторные анализы, спирометрия, ЭЭГ, рентген, УЗИ и другие исследования, как говорится, по ситуации, по показаниям и по возможности.
4. Лечение
Магистральными направлениями являются восстановление проходимости воздухоносных путей, дыхательных движений, сердечной деятельности, сосудистого тонуса, объема и состава крови. Как правило, больного интубируют и подключают к аппарату ИВЛ (искусственной вентиляции легких), либо применяют кислородную маску, назальный катетер и т.п. Симптоматически вводят бронходилататоры, спазмолитики, анальгетики или анестетики, стимуляторы дыхания, кровезамещающие и другие составы по показаниям.
Принимаются меры по дренированию, устранению инородных тел и скопившихся субстанций, дезинтоксикации, десенсибилизации и т.д.
Прогноз всегда серьезный, – слишком многое зависит от причин, вызвавших ОДН, от сопутствующих обстоятельств и осложнений, от индивидуальных факторов, но главное, – от своевременности и адекватности оказания доврачебной и медицинской помощи.
Клинические признаки острой дыхательной недостаточности
Острая дыхательная недостаточность (ОДН) представляет собой нарушение внешнего дыхания, когда нормальный газообмен становится невозможным. Развивается гипоксемия и гиперкапния – состояния, при которых концентрация кислорода в крови снижается, а углекислота накапливается в крови и тканях организма. Признаки этой патологии и их выраженность могут зависеть от причин, спровоцировавших острую дыхательную недостаточность.
Клинические признаки ОДН развиваются стремительно, вовлекая в патологический процесс важнейшие органы и системы. Такое состояние становится критическим и чревато летальным исходом, если вовремя не принять соответствующие меры.
Клинические признаки ОДН проявляются следующим образом:
1. Учащение дыхания.
Наиболее распространенный признак, появляющийся одним из первых при острой дыхательной недостаточности. Дыхание становится учащенным, больной начинает ощущать дыхательный дискомфорт. Такой признак развивается в качестве компенсаторного механизма, когда по причине затрудненного дыхания в легкие начинает поступать меньший объем кислорода за один вдох.
Происходят ответные изменения состава крови – в ней повышается концентрация углекислого газа, поэтому возрастает количество импульсов от дыхательного центра к дыхательным мышцам. В результате участившегося дыхания становится возможным временно восстановить нормальную вентиляцию легких, но компенсаторный механизм не может полностью заменить нормальный воздухообмен в легких.
При острой дыхательной недостаточности отмечают увеличение дыхательных движений до 24 и более раз в минуту.
2. Одышка.
Происходит нарушение привычного ритма дыхания, когда больной не может самостоятельно контролировать глубину вдоха, он ощущает нехватку воздуха, отчего становится еще более неспокойным. Восстановить дыхание в таких случаях возможно только в медицинском учреждении, так как патологическое состояние быстро прогрессирует и требует профессионального вмешательства.
3. Бледность и цианоз.
Из-за недостатка кислорода в крови кожные покровы человека начинают бледнеть, при отсутствии неотложной помощи развивается цианоз – посинение конечностей: кончиков пальцев, носа, ушей и т. д. При выраженном нарушении микроциркуляции может появиться «землистый» цвет кожи. Она становится влажной и холодной.
4. Полиорганная недостаточность.
При выраженной гипоксии появляются неврологические расстройства – беспокойство, возбуждение, эйфория. При стремительном прогрессировании ОДН происходит постепенное угасание сознания, его потеря, развитие комы. В острой стадии патологии могут появиться судороги.
5. Участие вспомогательной дыхательной мускулатуры.
При ОДН наблюдается нехватка кислорода, поэтому происходит включение всех компенсаторных механизмов организма, способствующих увеличению расширения грудной клетки. В процессе дыхания могут быть задействованы следующие группы мышц:
Улучшение процесса дыхания в этом случае возможно при принятии больным определенного положения, когда голова, шея и руки находятся в фиксированном положении. При острой дыхательной недостаточности некоторые пациенты отмечают, что им становится легче дышать, если немного наклониться вперед и опереться руками на устойчивую опору – стол, спинку кровати и т. п.
Кроме описанных признаков при ОДН могут наблюдаться и другие патологии:
Дыхательная недостаточность и ее классификация
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Дыхательная недостаточность — патологический синдром, который сопровождает определенные заболевания, основанный на нарушении в легких газообмена. В результате таких функциональных нарушений в крови увеличивается концентрация углекислого газа, что приводит к кислородному голоданию, в результате чего поражаются головной мозг и сердце.
Развитие дыхательной недостаточности может быть вызвано острыми и хроническими заболеваниями бронхолегочной системы, поражениями центральной нервной системы, гипертензией, анемией, сосудистой патологией легких и др.
В современной медицине существует расширенная классификация дыхательной недостаточности.
1. Согласно механизму возникновения:
2. В соответствии с причинами, которые вызвали заболевание, выделяют:
3. Дыхательная недостаточность по скорости нарастания признаков подразделяется на:
4. Классификация дыхательной недостаточности по показателям газового состава крови:
5. По степени выраженности симптомов выделяют: