Что значит хроническое заболевание печени
Диагностика и лечение хронических заболеваний печени
Что такое хронический гепатит?
Единого лекарства от всех болезней печени НЕТ. В зависимости от причины хронического заболевания печени определяется тактика лечения, направленная на подавление этой причины.
Симптомы хронических заболеваний печени
Хронические заболевания печени, как правило, протекают бессимптомно. Специфическими симптомами на поздних стадиях являются желтуха, кожный зуд, увеличение печени и увеличение селезенки.
Желтуха и кожный зуд появляется чаще всего при первичном билиарном циррозе, при остальных хронических заболеваниях крайне редко – только при острых процессах, а также на поздней стадии цирроза.
Боль в правом подреберье наблюдается редко, так как печень не имеет нервных окончаний. При значительном увеличении печени ощущается тяжесть в подреберье.
При хронических заболеваниях печени наблюдаются часто непеченочные симптомы: слабость, потеря работоспособности, боли в суставах, мышцах, сыпь на коже. Часто из-за этого больные обращаются к ревматологам, дерматологам и специалистам другим специалистам.
Причины хронического гепатита (классификация)
Наследственные заболевания печени
Наследственные хронические заболевания печени встречаются довольно редко, поэтому даже при многократном обследовании не распознаются врачами и больные длительное время лечатся по поводу других заболеваний.
Гемохроматоз – заболевание аутосомно-рецессивного наследования, характеризующееся нарушением обмена железа, избыточным всасыванием его в кишечнике, увеличением содержания в крови и отложением в различных тканях с повышением структуры и нарушением функции печени, сердца, гипофиза.
Клинические симптомы на ранних стадиях болезни – неспецифические: слабость, утомляемость, похудение, боль в суставах. При обследовании выявляется повышение АЛТ и АСТ.
В терминальной стадии проявляется классическая триада: пигментация кожи, цирроз и сахарный диабет.
Для диагностики определяют уровень железа в крови, трансферрин, ферритин, общую железосвязывающую способность, а также АЛТ и АСТ. Генетический анализ на гемохроматоз позволяет выявить наличие наследственных факторов – мутации гена HFE. Генетическое тестирование проводится и близким родственникам больных с подтвержденным гемохроматозом.
Своевременно начатая терапия продлевает жизнь больным на несколько десятилетий.
Болезнь Коновалова-Вильсона – наследственное заболевание, в основе которого лежит повышенное всасывание в кишечнике меди и снижение синтеза в печени медьсвязывающего белка церулоплазмина. Это приводит к избыточному накоплению меди в крови и отложению ее в тканях с преимущественным поражением печени, ЦНС, почек, роговицы и других органов.
Клиническая картина складывается из симптомов поражения печени, неврологических и психических расстройств. На ранних стадиях заболевания проявляются симптомы гепатита, гепатомегалия, спленомегалия (увеличение печени и селезенки). Позже нарастают признаки функциональной недостаточности печени, явления портальной гипертензии, желтуха, медленно прогрессирующая форма цирроза.
Поражение нервной системы проявляется дрожанием рук, нарушением речи, длительными спазмами мускулатуры, снижение интеллекта вплоть до деменции. Типичным признаком заболевания является отложение зеленовато-бурого пигмента, содержащего медь в роговице – кольца Кайзера-Флейшера.
Лечение направлено на выведение избытка меди из организма – специальная диета с ограниченным содержанием меди и препараты, связывающие и выводящие медь.
Диагностика хронических заболеваний печени
Стоимость обследования для диагностики хронических заболеваний печени
Для оценки нарушений структуры и функционального состояния печени мы исследуем:
Хронические заболевания печени – «вторая эпидемия нашего века»
Болезни печени выходят на одно из первых мест по распространенности и в настоящее время являются пятой по частоте причиной смертности населения во многих развитых странах. Рост заболеваемости хроническими заболеваниями печени называют «второй эпидемией нашего века» после «эпидемии» сердечно-сосудистой патологии.
Хронические заболевания печени имеют прогрессирующее течение. Независимо от причины заболевания печени, выделяют две основные стадии в его развитии: стадия хронического гепатита и стадия цирроза печени. На стадии цирроза печени развиваются такие опасные для жизни осложнения, как печеночная недостаточность, внутреннее кровотечение. Наличие цирроза печени предрасполагает к развитию первичного рака печени.
В связи с бесконтрольным применением различных медикаментов участилось развитие лекарственных форм хронических заболеваний печени. Другие поражения печени (аутоиммунные, генетически обусловленные) встречаются значительно более редко.
Почему растет частота хронических заболеваний печени?
Нарастание частоты хронических заболеваний печени связано с ростом инфицированности населения вирусами гепатита «В» и «С» (особенно в последние десятилетия XX века), увеличением употребления алкоголя, а также «эпидемией» ожирения, наблюдающейся во всем мире.
Если заболеваемость острыми вирусными гепатитами снижается, то невероятно быстро растет число больных хроническим вирусным гепатитом и циррозом печени. Это связано с пиком распространения наркомании в 90-ые годы, отсутствием тестирования донорской крови на вирус гепатита «С» до 1990 года, поскольку этот вирус только в 1989 году был впервые идентифицирован. Так как цирроз печени развивается в среднем через 20-30 лет после инфицирования вирусами гепатита, сейчас наблюдается пик выявления инфекции на стадии цирроза печени.
Течение хронического вирусного гепатита, как, впрочем, всех хронических заболеваний печени, характеризуется длительным отсутствием симптомов болезни. Многие годы пациент может чувствовать себя абсолютно здоровым, или отмечать только повышенную утомляемость. «Молчание» печени связано, с тем, что ее ткань не имеет нервных окончаний. Боль в правом подреберье, где располагается печень, при хронических гепатитах и циррозе печени наблюдается редко и может быть обусловлена сопутствующим поражением желчного пузыря, либо располагающихся близко 12-перстной кишки, толстой кишки. Второй причиной «молчания» печени является значительные компенсаторные возможности этого уникального органа. Печеночные проявления болезни, такие как желтуха, кожный зуд, увеличение печени и селезенки, как правило, появляются только на стадии тяжелого цирроза печени. Длительное отсутствие печеночных симптомов является основной причиной позднего выявления заболевания печени.
В подавляющем большинстве случаев хронический гепатит или цирроз печени выявляются при «случайных» обследованиях (перед операцией, при диспансеризации и др.) у пациентов, которые даже не подозревали о наличии у себя болезни печени. Регистрируемая в настоящее время частота хронических заболеваний представляет собой лишь верхушку огромного айсберга, то есть она существенно ниже истинной распространенности патологии печени.
Кому необходимо обратиться к гепатологу?
— Всем, у кого выявлено носительство вирусов гепатита «В» или «С»
— Всем, у кого выявлено увеличение печени
— Всем, у кого выявлены отклонения печеночных показателей в биохимическом анализе крови
— Всем лицам, регулярно употребляющим алкоголь
— Всем пациентам, которые длительно страдают ожирением, сахарным диабетом
— Всем пациентам, у которых выявляется немотивированные слабость, недомогание, боли в суставах, мышцах, высыпания на коже по типу васкулита, отклонения в анализах крови и диагноз заболевания у которых остается не ясным.
Все более частое в медицинской практике случайное выявление вирусных заболеваний печени, в том числе на стадии цирроза печени, свидетельствует о недостаточности законодательно утвержденного обязательного обследования на носительство вирусов гепатита только у определенных групп лиц. К таким группам относят пациентов, госпитализирующихся в стационар, пациентов перед оперативным вмешательством и эндоскопическими исследованиями, а также беременных и лиц, относящихся к группам риска инфицирования.
Обследование на наличие носительства вирусов гепатита «В» и «С» всех лиц, обращающихся в лечебные учреждения, позволит диагностировать заболевание на более ранней стадии, пока вирусная инфекция не привела к необратимым изменениям – развитию цирроза печени и его осложнений, к раку печени.
Особенно важно обследование на носительство молодых пациентов, которые являются наиболее активными источниками распространения инфекции при половых контактах. Женщин детородного возраста важно обследовать не столько во время беременности, сколько на стадии ее планирования. Это позволит провести лечение до беременности и снизить частоту инфицирования среди новорожденных. У лиц молодого возраста эффективность противовирусного лечения наиболее высока.
распространения вирусов гепатита!
Хронические диффузные заболевания печени
Хронические диффузные заболевания печени часто встречаются у женщин детородного возраста. Наиболее частой формой поражения печени является хронический гепатит вирусной этиологии, более редкими — аутоиммунный и лекарственный гепатит, холестатические формы поражения (первичный билиарный цирроз, первичный склерозирующий холангит), алкогольное поражение печени, неалкогольный стеатогепатит (на фоне ожирения, сахарного диабета), болезнь Вильсона-Коновалова и другие.
Последние десятилетия ознаменованы ростом числа инфицированных и страдающих вирусными хроническими заболеваниями печени /ХЗП/, особенно среди лиц молодого возраста, а также появлением ряда новых лекарственных препаратов, позволяющих проводить успешное этиопатогенетическое лечение некоторых форм поражений печени. Это ведет к увеличению числа беременных и рожениц среди женщин, страдающих ХЗП. Особенности течения ХЗП у беременных, тактика ведения таких больных, в частности, показания к медикаментозному лечению и вопросы его безопасности недостаточно изучены.
Причины хронических болезней печени
Хронические заболевания печени — гепатит — могут быть вызваны самыми разными причинами, основные из них:
Наследственные заболевания печени
Наследственные хронические заболевания печени встречаются довольно редко, поэтому даже при многократном обследовании не распознаются врачами и больные длительное время лечатся по поводу других заболеваний.
К основным наследственным заболеваниям печени относятся: синдром Жильбера, гемохроматоз, болезнь Вильсона-Коновалова и др.
Гемохроматоз — заболевание аутосомно-рецессивного наследования, характеризующееся нарушением обмена железа, избыточным всасыванием его в кишечнике, увеличением содержания в крови и отложением в различных тканях с повышением структуры и нарушением функции печени, сердца, гипофиза. Клинические симптомы на ранних стадиях болезни — неспецифические: слабость, утомляемость, похудение, боль в суставах. При обследовании выявляется повышение АЛТ и АСТ.
В терминальной стадии проявляется классическая триада: пигментация кожи, цирроз и сахарный диабет. Для диагностики определяют уровень железа в крови, трансферрин, ферритин, общую железосвязывающую способность, а также АЛТ и АСТ. Генетический анализ на гемохроматоз позволяет выявить наличие наследственных факторов — мутации гена HFE. Генетическое тестирование проводится и близким родственникам больных с подтвержденным гемохроматозом.
Цель лечения — удалить из организма избыточное количество железа. Хорошие результаты дает кровопускание под контролем клинического анализа крови и самочувствия пациента. Кроме того, используются препараты, способствующие удалению железа из организма и препятствующие формированию цирроза. Своевременно начатая терапия продлевает жизнь больным на несколько десятилетий.
Болезнь Коновалова-Вильсона — наследственное заболевание, в основе которого лежит повышенное всасывание в кишечнике меди и снижение синтеза в печени медьсвязывающего белка церулоплазмина. Это приводит к избыточному накоплению меди в крови и отложению ее в тканях с преимущественным поражением печени, ЦНС, почек, роговицы и других органов. Клиническая картина складывается из симптомов поражения печени, неврологических и психических расстройств. На ранних стадиях заболевания проявляются симптомы гепатита, гепатомегалия, спленомегалия (увеличение печени и селезенки). Позже нарастают признаки функциональной недостаточности печени, явления портальной гипертензии, желтуха, медленно прогрессирующая форма цирроза.
Поражение нервной системы проявляется дрожанием рук, нарушением речи, длительными спазмами мускулатуры, снижение интеллекта вплоть до деменции. Типичным признаком заболевания является отложение зеленовато-бурого пигмента, содержащего медь в роговице — кольца Кайзера-Флейшера. Лечение направлено на выведение избытка меди из организма — специальная диета с ограниченным содержанием меди и препараты, связывающие и выводящие медь.
Симптомы болезней печени
Симптомами болезни печени считаются частая тошнота, изжога, очень неприятный, резкий запах пота, желтоватый цвет кожи, моча темно-желтого цвета, понос, изменение цвета фекалий до темно-коричневого или светло-желтого цвета, иногда зелёного. Также расстройства печени могут привести к возникновению угрей во взрослом возрасте, частому чувству голода или сильной и частой жажде, зуду некоторых тонких участков кожи, ухудшению зрения. Например, человек может начать путать белый с желтым цветом, резко ощущать то холод, то жар, не спать по ночам, испытывая при этом жар, учащенное сердцебиение. Могут начать выпадать волосы, брови. Возникают судороги, образуются папилломы, начинается развитие атеросклероза мозга, сердца, кишечника, сосудов ног.
Типичные случаи проблем с печенью органического и функционального плана распознаются без затруднений по характерным симптомам. Но некоторые ситуации создают сложности для правильной постановки диагноза даже опытным гепатологам (специалистам, занимающимся заболеваниями печени). Все зависит от конкретного вида заболевания, индивидуальных особенностей организма, наличия или отсутствия сопутствующей патологии.
Боли при поражении печени могут носить различный характер. Интерпретировать их можно так:
По характеристикам кожи можно определиться с функционированием разных органов, в том числе и печени.
При подобных заболеваниях кожа может быть:
У большинства больных с патологией печени наряду с изменением цвета кожи отмечается появление различных высыпаний.
Характерно, что любой из видов кожных высыпаний при заболеваниях печени сопровождается выраженным зудом. Особенной упорности он приобретает при сочетании желтушности кожи с высыпаниями. Объясняется этот симптом тем, что необезвреженный печенью билирубин, откладываясь в коже, вызывает её раздражение. Кроме того, другие токсические продукты метаболизма концентрируются в широкой микроциркуляторной сети кожи, что дополнительно становится причиной её раздражения и зуда. В связи с этим при осмотре больных с патологией печени можно заметить следы от расчесов, особенно на боковых поверхностях живота и предплечьях.
Лечение хронических болезней печени
Вылечить болезни печени без специальной диеты невозможно — тяжелая пища оказывает большую нагрузку на этот пищеварительный орган и может быть губительна. На время лечения необходимо исключить из своего рациона жареные и сильно соленые блюда, алкоголь и кофе. В качестве наиболее эффективной диеты при заболеваниях печени рекомендуется стол № 5.
Гепатопротекторы
По рекомендации врача для лечения печени чаще всего назначают гепатопротекторы. Гепатопротекторы принято разделять на пять типов:
Урсодезоксихолевая кислота (УДХК)
Основные функции УДХК:
Урсосан (на основе УДХК)
Гепатопротектор Урсосан (на основе УДХК) защищает печень от токсических воздействий, в т.ч. алкоголя, неблагоприятных действий лекарственных препаратов и других факторов окружающей среды.
Лечение заболеваний печени

Роль печени в организме человека
Печень – это крупный железистый орган, составляющий 1/50 массы тела взрослого человека. Он располагается в брюшной полости, под диафрагмой, в области правого подреберья. Орган выполняет следующие функции:
В силу своей многофункциональности и морфофизиологических особенностей печень становится основным объектом поражения (органом-мишенью) при различных инфекционных и соматических заболеваниях.
Самые распространенные болезни печени
Заболевания печени – это достаточно обширная группа, включающая в себя поражения различных структур, не выходящих за пределы данного органа.
В эту группу патологий входят:
Симптомы заболеваний печени
Наиболее характерные симптомы заболеваний печени:
У некоторых пациентов выявляются кожные высыпания, отмечается рвота, нестабильность стула, тошнота, изменение цвета кала и мочи, развиваются симптомы гиповитаминоза.
Признаки поражения печени, свидетельствующие о необратимых изменениях в организме:
Нередко из-за полного отсутствия болезненности симптомы заболеваний печени долго остаются незамеченными. В таких случаях признаки патологий дают о себе знать только на стадии печеночной недостаточности, фиброза или цирроза.
Нехарактерные признаки заболевания печени:
Лечение заболеваний печени
Лечение заболеваний печени проводится в комплексе, предусматривающем применение лекарственных препаратов и немедикаментозных методик. Больным, у которых выявляются объективные и субъективные признаки заболевания печени, могут быть противопоказаны вакцинации, физиотерапевтические процедуры и солнечные ванны. В данной ситуации очень важным условием является своевременное лечение сопутствующих патологий.
Немедикаментозное лечение. Как правило, универсально и не зависит от признаков и симптомов заболевания. Оно включает:
Медикаментозная терапия. При вирусных гепатитах может назначаться этиотропная терапия, направленная на уничтожение возбудителя, в остальных случаях проводится коррекция нарушенных функций органа. Симптоматическое лечение заболеваний печени обычно включает в себя применение средств, способствующих регенерации печеночной ткани, пищеварительных ферментов, пробиотиков, желчегонных, противовоспалительных ЛС, витаминов, антидотов, препаратов антифиброзного действия.
Среди многообразия лекарственных средств, использующихся для профилактики и в комплексном лечении болезней печени, отдельное место занимают гепатопротекторы. Данные препараты, оказывающие избирательное влияние на печень, повышают ее устойчивость к действию патогенных факторов, стимулируют репаративно-регенеративные процессы, нормализуют функциональную активность органа.
В том случае, если лечение печени лекарственными препаратами не дало желаемого эффекта, при развитии цирроза или карциномы печени пациенту может быть назначена операция (сегментарная резекция, гепатэктомия, трансплантация).
Фосфоглив* – препарат для восстановления и поддержания функции печени
Фосфоглив* – гепатопротектор комплексного действия. Препарат содержит в своем составе 2 активных компонента: эссенциальные фосфолипиды и глицирризиновую кислоту.
Эссенциальные фосфолипиды. Представляют собой природные жировые соединения, реконструирующие поврежденные мембраны гепатоцитов. Данные вещества не позволяют ферментам и другим биологически активным субстанциям покидать клетки печени, нормализуют липидный и белковый обмен, улучшают микроциркуляцию и способствуют восстановлению запасов энергии.
Глицирризиновая кислота. Обладает выраженными антиоксидантными, противовоспалительными и антифибротическими свойствами.
Действуя в комплексе, эти два компонента препарата взаимно усиливают и дополняют друг друга, повышая эффективность лечения заболеваний печени.
Принимать Фосфоглив* следует в целях профилактики и лечения заболеваний печени.
Профилактика заболеваний печени
Профилактика заболеваний печени включает в себя целый комплекс мероприятий:
Пациентам, имеющим факторы риска, в качестве профилактики целесообразно проходить плановые диагностические обследования, позволяющие выявить серьезные гепатопатологии на самых ранних стадиях их развития и своевременно начать лечение. Людям, находящимися на диете, пациентам, нуждающимся в лечении препаратами, обладающими гепатотоксичными свойствами, а также лицам, вынужденным по роду своей профессиональной деятельности длительно контактировать с отравляющими веществами, рекомендуется профилактика заболеваний печени с применением гепатопротективных препаратов, например Фосфоглива*.
Хронические заболевания печени: диагностика и лечение
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
П роблема хронических поражений печени является одной из основных и сложных в гастроэнтерологии. Хронические гепатиты включают широкий спектр нозологически самостоятельных диффузных воспалительных заболеваний печени различной этиологии. Основными этиологическими факторами гепатитов признаны инфицирование гепатотропными вирусами, действие ксенобиотиков и, в первую очередь, алкоголя и лекарств. В ряде случаев этиология заболевания остается неизвестной (например, аутоиммунный гепатит) или с использованием современных методов не удается уточнить причины их развития. Кроме того, некоторые заболевания печени на определенном этапе их развития имеют ряд общих клинических и морфологических признаков, свойственных гепатитам, что требует проведения дифференциальной диагностики между ними. К ним относятся первичный билиарный цирроз печени, склерозирующий холангит, болезнь Вильсона–Коновалова, гемахроматоз, a 1–антитрипсиновая недостаточность, ряд наследственных заболеваний, включая тезаурисмозы (болезни накопления), поражения печени при беременности, системных и инфекционных заболеваниях.
В оценке хронического гепатита следует учитывать 3 основных критерия: этиологию, патогенез, степень активности процесса, и, по возможности, отражать их в диагнозе (табл. 7). При вирусном ХГ необходимо также установить фазу развития вируса (репликации, интеграции). Наличие репликативной активности вируса определяет прогрессирование и тяжелый прогноз болезни, а также показания к лечению противовирусными препаратами.
В настоящее время в связи с внедрением в клиническую практику ряда современных методов исследований, включая вирусологические и генетические, заметно уменьшилось количество гепатитов и циррозов печени с неизвестной этиологией. Так, разработаны методы серологической диагностики вирусов гепатита А, В, С, Д, Е и др., включая фазу их репликации, идентифицированы гены болезней Вильсона–Коновалова, гемохроматоза, a 1–антитрипсиновой недостаточности, а также маркеры фиброзирования и онкогенеза, что существенно повысило этиологическую диагностику болезней печени (табл. 1).
Степень активности гепатита определяется на основании клинических данных (желтуха, геморрагический синдром, и др.), уровня АлАТ и выраженности воспалительно–некротического процесса по данным гистологического исследования биоптатов печени. Морфологическая классификация хронического гепатита любой этиологии предусматривает выделение персистирующего (портального), активного (различной степени активности) и лобулярного хронического гепатита.
Хронический персистирующий гепатит диагностируется при наличии гистиолимфоцитарной инфильтрации и склероза портальных трактов, сочетающихся в ряде случаев, с дистрофией гепатоцитов при сохранной пограничной пластинке и отсутствии некрозов гепатоцитов. В связи с тем, что наличие воспалительного инфильтрата в портальных трактах свидетельствует об определенной (минимальной) степени активности, в клиническом диагнозе термин «персистирующий гепатит» целесообразно заменить на «хронический гепатит минимальной активности».
При хроническом активном гепатите отмечается распространение воспалительного инфильтрата за пределы портального тракта, разрушение пограничной пластинки и некрозы гепатоцитов. Степень активности гепатита зависит как от выраженности воспалительной инфильтрации, так и от объема некротических изменений паренхимы.
О хроническом лобулярном гепатите свидетельствуют воспалительные инфильтраты и очаги некроза гепатоцитов, сосредоточенные изолированно в дольках печени и без связи с портальными трактами.
Выделяют 4 степени активности хронического гепатита: минимальную, низкую (мягкую или слабовыраженную), умеренно выраженную и высокую. При этом используется полуколичественный индекс гистологической активности (ИГА), известный также, как индекс Knodel (табл. 2).
ИГА от 1 до 3 баллов свидетельствует о минимальной; от 4 до 8 баллов – слабо выраженной (низкой); от 9 до 12 баллов – умеренной; и от 13 до 18 баллов – высокой степени активности хронического гепатита. При определении стадии заболевания рекомендуется оценивать наличие и выраженность фиброза.
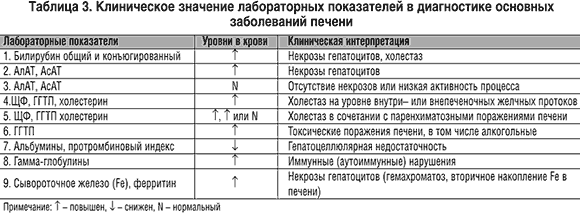
Определенная роль в оценке функционального состояния печени принадлежит биохимическим тестам. Они используются как с диагностической целью, так и при контроле за эффективностью лечения острых и хронических заболеваний печени. Количество функциональных проб печени достаточно велико и спектр их непрерывно расширяется. Однако в повседневной врачебной практике используется ряд традиционных и доступных тестов, отражающих наличие активности процесса, холестаза, состояния синтетической функции гепатоцитов и вовлечение в патогенез гепатита иммунных и аутоиммунных реакций, а также позволяющих прогнозировать эффективность интерферонотерапии. Ориентировочная оценка биохимических показателей и их сочетаний представлена в таблице 3.
Всем больным хроническими гепатитами, независимо от этиологии и степени активности предписывается базисная терапия. Противовирусная терапия проводится по показаниям. Основными компонентами ее являются диета, режим, исключение приема алкоголя, гепатотоксических лекарств, инсоляций, вакцинаций, сауны, профессиональных и бытовых вредностей, лечение сопутствующих заболеваний органов пищеварения и других органов и систем.
Диета при ХВГ должна быть полноценной, содержащей 100–120 г белков, 80–90 г жиров, из них 50% – растительного происхождения, 400–500 г углеводов. При назначении диеты необходимо учитывать индивидуальные привычки больного, переносимость пищевых продуктов и сопутствующие заболевания органов пищеварения. Важно исключить продукты, содержащие химические добавки, консерванты и токсические ингредиенты. Режим больных ХВГ должен быть щадящим, физические упражнения и работу необходимо адаптировать к возможностям больного.
Особое место в базисной терапии отводится нормализации процессов пищеварения и всасывания, устранению избыточного роста микробной флоры в тонкой кишке и нормализации бактериального состава толстой кишки. С этой целью используется курсовое лечение антибактериальными препаратами, невсасывающимися и не оказывающими гепатотоксический эффект. Может быть назначен внутрь один из следующих препаратов: ципрофлоксацин, левомицетина стеарат, канамицина моносульфат, фталазол, интетрикс, нифудоксазид, бактисубтил в общепринятых дозах, продолжительностью курсового лечения 5–7 дней, с последующим приемом пробиотиков (бифиформ, пробифор, лактобактерин, бифидумбактерин и др. – один из препаратов) и/или пребиотиков (хилак форте – при поносах, лактулоза – при запорах) в течение 3–4 недель. Одновременно с антибактериальными средствами и биологическими препаратами назначаются ферментные препараты, в состав которых не входят желчные кислоты, так как они, как и многие холеретики (истинные желчегонные средства), могут оказывать повреждающее действие на гепатоциты. Дозы и продолжительность приема ферментов определяется индивидуально.
В базисную терапию целесообразно включать комплекс дезинтоксикационных мероприятий: внутривенное капельное введение гемодеза по 200–400 мл в течение 2–3 дней, возможно внутривенное введение 5% раствора глюкозы 500 мл с 5%–ным раствором аскорбиновой кислоты по 2–4 мл в течение 7–10 дней. В этот период уточняется этиология ХГ, определяется степень активности процесса и проводится отбор больных для проведения противовирусной терапии.
Антивирусный эффект интерферона осуществляется через индукцию определенных клеточных белков, которые угнетают размножение вируса. Механизм подавления репликации вирусов интерфероном до конца не ясен. Описаны два индуцибельных ферментативных пути, которые вовлечены в этот процесс угнетения репликации вирусов через нарушение трансляции вирусной рибонуклеиновой кислоты (РНК). В одном из этих вариантов интерферон индуцирует синтез специального фермента (2’,5’–олиго–А–синтетазы), который активируется двуспиральной РНК (вирусной) и катализирует синтез коротких олигомеров адениловой кислоты. Эти короткие олигомеры (тримеры и тетрамеры), активируют эндонуклеазу, называемую L или F, которая расщепляет вирусную м–РНК.
Второй путь осуществления антивирусной активности интерферона реализуется через другой индуцибельный фермент – протеинкиназу Р1. Этот фермент также активируется двуспиральной РНК и катализирует фосфорилирование эукариотического инициирующего фактора (eIF–2 a ). Фосфорилирование фактора eIF–2 a блокирует дальнейшую инициацию трансляции, что в итоге блокирует вирусную репликацию.
Системы 2’,5’–олиго–А–синтетаза и Р1 протеинкиназа являются основными известными сегодня механизмами, через которые интерферон угнетает репликацию вирусов. Но уже описаны и другие дополнительные компоненты, которые принимают участие в процессе угнетения вирусной репликации. Например, белок МХ, который угнетает транскрипцию геномов некоторых вирусов.
Кроме индукции синтеза ферментов, интерферон оказывает воздействие на широкий спектр клеточных функций. Оно включает угнетение клеточного роста, воздействие на дифференциацию. Значительный эффект интерферон оказывает на иммунную систему: он усиливает экспрессию антигенов гистосовместимости на клеточной мембране, В–микроглобулина, естественную киллерную активность лимфоцитов, антителозависимую цитотоксичность. Основой всех этих эффектов является индукция интерфероном экспрессии клеточных генов, которые в норме зарепрессированы.
Сейчас установлено, что интерфероны являются цитокинами, которые передают регуляторный сигнал между клетками. Они связываются со специфическими рецепторами других клеток, активируя тканеспецифическую транскрипцию генов, которые кодируют белки, регулирующие клеточный рост и/или иммуномодулирующие функции.
В последние годы широкое распространение получили модифицированные (пегилированные) интерфероны–альфа, которые обладают длительным периодом полувыведения, что позволяет вводить их 1 раз в неделю.
В лечении вирусных гепатитов широкое распространение получили синтетические аналоги нуклеозидов, оказывающие противовирусный и иммунномодулирующий эффект. Использование данных препаратов существенно повысило эффективность противовирусной терапии. Одним из таких препаратов является рибавирин, который применяется в комбинации с интерфероном–альфа при вирусном гепатите С. Механизм действия препарата недостаточно установлен, но предполагается, что он может блокировать внутриклеточное деление вирусов и является синергистом интерферона–альфа.
В терапии хронического вирусного гепатита В наряду с альфа–интерфероном используется также ламивудин. Данный препарат обладает очень высокой активностью в отношении подавления репликации HBV, так как блокирует действие обратной транскриптазы и вмешивается в построение цепи вирусной ДНК. Для максимального подавления репликации ДНК HBV взрослому пациенту достаточно однократного приема внутрь 100 мг в день в течение 12 и более месяцев.
Практические подходы к ведению больных вирусными гепатитами:
1. Отбор больных, нуждающихся в терапии.
2. Выбор препаратов, доз и продолжительности лечения.
3. Оценка эффективности в процессе и после окончания лечения.
4. Выяснение причин неудачи проводимого лечения.
5. Разработка тактики ведения больных, не ответивших на терапию.
Дозы препаратов, схемы и продолжительность лечения больных вирусными гепатитами определяются индивидуально с учетом генотипа вируса, уровня вирусной нагрузки и наличия ряда других факторов, влияющих на исход лечения (возраст, ожирение, развитие цирроза печени, употребление алкоголя, наркотиков, наличие холестаза, избыточного количества Fe в печени и др.). В целом же представленные схемы терапии хронических вирусных гепатитов В и С позволяют достичь клинической ремиссии с прекращением репликации или элиминацией вируса примерно у 50% больных (табл. 4, 5).
Перспективным направлением в лечении хронических вирусных гепатитов В, С и Д, является разработка эффективных схем с использованием новых противовирусных препаратов, а также создание лечебных вакцин, призванных усилить иммунный ответ организма в отношении антигенов HBV и HCV. Совершенствуются методы профилактики HBV и HCV– инфекции. Наряду с рекомбинантными дрожжевыми вакцинами, содержащими HВsAg, создаются новые pre–S–вакцины, содержащие синтетические полипептиды эпитопов HВsAg и HВсorAg и др.
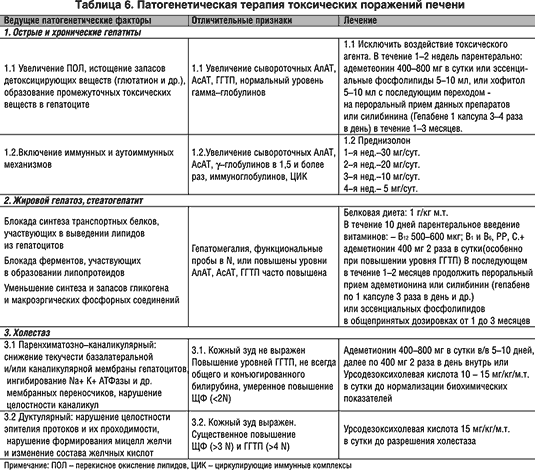
Определенный прогресс достигнут в расшифровке патогенетических механизмов развития токсических поражений печени (алкоголь и др.), что определяет тактику их лечения (табл. 6).
Учитывая особенности патогенеза токсических и метаболических заболеваний печени использование гепатопротекторов, и в частности, силибинина, является актуальным. Последний входит в группу флавонолигноидов и состоит из 3 компонентов: силибинина, силимарина и силикристина. Многочисленные экспериментальные и клинические исследования позволили уточнить основные механизмы действия данного препарата, а именно:
1. Защита биологических мембран от токсинов в результате:
а) ингибирования захвата токсинов гепатоцитами;
б) стабилизации клеточных мембран в результате включения в них фосфолипидов (репарация мембран);
2. Повышение обезвреживающей функции гепатоцитов связано с:
а) увеличением пула глютатиона в гепатоците;
б) повышением активности ферментов, участвующих в окислении ксенобиотиков (в частности, супероксиддисмутазы);
3. Антиоксидантный эффект обусловлен:
а) связыванием свободных радикалов;
б) торможением реакций избыточного перекисного окисления липидов в результате ингибирования фермента липооксигеназы, снижения содержания малонового диальдегида и уменьшения расхода глютатиона;
4. Антифибротический эффект обеспечивается влиянием на b –фактор роста и экспрессию генов матрикса на стеллатных клетках (клетка Ito).
В патогенетической терапии хронических заболеваний печени используется также ряд других препаратов, обладающих гепатозащитным эффектом: урсодеоксихолевая кислота, адеметионин, эссенциальные фосфолипиды, тронетамол и др. (табл. 6).
Одной из проблем в гепатологии является использование желчегонных препаратов в качестве симптоматических средств, которые увеличивают продукцию желчи и ее поступление в кишечник. Желчегонные средства на функции пищеварительного тракта могут оказывать как положительные, так и отрицательные эффекты, если не учтены все показания и противопоказания к их назначению. Особенно это касается многокомпонентных составов лечебных трав (желчегонные, слабительные, успокаивающие сборы), а также растительных средств китайского и тибетского происхождения. При назначении желчегонных препаратов необходимо удостовериться в отсутствии блокады тока желчи на этапах «печеночная клетка – внутри– и внепеченочная билиарная система».
Механизм действия желчегонных препаратов сводится к:
1. Улучшению процессов пищеварения, связанного с участием желчных кислот в гидролизе нейтрального жира и стимуляцией продукции панкреатического секрета холецистокинином, секретином и желчными кислотами.
2. Активации моторной функции кишечника, обусловленной прямым действием солей желчных кислот, включая их осмотическое действие, приводящее к току жидкости в просвет кишки и повышению внутрипросветного давления, а также влиянием интестинальных гормонов (холецистокинина и др.).
3. Предупреждению избыточного бактериального роста в тонкой кишке, что обеспечивается бактери цидным действием желчных кислот, предупреждением кишечного стаза, нормализацией процессов пищеварения.
4. Увеличению циркуляции желчи в желчном пузыре, что снижает ее литогенность, обеспечивает стерильность, стимулирует сократительную функцию желчного пузыря и координирует тонус сфинктера Одди.
5. Экскреции из организма эндогенных и экзогенных ксенобиотиков, холестерина, поддержание баланса микроэлементов.
6. Нормализации всасывания жирорастворимых витаминов и предупреждению остеопороза.
Основными областями применения желчегонных препаратов являются:
– нормализация процессов пищеварения при ряде физиологических и патологических состояний (у пожилых, после перенесенных инфекций, при наличии заболеваний других органов и систем с нарушением питания), при хронических гастритах с секреторной недостаточностью и др.;
– первичные (как самостоятельные заболевания) и вторичные (как один из синдромов заболевания) дискинезии желчного пузыря;
– хронические окалькулезные холециститы вне обострения;
– дисфункция сфинктера Одди;
– токсико–метаболические поражения печени (показано назначение комбинированных препаратов типа Гепабене);
– гипомоторные дискинезии тонкой и толстой кишки.
Абсолютными противопоказаниями к назначению желчегонных средств являются все варианты холестаза: внутрипеченочный (гепатоцеллюлярный, каналикулярный, дуктулярный) и внепеченочный с желтухой и без желтухи. Исключением является использование урсодезоксихолевой кислоты при внутрипеченочном холестазе и паренхиматозных поражениях печени. При назначении препаратов, содержащих желчные кислоты, следует учитывать, что они противопоказаны при гепатитах и циррозах печени, язвенной болезни и эрозиях слизистой оболочки желудочно–кишечного тракта, панкреатитах и поносах, не связанных со стеатореей. Желчегонные растительного происхождения не следует использовать при панкреатитах, кроме паренхиматозных (безболевые формы), при гепатитах и циррозах печени с наличием активности и признаков печеночно–клеточной недостаточности, при синдроме раздраженного кишечника с преобладанием диареи.
С этих позиций появление желчегонных препаратов, в состав которых включен гепатопротектор, в частности, силимарин, является актуальным. Одновременное назначение силимарина и желчегонных средств может нивелировать отрицательный эффект последних на гепатоциты и открывает возможность для их использования при токсико–метаболических и других поражениях печени, протекающих без холестаза и при отсутствии высокой активности и аутоиммунных расстройств.
Одним из представителей комбинированных средств растительного происхождения является препарат Гепабене, в одной капсуле которого содержится 275 мг экстракта Fumaria officinalis (не менее 4,13 мг алкалоидов в пересчете на протропин) и 70–150 мг экстракта Fructus Sylibi mariani (50 мг силимарина и 22 мг силибинина). Алкалоиды фумарин (протопин и др.) увеличивают холерез за счет независимой от желчных кислот фракции, активизируют продукцию холецистокинина и секретина, что, в свою очередь, увеличивает секрецию воды и бикарбонатов эпителием желчных протоков, приводит к сокращению желчного пузыря, снижению тонуса сфинктера Одди и беспрепятственному поступлению желчи в кишечник. Силимарин оказывает как профилактический, так и лечебный эффект при наличии патологических процессов в печени, связанных с метаболическими нарушениями. Согласно результатам собственных исследований, прием препарата Гепабене в дозе 1–2 капсулы 3 раза в день в течение одного месяца при токсико–метаболических поражениях печени, без признаков внутрипеченочного холестаза (жировой гепатоз, стеатогепатит, хронические гепатиты низкой активности токсического генеза при эндокринных заболеваниях, при патологии тонкой кишки), а также при компенсированных циррозах печени приводил к существенному улучшению биохимических проб печени и субъективного состояния больных.
1. Болезни печени и желчевыводящих путей: Руководство для врачей / Под ред. В.Т. Ивашкина. – М. ООО «Издат. дом «М–Вести», 2002. – с. 416.
2. Гепабене: применение при заболеваниях печени у детей и взрослых // Практикующий врач. – 1998. – Т.2, № 13. – с.24–27.
3. Григорьев П.Я., Яковенко А.В. Клиническая гастроэнтерология. – М.: МИА, 2001. – с. 693.
4. МакНелли П.Р. Секреты гастроэнтерологии / Пер. с англ.– М.–СПб.: ЗАО «Издательство БИНОМ», «Невский Диалект». 1998. – с. 1023.
5. Машковский М.Д. Лекарственные средства: В 2Т. – 14–е изд., перераб., испр. и доп. – М.: ООО «Издательство Новая Волна», 2000. – с. 540.
6. Шерлок Ш, Дули Дж. Заболевания печени и желчных путей: Практ. рук.: Пер. с англ. / Под ред. З.Т. Апросиной, Н.А. Мухина. – М: Гэотар Медицина, 1999. – с. 864.
7. Яковенко Э.П. Внутрипеченочный холестаз – от патогенеза к лечению // Практикующий врач. – 1998. – Т.2, № 13. – с. 20–24.
8. Physiology of the G astrointestinal tract. New York, Raven Press, 1994. – p. 1556–1865.
9. Johnson L.R. (ed) Gastrointestinal Physiology, 5th ed. New York: Plenum Press, 1996. – p. 720.
10. Kuntz E., Kuntz H–D. Hepatology, Principles and practice: history, morphology, biochemistry, diagnostics, clinic, therapy. – Berlin Heidelberg New York Springer – Verlag, 2000. – p. 825.
11. Rose S. (ed) Gastrointestinal and Hepatobiliary pathophysiology. Fence Greek Publishing, LLC, Madison, Connecticut, 1998. – p. 475.