Что означает узловые образования в легких
Одиночные и множественные очаги — дифференциальный диагноз
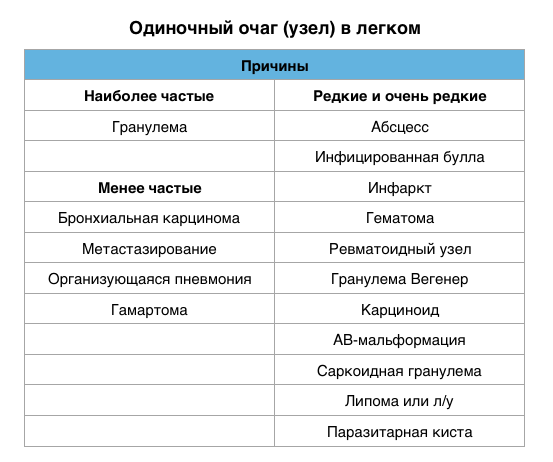
Одиночный легочный очаг (узел)
Одиночный легочный очаг (узел) — это локальный участок уплотнения легочной ткани округлой или близкой к ней формы диаметром до 3 см, который должен полностью окружен легочной паренхимой и не связан с плеврой, средостением, легочным корнем.
Очаги, которые не реагируют на лечение антибиотиками, наиболее точным неинвазивным методом исследования является ПЭТ/КТ.
ПЭТ/КТ позволяет обнаружить злокачественный узел с чувствительностью 97% и специфичностью 78%. Ложно-положительные результаты присутствуют также, но при случаях хронической гранулематозной болезни и ревматоидном артрите. Ложно-отрицательные результаты бывают при низко дифференцируемых опухолях таких, как карциноид и альвеолярно-клеточном раке размером менее 1 см.
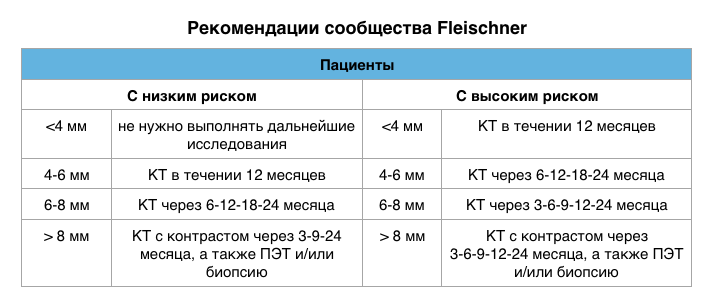
Рекомендации сообщества Fleischner
Выше представленные изображения органов грудной полости должны будут сравниваться с последующими снимками в течении двух лет для определения изменения размера узла. Повторное исследование важно так, как окруженные изменениями по типу матового стекла растут медленно.
Для узлов с признаками доброкачественной кальцификацией повторные исследование не требуются.
Рекомендации сообщества при визуализации узлов размером 8-10 мм в зависимости от клинической картины:
Как только на последующих снимках выявлен рост узла, то обязательно выполнение гистологической верификации диагноза.
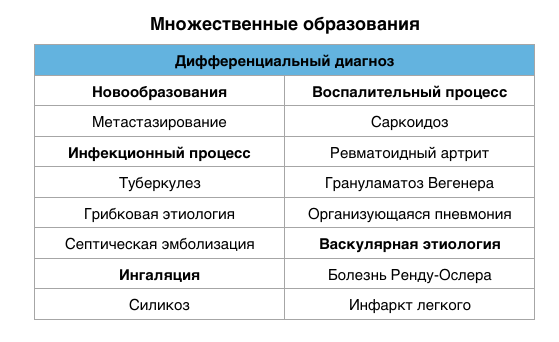
Множественные очаги
Дифференциальный диагноз множественных очагов в легких очень длинный. Наиболее частые представлены в таблицы. Очень часто трудно отдифференцировать множественные очаги от мультифокальной консолидации.
Метастазы
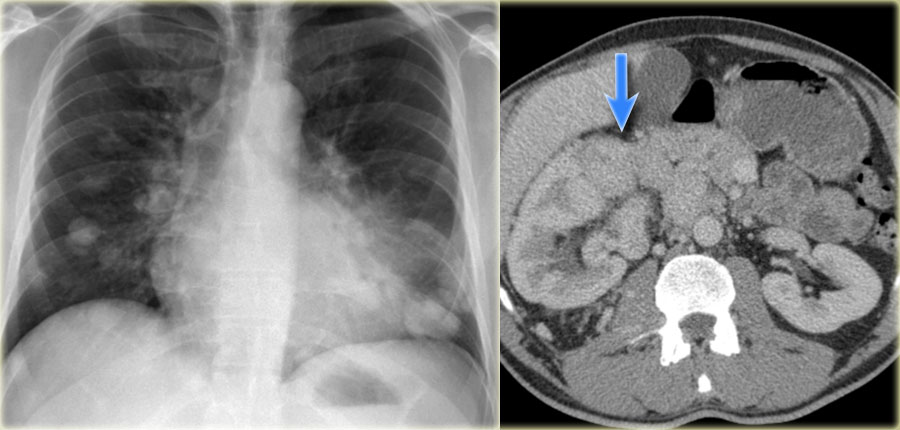
Метастазы являются частой причиной множественных очагов легких. Обычно очаги различные по размеру, с четкими контурами и чаще локализуются в нижних долях и субплевральной области легких. На КТВР множественные очаги обычно визуализируются, как очаги, локализующиеся произвольно не так, как при многих заболеваниях перилимфатически или центролобулярно. На снимках визуализируется почечно-клеточная карцинома, прорастающая в нижнюю полую вену и последующим распространением в легкие.
Ниже представлен другой пациент с метастазированием легкого. Первичная опухоль в языке.
Скопление мокроты.
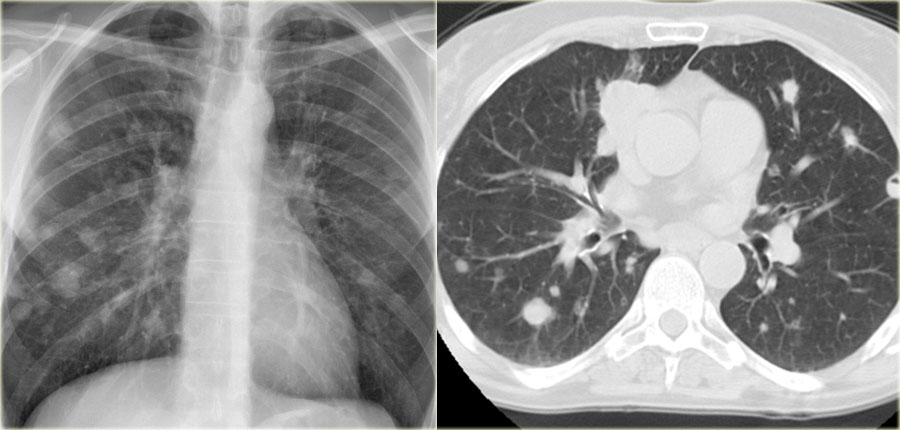
Скопление мокроты часто является причиной картины поражения легкого множественными очагами. Иногда очень сложно дифференцировать изменения характерные при скоплении мокроты и рак легкого. Скопление мокроты чаще всего наблюдается у пациентов с бронхоэктатической болезнью, муковисцидозом и аллергическим бронхолегочным аспергиллезом.
В ниже представленном случае на КТ визуализируются бронхоэктазы с скоплением мокроты.
Ниже представлен типичный случай.
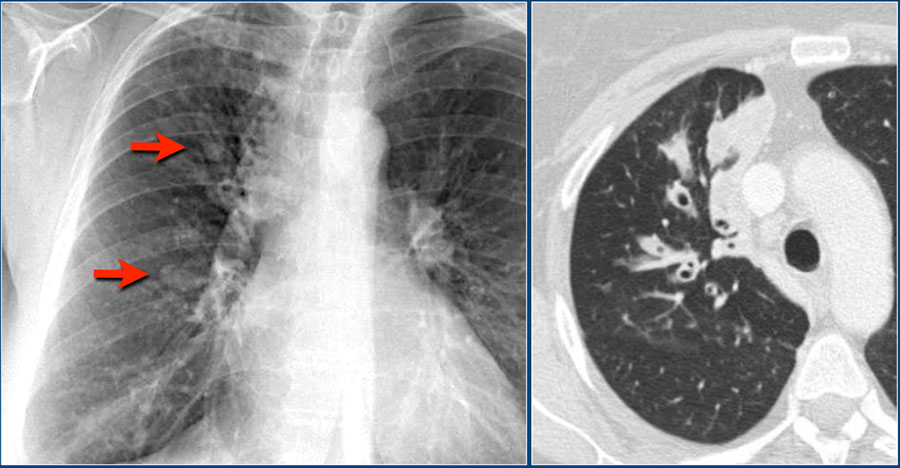
Бронхиальная атрезия
Бронхиальная атрезия — это врожденное заболевание бронхов, при котором визуализируется патологический бронх «забитый» слизью (красная стрелка) и гиперинфляция легкого (синяя стрелка).
Периферический рак легких
Онкология, прогрессирующая из бронхиол, а также из мелких бронхов, представляет собой периферический рак легких. Патология дает о себе знать лишь после того, как прорастает внутрь плевры и крупных бронхов. Данная причина объясняет высокую смертность от периферического рака.
Формы рассматриваемого заболевания
Опухолевые процессы в легких отличаются многообразием. Периферический рак легких имеет несколько видов. Кортико-плевральный вид является образованием овальной формы, растущим не одним узлом. Это новообразование врастает прямо в грудную клетку, после чего располагается в так называемом субплевральном пространстве. Образующаяся патология относится к плоскоклеточной разновидности рака. По своей структуре опухоль однородна; она имеет бугристую внутреннюю поверхность и плохо различимые контуры. Опухоль способна прорастать как в смежные ребра, так и в тела находящихся рядом грудных позвонков.
Так называемая полостная форма периферического рака легких характеризуется отсутствием симптомов. Ее выявляют на поздних этапах, когда патологические процессы стали необратимыми. Внутри легочных отделов формируются полостные образования, имеющие форму шара, бугристую наружную поверхность и плохо различимые контуры. Рост опухоли приводит к разрастанию образований с параллельным утолщением их стенок.
Онкология верхней доли левого легкого
У людей с таким видом рака на рентгеновских снимках ясно видны нечеткие контуры, неправильная форма образования и его неоднородная структура. Легочные корни расширены из-за воздействия сосудистых стволов. В большинстве случаев лимфоузлы сохраняют прежние размеры (в случае с онкологией нижней доли ситуация противоположна).
Что касается онкологии верхней доли правого легкого, то она во многом схожа с предыдущей патологией, однако ее диагностируют гораздо чаще. Образование узловой формы происходит в терминальных бронхиолах. Болезнь дает о себе знать после того, как прорастают мягкие легочные ткани. Рентгенографическое обследование позволяет рассмотреть образование, имеющее узловую форму, четкие контуры и бугристую поверхность. Иногда край опухоли содержит небольшое углубление. Наличие такого углубления свидетельствует о том, что внутрь узла вошел крупный сосуд.
Синдром распада и централизации опухоли
Когда болезнетворное образование достигает больших размеров, ухудшается легочное кровоснабжение, а это ведет к распаду опухоли. Распад осуществляется постепенно с формированием полостей внутри опухолевого узла. Из-за неравномерности происходящего процесса небольшие опухолевые массы остаются на стенках полости. Когда мелкие полости сливаются в одну, начинается этап крупного распада. В конце наступает фаза так называемого центрального распада. Благодаря обследованию можно выявить наличие полостного образования, имеющего толстые стенки; внутри него наблюдается горизонтальный уровень жидкости. Протекание описываемой патологии схоже с течением абсцесса. У человека повышается температура, отхаркивание становится гнойным (иногда в выделяемой слизи присутствует кровь).
Предпосылки патологии
Как правило, болезнь проявляется в результате канцерогенного влияния химических элементов на легочные ткани. Такое влияние может возникнуть из-за плохой экологии, вредных условий труда, курения. Генетическая предрасположенность к рассматриваемому виду рака по сей день не доказана.
Симптоматика описываемого отклонения

Ателектаз – формируется после прорастания образования внутрь бронха. Данное прорастание нарушает пневматизацию ткани легкого.
Синдром неврологических отклонений – прогрессирует при попадании метастаз в мозг. Для синдрома характерны признаки паралича диафрагмального, а также возвратного нерва.
Перифокальное воспаление – формируется в ситуациях, когда вокруг опухолевого узла образуется очаг пневмонии. Симптомы представлены гипертермией, кашлем с выделением мокроты.
Плевральный выпот – отклонение, которое не поддается лечению посредством плевральной пункции. Через определенное время после удаления, патология развивается снова.
Синдром Панкоста – проявляется в виде атрофии мышц верхних конечностей; часто присутствует боль в районе плечевого пояса. Прогрессирует при наличии верхушечной онкологии, поражающей нервы, а также сосуды плечевого пояса.
Так называемый синдром сдавления средостения – дает о себе знать затрудненным глотанием, болевыми ощущениями в районе грудной клетки.
Дифференциальное диагностирование
При точном выявлении рассматриваемой патологии колоссальное значение имеет бронхографическое, а также лучевое обследование. Благодаря таким процедурам можно не просто диагностировать наличие онкологии, но и определить ее форму. Если человек страдает от центрального рака, рентгеновские снимки покажут недостаточную вентиляцию легких, ателектаз ткани легкого, сужение центральных бронхов, аномальные размеры лимфоузлов средостения. Опухоль будет иметь плохо различимые контуры, а также неоднородную структуру. Рентгеновский снимок сможет показать полости распада с плохо различимыми контурами; кроме того, он позволит рассмотреть узел на фоне ткани легкого. Бронхографическое обследование обеспечит рассматривание множественных бронхиальных ампутаций; помимо этого, оно покажет сужение мелких бронхов.
Лечебный процесс
Хирургия
• удаление легочной доли (самая распространенная процедура);
• удаление опухоли – данный тип операции обычно делают людям пожилого возраста либо пациентам, имеющим сопутствующее заболевание, которое запрещает проводить обширное полостное оперативное вмешательство (из-за опасности для жизни);
• полное удаление легкого – подобное вмешательство осуществляется при 2-й и 3-й стадии развития рака;
• комбинированная операция – подразумевает удаление опухоли, а также пострадавших соседних органов и тканей.
Возможные осложнения
Как правило, осложнения при периферическом раке легких проявляются в виде легочных кровотечений, стеноза трахеи. Очень часто больной может мучиться от затрудненного глотания (это связано с тем, что опухоль проросла внутрь пищевода или же в трахею). Указанные типы осложнений свойственны для 4-й стадии периферического рака наиболее часто их вызывает происходящий распад опухоли.
Для подбора эффективного метода лечения вы можете обратиться за
— методы инновационной терапии;
— возможности участия в экспериментальной терапии;
— как получить квоту на бесплатное лечение в онкоцентр;
— организационные вопросы.
После консультации пациенту назначается день и время прибытия на лечение, отделение терапии, по возможности назначается лечащий доктор.
Что означает узловые образования в легких
А.Л. Богуш, С.А. Хоружик, 2010
Объединенный институт проблем информатики Национальной академии наук Беларуси, Беларусь, Минск
Реферат. В статье рассматриваются принципы и методы компьютер-ассистированной диагностики легочных узловых образований. Анализ опыта применения ЭВМ для дифференциальной диагностики легочных узловых образований свидетельствует о том, что различные системы программного обеспечения могут успешно применяться для диагностических систем, основанных как на рентгенографии и компьютерной томографии, так и на электронной позитронной и магнитно-резонансной томографии. В такой роли ЭВМ может послужить как полезный инструмент для практикующего врача-радиолога, который ежедневно сталкивается с нагрузкой рутинной диагностической работы. Кроме того, авторы приводят иллюстрации из личного опыта и работы Научно-исследовательского института онкологии г. Минска.
Ключевые слова: рак легкого, узловое образование, программное обеспечение для медицины, системы поддержки диагностических решений.
Рак легкого является наиболее распространенной причиной смерти, вызванной онкологическими заболеваниями у женщин и у мужчин на всей планете [2]. В 2004 г. он явился причиной 160 440 смертей в США. В 2006 г. в этой стране рак легкого повлек 158 000 смертей — больше, чем злокачественные опухоли кишечника, груди и простаты вместе взятые [12]. В Европе ежегодно от рака легкого умирает 330 000 человек [57]. В Великобритании эта цифра превышает 38 000, поэтому она занимает лидирующее место среди стран Европы. В мире рак легких является причиной 26% смертей мужского населения и 17% — женского.
Сравнительно недавно (2004—2008) был опубликован ряд статей на тему обнаружения узловых образований в легких. Профессор Kunio Doi (2007) представил обширный обзор компьютеризированной диагностики на основе анализа изображений. Данная работа основана на обнаружении узловых образований в легком на рентгенограммах, низкодозовой компьютерной томографии (КТ), на КТ с высокой разрешающей способностью, дифференциальной диагностике этих узлов, количественном анализе диффузных заболеваний легкого. В частности, методы компьютеризированной диагностики, такие как искусственные нейронные сети, линейный дискриминантный анализ, морфологические и трехмерные селективные фильтры улучшения качества изображений (enhancement filters) описаны в контексте их практической применимости. Rafael Weimker (2005) из Научно-исследовательской лаборатории Philips (г. Гамбург) представил краткий обзор алгоритмов, разработанных для диагностики узловых образований в легких, подчеркивая потенциальные области их применения для раннего обнаружения рака и диагностики образований, основанной на морфологии и последовательных изменениях объема. Он указал, что технические усовершенствования пространственного и временного разрешения КТ грудной клетки и методики формирования изображений легочных узловых образований смогут обеспечить хорошую основу для раннего обнаружения рака, а также уменьшения количества выполняемых биопсий. Также в его статье детально излагаются принципы обнаружения узлов легкого с применением волюмометрии (метода, основанного на измерениях объема узла) [17].
Sluimer, Prokop и van Ginneken (2005—2006) выполнили обширное исследование в области компьютерного анализа изображений компьютерной томографии грудной клетки и процесса сегментации легкого [53, 54, 59].
Консорциум-База данных изображений патологии легкого и его деятельность сегодня
Для стимулирования прогресса в области компьютеризированной диагностики узловых образований в легких посредством КТ Национальный институт рака США организовал корпоративное мероприятие, известное как консорциум-База данных изображений патологии легкого (Lung Image Database Consortium — LIDC). Консорциум состоит из пяти академических институтов США, деятельность которых направлена на разработку банка диагностических изображений. Этот банк данных разрабатывается для использования в качестве международного источника для развития, обучения и оценки методов компьютеризированной диагностики для обнаружения узловых образований в легком на КТ-изображениях [5].
В последнее время были проведены несколько исследований, описывающих клиническое применение систем для обнаружения узловых образований в легких, и этот объем научной работы позволил выяснить ряд фактов и идей. Согласно Awai и соавт. (2006), использование систем компьютеризированной диагностики значительно (p=0,009) улучшило диагностическую работу радиологов в плане оценки злокачественности узловых образований в легких [6]. В исследовании Yuan и соавт. (2006) использована система компьютеризированной диагностики, которая обнаружила 72,6% истинных узлов, а также узловые образования у 6 (4%) пациентов, которые не смогли распознать радиологи, что изменило протокол дальнейшего лечения этих пациентов. В этом исследовании для идентификации всех узловых образований был необходим комбинированный просмотр низкодозовых изображений КТ и радиологом, и системой компьютерной диагностики [65]. В работе Аbe и соавт. (2005) показано, что система компьютеризированной диагностики не смогла идентифицировать 17 узловых образований (22,7%) у 75 обследуемых, так как все 17 составляли менее 6 мм в диаметре [1]. В исследовании Kasai и соавт. (2008) показано, что диагностическая точность обнаружения переломов позвоночника и узлов в легких на изображениях грудной клетки улучшилась при использовании системы компьютеризированной диагностики [29]. По данным Li и соавт. (2008), система компьютеризированной диагностики имела общую чувствительность 35%, определяя 12 из 34 раковых образований, идентифицируя 7 (30%) из 23 очень малозаметных и 5 (45%) из 11 относительно очевидных пропущенных радиологом раковых образований (p=0,21). Также она обнаружила 2 (25%) из 8 пропущенных непрогрессирующих и 10 (38%) из 26 пропущенных прогрессирующих раковых образований p=0,33) [34]. По данным Tao и соавт. (2009), процент автоматически выявленных узловых образований в легком при скрининге мультидетекторной КТ был высоким (92,7%) и не был подвержен зависимости от размеров узла, хотя немного снижался, когда узловые образования находились cубплеврально [58].
В исследовании проспективного сравнения проекции максимальной интенсивности и объемной визуализации данных мультидетекторной КТ для обнаружения мелких внутриузловых образований в легком исследователи сделали вывод о том, что метод объемной визуализации лучше, чем метод проекции максимальной интенсивности для обнаружения мелких солидных внутриузловых образований в легких (Peloscheck et al., 2007) [43].
Массовое обследование населения (скрининг) с целью выявления лиц, больных раком легкого
Одной из проблем, касающихся проведения скрининга для ранней диагностики рака легкого, является вероятность непредсказуемого, потенциально вредного влияния ложноположительных результатов исследования и сложности преодоления этого явления. В течение многих лет рак легкого выявлялся и диагностировался клинически или при рентгенографии легкого. С конца 1990 г. появились сообщения об эффективности КТ как метода улучшения выявления и характеризации как доброкачественных, так и злокачественных узловых образований в легких. В исследовательских работах скрининг рака легкого осуществляется с применением низкодозовых КТ-исследований, которые в основном определяются как методики сканирования, использующие менее 100 мАс. При этом имеется ряд методологических затруднений, касающихся оптимального практического применения низкодозового скрининга (например, выбор силы тока рентгеновской трубки, величины шага сканирования, толщины среза). Стремление уменьшить влияние артефактов движения при сканировании и улучшить пространственное разрешение путем быстрого формирования изображений с более тонкими срезами привело к прогрессу в технологии КТ, в частности к разработке мультидетекторных сканеров [8, 15, 20, 28, 57].
Ожидается, что скрининг рака легкого может в итоге сделать возможным раннее обнаружение рака легкого и улучшить исход заболевания. Однако целесообразность скрининга вне протоколов научных исследований является на сегодняшний день противоречивой. Ни одно из крупных учреждений здравоохранения такой скрининг не рекомендует.
Основной целью процесса сегментации является разделение изображения на однородные области на основе одного или более свойств или характеристик. Под однородностью может пониматься то, что пиксели имеют близкие значения интенсивности (уровень серого), формируют текстуру, линию, образуют некоторую геометрическую форму и т.д. Сегментация является важным инструментом обработки изображения. Широкое распространение получили методы сегментации, оптимизированные для работы со специфическими модальностями медицинских изображений, такими как изображения магнитно-резонансной томографии, компьютерной томографии [45, 55].
Сегментация — это этап, на котором может выполняться обширный набор операций для выделения интересующих исследователя или врача структур и их отделения от окружающих тканей. Во многих случаях техника сегментации определяет результат анализа в целом, так как измерения характеристик объектов изображений и другие шаги обработки изображения основываются на выделенных в процессе сегментации областях. Алгоритмы сегментации используют информацию о вариации интенсивностей областей изображения. К ним относятся пороговая сегментация, рост областей, деформируемые шаблоны и методы распознавания образов, такие как нейронные сети, нечеткая кластеризация и ряд других [9].
Например, в работе Awai и соавт. (2006) представлен алгоритм сегментации КТ-изображения из трех шагов по традиционной схеме:
1. Интерполяция данных изображения таким образом, что размеры пикселей вдоль осей x, y и z становятся изотропными. Эта предварительная обработка необходима для сегментации узла с гладкими границами и для точного вычисления морфологических свойств легочного узла.
3. Удаление структур, касательных к узлу, таких как сосуды или стенки грудной клетки. Удаление осуществляется с использованием нескольких методик обработки изображений, таких как снейки (деформируемые контуры) и математическая морфология. Например, сосуды вокруг узла могут удаляться при помощи операций математической морфологии, таких как геодезическая эрозия и дилатация. В первую очередь выделяется очаг поражения в пределах области интереса в соответствии с границами КГ-числа, а затем край очага заполняется структурными элементами почти такого же диаметра, как сосуды, прилегающие к узлу. Последним этапом является расширение области патологического очага таким образом, чтобы освободить его крайнюю часть от сосудов [7].
Wang и соавт. (2009) в одной из своих работ сообщили об опыте успешного применения новейшего алгоритма сегментации, который основывается на двух методиках: 1) трехмерная расширенная модель динамического программирования с новоопределенной функцией внутренних затрат на основе информации о расстояниях между прилегающими срезами, позволяющей параметрам адаптироваться для каждого среза и 2) мультинаправленная методика слияния, которая осуществляет использование комплементарных отношений как одно из направлений для улучшения точности конечной сегментации [61].
Определение легочного узла (узлового образования)
Легочные узловые образования (узлы) — это сферические радиографические затемнения (непрозрачности) размерами не более 30 мм. Узловые образования в легких широко распространены в клинической практике и представляют проблему для диагностики и ведения пациентов, особенно мелкие, субсантиметровые (т.е. меньше сантиметра) узелки. Идентификация злокачественных узлов важна для обнаружения потенциально излечимой формы рака легкого. Процедура ведения пациентов с выявленными легочными узловыми образованиями происходит по следующей схеме: 1) обследование на предмет оценки вероятности наличия злокачественной опухоли; 2) формирование диагностических изображений с целью лучшей характеризации патологического очага; 3) оценка рисков, ассоциированных с различными альтернативными вариантами лечения; 4) принятие во внимание предпочтений пациентов, касающихся лечения [19]. Одиночный (солитарный) легочной узел выявляется на 0,09—0,20% всех рентгенограмм грудной клетки. Установлено, что 150 000 таких узлов диагностируется ежегодно в США. Частота бронхогенной карциномы как причины одиночных узлов увеличивается, особенно у пожилых людей. Частота рака у пациентов с одиночными легочными узлами колеблется от 10 до 70%. Инфекционные гранулемы составляют приблизительно 80% доброкачественной патологии, а гамартомы — около 10%. Кальцификация внутри узла, как правило, указывает на то, что это доброкачественный патологический очаг (рис. 1) [33, 41]. Одним из наиболее значимых индикаторов злокачественности узла является его рост. Дифференциальный диагноз одиночного узла обширный, но его радиологическая оценка преимущественно направлена на поиск отличий между доброкачественными узлами, которые не требуют дальнейшего лечения, и злокачественными узлами, требующими лечения. Преобладающее количество одиночных узловых образований в легких распознается радиографически как доброкачественные. Раньше считалось, что у пациентов моложе 30 лет распространенность бронхогенной карциномы настолько мала, что ведение пациента с легочным узлом заключается только в повторной рентгенографии без других методов диагностики до тех пор, пока у пациента не будет выявлена экстраторакальная первичная злокачественная опухоль [62]. Приблизительно 50% неопределенных легочных узловых образований, которые подвергаются операции для диагностических целей, оказываются доброкачественными [56].
Наиболее частым клиническим проявлением рака легкого является одиночный легочной узел менее 3 см в диаметре, либо масса в легком более 3 см в диаметре. Следует подчеркнуть, что по определению непрозрачность более 3 см — это масса (объемное образование), а не узел [19]. Злокачественные опухоли периферической локализации обычно проявляются как одиночное некальцифицированное патологическое образование с наличием непрозрачности по типу матового стекла либо без нее [34]. Частота обнаружения некальцифи-цированных узловых образований в легких по данным первичного низкодозового КТ в различных исследованиях варьируется от 19 до 69% [10].
Рак легкого, который не определили на низкодо-зовой КТ, крайне сложно обнаружить и другими методами. Основными причинами этого явления являются сопутствующие заболевания и специфическая (периферическая) локализация злокачественных узловых образований в легких [4, 11, 18, 35, 37, 47, 64].
Таким образом, должны быть разработаны эффективные алгоритмы, обеспечивающие точный диагноз некальцифицированных узлов, обнаруживаемых при скрининге рака легкого посредством низкодозовой КТ. До сих пор определение вероятности наличия рака у пациентов с одиночными легочными узлами остается неточной наукой [41].
Свойства изображений узловых образований в легких
Для отделения истинных узловых образований от ложнопозитивных оцениваются различные свойства каждого потенциального узла. Эти свойства включают его объем, периметр, средний диаметр, максимальный диаметр, диаметр, перпендикулярный к максимальному диаметру, расстояние между потенциальным узлом и стенкой грудной клетки. Имеются сообщения о применении искусственных нейронных сетей для определения вероятности того, является ли патологическое образование на самом деле злокачественным узлом или нет на основании характеристик изображения [6, 7]. Как правило, рак легкого диагностируется у пациентов, у которых выявляются узловые образования в легких более 5 мм в диаметре. Этот факт обосновывает целесообразность обнаружения узловых образований от 5 мм в диаметре и более с целью снижения передиагностики, которая влечет неоправданные затраты времени и средств на обследования и лечение [10, 36]. Хотя несколько исследований свидетельствуют о том, что размер узлов в легких и прогноз злокачественности не обязательно взаимосвязаны, результаты работы Sobue и соавт. (2002) указывают на то, что более мелкие злокачественные опухоли легких ассоциируются с лучшими показателями выживаемости. Согласно результатам этого исследования, пятилетняя выживаемость составила почти 100% для пациентов с узлами размерами 9 мм и менее. Существует необходимость дальнейших исследований для определения подходящего минимального размера узла [6, 7].
Обнаружение узлов с использованием компьютеров
Целью систем компьютеризированной диагностики при классификации узловых образований в легких является предоставление информации о вероятности наличия злокачественной опухоли на снимке. Программное обеспечение выполняет функцию «второго мнения» с целью предоставления помощи радиологам при принятии решений. При анализе также учитываются такие характеристики контура узла, как форма и размер, распределение значений пикселей внутри и снаружи узла, распределение краевых компонентов изображения узла [14].
Существует необходимость в стандартизации методов обнаружения узловых образований и разработке четких критериев поиска. Только 2,5—11,6% выявленных некальцифицированных узлов оказываются раком легкого, а скрининг при помощи низкодозового КТ приводит к большому количеству ложнопозитив-ных результатов [43].
Волюмометрический анализ (определение объема узла)
Сегодня в мире наблюдается широко распространенный интерес к волюмометрическому анализу узловых образований как в медицине, так и в других научных сферах. Стабильность узла является важным предсказательным фактором его доброкачественности. Принцип определения степени роста узла, выраженный как время удвоения (объема), был введен приблизительно 50 лет назад. В этих ранних исследованиях время удвоения определялось на основе ручной оценки диаметра узла на рентгенограмме грудной клетки. Этот метод определения степени роста стал de facto стандартом для оценки патологических очагов, которые выявляются на рентгенограммах и подозреваются как злокачественные. С развитием КТ стал применяться похожий подход: в КТ-срезе, содержащим наибольший по размеру срез узла, производятся ручные и компьютеризированные измерения размеров узла.
Волюмометрия легочного узла применяется как для диагностики самого узла, так и для мониторинга ответа опухоли на лечение. Точность измерения объема зависит от ряда факторов, включая параметры формирования и реконструкции изображения, характеристики узла, функции алгоритмов сегментации узла и определения объема. Понимание и определение источников ошибки волюмометрических измерений при оценке объемных узловых образований в легких на КТ может быть первым шагом в направлении развития методов минимизации этой ошибки и улучшения системы волюмометрии для проведения точного учета любых других ошибок [17].
Компьютерная томография для обнаружения узловых образований в легких
Уровень обнаруженных узлов при скрининге рака легкого с помощью низкодозовой КТ от 2,6 до 10 раз выше, чем при применении рентгенографии грудной клетки. Также установлено, что рак I стадии составляет 56—93% всех раков легкого, выявляемых при использовании низкодозового КТ. Эти данные отражают тот факт, что данная модальность может помочь выявлять рак легкого на более ранних стадиях развития, чем может рентгенограмма грудной клетки. В ретроспективном исследовании первичных ежегодных исследований Swensen и соавт. (2002) [56] выяснили, что узловые образования не обнаруживаются у 26% пациентов. Существует несколько методов для того, чтобы помочь избежать пропуска легочного узла, такие как независимое прочтение снимка двумя и более радиологами или применение системы компьютеризированной диагностики для обнаружения узловых образований в легких. В исследовании, проведенном в клинике Мейо, почти 70% добровольцев имели некальцифицированные легочные узловые образования. Только малая часть этих пациентов нуждалась в дальнейших инвазивных исследованиях, в том числе в резекции доброкачественной патологии у восьми больных. В исследовании Международной программы ранней диагностики рака (МПРДР) при первичном скрининге только у 23% добровольцев были обнаружены некальцифицированнные узловые образования, требующие дальнейшего обследования. Причины этих различий имеют двоякую природу. В исследовании клиники Мейо, которое началось позже, чем МПРДР, применялся четырехсрезовый КТ-сканер, который более чувствителен, чем односрезовый, применявшийся во втором исследовании. В исследовании МПРДР в течение 12 лет подвергли скринингу 31 567 человек, которые находились в группе риска развития рака, но не имели симптомов. Затем было выполнено 27 456 повторных контрольных КТ-обследований. 484 пациентам был установлен диагноз рака легкого, у 85% из которых регистрировалась I клиническая стадия. Десятилетняя выживаемость тех пациентов, у которых был установлен диагноз рака легкого, составила 80%, а для пациентов с I стадией рака — 88%. Ученые пришли к выводу, что КТ-скрининг может выявить потенциально излечимый рак легкого.
Тонкосрезовая КТ была рекомендована как следующий шаг обследования пациентов, когда некаль-цифицированный узел был обнаружен при низкодо-зовом КТ-сканировании. Однако в настоящее время не существует четких диагностических критериев для идентификации злокачественных узлов, обнаруженных при использовании тонкосрезовой КТ, и в большинстве случаев качество интерпретации результатов изображений тонкосрезовой КТ опирается на знание и опыт радиолога, который выполняет интерпретацию. На изображениях тонкосрезовой КТ в случаях, если узловые образования плохо видны на соседних срезах, их трехмерные свойства не могут быть адекватно характеризованы. В результате дискриминационная способность классификатора узла существенно снижается. Нехватка связности между срезами наряду с усреднением объема объекта приводит к высокой частоте ложноположительных результатов. Например, кровеносные сосуды или стенки бронхов, которые были фрагментированы в результате усреднения объема, могут быть классифицированы как мелкие узловые образования. Такую неправильную классификацию можно было бы избежать, если бы трехмерные свойства объектов группы с подозрением на наличие легочного узла на смежных срезах были характеризованы достаточно хорошо.
Для улучшения работы систем компьютеризированной диагностики некоторые из трехмерных характеристик узловых образований в легких могут быть получены при помощи взаимоперекрывающихся изображений с небольшим интервалом реконструкции [30].
КТ с одним рядом детекторов и мультидетекторная КТ
В случае использования КТ-сканера с одним рядом детекторов (спиральный компьютерный томограф) срез на изображении КТ грудной клетки обычно получается 6—10-миллиметровой толщины. Формирование при помощи такого аппарата тонкосрезовых изображений (с толщиной среза 1—2 мм) целой грудной клетки непрактично, так как это требует многократных смежных спиральных сканирований с задержкой пациентом дыхания для покрытия грудной клетки целиком. Мультидетекторная КТ, обладая высокой скоростью сканирования и хорошим пространственным разрешением, обычно позволяет формировать тонкосрезовые изображения всей грудной клетки за менее чем 10 с. Такое усовершенствование пространственного и временного разрешения увеличивает чувствительность обнаружения мелких легочных узлов. В мультидетекторной КТ за один оборот рентгеновской трубки вокруг пациента формируется более одного среза, обычно от 4 до 64 в зависимости от числа рядов детекторов. Более того, за счет сканирования с тонкой коллимацией можно реконструировать более тонкие срезы, чем при использовании спиральной КТ. Главный недостаток тонкосрезового КТ-сканера со срезами или маленькими интервалами реконструкции состоит в том, что объем пакетов данных изображения является большим. Вследствие этого требуется значительное количество времени для интерпретации таких изображений. Поэтому на практике радиологи обычно преднамеренно отбирают из архива КТ-изображения и рассматривают их с 3—5-миллиметровыми толщинами срезов (такая толщина больше, чем у изображений, сформированных при помощи мультидетекторной КТ) [30].
Обнаружение легочных узлов с помощью позитронной эмиссионной томографии (ПЭТ)
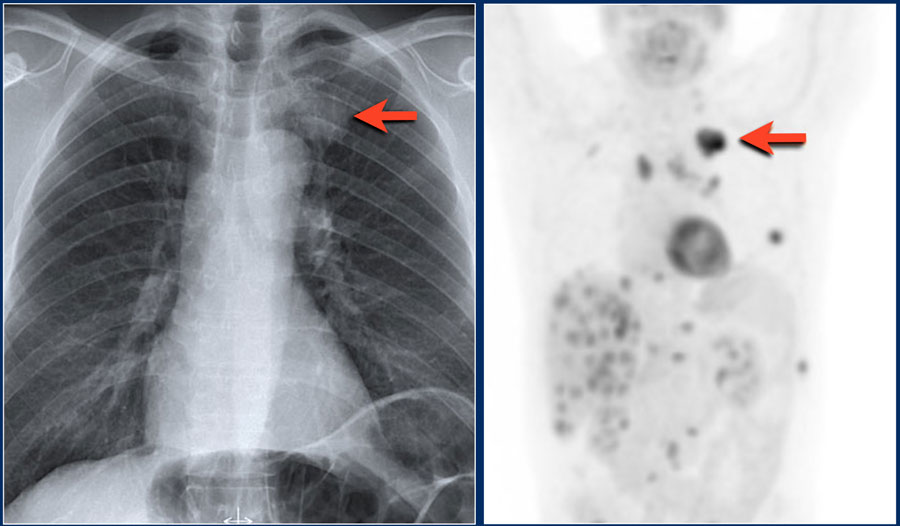
С внедрением КТ-скрининга рака легкого и увеличением частоты обнаружения узловых образований в легких при помощи изображений КТ возникла необходимость в малоинвазивных методах обнаружения новообразований. Позитронная эмиссионная томография (ПЭТ) FDG (2-deoxy-2-flourine 18-fluoro-D-glucose) по сравнению с КТ является более чувствительным (чувствительность 92—96%) и точным (специфичность 78—96%) методом обнаружения злокачественных узловых образований в легких размерами более 1 см в диаметре. Несмотря на преимущества данного метода для обнаружения неоплазий, встречаются опухоли, которые не обнаруживаются и с помощью ПЭТ FDG. Такие опухоли, как бронхоальвеолярная карцинома и другие хорошо дифференцируемые при помощи КТ аденокарциномы, часто определяются на ПЭТ FDG как ложноотрицательные. FDG также накапливается воспалительными и инфекционными процессами, поэтому может быть распознана как неоплазия.
Более новые исследования показали, что FLT (3-deoxy-3-flourine 18-fluorothymidine) является полезным биомаркером для оценки быстрого увеличения клеточного роста опухоли. Предварительные исследования показали, что использование FLT ПЭТ может быть более полезным, чем ПЭТ FDG для различения доброкачественных узлов. Применение системы компьютеризированной диагностики для анализа изображений ПЭТ и КТ одновременно дало лучшие показатели, чем для каждой модальности изображений по отдельности [39].
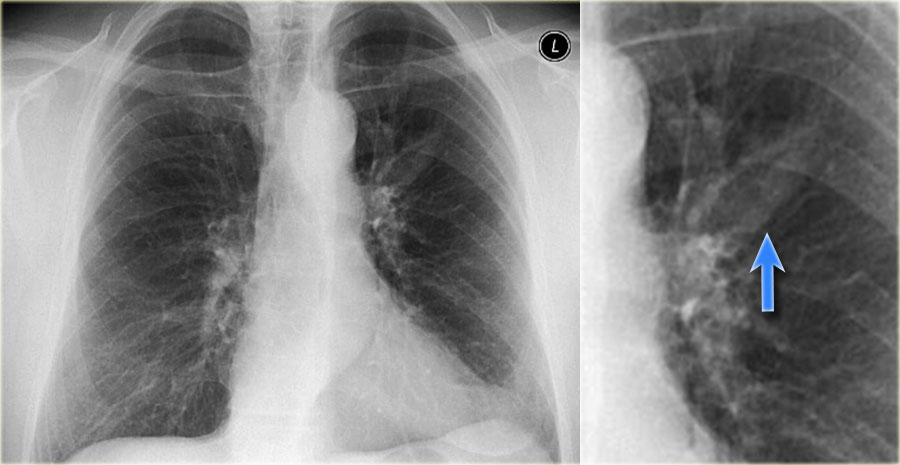
ПЭТ может выполняться выборочно для характери-зации одиночных узлов, которые получили неопределенную оценку на динамической спиральной КТ [26] (рис. 2).
Магнитно-резонансная томография (МРТ) для обнаружения легочных узлов
МРТ является альтернативным методом диагностики заболеваний легкого, в особенности для обнаружения злокачественных узловых образований в легком на основе анализа изображения. Недавний опыт применения МРТ указывает на его потенциал для обнаружения и характеристики узловых образований в легком, к тому же без воздействия ионизирующей радиации. За последние годы широкое внедрение метода привело к увеличению интереса к определению показаний для МРТ легкого (например, в педиатрической радиологии) [3]. Cуществуют противоречия, касающиеся эффективности МРТ по сравнению с КТ. Определено, что МРТ — это надежный метод для обнаружения узлов размерами больше 4—5 мм [51, 52, 60]. Считается, что визуализация узловых образований в легком посредством применения МРТ играет меньшую роль в сравнении с рентгеновской компьютерной томографией [46]. Хотя МРТ считается второстепенным диагностическим методом (КТ — первостепенный) для оценки краевых и внутренних свойств узловых образований, она может предоставить дальнейшую информацию для различения между злокачественным узлом и туберкулемой [44]. МРТ — это полезный диагностический инструмент, когда на КТ-изображении отдельного легочного узла не выявляется ни жира, ни кальцификации, а для обнаружения типичных структур, подобных расщелине в легочной гамартроме, может предоставить надежную информацию для диагноза [42]. Динамическая МРТ может играть более специфическую и/или точную роль для диагностики и лечения узлов легкого по сравнению с динамической мультидетекторной КТ и совмещенной ПЭТ/КТ [40]. В исследовании Schaefer и соавт. (2006), несмотря на различия в морфологических свойствах узловых образований, не определялось значительной разницы в точности между МРТ и КТ при поиске различий между злокачественным одиночным узлом и доброкачественным на основе морфологических характеристик [50].
Результаты нескольких исследований, в которых метод МРТ использовался для оценки легочных заболеваний, указывают на то, что кинетические индексы и морфологические параметры динамической МРТ полезны для нахождения различий между злокачественными и доброкачественными патологическими образованиями. Проблема дифференциации доброкачественных и злокачественных патологических объектов остается неразрешенной, хотя МРТ и КТ могут сравнительно надежно находить разницу между доброкачественными гамартромами и злокачественными очагами. Результаты, полученные на динамической МРТ (параметры усиления и контуры кривых), могут оказаться полезными для оценки ангиогенеза опухоли (количества микрососудов и экспрессии фактора роста эндотелия сосудов), интерстиции опухоли и для определения разницы между доброкачественными и злокачественными объектами, для предсказания развития метастазов в лимфатические узловые образования, а также для прогноза исхода лечения пациентов с периферическими легочными карциномами.
Динамическая МРТ полезна для дифференциации злокачественных одиночных узловых образований в легком от доброкачественных (особенно туберкулем и гамартром). Тем не менее с ее помощью трудно различить активную инфекцию с другими причинами патологического очага в легком [16].
Итогом анализа опыта применения различных методов лучевой диагностики для ведения пациентов с вновь обнаруженными легочными узловыми образованиями являются методические рекомендации, применяющиеся в медицинской практике США и в настоящее время [24].
Практические рекомендации для лечения пациентов с впервые обнаруженными легочными узловыми образованиями
Обнаруженное одиночное узловое образование в легком с доброкачественной центральной кальцификацией не требует дальнейших диагностических мероприятий.
Пациентам с впервые выявленными узловыми легочными образованиями должна выполняться спиральная контрастная компьютерная томография грудной клетки.
После факта выявления одиночного узлового образования необходимо исследовать серию рентгеновских снимков, выполненных до этого момента.
Магнитно-резонансная томография не показана для обнаружения одиночных узловых образований.
Позитронная эмиссионная томография не показана для легочных узловых образований с размерами менее 1 см.
Лечение и дальнейшее обследование
Удаление лимфатических узлов должно осуществляться при выполнении резекций легкого любого типа.
Если не представляется возможным выполнить клиновидную резекцию, диагностическая лобэктомия является приемлемой альтернативой.
Одиночное легочное образование, которое не изменяется по данным контрольных обследований в течение двух лет, не требует дальнейших диагностических мероприятий.
ПЭТ-сканирование грудной клетки с 18-флюор-деоксиглюкозой может назначаться для выполнения пациентам, которые являются кандидатами для хирургического лечения и у которых компьютерная томография грудной клетки показала негативные результаты.
Альтернативой хирургическому вмешательству является чрескожная трансторакальная аспирация, осуществляемая иглой, или трансбронхиальная биопсия для пациентов, которые отказываются от оперативного лечения.
Пациенты, подверженные высокому оперативному риску, могут являться подходящими кандидатами для выполнения чрескожной трансторакальной аспирации, осуществляемой с помощью иглы.
Клиновидная резекция с последующим удалением доли легкого является адекватным методом лечения, когда имеется заключение патолога о наличии злокачественного образования.
Клиновидная резекция, или удаление сегмента легкого, может являться адекватным методом лечения для пациентов с нечеткими, маргинальными показаниями для выполнения более обширной операции.
При отсутствии диагноза на основании гистологического исследования рекомендуется дальнейшее контрольное обследование путем выполнения рентгенограмм грудной клетки и компьютерной томографии грудной клетки (по месяцам 3, 6, 12, 24).
Пациентам с маргинальными показаниями для выполнения операции, у которых отмечаются негативные результаты КТ-сканирования, должно выполняться КТ по меньшей мере с интервалом в 3 месяца.
Пациентам, являющимся кандидатами для выполнения хирургического вмешательства, чрескожная трансторакальная аспирация не выполняется.
В заключение подчеркнем, что данный обзор литературы на тему «Компьютер-ассистированная диагностика узловых образований легких» показывает, что в мире накоплен большой опыт применения программного обеспечения для раннего обнаружения злокачественных патологических очагов в легких с целью своевременного эффективного лечения рака легкого. Неразрешенными вопросами рассматриваемой темы являются пути улучшения чувствительности методов анализа изображения, расширение спектра дифференциальной диагностики, повышение надежности эксплуатации программного обеспечения, проведение клинических исследований по применению схем ЭВМ-диагностики по правилам доказательной медицины с целью достоверного выяснения эффективности, преимуществ и недостатков диагностических стратегий и для широкого внедрения этих новшеств современной медицины, цель которых — увеличение срока жизни пациентов и улучшение ее качества.
1. Abe, Y. A computer-aided diagnosis (CAD) system in lung cancer screening with computed tomography / Y. Abe, K. Hanai, M. Nakano [et al.] // Anticancer Res. — 2005. — Vol. 25, № 1B. — P.483—488.
2. Aberle, D.R. Imaging and Cancer: Research Strategy of the American College of Radiology Imaging Network / D.R. Aberle, C. Chiles, C. Gatsonis [et al.] // Radiology. — 2005. — Vol. 235, № 3. — P.741—751.
3. Abolmaali, N.D. Modern diagnosis of lung nodules / N.D. Abolmaali, T.J. Vogl // Radiologe. — 2004. — Vol. 44, № 5. — P.472—483.
4. Arimura, H. Computerized scheme for automated detection of lung nodules in low-dose computed tomography images for lung cancer screening / H. Arimura, S. Katsuragawa, K. Suzuki [et al.] // Acad. Radiol. — 2004. — Vol. 11, № 6. — P.617—629.
5. Armato III, S.G. Lung Image Database Consortium: Developing a Resource for the Medical Imaging Research Community / S.G. Armato III, G. McLennan, M.F. McNitt-Gray [et al.] // Radiology. — 2004. — Vol. 232, № 3. — P.739—748.
6. Awai,K. Pulmonary Nodules at Chest CT: Effect of Computer-aided Diagnosis on Radiologists’ Detection Performance / K. Awai, K. Murao, A. Ozawa [et al.] // Radiology. — 2004. — Vol. 230, № 2. — P.347—352.
7. Awai, K. Pulmonary Nodules: Estimation of Malignancy at Thin-Section Helical CT-Effect of Computer-aided Diagnosis on Performance of Radiologists / K. Awai, K. Murao, A.Ozawa [et al.] // Radiology. — 2006. — Vol. 239, № 1. — P.276—284.
8. Azzoli, C.G. Lung cancer / Azzoli C.G. — Jones and Bartlett, 2006. — P. VIII, 135 p.
9. Bankman, I.N. Handbook of medical imaging [electronic resource]: processing and analysis / I.N. Bankman, P. Elsevier Science. — Academic Press, 2000. — P. XVI, 893 p.
10. Bastarrika, G. Early Lung Cancer Detection Using Spiral Computed Tomography and Positron Emission Tomography / G. Bastarrika, M.J. Garcia-Velloso, M.D. Lozano [et al.] //
Am. J. Respir. Crit. Care Med. — 2005. — Vol. 171, № 12. — P.1378—1383.
11. Beigelman-Aubry, C. Computer-Aided Detection of Solid Lung Nodules on Follow-Up MDCT Screening: Evaluation of Detection, Tracking, and Reading Time / C. Beigelman-Aubry, P. Raffy, W. Yang [et al.] // Am. J. Roentgenol. — 2007. — Vol. 189, № 4. — P.948—955.
12. Collins, L.G. Lung cancer: diagnosis and management / L.G. Collins, C. Haines, R. Perkel, R.E. Enck // Am. Fam. Physician. — 2007. — Vol. 75, № 1. — P.56—63.
13. Cronin, P. Solitary pulmonary nodules and masses: a meta-analysis of the diagnostic utility of alternative imaging tests / P. Cronin, B.A. Dwamena, A.M. Kelly [et al.] // Eur. Radiol. — 2008. — Vol. 18, № 9. — P.1840—1856.
14. Doi, K. Computer-aided diagnosis in medical imaging: historical review, current status and future potential / K. Doi // Comput. Med. Imaging. Graph. — 2007. — Vol. 31, № 4—5. — P.198—211.
15. Field, J.K. The Liverpool Lung Project: a molecular epidemiological study of early lung cancer detection / J.K. Field, J.H. Youngson // Eur. Respir. J. — 2002. — Vol. 20, № 2. — P.464—479.
16. Fujimoto, K. Usefulness of contrast-enhanced magnetic resonance imaging for evaluating solitary pulmonary nodules / K. Fujimoto // Cancer Imaging. — 2008. — Vol. 8. — P.36—44.
17. Gilbert, F.J. Computer-aided diagnosis / F.J. Gilbert, H. Lemke // Br. J. Radiol. — 2005. — Vol. 78, suppl 1. — P.S1—S2.
18. Goo, J.M. Automated lung nodule detection at low-dose CT: preliminary experience / J.M. Goo, J.W. Lee, H.J. Lee [et al.] // Korean. J. Radiol. — 2003. — Vol. 4, № 4. — P.211—216.
19. Gould, M.K. Evaluation of Patients With Pulmonary Nodules: When Is It Lung Cancer?: ACCP Evidence-Based Clinical Practice Guidelines (2nd Edition) / M.K. Gould, J. Fletcher, M.D. Iannettoni [et al.] // Chest. — 2007. — Vol. 132, № 3. —P.108S—130S.
20. Hamilton, W. Diagnosis of lung cancer in primary care: astructured review / W. Hamilton, D. Sharp // Fam. Pract. — 2004. — Vol. 21, № 6. — P.605—611.
21. Hansen, H.H. European Society for Medical Oncology. Textbook of lung cancer. Informa Healthcare / H.H. Hansen. — North and South America by Taylor & Francis, 2008. — P. XVI, 342 p.; 344 p. of plates.
22. Hendee, W.R. Medical imaging physics / Hendee W.R., Ritenour E.R. — Mosby Year Book, 1992. — P. XXI, 781 p.
23. Hendee, W.R. MyiLibrary. Medical imaging physics [electronic resource] / W.R. Hendee, E.R. Ritenour. — Wiley-Liss, 2002. — P. XIX, 512 p.
24. Holten, K. How should we evaluate a solitary pulmonary nodule found on chest x-ray? / K. Holten // Journal of family practice. — 2004. — Vol. 53, № 6. — P.463—464.
25. Honnef, D. Computer-aided detection of small pulmonary nodules in multidetector spiral computed tomography (MSCT) in children / D. Honnef, F.F. Behrendt, A. Bakai [et al.] // Rofo. — 2008. — Vol. 180, № 6. — P.540—546.
26. Jeong, Y.J. Solitary Pulmonary Nodules: Detection, Characterization, and Guidance for Further Diagnostic Workup and Treatment / Y.J. Jeong, C.A. Yi, K.S. Lee // Am. J. Roentgenol. — 2007. — Vol. 188, № 1. — P.57—68.
27. Kahn, C., Jr. Artificial intelligence in radiology: decision support systems / C. Kahn, Jr. // RadioGraphics. — 1994. — Vol. 14, № 4. — P.849—861.
28. Kantarjian, H. The M.D. Anderson manual of medical oncology / H. Kantarjian, C.A. Koller, R.A. Wolff. — McGraw-Hill, Medical Publishing Division, 2006. — P. XIII, 1149 p.
29. Kasai, S. Usefulness of Computer-Aided Diagnosis Schemes for Vertebral Fractures and Lung Nodules on Chest Radiographs / S. Kasai, F. Li, J. Shiraishi, K. Doi // Am. J. Roentgenol. — 2008. — Vol. 191, № 1. — P.260—265.
30. Kim, J.S. Automated detection of pulmonary nodules on CT images: effect of section thickness and reconstruction interval—initial results / J.S. Kim, J.H. Kim, G. Cho, K.T. Bae // Radiology. — 2005. — Vol. 236, № 1. — P.295—299.
31. Kostis, W.J. Small Pulmonary Nodules: Reproducibility of Three-dimensional Volumetric Measurement and Estimation of Time to Follow-up CT / W.J. Kostis, D.F. Yankelevitz, A.P. Reeves [et al.] // Radiology. — 2004. — Vol. 231, № 2. — P.446—452.
32. Leader, J.K. Pulmonary Nodule Detection with Low-Dose CT of the Lung: Agreement Among Radiologists / J.K. Leader, T.E. Warfel, C.R. Fuhrman [et al.] // Am. J. Roentgenol. — 2005. — Vol. 185, № 4. — P.973—978.
33. Leef, J. The solitary pulmonary nodule / J. Leef, J. Klein // Radiologic Clinics of North America. — 2002. — Vol. 40, № 1. — P.123—143.
34. Li, F. Computer-Aided Detection of Peripheral Lung Cancers Missed at CT: ROC Analyses Without and With Localization / F. Li, H. Arimura, K. Suzuki [et al.] // Radiology. — 2005. — Vol. 237, № 2. — P.684—690.
35. Li, F. Lung Cancers Missed on Chest Radiographs: Results Obtained with a Commercial Computer-Aided Detection Program / F. Li, R. Engelmann, C.E. Metz [et al.] // Radiology. — 2008. — Vol. 246, № 1. — P.273—280.
36. Marcus, P.M. Extended Lung Cancer Incidence Follow-up in the Mayo Lung Project and Overdiagnosis / P.M. Marcus, E.J. Bergstralh, M.H. Zweig [et al.] // J. Natl. Cancer. Inst. — 2006. — Vol. 98, № 11. — P.748—756.
37. Matsumoto, T. Image feature analysis of false-positive diagnoses produced by automated detection of lung nodules / T. Matsumoto, H. Yoshimura, K. Doi [et al.] // Invest. Radiol. — 1992. — Vol. 27, № 8. — P.587—597.
38. Mazzone, P, Lung cancer screening: is it time for a change in policy? / P. Mazzone, N. Obuchowski, T. Mekhail [et al.] // Cleve Clin. J. Med. — 2007. — Vol. 74, № 6. — P.441— 448.
39. Nie, Y. Integrating PET and CT Information to Improve Diagnostic Accuracy for Lung Nodules: A Semiautomatic Computer-Aided Method / Y. Nie, Q. Li, F. Li [et al.] // J. Nucl. Med. — 2006. — Vol. 47, № 7. — P. 1075—1080.
40. Ohno, Y. Dynamic MRI, dynamic multidetector-row computed tomography (MDCT), and coregistered 2-[fluorine-18]-fluoro-2-deoxy-D-glucose-positron emission tomography (FDG-PET)/CT: comparative study of capability for management of pulmonary nodules / Y. Ohno, H. Koyama, D. Takenaka [et al.] // J. Magn. Reson. Imaging. — 2008. — Vol. 27, № 6. — P.1284—1295.
41. Ost, D. The Solitary Pulmonary Nodule / D. Ost, A.M. Fein, S.H. Feinsilver // N. Engl. J. Med. — 2003. — Vol. 348, № 25. — P.2535—2542.
42. Park, K.Y. Diagnostic efficacy and characteristic feature of MRI in pulmonary hamartoma: comparison with CT, specimen MRI, and pathology / K.Y. Park, S.J. Kim, T.W. Noh [et al.] // J. Comput. Assist. Tomogr. — 2008. — Vol. 32, № 6. — P.919—925.
43. Peloschek, P. Pulmonary Nodules: Sensitivity of Maximum Intensity Projection versus That of Volume Rendering of 3D Multidetector CT Data / P. Peloschek, J. Sailer, M. Weber [et al.] // Radiology. — 2007. — Vol. 243, № 2. — P.561—569.
44. Peng, G. The value of CT and MRI in differentiating malignant nodule from tuberculoma / G. Peng, Z. Cai, Y. Gao // Zhonghua Jie He He Hu Xi Za Zhi. — 1995. — Vol. 18, № 4. — P.218—220, 255.
45. Phillips, D. Image processing in C / D. Phillips. — R&D, 1994. — P. IX, 724 p.
46. Plathow, C. Quantification of lung tumor volume and rotation at 3D dynamic parallel MR imaging with view sharing: preliminary results / C. Plathow, M. Schoebinger, C. Fink [et al.] // Radiology. — 2006. — Vol. 240, № 2. — P.537—545.
47. Raffy, P. Computer-aided detection of solid lung nodules in lossy compressed multidetector computed tomography chest exams / P. Raffy, Y. Gaudeau, D.P. Miller [et al.] // Acad. Radiol. — 2006. — Vol. 13, № 10. — P.1194—1203.
48. Rangayyan, R.M. Biomedical image analysis / R.M. Rangayyan, C.R.C. Press. — CRC Press, 2005. — P. XXXVII, 1272 p.
49. Rubin, G.D. Pulmonary Nodules on Multi-Detector Row CT Scans: Performance Comparison of Radiologists and Computer-Aided Detection / G.D. Rubin, J.K. Lyo, D.S. Paik [et al.] // Radiology. — 2005. — Vol. 234, № 1. — P.274—283.
50. Schaefer, J.F. Differentiation between malignant and benign solitary pulmonary nodules with proton density weighted and ECG-gated magnetic resonance imaging / J.F. Schaefer, J. Vollmar, J. Wiskirchen [et al.] // Eur. J. Med. Res. — 2006. — Vol. 11, № 12. — P.527—533.
51. Schafer, J.F. Imaging diagnosis of solitary pulmonary nodules on an open low-field MRI system-comparison of two MR sequences with spiral CT / J.F. Schafer, J. Vollmar, F. Schick [et al.] // Rofo. — 2002. — Vol. 174, № 9. — P.1107—1114.
52. Schroeder, T. Detection of pulmonary nodules using a 2D HASTE MR sequence: comparison with MDCT / T. Schroeder, S.G. Ruehm, J.F. Debatin [et al.] // AJR. Am. J. Roentgenol. — 2005. — Vol. 185, № 4. — P.979—984.
53. Sluimer, I. Toward automated segmentation of the pathological lung in CT / I. Sluimer, M. Prokop, B. Van Ginneken // IEEE transactions on medical imaging. — 2005. — Vol. 24, № 8. — P.1025—1038.
54. Sluimer, I. Computer analysis of computed tomography scans of the lung: a survey / I. Sluimer, A. Schilham, M. Prokop, B. Van Ginneken // IEEE transactions on medical imaging. — 2006. — Vol. 25, № 4. — P.385—405.
55. Suri, J.S. Handbook of Biomedical Image Analysis [electronic resource]: Volume I: Segmentation Models Part A. Kluwer Academic / J.S. Suri, S. Laxminarayan, D.L. Wilson // Plenum Publishers, 2005.
56. Swensen, S.J. Functional CT: Lung Nodule Evaluation / S.J. Swensen // RadioGraphics. — 2000. — Vol. 20, № 4. — P.1178—1181.
57. Tang, A.W. The solitary pulmonary nodule / A.W. Tang, H.A. Moss, R.J. Robertson // Eur. J. Radiol. — 2003. — Vol. 45, № 1. — P.69—77.
58. Tao, C. Automated Matching of Pulmonary Nodules: Evaluation in Serial Screening Chest CT / C. Tao, D.S. Gierada, F. Zhu [et al.] // Am. J. Roentgenol. — 2009. — Vol. 192, № 3. — P.624—628.
59. Van Ginneken, B. Computer-aided diagnosis in chest radiography: a survey / B. van Ginneken, B.M. Ter-Haar Romeny, M.A. Viergever // IEEE transactions on medical imaging. — 2001. — Vol. 20, № 12. — P.1228—1241.
60. Vogt, F.M. HASTE MRI versus chest radiography in the detection of pulmonary nodules: comparison with MDCT / F.M. Vogt, C.U. Herborn, P. Hunold [et al.] // AJR. Am. J. Roentgenol. — 2004. — Vol. 183, № 1. — P.71—78.
61. Wang, Q, Segmentation of lung nodules in computed tomography images using dynamic programming and multidirection fusion techniques / Q. Wang, E. Song, R. Jin [et al.] // Acad. Radiol. — 2009. — Vol. 16. — P.678—688.
62. Webb, W. Radiologic evaluation of the solitary pulmonary nodule / W. Webb // Am. J. Roentgenol. — 1990. — Vol. 154, № 4. — P.701—708.