Что означает четырехкамерное сердце
Осмотр сердца плода в ходе рутинного ультразвукового исследования во II триместре беременности: анализ наиболее распространенных ошибок
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
За последние 20 лет прогресс новых медицинских технологий привел к появлению и бурному развитию такой области медицины, как ультразвуковая пренатальная диагностика. Разработаны и постоянно совершенствуются алгоритмы осмотра различных органов и систем плода, определены оптимальные сроки беременности для проведения скрининговых ультразвуковых осмотров. Достигнуты значительные успехи в диагностике некоторых врожденных заболеваний (например, болезни Дауна), а эффективность пренатального выявления отдельных пороков развития (например, анэнцефалии, кистозной гигромы шеи) достигает 100%. Тем не менее эффективность выявления такой важной группы заболеваний, как врожденные пороки сердца, все еще оставляет желать лучшего.
Пороки сердца являются наиболее распространенным врожденным заболеванием плода и занимают более 50% в структуре детской смертности, связанной с врожденной и наследственной патологией [1]. Несмотря на высокую разрешающую способность современной ультразвуковой аппаратуры, наличие цветового допплеровского картирования во всех современных аппаратах, частота выявления пороков сердца плода не превышает 40-45% [2]. В определенной степени такие скромные показатели связаны с небольшими размерами и сложной анатомией исследуемого объекта, а также с наличием динамических изменений, характерных для определенных пороков сердца плода, в связи с чем клиническая картина становится очевидной уже после 24 нед беременности. Однако в гораздо большем проценте случаев «пропуск» пороков сердца связан с нарушением методологии рутинного осмотра этого органа. Данная статья посвящена описанию наиболее распространенных ошибок, возникающих при рутинном осмотре сердца плода, и представляет методы оптимизации ультразвукового изображения при оценке основных сечений сердца.
Сечения, применяемые для рутинного осмотра сердца плода
Оптимизация изображения сердца плода
При оценке любого из перечисленных сечений необходимо установить оптимальные настройки ультразвукового аппарата, чтобы добиться наилучшей визуализации исследуемого объекта. К сожалению, в большинстве клинических руководств по пренатальной ультразвуковой диагностике теме физических принципов получения ультразвукового изображения отводится крайне незначительное внимание. Это и приводит к недостаточной осведомленности врачей о физике ультразвукового исследования и неумению и даже боязни самостоятельно настроить ультразвуковой аппарат.
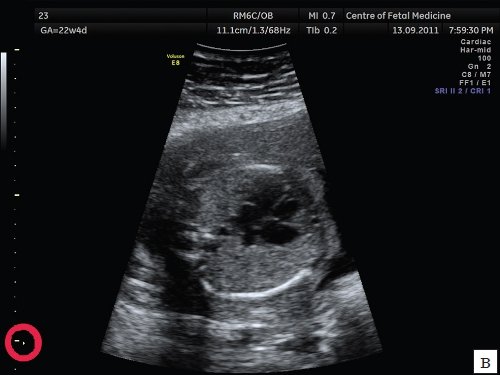
а) Эхограмма получена при сканировании в общем акушерском режиме. Обращает на себя внимание более широкий угол развертки изображения, контуры структур сердца более утолщенные и нечеткие по сравнению с изображением сердца в специальном сердечном режиме с узким углом развертки изображения.
б) Эхограмма получена при сканировании в сердечном режиме. Контуры структур сердца более четкие, изображение более контрастное, по сравнению с изображением сердца на рис. 1a.
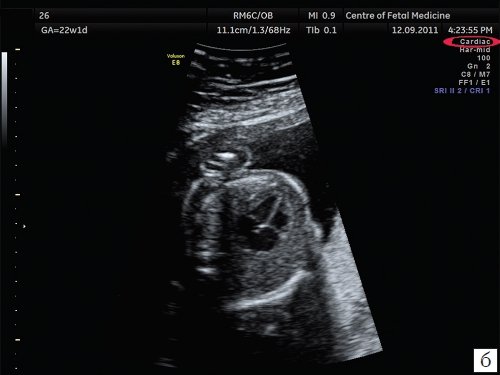
Второй наиболее распространенной ошибкой, которая имеет место при проведении ультразвукового исследования, является несоответствие расположения исследуемого органа и зоны фокусировки ультразвукового изображения. Данная ошибка характерна и для осмотра других органов и систем плода, но особенно значимо она сказывается при проведении осмотра сердца. Примеры изображения сердца одного и того же плода при различной глубине зоны фокусировки представлены на рис. 2.
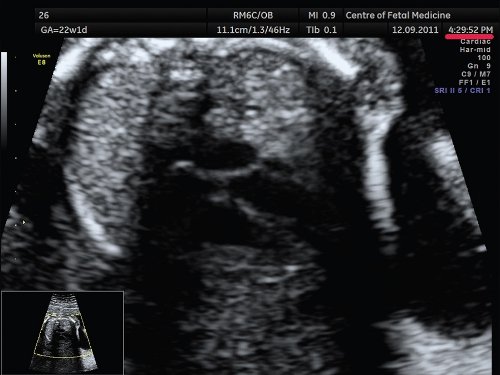
а) Зона фокусировки установлена выше исследуемого объекта.
б) Зона фокусировки установлена на уровне исследуемого объекта.
в) Зона фокусировки установлена ниже исследуемого объекта.
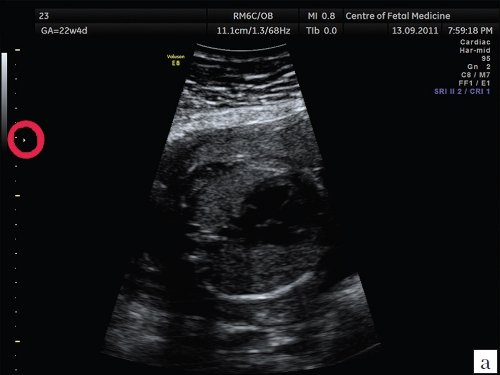
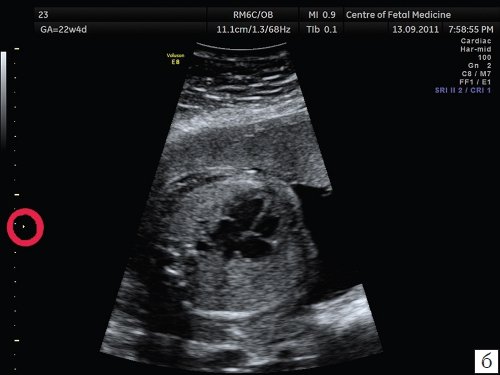
Описанные выше ошибки в настройке аппарата являются легко устранимыми и не требуют от оператора серьезных технических навыков, при этом четкость полученного изображения существенно возрастает. Возникновение следующей ошибки связано с выбором оптимального положения сердца плода для проведения осмотра. Достаточно часто врачи проводят осмотр сердца при субоптимальном его расположении, при этом часть исследуемого объекта не визуализируется в связи с наличием акустической тени от позвоночника, ребер или конечностей плода. Если осмотр сердца производится при наличии акустических теней от позвоночника, ребер или конечностей, то адекватная оценка предсердно-желудочкового соединения, межжелудочковой перегородки и кровотока в камерах сердца и магистральных сосудах значительно затруднена, что может приводить к «пропуску» порока сердца. Рекомендовано осуществлять осмотр сердца плода в таком его положении, чтобы верхушка сердца была направлена к датчику (на 11 и 13 ч). При исследовании сердца в положении верхушкой вниз осмотр области межжелудочковой перегородки, особенно ее мышечной части, затруднен, что увеличивает вероятность «пропуска» ее дефекта. Однако не обязательно дожидаться, чтобы плод сам принял положение «лицом к пупку матери»; смещение датчика по животу пациентки без изменения плоскости сканирования приведет к получению искомого изображения. При этом движения не должны носить хаотический характер, а осуществляться строго в ту сторону, куда направлена верхушка сердца плода (т.е. если верхушка сердца плода направлена к правому боку пациентки, то датчик смещается туда же и наоборот). Примеры изображения сердца одного и того же плода при смещении датчика показаны на рис. 3, 4.
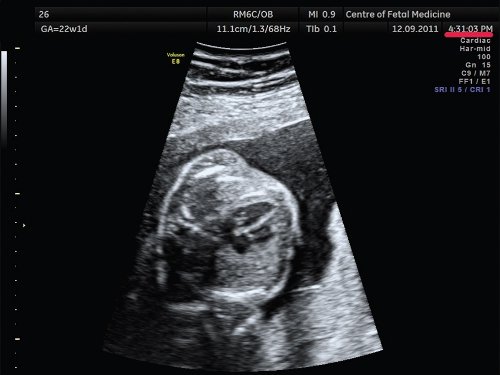
Акустическая тень от позвоночника перекрывает часть сердца.
Смещение датчика к левому боку матери приводит к получению оптимального изображения 4-камерного среза сердца плода. Для оптимизации изображения сердца при положении плода «спинкой кверху» потребовалось чуть более 1 мин.
После получения изображения сердца плода верхушкой к датчику необходимо увеличить изображение таким образом, чтобы поперечное сечение грудной клетки плода занимало большую часть экрана. Строгое следование этому требованию связано с тем, что размеры сердца плода во II триместре составляют около 2 см и исследование такого маленького объекта требует максимального увеличения. Недопустимо проводить осмотр сердца без увеличения, так как при этом невозможно четко оценить межжелудочковую перегородку и область предсердно-желудочкового соединения. Многие современные ультразвуковые аппараты имеют возможность увеличения изображения уже после нажатия кнопки «freeze» (функция «post-freeze zoom»). Использование этой функции при проведении осмотра сердца недопустимо, так как в основе получения такого изображения лежит использование эффекта цифрового увеличения, т.е. изображение создается путем анализа информации от соседних пикселей (точек) и генерации новых пикселей, несущих усредненную информацию. Таким образом, полученное изображение сердца, несмотря на достаточные размеры, не будет нести никакой дополнительной диагностической информации; более того, контуры сердца будут более размытыми и нечеткими по сравнению с тем же изображением сердца без его увеличения.
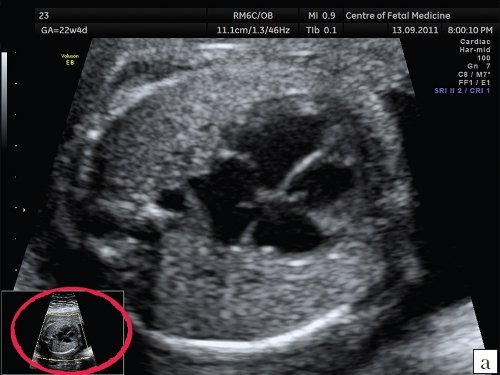
В связи с этим единственным правильным способом увеличения изображения сердца является использование функции аппаратного увеличения («high definition zoom»). Выбор зоны для увеличения производится в режиме реального времени, все дальнейшее исследование происходит в реальном времени. На экране монитора ультразвукового аппарата появляется увеличенное изображение исследуемого органа, а в нижней части экрана возникает дополнительное изображение всей области сканирования с выделением той ее части, которая подверглась увеличению (рис. 5, а). Примеры изображения сердца одного и того же плода без увеличения и при использовании функции цифрового и аппаратного увеличения представлены на рис. 2, б и 5 а, б.
а) Увеличение изображения при помощи функции «high definition zoom».
б) Увеличение изображения при помощи функции «post-freeze zoom».
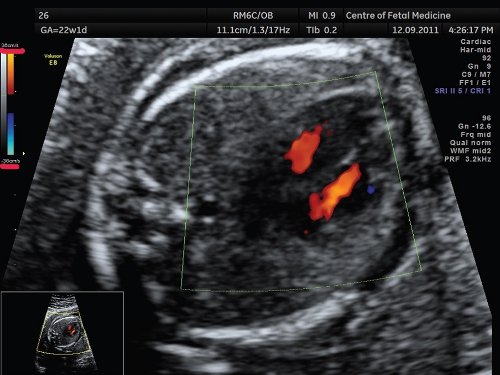
Согласно существующим отечественным рекомендациям, рутинное скрининговое исследование сердца плода во II триместре беременности выполняется с использованием только В-режима. Однако следует отметить, что использование режима цветового допплеровского картирования существенно увеличивает информативность исследования сердца плода, во многих странах Западной Европы и США в настоящее время рекомендуется использовать цветовой допплер при каждом осмотре сердца плода. Нежелание отечественных специалистов использовать цветовое допплеровское картирование во многом связано с неумением менять настройки этого режима; в полученном изображении цветовые сигналы «заливают» изображение камер сердца и перегородок, проводить анализ такого изображения невозможно. Для преодоления этих ошибок необходимо помнить несколько простых правил, которые приведены ниже.
Значения скоростной шкалы установлены на 38 см/с, что позволяет получить изображение ламинарного тока крови в желудочках.
Кровоток в полых и легочных венах, напротив, характеризуется низкой скоростью, поэтому их оценка должна проводиться при низких значениях скоростной шкалы (10-20 см/с). Если проводить осмотр полых или легочных вен при том же значении скоростной шкалы, что использовалось для оценки камер сердца и магистральных артерий, то цветовой сигнал от них может отсутствовать.
Исходя из этого же принципа, необходимо менять значения цветового фильтра, который позволяет исключить сигналы от движения стенок и другие низкоскоростные сигналы. При оценке отделов сердца, в которых кровоток имеет высокую скорость, необходимо устанавливать высокие значения цветового фильтра, тогда как при исследовании полых и легочных вен необходимо пользоваться низкими значениями фильтра.
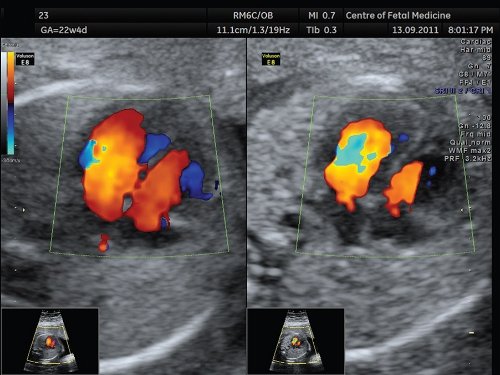
Во-вторых, при осмотре сердца в режиме ЦДК необходимо правильно выбрать размер цветового окна, так как при больших его размерах частота смены кадров существенно снижается, что приводит к получению менее четкого изображения. В связи с этим необходимо ограничивать размеры цветового окна границами сердца и крупных сосудов. Недопустимо, чтобы размер цветового окна занимал всю область сканирования, так как полученное при этом изображение будет очень размытым. Частота смены кадров не будет достаточной для регистрации всех изменений на протяжении одного сердечного цикла, и при исследовании в режиме реального времени это будет приводить к возникновению изображения с высокой степенью кадрированности, т.е. не плавного перехода систолы в диастолу, а прерывистой регистрации отдельных фаз сердечного цикла.
В-третьих, при оценке сердца в режиме ЦДК достаточно часто возникает необходимость изменить усиление (gain) цветового сигнала, как правило, в сторону его уменьшения. Осмотр сердца плода при высоких значениях усиления цветового сигнала является самой распространенной ошибкой, приводящей к появлению артефактов в виде наложения цветового сигнала на границы исследуемых структур, например, на межжелудочковую перегородку, приводя исследователя к ложному впечатлению о наличии ее дефекта (рис. 7). Необходимо начинать осмотр сердца при низких значениях усиления цветового сигнала, постепенно увеличивая их до достижения оптимальной картины.
Заключение
Описанные в настоящей статье правила настройки аппарата, без сомнения, не являются гарантом успеха при диагностике пороков сердца плода. Для успешного осмотра сердца необходимо глубокое знание нормальной и патологической анатомии сердца плода и тех динамических изменений, которые имеют местопри беременности. Тем не менее строгое следование всем правилам настройки аппарата при каждом осмотре сердца плода существенно улучшает условия визуализации и способствует выявлению даже небольших отклонений от нормальной ультразвуковой картины этого органа.
Литература
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Что означает четырехкамерное сердце
ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА ПОРОКОВ СЕРДЦА, ТЕЧЕНИЕ БЕРЕМЕННОСТИ, КЛИНИЧЕСКИЕ СЛУЧАИ СОЧЕТАНИЯ КАРДИАЛЬНОЙ ПАТОЛОГИИ ПЛОДА С АНОМАЛИЯМИ ДРУГИХ ОРГАНОВ
Сердечная патология является одной из основных причин детской смертности и находится на втором месте среди причин младенческой смертности. Частота составляет 8 случаев на 1000 новорожденных [1, 2].
Неблагоприятный прогноз для жизни представляют сложные врожденные пороки сердца (ВПС). Под термином «сложный» понимают такие сердечные аномалии, как гипоплазированные камеры сердца, атрезии клапанов, аномальное отхождение магистральных сосудов, единственный желудочек, то есть изменения в сердце, при которых невозможно выполнить полную хирургическую коррекцию [3].
Критические пороки сердца, требующие хирургического вмешательства в ранний неонатальный период, составляют 25 % от всех врожденных сердечных аномалий. В первую неделю умирает 29 % новорожденных, к концу первого года жизни – 87 % [4].
Первое ультразвуковое скрининговое обследование (11–13 недель) является важным осмотром. В случае обнаружения увеличения толщины воротникового пространства, отклонения сердечной оси, рекомендуется расширенное обследование сердца (фетальная эхокардиография). При рутинном ультразвуковом исследовании лишь в 40 % выявляются пороки сердца у плодов, при том что детальный осмотр позволяет выявлять до 90 % сердечных пороков внутриутробно. Для своевременного выявления врожденных пороков сердца необходимо детально обследовать сердце плода ультразвуковым методом при втором скрининговом обследовании (18–22 недели) [5, 6].
Применяя фетальную эхокардиографию, возможно определить структуру порока и спрогнозировать исход для плода [7]. Особенно это касается сложных пороков сердца, так как имеет место позднее выявление патологии, при осмотре неонатологом в родильном доме или после выписки домой [8].
Данная тема является актуальной. Врачи пренатальной диагностики встречаются с трудностями точного определения структуры сердечных пороков, что связано с большой вариабельностью кардиальной аномалии у плодов.
Задачей врачей-гинекологов является правильная тактика ведения беременной после установки диагноза, так как своевременная хирургическая помощь спасает жизни детей и влияет на качество дальнейшей жизни.
Цель исследования: проанализировать течение беременности при выявлении кардиальной патологии у плодов, определить точность внутриутробной диагностики, описать случаи сочетания сердечных пороков с патологией развития других органов плода.
Материалы и методы исследования
В центре диагностики матери и плода «Family» г. Бишкек с января 2019 г. по ноябрь 2020 г. было осмотрено 48 беременных женщин с пороками сердца плода, требующими хирургической коррекции после рождения. Всем новорожденным было проведено эхокардиографическое обследование после родов врачами-кардиологами для уточнения структуры пороков. В случаях прерывания беременности, для подтверждения диагноза проводилось патологоанатомическое вскрытие.
Осмотр беременных выполнялся на ультразвуковых аппаратах General Electric (GE) Voluson E8 и E10, c использованием программы fetal heart. Также использовалась программа STIC (постобработка снимков, полученных в режиме объемного сканирования), основным являлся двумерный режим с цветовым и импульсным доплеровским картированием. У всех пациентов было получено информированное согласие на участие в нашем исследовании. Результаты были обработаны путем вычисления относительных величин (в %).
Результаты исследования и их обсуждение
Среди 48 плодов с ВПС сложные пороки сердца были в 40 случаях (83,3 %). Из общего количества умерли после родов 23 ребенка (47,9 %). Прервали беременность 3 женщины (6,2 %), в двух случаях проводилось патологоанатомическое вскрытие плодов. Третья беременная после заключения медицинской комиссии прервала беременность в сроке 31 неделя, в связи с плохим прогнозом для жизни ребенка. Диагноз был подтвержден методом эхокардиографии.
Из факторов риска, по анализам обменных карт, острые респираторные вирусные инфекции (ОРВИ) до 12 недели перенесли 14 женщин (29,1 %), ОРВИ во втором триместре перенесли 4 женщины (8,3 %). Анемия легкой степени имела место в 12 случаях (25,0 %), хроническая ревматическая болезнь сердца у матери – один случай (2,0 %). Многоплодные беременности как фактор риска в нашем случае встречались в двух случаях (4,1 %), обе дихориальные, диамниотические двойни.
Количество плодов мужского пола составило – 31 (64,5 %), женского 17 (35,4 %). Маловесными (вес менее 2600 г.) родились 9 детей (18,7 %), из них 8 имели сочетание порока сердца с ненормальным развитием других органов, в одном случае порок сердца был изолированным.
При ультразвуковом исследовании фетоплацентарное нарушение кровотока 1 степени выявлено у одной беременной (2,0 %), задержка внутриутробного развития у 4 (8,3 %), маловодие у 2 (4,1 %), многоводие у 5 (10,4 %), причем избыточное количество вод во всех случаях сочеталось с множественными пороками развития.
Сложности при ультразвуковом осмотре вызывали неправильное положение плода, большой срок гестации (после 35 недель), многоводие, маловодие. Необходимо отметить, что технология STIC информативна при осмотрах четырехкамерной проекции сердца (пороки атривентрикулярных клапанов, гипоплазии желудочков, дефекты межжелудочковой перегородки). Для осмотра выходных трактов желудочков, особенно при повороте оси сердца, осмотр в двумерном режиме является предпочтительным. Также для осмотра органов других систем маловодие и неудобное положение плода являются помехами для трехмерного ультразвука.
Структура выявленных пороков оказалась многообразна. Нами были диагностированы: у 5 плодов (10,4 %) двойное отхождение сосудов от правого желудочка, аномалия Эбштейна – 1 (2,0 %), транспозиция магистральных сосудов – 3 (6,2 %), стеноз легочной артерии – 7 (14,5 %), изолированный перимембранозный дефект межжелудочковой перегородки – 3 (6,2 %), декстрапозиция аорты с дефектом межжелудочковой перегородки – 5 (10,4 %), атрезия легочной артерии – 4 (8,3 %), атриовентрикулярный канал –5 (10,4 %), тетрада Фалло – 6 (12,5 %), перерыв дуги аорты – 1 (2,0 %), атрезия трикуспидального клапана – 1 (2,0 %), атрезия митрального клапана – 4 (8,3 %), из них в двух случаях аортальный клапан был атрезирован, также в двух случаях имелось двойное отхождение сосудов от правого желудочка. Коарктация аорты составила один случай (2,0 %), единственный желудочек – 2 (4,1 %).
После рождения вскрытие проводилось в одном случае – ребенку с аномалией Эбштейна, который умер в родильном доме на вторые сутки. Согласно заключению патологоанатома, причиной смерти стала острая сердечная недостаточность, дилатация полостей сердца, острый венозный застой внутренних органов.
В двух случаях единственного желудочка диагностика оказалась затруднительной как внутриутробно, так и после родов. В первом случае трикуспидальный клапан был атрезирован и полость правого желудочка практически отсутствовала, также имелся единый сосуд, исходящий из функционально единого желудочка. После родов рекомендовалась компьютерная томография для уточнения диагноза. При телефонном разговоре с матерью мы узнали, что в возрасте 10 месяцев ребенок еще не прошел полного обследования, но в развитии значительно отставал, не мог переворачиваться и самостоятельно не сидел.
Во втором случае мы диагностировали правосформированное, праворасположенное сердце в сочетании с единым атриовентрикулярным клапаном, двойным отхождением сосудов от правого желудочка, ребенок умер в первый месяц жизни.
Среди плодов с кардиальной патологией в 6 случаях (12,5 %) было сочетание с хромосомными аберрациями и генетическим заболеванием: синдромом Дауна – 4 случая, синдромом Ди Джорджи – один случай; также наблюдался один случай редкой генетической патологии (синдром Холта – Орама, наследственное заболевание, сочетание порока сердца с отсутствием первого пальца на кистях обеих рук до аплазии лучевой кости).
После родов успешно прооперированы были двое детей с тетрадой Фалло, также двое детей со стенозом клапана легочной артерии. Один ребенок с диагнозом двойного отхождения сосудов от правого желудочка благополучно оперирован в Турции. К сожалению, в случаях транспозиции магистральных сосудов и единственного желудочка детям было отказано в проведении оперативного лечения как местными, так и зарубежными хирургами в связи с высоким риском смерти сразу после операции.
Приводим наблюдение о несовпадении нашего диагноза с эхокардиографическим заключением после родов. В нашем центре при плановом обследовании на 30 неделе беременности был установлен диагноз коарктации аорты с дефектом межжелудочковой перегородки. В родильном доме при проведении эхокардиографии был выявлен только дефект мышечной перегородки, коарктация была исключена. Ребенок умер через 2 недели после родов, от вскрытия родители отказались. Мы пришли к выводу, что портативные ультразвуковые аппараты, на которых обследуют детей в родильных домах, могут вызывать сложности визуализации и неполную диагностику, что связано с менее четким изображением, чем на стационарном оборудовании.
По данным литературы, внутриутробная диагностика пороков сердца возможна с 13 недели беременности, в частности таких сложных для выявления ВПС, как атрезия легочной артерии [9]. В нашем центре плод с атрезией легочной артерии и дефектом межжелудочковой перегородки был выявлен в 18 недель беременности. Данная беременность была прервана в связи с неблагоприятным прогнозом для жизни. Патологоанатомическое вскрытие подтвердило диагноз. По нашему мнению, 18 неделя беременности (второе скрининговое обследование) является наиболее ранним сроком для точного определения структуры порока. Связано это с тем, что магистральные сосуды сердца плода плохо видны в сроки первого скринингового обследования, что может приводить к неточной диагностике.
Из 48 случаев с ВПС 16 плодов (33,3 %) имели множественные пороки развития, причем такие изменения, как гидроцефалия, укорочение трубчатых костей, выявлялись на сроках после 30 недель. А случаи атрезии ануса были обнаружены только при рождении детей. Таким образом, выявление любых изменений в сердце является поводом для обязательного повторного ультразвукового обследования в сроки 25–30 недель (таблица).
Сочетание врожденных пороков сердца с аномалиями других органов
Название порока сердца
Сочетание ВПС с патологией других органов
Сроки выявления ВПС (неделя беременности), исход
1. Перимембранозный дефект межжелудочковой перегородки
Что означает четырехкамерное сердце
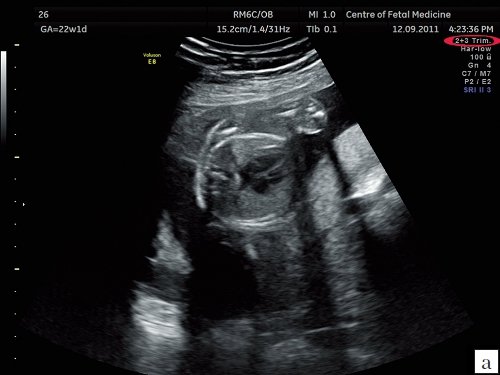
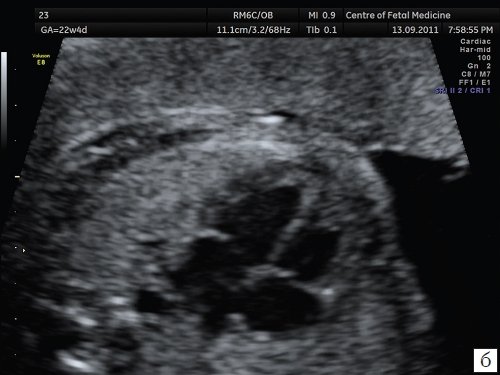
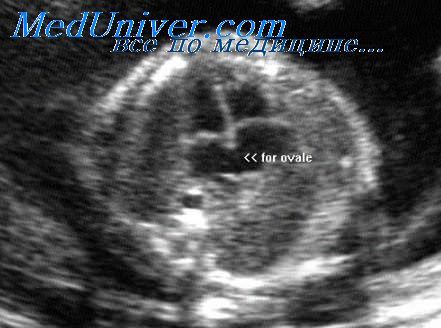
Четырехкамерный срез сердца получается в плоскости, которая проходит практически строго поперечно (аксиально) по отношению к грудной клетке плода. Важными ориентирами для получения этой плоскости являются верхушка сердца, его основание, межжелудочковая перегородка (МЖП), межпредсердная перегородка (МПП), два атриовентри-кулярных клапана (трикуспидальный и митральный), а также четыре камеры, отграниченные этими анатомическими структурами. В норме толщина межжелудочковой перегородки и стенок желудочков одинакова.
Идентификация левого предсердия осуществляется на основании визуализации впадения в него легочных вен. Ротируя датчик таким образом, чтобы левый желудочек и аорта располагались в одной плоскости, можно получить изображение левых отделов сердца. Его правые отделы исследуют, смещая датчик в краниальном направлении и несколько наклоняя его в сторону левого плеча.
На изображениях левой половины сердца определяются структуры, имеющие большое значение для диагностики. Между левым предсердием и левым желудочком визуализируется митральный клапан. Его задняя створка обычно несколько короче передней, которая является как бы продолжением задней стенки аорты. Передняя стенка аорты сливается с межжелудочковой перегородкой. У основания аорты находится аортальный клапан.
У плода имеются две артериальные дуги, которые следует различать при эхографическом обследовании. Дуга аорты дифференцируется с дугой артериального протока согласно следующим критериям. От нее отходят крупные брахиоцефальные сосуды к верхним конечностям и голове, в то время как артериальный проток не имеет ветвей. Ход дуги аорты характеризуется более правильной округлой формой кривизны, по сравнению с ходом протока, который образует легкие угловые изгибы.
Полые вены обнаруживаются при исследовании в продольной плоскости сканирования грудной клетки плода путем визуализации места их впадения в правое предсердие.