Что относят к периферическому отделу нервной системы
Что относят к периферическому отделу нервной системы
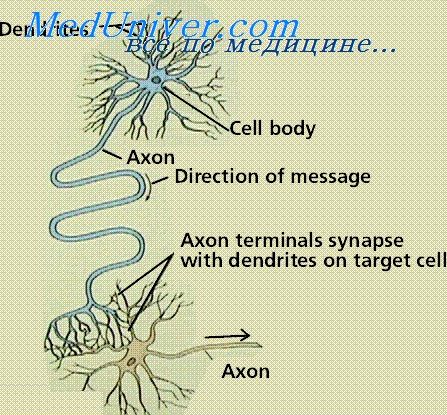
Периферическая нервная система состоит из двух отделов — афферентного и эфферентного. Центростремительные нервы передают в ЦНС сигнал, воспринимаемый физиологическими рецепторами, которые реагируют на температуру, свет, вкус пищи, положение тела, давление и газовый состав крови, кислотность и механорецепторы, для обработки в спинном мозге и на более высоких уровнях в головном мозге. Спинной и головной мозг объединяют поступающую информацию вместе с информацией в пределах более высоких центров мозга и отправляют сигнал в виде потенциала действия к соответствующей ткани на периферии по эфферентным нервам ПНС.
Эфферентный отдел ПНС имеет две части: соматическую (или двигательную) часть, которая иннервирует поперечнополосатые скелетные мышцы, и вегетативную (или автономную) часть, которая иннервирует железы, гладкие мышцы в органах и кровеносных сосудах. Соматическая и вегетативная части ПНС имеют анатомические отличия в строении нервов. Многие лекарства оказывают определенное действие (благоприятное или неблагоприятное), взаимодействуя с ПНС. Главные медиаторы ПНС — ацетилхолин (АХ) и норэпинефрин (НЭ). Соматические нервные волокна, начинающиеся непосредственно от спинного и головного мозга, в качестве медиатора имеют АХ в нервно-мышечном синапсе (окончание для нейроэффекторного соединения между нервами и скелетной мышцей).
АХ является также главным медиатором в вегетативной нервной системе (ВНС) во всех ганглиях (парасимпатических и симпатических; см. далее) и в постганглионарных волокнах парасимпатических нервов.
Особый отдел ВНС — мозговой слой надпочечников (специализированный нервный узел, который высвобождает норадреналин в кровоток и при этом не имеет постганглионарные волокна).
Знание иннервации ВНС и важности ее активации или ингибирования очень полезно в прогнозировании благоприятных и неблагоприятных эффектов лекарств, которые взаимодействуют с ВНС. Например, воздействие на парасимпатическую систему вызывает выраженную активацию желудочно-кишечного тракта, усиление потоотделения, гиперсекрецию и бронхоспазм (симптомы отравления антихолинэстеразными препаратами). Лекарства, которые блокируют никотиновые рецепторы в ганглиях, имеют наиболее «глубокие» эффекты, поскольку они изменяют все функции ВНС.
Это ведет к постуральной (ортостатической) гипотензии, брадикардии, сухости во рту, сухости кожи, нарушению эрекции и эякуляции, мочеиспускания и дефекации, параличу аккомодации и мидриазу (расширению зрачков, соответственно повышенной чувствительности к свету). С другой стороны, блокада Р-рецепторов не дает существенного эффекта у здоровых людей, хотя вызывает бронхоспазм у пациентов с астмой. Блокада а-адренорецепторов может приводить к гипотензии и нарушению эякуляции. Лекарства, увеличивающие адренергические влияния, вызывают тахикардию, гипертензию, тремор, возбуждение и нервозность. Кроме того, на ВНС могут влиять и другие классы лекарств (помимо своего основного действия).
Периферическая нервная система
Периферическая нервная система (ПНС) соединяет центральную нервную систему с органами и конечностями. Нейроны периферической нервной системы располагаются за пределами центральной нервной системы — головного и спинного мозга. [1]
В отличие от центральной нервной системы, периферическая нервная система не защищена костями или гематоэнцефалическим барьером, и может быть подвержена механическим повреждениям и действиям токсинов.
Периферическую нервную систему классифицируют на соматическую нервную систему и вегетативную нервную систему; некоторые источники также добавляют сенсорную систему. [2]
Содержание
Классификация
Направление
Выделяют два типа направлений нейронов: чувствительные сенсорные нейроны (то есть передающие импульсы в центральную нервную систему); чувствительные двигательные нейроны (то есть передающие импульсы из центральной нервной системы).
Функции
Периферическая нервная система функционально и структурно разделяется на соматическую нервную систему и вегетативную нервную систему. Соматическая нервная система отвечает за координацию движений тела, а также за получение внешних стимулов. Это система, регулирующая сознательно контролируемую деятельность. Вегетативная нервная система в свою очередь делится на симпатическую нервную систему, парасимпатическую нервную систему и энтеральную нервную систему. Симпатическая нервная система отвечает за реагирование на надвигающуюся опасность или стресс и вместе с другими физиологическими изменениями отвечает за увеличение частоты пульса и кровяного давления, а также при появлении чувства волнения способствует повышению уровня адреналина. Парасимпатическая нервная система, напротив, становится заметной, когда человек отдыхает и чувствует себя расслабленно, она отвечает за такие вещи как сужение зрачков, замедление сердцебиения, расширение кровеносных сосудов и стимуляцию работы пищеварительной и мочеполовой систем. Роль энтеральной нервной системы состоит в управлении всеми аспектами пищеварения, от пищевода до желудка, тонкого кишечника и прямой кишки.
Название определённых нервов
Десять из двенадцати черепномозговых нервов идут из мозгового ствола и за некоторыми исключениями в основном управляют функциями анатомических структур головы. Ядра черепномозговых нервов I и II лежат в переднем мозге и в таламусе соответственно, поэтому их нельзя считать по-настоящему черепномозговыми нервами. Десятый нерв висцерально получает сенсорную информацию от груди и живота, а 11-й нерв отвечает за иннервацию кивательной и трапециевидной мышц, ни одна из которых не находится полностью на голове.
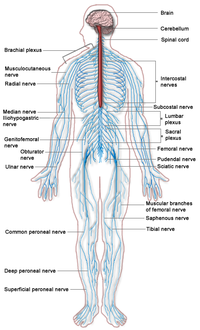
Спинные нервы берут начало в спинном мозге и управляют функциями остальных частей тела. У людей 31 пара спинномозговых нервов: 8 шейных, 12 грудных и 5 поясничных, 5 крестцовых и 1 копчиковый. В шейном отделе спинномозговые нервы берут начало выше соответствующего позвонка (то есть нерв, начинающийся между черепом и первым шейным позвонком, зовётся первым спинным нервом). От грудной области до копчиковой нервы начинаются ниже соответствующих позвонков. Важно отметить, что этот способ создаёт проблемы при назывании спинного нерва, берущего начало между седьмым верхним и первым нижним (так называемый восьмой спинной нерв). В поясничной и крестцовой областях корневые концы нервов находятся в пределах дюрального мешка.
Спинные нервы шейного отдела
Первые четыре спинномозговых нерва шейного отдела разветвляются и воссоединяются таким образом, чтобы образовывались различные нервы для обслуживания шеи и затылка.
Первый спинной нерв называется подзатылочным нервом и служит для двигательной иннервации мышц у основания черепа. Второй и третий нервы формируют множество нервов шеи, обеспечивая как сенсорный, так и двигательный контроль. Сюда входит большой затылочный нерв, обеспечивающий чувствительность затылочной части головы, малый затылочный нерв, обеспечивающий чувствительность в области за ушами, большой слуховой нерв и малый слуховой нерв. Грудобрюшный нерв начинается от второго, третьего и пятого спинных нервов. Он иннервирует диафрагму, позволяя дышать. Если спинной мозг перебит выше третьего спинного нерва, то самопроизвольное дыхание становится невозможным.
Плечевое нервное сплетение
Последние четыре спинномозговых нерва, с пятого по восьмой, и первый спинной нерв грудинной области, Т1, скомбинированы для образования плечевого нервного сплетения, или плечевого узла, обширного нервного узла с разветвляющимися, воссоединяющимися и переплетающимися нервами, обслуживающими руку и верхнюю часть спины. Хотя плечевое сплетение кажется запутанным, на самом деле оно имеет высоко организованную структуру с небольшими различиями у разных людей.
Нейромедиаторы
Заболевания
I. По топографо-анатомическому принципу различают: · радикулиты (воспаление корешков); · фуникулиты (воспаление канатиков); · плекситы (воспаление сплетений); · мононевриты (воспаление периферических нервов); · полиневриты (множественное воспаление периферических нервов); · мультиневриты или множественные мононевриты при которых поражаются несколько периферических нервов, часто асимметрично. II. По этиологии заболевания периферической нервной системы разделяются на :
ПЕРИФЕРИ́ЧЕСКАЯ НЕ́РВНАЯ СИСТЕ́МА
Том 25. Москва, 2014, стр. 695-696
Скопировать библиографическую ссылку:
ПЕРИФЕРИ́ЧЕСКАЯ НЕ́РВНАЯ СИСТ Е́ МА, часть нервной системы, находящаяся за пределами ЦНС. Включает передние и задние корешки спинного мозга, спинномозговые и черепно-мозговые нервы, расположенные по ходу их стволов и ветвей ганглии, и нервные сплетения (напр., шейное сплетение). Такое анатомич. разделение условно для соматич. нервной системы, т. к. тела двигательных нейронов могут быть расположены в ЦНС, а их отростки – в П. н. с., или отростки чувствительных нейронов, расположенных в П. н. с., составляют проводящие пути ЦНС. Нервы, соединяющие ЦНС с кожей, мышцами, сухожилиями, сенсорными органами, относятся к соматич. нервной системе, а нервы, связывающие ЦНС с внутр. органами, кровеносными сосудами, железами, – к вегетативной нервной системе. Крупные нервы П. н. с. могут содержать двигательные (передние корешки спинного мозга, лицевой, отводящий, блоковый, добавочный и подъязычный черепные нервы), чувствительные (задние корешки спинного мозга, чувствит. часть тройничного нерва, слуховой нерв) или вегетативные (ветви симпатич. и парасимпатич. систем) волокна либо быть смешанными (межрёберные нервы, стволы шейного, плечевого и пояснично-крестцового сплетений и исходящих из них нервов верхних и нижних конечностей). При поражении (напр., в результате травмы или инфекции) отд. нерва возникают нарушения функционирования симметричного нерва и др. нервов на своей и противоположной стороне тела. У позвоночных в ходе их эволюции П. н. с. претерпевает значительно меньшие изменения, нежели ЦНС.
Болезни периферической нервной системы
Болезни периферической нервной системы (невриты, полиневриты, невропатии).
В числе наиболее часто диагностируемых заболеваний периферической нервной системы человека выделяют несколько форм невритов, плакситов, невралгий, а также всевозможные разновидности данных патологий, имеющие различную топографию и проявляющиеся чаще всего резкими, а иногда слабыми болями перманентного характера. К слову, столь распространенный радикулит тоже является периферическим поражением.
Болезни периферической нервной системы являются наиболее распространенными в неврологической клинике и составляют до 50% амбулаторных больных. Не представляя, как правило, угрозы для жизни больных, они служат основной причиной утраты трудоспособности.
Причинами поражения периферической нервной системы могут быть острые и хронические инфекции, травмы, интоксикации, гиповитаминозы, ишемии, переохлаждения, компрессии, дегенеративные изменения в позвоночнике.
Патоморфологически при поражении периферического нерва наблюдается сначала набухание и распад миелиновой оболочки, пролиферация шванновских клеток, а затем наступают структурные изменения в самих нервных волокнах. При этом в соединительнотканных оболочках нерва отмечается расширение сосудов, экссудация, периваскулярный отек, кровоизлияния.
Если в этиопатогенезе преобладают воспалительные явления, то периферичекую патологию обозначают с окончанием «ит», если метаболические — то «ия». Если причиной болезни являются дегенеративные изменения позвоночника, то диагноз дополняют словами «вертеброгенный», «спондилогенный».
Патологии периферической нервной системы по месту локализации
В зависимости от места локализации и патогенеза различают следующие заболевания периферической нервной системы.
Неврит (невропатия) — болезнь, при которой патоморфологические изменения в нерве сопровождаются нарушением двигательных, чувствительных и вегетативных функций. Невралгия характеризуется приступами болей по ходу нерва без признаков его органического поражения.
Эта патология периферической нервной системы обусловливается преимущественно метаболическими, дегенеративными процессами в нервном волокне, при незначительных воспалительных изменениях в нем.
Самыми распространенными формами нарушений периферической нервной системы являются вертеброгенная патология (остеохондрозы), невриты (невропатии) и невралгии. Причем наиболее часто страдают те нервы, чьи стволы проходят через узкие костные каналы — лицевой, тройничный, седалищный.
Нарушения нервной системы периферического характера: лицевые невриты
Неврит глазодвигательного нерва. Заболевание преимущественно сосудистого, воспалительного, диабетического генеза. Наблюдается при интракраниальных опухолях.
Такой периферический неврит проявляется опущением верхнего века (птозом), расширением зрачка (мидриазом), расходящимся косоглазием и двоением в глазах (диплопией).
Лечение соответственно этиологии болезни, витаминотерапия, биостимуляторы.
Невропатия (неврит) лицевого нерва. Встречается чаще поражений других черепных нервов.
Этот неврит периферического нерва развивается остро или подостро. Различают периферический и центральный паралич лицевого нерва.
Периферический паралич характеризуется асимметрией лица — лицо перекошено в здоровую сторону. На стороне поражения кожные складки сглажены, глаз не закрывается (лагофтальм), при попытке закрыть глаз глазное яблоко подворачивается вверх (симптом Белла), пища застревает за щекой, оскал зубов больше в здоровую сторону. Возможны сухость глаза или слезотечение, расстройства слуха, вкуса и слюновыделения.
При центральном параличе наблюдаются только сглаженность носогубной складки и опущение угла рта.
Осложнением этого заболевания периферических нервов может быть стойкая контрактура пораженных мышц и тонический спазм мышц — лицевой гемиспазм.
Диагностика основывается на клинических данных и для уточнения диагноза иногда проводят ЛOP-исследование, рентгенографию черепа, компьютерную томографию.
Лечение этого заболеванич периферической нервной системы должно начинаться рано и соответствовать причине поражения. При инфекционно-воспалительном генезе назначают салицилаты, уротропин, индометацин, ацикловир, преднизолон.
Параллельно этиологическому лечению назначают сосудорасширяющие препараты дибазол, эуфиллин, трентал, никотиновую кислоту, противоотечные (лазикс, фуросемид, гипотиазид), витамины группы С 5-7 дня заболевания назначают тепловые процедуры (УВЧ, парафин, озокерит). В восстановительном периоде применяют прозерин, алоэ, ФиБС, ультразвук с гидрокортизоном на сосцевидный отросток и пораженную половину лица, электростимуляцию мышц лица, ЛФК, адящий массаж, иглорефлексотерапию. При отсутствии эффекта в течение 12 месяцев прибегают к нейрохирургическому вмешательству.
Уход заключается закапывании увлажняющих глазных капель и ношении очков днем. На ночь закладывают глазную мазь и закрывают глаза повязкой.
Профилактика: избегать переохлаждений, противоэпидемические мероприятия.
Невриты периферических нервов конечностей: симптомы и лечение невропатий
Невропатия лучевого нерва. Проявляется симптомом «свисающей кисти», при этом больной не может разогнуть руку в лучезапястном и локтевом суставах, не может отвести большой палец и супинировать ладонь, снижается карпорадиальный рефлекс, нарушается чувствительность на тыльной поверхности 1, 2, 3-го пальцев.
Невропатия локтевого нерва характеризуется деформацией кисти по типу «птичьей лапы» в результате паралича и атрофии мелких мышц кисти; нарушением приведения и разведения пальцев; болями и снижением чувствительности на 5 и 4-м пальцах.
Невропатия срединного нерва. Проявляется нарушением сгибания кисти и пальцев в межфаланговых суставах, противопоставления большого пальца; нарушением чувствительности по латеральной поверхности ладони и 1-4-го пальцев. Также симптомами такой периферической невропатии являются атрофия мышц предплечья и уплощение ладони по типу «обезьяньей лапы». Больной не может сжать пальцы в кулак. Характерны сильные боли с каузалгическим оттенком и выраженные вегетососудистые и трофические расстройства (гипергидроз, гиперкератоз, ломкость ногтей, атрофия и цианоз кожи).
Невропатия наружного кожного нерва бедра (болезнь Рота). Возникает в результате инфекции, интоксикации (алкоголь, никотин, сахарный диабет), атеросклероза, длительного травмирования нерва. Эта невропатия периферического нерва проявляется парестезиями и болями по наружной поверхности бедра. Боли усиливаются ночью и, особенно, в вертикальном положении и при ходьбе. Определяется гипер- или гипестезия по наружной поверхности бедра.
Невропатия (неврит) малоберцового нерва. Характеризуется свисанием стопы и невозможностью разгибания ее и пальцев. Больной не может стать на пятку. Атрофируются мышцы передней поверхности голени. Нарушается чувствительность по наружной поверхности голени и тыльной поверхности стопы. Походка становится степпажной, «петушиной».
Невропатия (неврит) большеберцового нерва. Приводит к нарушению сгибания стопы и пальцев. Больной не может стать на носок. Атрофируются мышцы задней поверхности голени, и угасает ахиллов рефлекс. Отмечаются нарушения чувствительности по задней поверхности голени, подошве; выраженные боли и вегетативно-трофические расстройства.
Лечение периферической невропатии конечностей включает применение витаминов В, С, никотиновой кислоты, экстракта алоэ, прозерина, при необходимости — противоболевые средства.
Широко используется физиолечение:
Уход заключается в предупреждении стойких парезов и контрактур (подвешивание, повязки, лонгеты для фиксации конечности, ортопедическая обувь), обучении больного элементам лечебной гимнастики. Если нет восстановления в течение двух месяцев, показана операция.
Поражения периферических нервов: невралгии
Невралгия тройничного нерва. Болезнь периферических нервов с выраженным болевым синдромом и рецидивирующим течением.
Причиной могут быть инфекции, интоксикации, атеросклероз, переохлаждение, патологические процессы на основании черепа, в придаточных пазухах носа, зубах, глазницах, сужение костных отверстий.
Основной симптом этого заболевания периферической системы — приступы резкой стреляющей боли в зоне иннервации одной или нескольких ветвей нерва. Боль длится несколько секунд, реже — минут. Провоцируется боль волнением, жеванием, разговором, прикосновением языка к чувствительным точкам (курковым) слизистой рта и десен. У больных поэтому может развиться навязчивый страх, и, чтобы не спровоцировать приступ, они застывают, задерживают дыхание, боятся совершить малейшее движение. Приступы могут сопровождаться покраснением половины лица, судорогами мимических мышц, слезотечением, обильным выделением из носа. В межприступный период можно обнаружить гиперстезию в зоне пораженной ветви и болезненность в точке ее выхода.
При поражении узла тройничного нерва наблюдаются постоянные жгучие боли и герпетические высыпания. Особенно опасен герпетический кератит при поражении первой ветви нерва.
Лечение в первую очередь направлено на устранение причины заболевания.
Далее назначают аналгезирующие и противовоспалительные средства (анальгин, седалгин, реопирин, индометацин, пенталгин):
Для подавления невралгических пароксизмов применяют карбамазепин (финлепсин), триметин, конвулекс клоназепам, нейронтин, ламиктал:
Также стимулируют метаболические процессы (ретаболил, солкосерил, актовегин, витамины группы В):Также применяют баклофен:При герпетических высыпаниях назначают ацикловир, герпесин:
Из физиолечения применяют УВЧ, УФО, диадинамические токи, СМТ, электрофорез новокаина, лазеротерапию..
Уход заключается в создании охранительного режима, профилактики переохлаждения больного и кормления его негорячей, хорошо протертой пищей.
Невралгия крылонёбного узла (синдром Сладера). Болезнь вызывается теми же причинами, что и невралгия тройничного нерва. Симптомами этого заболевания периферической нервной системы являются приступы боли в области глаза, корня носа, челюсти, зубов с распространением на язык, мягкое нёбо, ухо, шейно-плечелопаточную зону. Иногда боль охватывает половину головы, в ней появляются шум, головокружение, звон в ухе. При этом половина лица краснеет, усиливаются слезо- и слюнотечение. Приступ длится до одного часа.
Лечение и уход проводятся по той же схеме, что и при невралгии тройничного нерва. В качестве местной терапии проводят смазывание новокаином среднего носового хода.
Невралгия языкоглоточного нерва. Встречается чаще у пожилых людей. Причины — атеросклероз, опухоли, рубцы, остеофиты. Для этого нарушения периферической системы характерны приступы сильных болей в корне языка, миндалинах, с иррадиацией в ухо, глаз, шею. При этом больной испытывает сухость во рту, кашель, обильное слюновыделение.
Лечение проводится, как и при невралгии тройничного нерва; местно — смазывание корня языка кокаином.
Невралгия затылочного нерва. Вызывается переохлаждением, инфекциями, дегенеративными процессами в позвоночнике, арахноидитами и опухолями задней черепной ямки. Болезнь характеризуется приступами боли в одной половине затылка, иррадиирующими в ухо, шею, надплечье, лопатку. Боли усиливаются при движениях, кашле, чихании. Возможно вынужденное положение головы. При этом нарушении периферического характера отмечается болезненность точек выхода нерва и расстройства чувствительности в области затылка.
Лечение основного заболевания, противоболевые препараты, сосудорасширяющие, витамины, местно — УФО, УВЧ.
Межреберная невралгия. Может быть первичной и вторичной, т.е. возникающей на фоне других заболеваний, особенно при патологии позвоночника (остеохондроз, опухоли, туберкулез) и внутренних органов (легких, плевры, печени).
Для болезни характерны опоясывающие, стреляющие боли, распространяющиеся от позвоночника по межреберным промежуткам вокруг грудной клетки. Боли усиливаются при движениях, глубоком вдохе. Отмечаются расстройства чувствительности в зоне иннервации межреберных нервов, болезненность паравертебральных и межреберных точек. Возможны выпадения брюшных рефлексов и парез мышц брюшного пресса. При вовлечении в процесс межпозвонкового ганглия появляются симптомы опоясывающего лишая. Для уточнения диагноза необходимо тщательное обследование больного с целью исключить вторичный характер невралгии.
Лечение включает устранение причины заболевания, обезболивающие средства (анальгин, баралгин, диклофенак, индометацин):
Противосудорожные (финлепсин, по 0,2 г 1—2 раза в день):
Витамины, физиолечение (УВЧ, ДДТ),
Уход предусматривает создание щадящего режима, выбор удобного положения, профилактику переохлаждения.
Опоясывающий лишай (ганглионит, герпетическая межреберная невралгия). Болезнь вызывается нейротропным вирусом herpes zoster и провоцируется переохлаждением. В спинномозговых узлах и их черепных аналогах развивается воспалительный процесс, распространяющийся на нервы и корешки.
Болезнь начинается с общего недомогания, повышения температуры и боли в зоне иннервации пораженного ганглия (чаще всего в грудном отделе). Спустя 2-3 дня в месте боли появляются покраснение и высыпания очень болезненных пузырьков, наполненных серозной жидкостью. Везикулы часто нагнаиваются, образуя пустулы, которые покрываются корочкой, отпадающей через несколько дней.
При поражении гассерова узла высыпания появляются на коже лба, верхнего века, спинке носа и на оболочках глаза, что может закончиться кератитом и слепотой.
У некоторых больных, перенесших опоясывающий лишай, надолго остается боль (постгерпетическая невралгия) и возможны рецидивы.
Лечение включает противовирусные препараты (ацикловир 0,8 х 3, ретровир 0,25 х 5, валацикловир), дезинтоксикацию (гемодез), дегидратацию (фуросемид), курантил, противоболевые средства (азафен 0,025 х 6, пиразидол 0,05 х 3, мексилетин, финлепсин, амитриптилин, герпесин):
Местно применяют теброфеновую мазь, гассипол, УФО.
Полиневриты и полиневропатии периферических нервов
Полиневропатия — токсическое поражение нервов в результате интоксикации организма, метаболических нарушений, аллергических реакций, циркуляторных расстройств. Если наряду с нервами поражается их корешковая часть, то определяют полирадикулоневрит.
Анатомически при полирадикулоневрите определяются воспалительные изменения (отек, гиперемия, инфильтрация) корешков, а в периферических нервах видны признаки распада миелина и дегенерации осевых цилиндров. Причем, если патологический процесс ограничивается мезенхиальными образованиями оболочек и сосудов, то это — интерстициальный неврит. Если же к нему присоединяется поражение нервных волокон (демиелинизация, распад осевых цилиндров), то — интерстициально-паренхиматозный неврит. При полиневропатиях происходят дегенеративные изменения нервов с преобладанием распада их миелиновых оболочек или нервных волокон.
Полиневриты и полиневропатии проявляются болями и парестезиями в дистальных отделах конечностей, периферическими параличами, расстройствами чувствительности по типу «перчаток» и «носков» и вегетативно-трофическими нарушениями (сухость, истончение кожи или гиперкератоз ее, цианоз, трофические язвы).
Инфекционный полиневрит вирусной этиологии характеризуется острым началом с общим недомоганием, повышением температуры, болями и парестезиями в конечностях.
В дальнейшем развиваются слабость, атрофии, параличи мышц рук и ног, нарушения чувствительности. Нервные стволы резко болезненны при пальпации. Обратное развитие симптомов протекает медленно.
Лечение включает противовирусные препараты, антибиотики, аналгетики, кортикостероиды, витамины, биостимуляторы.
Острый инфекционный полирадикулоневрит возникает обычно в холодное время года, начинается остро с подъема температуры, катаральных явлений, болей и парестезий в дистальных отделах конечностей. Определяются нарушения чувствительности по периферическому типу, болезненность нервных стволов, симптомы натяжения, дистальные параличи и вегетососудистые расстройства.
Одной из наиболее частых форм множественного поражения нервной системы является острый инфекционный полирадикулоневрит Гийена-Барре. Болезнь начинается остро с подъема температуры и катаральных явлений, обычно в холодное время года. У больных появляется быстро нарастающая слабость в ногах, затруднение ходьбы, боль по ходу нервных стволов.
Характерны симметричные вялые параличи, начинающиеся с нижних конечностей и охватывающие мышцы туловища, верхних конечностей, шею, поражения черепных нервов, расстройства чувствительности и резкая белковоклеточная диссоциация в спинномозговой жидкости. Течение этой формы болезни доброкачественное.
Лечение заключается в подавлении аутоиммунной воспалительной реакции (преднизолон, или его аналоги, внутривенно струйно до 1,5-2,1 г в сутки первые 3 дня с последующим снижением дозы и переходом на таблетированные препараты), введении антибиотиков (бензилпенициллин до 20 млн ЕД в сутки, гентамицин, рифампицин) и гексаметилентетрамина:Уменьшении боли (анальгин, вольтарен): Дезинтоксикации (гемодез, глюкоза):Улучшении нервно-мышечной передачи (прозерин внутримышечно по 1-2 мл два раза в сутки, галантамин, АТФ, витамины группы В):Применяют также иммуноглобулин и плазмаферез: При нарушении акта глотания внутривенно капельно вводят глюкозу, альбумин, гидролизин; при нарушении дыхания проводят реанимационные мероприятия. После затихания острых явлений проводят ультрафиолетовое облучение, сеансы УВЧ, легкий массаж, пассивные движения, вводят биостимуляторы и витамины. Спустя 2-3 месяца после затихания процесса можно назначать сероводородные и радоновые ванны, грязевые аппликации, занятия ЛФК. Дифтерийный полиневрит возникает через две-три недели после перенесенной дифтерии. При нем поражаются преимущественно черепные нервы — блуждающий, лицевой и отводящий. Особенно опасно появление бульбарных расстройств. После выздоровления голос на долгие годы может остаться глухим.Лечение осуществляют срочным введением анти-дифтерийной сыворотки (5-10 тыс. ЕД). Для предупреждения анафилактической реакции сначала вводят под кожу 0,5-1,0 мл сыворотки, а через 12-24 часа — всю дозу.
Аллергический (антирабический) полиневрит является следствием аллергической реакции на вакцину. После начала прививок у больного появляются головокружение, слабость, диспепсия, диффузные боли. Затем повышается температура; появляются рвота, неукротимая, сильная головная боль, развиваются вялые параличи конечностей и тазовые нарушения. Обратное развитие симптомов быстрое.
Диабетическая полиневропатия развивается на фоне гипергликемии. Для нее характерны парестезии, зуд и боли в ногах, расстройства чувствительности в дистальных отделах конечностей, угасание ахилловых и коленных рефлексов. Возможно поражение глазодвигательных нервов и вегетативных ганглиев.
Лечение включает коррекцию гипергликемии (диабетон, инсулин), витамины, трентал, копламин, ноотропы, аналгетики, биостимуляторы, анаболические стероиды, липостабилы, тиоктацид:
Алкогольная полиневропатия развивается подостро при хронической алкогольной интоксикации. Болезнь начинается с парестезий, жгучей боли в стопах на фоне резко выраженных вегетативных расстройств (цианоз, похолодание, потливость) конечностей.
В дистальных отделах развиваются парезы, нарушается поверхностная и глубокая чувствительность (сенситивная атаксия), появляются атрофии мышц. Весьма характерен корсаковский синдром — потеря памяти на недавние и текущие события, конфабуляция, временная и пространственная дезорганизация.
Лечение заключается в исключении алкоголя, назначении больших доз витаминов группы В, бенфогамма, миль-гамма, вазодилятаторов (спазвин) и других средств, применяемых при полиневропатиях.
Полиневропатия беременных связана с нарушением витаминного обмена, недостаточностью функции печени. Характерны парезы, нарушения чувствительности по периферическому типу, угасание рефлексов расстройства вегетативной иннервации в виде гипергидроза, похолодания конечностей. Возможен синдром Ландри.
Поражения периферической нервной системы: плекситы
Шейный плексит вызывается инфекциями, опухолями, туберкулезом и травмами шейного отдела позвоночника. Проявляется болями и нарушениями чувствительности в области затылка, уха, шеи, верхних отделах лопатки и плеча. Характерны нарушения функции диафрагмального нерва (нарушение дыхания, икота, полная или частичная неподвижность диафрагмы).
Плечевой плексит возникает после травм плеча, перелома ключицы, инфекций, патологии позвоночника и легких. В зависимости от локализации поражения различают верхний, нижний и тотальный плечевой плексит.
Верхний (паралич Дюшенна-Эрба) проявляется болями в верхней трети плеча, снижением рефлекса с т. biceps, затруднением отведения плеча, супинации, сгибания руки в локтевом суставе, а также нарушение чувствительности по наружной поверхности плеча и предплечья.
Нижний (паралич Дежерин-Клюмпке) характеризуется болями и расстройствами чувствительности по внутренней поверхности плеча и предплечья, парезом и атрофией мышц кисти и предплечья, снижением карпорадиального рефлекса. Возможен синдром Горнера-Бернара.
Тотальный плексит встречается редко, характеризуется болями в над- и подключичной области, иррадиирующими в руку, выпадением рефлексо
в, парезами и нарушением чувствительности во всей руке, грубыми вегетативно-сосудистыми расстройствами.
Пояснично-крестцовый плексит возникает вследствие инфекций, интоксикаций, болезней органов малого таза и брюшной полости, в период беременности, при патологических родах и травмах позвоночника и тазовых костей. Клинически плексит проявляется болями и нарушением чувствительности в области ягодицы, бедра и голени, выпадением коленного и ахиллового рефлексов, парезом стопы и атрофией мышц ягодиц и бедер.
Лечение аналогично лечению полиневропатии.