Что относится к живым вакцинам
Живые и неживые вакцины
Сегодня перед каждым родителем встает важнейший вопрос вакцинирования ребенка. Да и самим взрослым периодически необходимо ставить прививки. Многие сторонники «естественной медицины» уверяют, что вакцинация — это опасное и вредное мероприятие, которое служит ослаблению иммунитета и направлено на финансирование медицинских экспериментов. Но давайте отложим все «теории заговора» и подойдем к вопросу о вакцинировании честно и беспристрастно.
Цель вакцинации
Прежде чем рассуждать о типах вакцин, следует разобраться в том, что такое вакцина вообще.
Вакцина — это вещество, которое позволяет организму приобрести временную или постоянную невосприимчивость к тому или иному виду вирусов. Механизм работы вакцины довольно прост и понятен — вещество, содержащее в себе мизерную долю микроорганизмов или продуктов их жизнедеятельности, вводится в организм человека. Организм «знакомится» с таким веществом и при встрече с настоящим вирусом проявляет стойкий иммунитет.
Вакцинация помогает защититься от тяжелых вирусных заболеваний: туберкулеза, оспы, полиомиелита, паротита. Организм вырабатывает иммунитет к этим заболеваниям и становится устойчив к вирусам.
Опасности вакцинации
Следует сказать пару слов об опасностях вакцинирования. Действительно, некоторые люди, особенно дети, могут проявить аллергические реакции после введения вакцины. Обычно они выражаются в раздражении кожи, зуде, покраснении. Однако следует отметить, что:
Состав вакцины
Для выработки иммунитета ученые используют следующие типы раздражителей:
Живые и неживые вакцины
Живыми называют вакцины, в составе которых есть настоящие естественные микроорганизмы. Неживыми — все остальные. Многие родители предполагают, что живые вакцины более эффективны и безопасны для ребенка, однако на самом деле это правда лишь отчасти. Давайте рассмотрим различия между живыми и неживыми вакцинами.
Из чего делают прививки – подробный состав вакцин
Вакцинация – обязательный процесс для человека на всех этапах его жизни. В последнее время большинство пациентов сомневаются в необходимости проведения вакцинации из-за состава препарата. Однако именно этот шаг позволяет избежать заражения серьезными инфекционными заболеваниями, такими как: столбняк, краснуха, оспа, туберкулез и другие.
Как делают вакцины: основы микробиологии
Эффективность вакцины во многом зависит от способа ее изготовления. Для этого специалистам необходимо выделить вирус, с которым предстоит работать в дальнейшем.
Исходным материалом в таком случае становятся органы и кровь людей, умерших от инфекции. После этого начинается выращивание штамма в лабораторных условиях. Стоит отметить, что в состав вакцины также входят различные животные материалы.
Так, при ознакомлении с характеристиками любого лекарственного средства подобного типа можно обнаружить такие компоненты, как:
Данный исходный материал проходит несколько этапов очистки и используется для выращивания вирусных штаммов. Очистка помогает снизить риск появления аллергических реакций. Однако высыпания являются допустимыми и не влияют на результат вакцинации.
Виды вакцинных препаратов
Существует несколько основных классификаций препаратов подобного типа, к которым относят:
Чаще всего лечащий врач устанавливает, какая из прививок необходима. Самостоятельная постановка диагноза без наличия необходимых знаний может стать главной причиной случайного заражения опасным недугом.
Из чего делают прививки: подробный состав вакцин
Состав прививки в зависимости от ее предназначения может быть совершенно различным. Именно поэтому говорить о том, что абсолютно все препараты опасны или безопасны невозможно. Каждый человек, проконсультировавшись со специалистом, сможет подобрать препарат, подходящий именно ему.
Существует возможность ознакомиться с составом наиболее популярных препаратов:
Самыми распространенными компонентами иных прививок можно считать:
В большинстве случаев пациент обязуется сдать ряд тестов на проявление аллергических реакций.
Особенности вакцинации многокомпонентными прививочными составами
Компонентные прививочные составы представляют собой раствор, предназначенный для профилактики сразу нескольких заболеваний. Такой способ вакцинации является наиболее удобным для лечения детей и подростков.
К препаратам подобного типа относится Пентаксим, предназначенный для профилактики столбняка и дифтерии.
Основная особенность введения препарата состоит в том, что лечение разделяется на курс, при котором необходимо делать уколы несколько раз, с перерывами в указанное количество дней. Стоит отметить, что большинство детей, имеющих сформированный иммунитет, переносят вакцинацию легко.
В чем состоит опасность прививок?
Опасность прививок так же, как и их эффективность, не может быть доказана на все сто процентов. Именно поэтому врачи и пациенты разделились на два лагеря, не найдя общего языка. Вместе с тем существует серьезная угроза для жизни тех, кто не может выразить свое мнение самостоятельно – для новорожденных.
Существует несколько основных фактов, доказывающих, что вакцинация в таком возрасте может быть опасной:
Именно поэтому большинство врачей заявляют о том, что каждому ребенку необходим индивидуальный подход, особенно, если дело касается прививок.
Прививки помогли избавить человечество от серьезных заболеваний, однако эффективность вакцин, используемых для профилактики заболеваний у детей, не была доказана до сих пор. Решение о вакцинации стоит принимать, основываясь на индивидуальных показателях здоровья малыша и опыте профессиональных педиатров.
ВАКЦИНОПРОФИЛАКТИКА
ВАКЦИНАЦИЯ – ЗАЛОГ ЗДОРОВОГО БУДУЩЕГО
Ежегодно в мире от инфекционных заболеваний погибают около 12 миллионов детей. Третья часть из них (4 миллиона) умирают от болезней, которые можно было предотвратить с помощью прививки. В XIX веке диагноз «корь», «дифтерия», «бешенство», «столбняк», считались смертным приговором. Начиная с XX века, благодаря достижениям в области микробиологии, вирусологии и фармакологии заболеваемость этими инфекциями сведена практически к нулю. Целью иммунизации является формирование специфического иммунитета к инфекционному заболеванию посредством искусственного создания инфекционного процесса, который в большинстве случаев протекает бессимптомно или в легкой форме (у непривитого человека течение этих болезней несет тяжелейший характер, иногда с летальным исходом).
МЕХАНИЗМ ДЕЙСТВИЯ ВАКЦИНЫ
В ответ на вакцинацию в организме возникает цепочка иммунологических реакций, подразделяющихся на три периода. Первый период (латентный, или «лаг-фаза») продолжается с момента введения вакцины до появления первых антител в крови. Длительность первого, латентного, периода варьирует от нескольких дней до 2 недель и зависит от вида вакцины, способа ее введения и особенностей иммунной системы организма. Второй период характеризуется повышением концентрации специфических антител в крови. После введения некоторых вакцин специфические антитела появляются очень быстро, содержание их в крови стремительно повышается, что позволяет использовать эти вакцинные препараты для экстренной профилактики при контакте с больными корью, полиомиелитом, эпидемическим паротитом и другими инфекциями. Второй период продолжается от 4 дней до 4 недель. Третий период наступает после достижения максимального уровня специфических антител, когда их количество начинает уменьшаться — вначале быстро, затем медленно. Такое уменьшение происходит в течение нескольких лет. При повторной встрече с антигеном (при ревакцинации или инфицировании привитого ребенка) «лаг-фаза» отсутствует, так как активируются В-клетки памяти и специфический иммунный ответ возникает быстрее и отличается большей интенсивностью.
ПОМНИТЕ, ПРИВИВКИ СПАСАЮТ ВАШЕ ЗДОРОВЬЕ И ЖИЗНЬ!
2. Все вакцины обладают определенной степенью реактогенности, которая лимитирована нормативной документацией на препараты.
3. В соответствии с Законом Российской Федерации “О лекарственных средствах”, утвержденным 22 июня 1998 г, производство лекарственных средств, к которым относятся и иммунобиологические препараты, осуществляется предприятиями-производителями лекарственных средств, имеющими лицензию на их производство”.
4. В России на 16 предприятиях производится 50 видов вакцин против 28 инфекционных заболеваний. Практически все вакцины соответствуют по основным показателям безопасности и эффективности требованиям.
Вакцинацию можно проводить следующими способами:
— накожно (скарификационная вакцинация) оптимальна при иммунизации живыми вакцинами против особо опасных инфекций (чумы, туляремии и др.). Вакцины наносят на наружную поверхность плеча, а затем сухим оспопрививочным пером делают насечки через каплю.;
ОДНОВРЕМЕННОЕ ВВЕДЕНИЕ НЕСКОЛЬКИХ ВАКЦИН
Виды вакцин
Открытие метода вакцинации дало старт новой эре борьбы с болезнями.
В состав прививочного материала входят убитые или сильно ослабленные микроорганизмы либо их компоненты (части). Они служат своеобразным муляжом, обучающим иммунную систему давать правильный ответ инфекционным атакам. Вещества, входящие в состав вакцины (прививки), не способны вызвать полноценное заболевание, но могут дать возможность иммунитету запомнить характерные признаки микробов и при встрече с настоящим возбудителем быстро его определить и уничтожить.
Производство вакцин получило массовые масштабы в начале ХХ века, после того как фармацевты научились обезвреживать токсины бактерий. Процесс ослабления потенциальных возбудителей инфекций получил название аттенуации.
Сегодня медицина располагает более, чем 100 видами вакцин от десятков инфекций.
Препараты для иммунизации по основным характеристикам делятся на три основных класса.
В последние годы появился еще один вид вакцин — молекулярные. Материалом для них становятся рекомбинантные белки или их фрагменты, синтезированные в лабораториях путем применения методов генной инженерии (рекомбининтная вакцина против вирусного гепатита В).
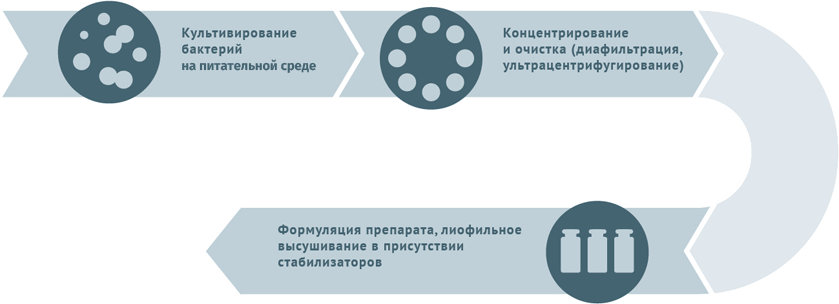
Схемы изготовления некоторых видов вакцин
Живые бактериальные
Схема подходит для вакцины БЦЖ, БЦЖ-М.
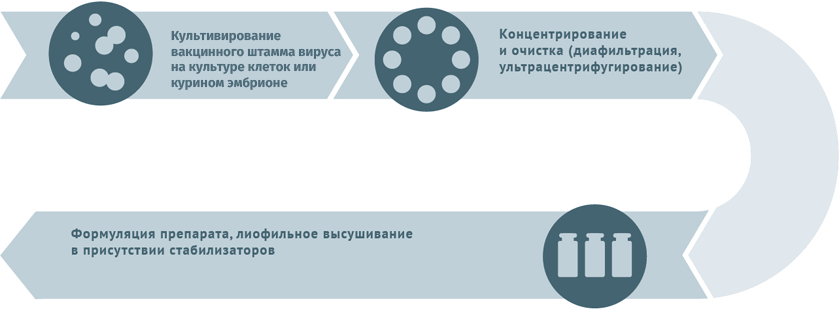
Живые противовирусные
Схема подходит для производства вакцин от гриппа, ротавируса, герпеса I и II степеней, краснухи, ветряной оспы.
Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться:
Первичный сырьевой материал очищают от клеточного дебриса в центрифугах и с помощью сложных фильтров.
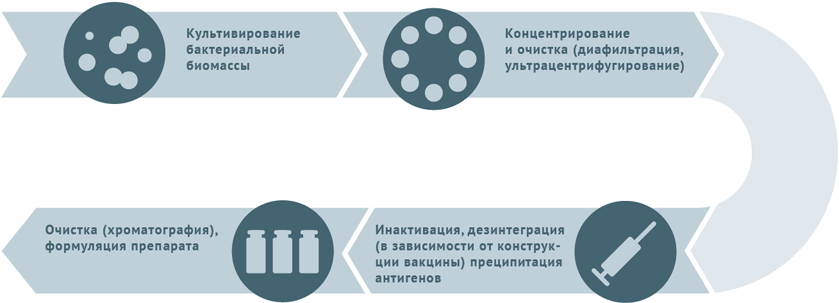
Инактивированные антибактериальные вакцины
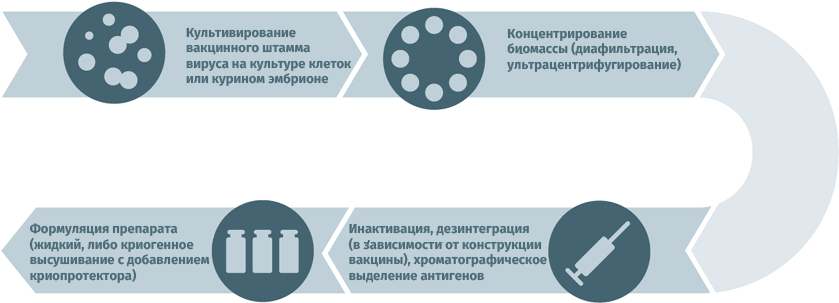
Инактивированные противовирусные вакцины
Схема подходит для производства прививочного материала против гепатита А, желтой лихорадки, бешенства, гриппа, полиомиелита, клещевого и японского энцефалитов.
Анатоксины
Для дезактивации вредного воздействия токсинов используют методы:
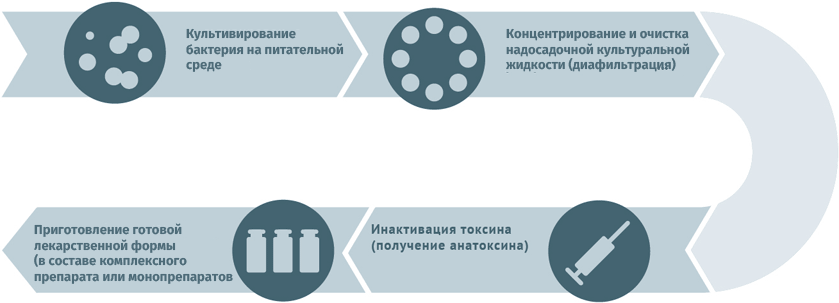
Схема подходит для производства вакцин против столбняка и дифтерии.
По данным Всемирной Организации Здравоохранения (ВОЗ), на долю инфекционных заболеваний приходится 25 % от общего количества смертей на планете ежегодно. То есть инфекции до сих пор остаются в списке главных причин, обрывающих жизнь человека.
Одним из факторов, способствующих распространению инфекционных и вирусных заболеваний, являются миграция потоков населения и туризм. Перемещение человеческих масс по планете влияет на уровень здоровья нации даже в таких высокоразвитых странах, как США, ОАЭ и государства Евросоюза.
По материалам: «Наука и жизнь» № 3, 2006, «Вакцины: от Дженнера и Пастера до наших дней», академик РАМН В. В. Зверев, директор НИИ вакцин и сывороток им. И. И. Мечникова РАМН.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вопросы и ответы
Я много лет вакцинируюсь от гриппа вакциной французского производителя. В этом году терапевт предложила мне сделать прививку российской вакциной. Я ничего не знаю об отечественных вакцинах, какая из них качественная?
Отвечает Полибин Роман Владимирович
Российские препараты, которыми проводится вакцинацию в рамках ОМС, эффективны и безопасны. Для массовой иммунизации населения Минздравом используются вакцины Совигрипп (НПО «Микроген»), Ультрикс (ООО ФОРТ), УльтриксКвадри (ООО «ФОРТ» иФлю-М (СПбНИИВС ФМБА России). Препараты доказали высокий профиль безопасности и эффективности в ходе полного объема обязательных доклинических и клинических исследований, проведенных в соответствии с требованиями, предъявляемыми регуляторными органами РФ и Европы, а также длительного опыта успешного применения в России и динамики снижения заболеваемости. Подробнее о вакцинах можно узнать на официальных сайтах разработчиков.
Вакцина «Менюгейт» зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска.
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Почему на сайте не представлен состав вакцин? Почему до сих пор проводится ежегодная реакция Манту (зачастую не информативна), а не делается анализ по крови, например, квантифероновый тест? Как можно утверждать реакции иммунитета на введенную вакцину, если еще ни кому не известно в принципе, что такое иммунитет и как он работает, особенно если рассматривать каждого отдельно взятого человека?
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Реакция Манту. По Приказу № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерациии» и Санитарным правилам СП 3.1.2.3114-13 «Профилактика туберкулеза», несмотря на наличие новых тестов, детям необходимо ежегодно делать реакцию Манту, но так как этот тест может давать ложноположительные результаты, то при подозрении на тубинфицирование и активную туберкулезную инфекцию проводят Диаскин-тест. Диаскин-тест является высоко чувствительным (эффективным) для выявления активной туберкулезной инфекции (когда идет размножение микобактерий). Однако полностью перейти на Диаскин-тест и не делать реакцию Манту фтизиатры не рекомендуют, так как, он не «улавливает» раннее инфицирование, а это важно, особенно для детей, поскольку профилактика развития локальных форм туберкулеза эффективна именно в раннем периоде инфицирования. Кроме того, инфицирование микобактерией туберкулеза необходимо определять для решения вопроса о ревакцинации БЦЖ. К сожалению, нет ни одного теста, который бы со 100% точностью ответил на вопрос, есть инфицирование микобактерией или заболевание. Квантифероновый тест также выявляет только активные формы туберкулеза. Поэтому при подозрении на инфицирование или заболевание (положительная реакция Манту, контакт с больным, наличие жалоб и пр.) используются комплексные методы (диаскин-тест, квантифероновый тест, рентгенография и др.).
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
Виды вакцин
Виды вакцин
А.Сэбин, М.П.Чумаков, А.А.Смородинцев
Примечание: Атт. – аттенуированная, Див. – дивергентная.
Инактивированные вакцины – приготовлены из убитых микробных тел либо метаболитов, а также отдельных антигенов, полученных биосинтетическим или химическим путем. Эти вакцины проявляют меньшую (по сравнению с живыми) иммуногенность, что ведет к необходимости многократной иммунизации, однако они лишены балластных веществ, что уменьшает частоту побочных эффектов.
Корпускулярные (цельноклеточные, цельновирионные) вакцины – содержат полный набор антигенов, приготовлены из убитых вирулентных микроорганизмов (бактерий или вирусов) путем термической обработки, либо воздействием химических агентов (формалин, ацетон). Напр., противочумная (бактериальная), антирабическая (вирусная).
Компонентные (субъединичные)вакцины – состоят из отдельных антигенных компонентов, способных обеспечить развитие иммунного ответа. Для выделения таких иммуногенных компонентов используют различные физико-химические методы, поэтому их ещё называют химические вакцины. Напр., субъединичные вакцины против пневмококков (на основе полисахаридов капсул), брюшного тифа (на основе О-, Н-, Vi — антигенов), сибирской язвы (полисахариды и полипептиды капсул), гриппа (вирусные нейраминидаза и гемагглютинин). Для придания этим вакцинам более высокой иммуногенности их сочетают с адъювантами (сорбируют на гидроксиде аллюминия).
Генно-инженерные вакцины содержат антигены возбудителей, полученные с использованием методов генной инженерии, и включают только высокоиммуногенные компоненты, способствующие формированию иммунного ответа.
Пути создания генно-инженерных вакцин:
1. Внесение генов вирулентности в авирулентные или слабовирулентные микроорганизмы (см. векторные вакцины).
2. Внесение генов вирулентности в неродственные микроорганизмы с последующим выделением антигенов и их использованием в качестве иммуногена. Напр., для иммунопрофилактики гепатита В предложена вакцина, представляющая собой HBsAg вируса. Его получают из дрожжевых клеток, в которые введен вирусный ген (в форме плазмиды), кодирующий синтез HBsAg. Препарат очищают от дрожжевых белков и используют для иммунизации.
3. Искусственное удаление генов вирулентности и использование модифицированных организмов в виде корпускулярных вакцин. Селективное удаление генов вирулентности открывает широкие перспективы для получения стойко аттенуированных штаммов шигелл, токсигенных кишечных палочек, возбудителей брюшного тифа, холеры и др. бактерий. Возникает возможность для создания поливалентных вакцин для профилактики кишечных инфекций.
Синтетические вакцины – принцип получения включает выделение нуклеиновых кислот или полипептидов, образующих антигенные детерминанты, распознаваемые нейтрализующими антителами. Обязательные компоненты таких вакцин – антиген, высокомолекулярный носитель (винилпироллидон, декстран), адъювант. Такие препараты наиболее безопасны в отношении поствакцинальных осложнений, но есть 2 проблемы, мешающие их разработке: не всегда есть информация о идентичности синтетических эпитопов природным антигенам, низкомолекулярные пептиды обладают низкой иммуногенностью, что влечет за собой необходимость подбора адъюванта. Однако этот тип вакцин наиболее оптимален для вакцинации людей с нарушениями иммунного статуса. Особенно перспективно использование НК для иммунопрофилактики инфекций, вызываемых внутриклеточными паразитами. Напр., иммунизация организма РНК и ДНК многих вирусов, малярийного плазмодия и возбудителя туберкулеза приводит к развитию стойкой невосприимчивости.
Молекулярные вакцины – это препараты в которых антиген представлен метаболитами патогенных микроорганизмов, чаще всего молекулярных бактериальных экзотоксинов – анатоксинов.
Анатоксины – токсины обезвреженные формальдегидом (0,4%) при 37-40 ºС в течение 4 нед., полностью утратившие токсичность, но сохранившие антигенность и иммуногенность токсинов и используемые для профилактики токсинемических инфекций (дифтерии, столбняка, ботулизма, газовой гангрены, стафилококковых инфекций и др.). Обычный источник токсинов –промышленно култивируемые естественные штаммы-продуценты. Анатоксины выпускаю в форме моно- (дифтерийный, столбнячный, стафилококковый) и ассоциированных (дифтерийно-столбнячный, ботулинический трианатоксин) препаратов.
Конъюгированные вакцины – комплексы бактериальных полисахаридов и токсинов (напр., сочетание антигенов Haemophilus influenzae и дифтерийного анатоксина). Принимаются попытки создать смешанные бесклеточные вакцины, включающие анатоксины и некоторые другие факторы патогенности, напр., адгезины (напр., ацеллюлярная коклюшно-дифтерийно-столбнячная вакцина).
Моновакцины – вакцины применяемые для создания невосприимчивости к одному возбудителю (моновалентные препараты).
Ассоциированные препараты – для одномоментного создания множественной невосприимчивости, в этих препаратах совмещаются антигены нескольких микроорганизмов (как правило убитых). Наиболее часто применяются: адсорбированная коклюшно-дифтерийно-столбнячная вакцина (АКДС-вакцина), тетравакцина (вакцина против брюшного тифа, паратифов А и В, столбнячный анатоксин), АДС-вакцина (дифтерийно-столбнячный анатоксин).
Методы введения вакцин.
Вакцинные препараты вводят внутрь, подкожно, внутрикожно, парентерально, интраназально и ингаляционно. Способ введения определяют свойства препарата. Живые вакцины можно вводить накожно (скарификацией), интраназально или перopaльно; анатоксины вводят подкожно, а неживые корпускулярные вакцины – парентерально.
Наблюдение за привитыми длится 30 минут, когда теоретически возможна анафилактическая реакция. Следует информировать родителей о возможных реакциях, требующих обращения к врачу. Ребенок наблюдается патронажной сестрой первые 3 дня после введения инактивированной вакцины, на 5-6-й и 10-11-й день — после введения живых вакцин. Сведения о проведенной вакцинации заносят в учетные формы, прививочные журналы и в Сертификат профилактических прививок.
По степени необходимости выделяют: плановую (обязательную) вакцинацию, которая проводится в соответствии с календарем прививок и вакцинацию по эпидемиологическим показаниям, которая проводится для срочного создания иммунитета у лиц, подвергшихся риску развития инфекции.
КАЛЕНДАРЬ ПРОФИЛАКТИЧЕСКИХ ПРИВИВОК В УКРАИНЕ
(Приказ МЗ Украины №48 от 03.02.2006)
Прививки по возрасту
Дифтерии, Коклюша, Столбняка [3] Полиомиелита (ИПВ) [4] Гемофильной инфекции [5]
Детям с высоким риском развития поствакцинальных осложнений вакциной АаКДС
Дифтерии, Коклюша, Столбняка [3] Полиомиелита (ИПВ) [4] Гемофильной инфекции[5]
Детям с высоким риском развития поствакцинальных осложнений вакциной АаКДС
Дифтерии, Коклюша, Столбняка[3] Полиомиелита (ОПВ) [4] Гемофильной инфекции [5]
Детям с высоким риском развития поствакцинальных осложнений вакциной АаКДС
Дифтерии, Коклюша, Столбняка [3] вакциной АаКДС Полиомиелита (ОПВ) [4] Гемофильной инфекции[5]
Дифтерии, Столбняка [3] Полиомиелита (ОПВ) [4] Кори, Краснухи, Паротита [6]
Дифтерии, Столбняка [3] Полиомиелита (ОПВ) [4] Туберкулеза [1]
Краснухи (девочки), Паротита (мальчики) [6]
Дифтерии, Столбняка [3]
Дифтерии, Столбняка [3]
[1] Прививки для профилактики туберкулеза не проводят в один день с другими прививками. Недопустимо комбинировать в один день прививки для профилактики туберкулеза с другими парентеральными манипуляциями. Ревакцинации против туберкулеза подлежат дети в возрасте 7 и 14 лет с негативным результатом пробы Манту. Ревакцинация проводится вакциной БЦЖ.
[2] Вакцинации для профилактики гепатита В подлежат все новорожденные, вакцинация проводится моновалентной вакциной (Энжерикс В). Если мать новорожденного HBsAg «–» (негативна), что документально подтверждено, можно начать вакцинацию ребенка в течение первых месяцев жизни или объединить с прививками против коклюша, дифтерии, столбняка, полиомиелита (Инфанрикс ИПВ, Инфанрикс пента). В случае комбинации иммунизации с прививками против коклюша, дифтерии, столбняка и полиомиелита, рекомендуются схемы: 3-4-5-18 мес жизни или 3-4-9 мес. жизни. Если мать новорожденного HBsAg «+» (позитивна), ребенка прививают по схеме (первые сутки жизни) — 1-6 мес. Первая доза вводится в первые 12 часов жизни ребенка независимо от массы тела. Вместе с вакцинацией, но не позже 1-ой недели жизни, в другую часть тела необходимо ввести специфичный иммуноглобулин против гепатита В из расчета 40 МЕ/кг массы тела, но не менее 100 МЕ. Если у матери новорожденного с HBsAg неопределен HBsAg статус, прививки ребенку проводят обязательно в первые 12 часов жизни с одновременным исследованием статуса матери по HBsAg. В случае получения позитивного результата у матери, профилактику гепатита В проводят также как в случае прививки новорожденного ребенка от HBsAg «+» матери.
[3] Интервал между первой и второй, второй и третьей вакцинацией АКДС вакциной составляет 30 дней. Интервал между третьей и четвертой вакцинацией должен составлять не менее 12 мес. Первая ревакцинация в 18 месяцев проводится вакциной с ацеллюлярным коклюшным компонентом (далее — АаКДС) (Инфанрикс). АаКДС используется для дальнейшей вакцинации детей, которые имели поствакцинальные осложнения на предыдущие прививки АКДС, а также для проведения всех вакцинаций детям с высоким риском возникновения поствакцинальных осложнений по итогам вакцинальной комисии или детского иммунолога. Для профилактики дифтерии, столбняка, коклюша, полиомиелита, гепатита В и инфекций вызванных бактериями Haemophilus influenze типа b (далее — Hib) можно использовать комбинированные вакцины (с разными вариантами комбинаций антигенов), которые зарегистрированы в Украине (Инфанрикс гекса).
[4] Инактивированная вакцина для профилактики полиомиелита (далее ИПВ) применяется для первых двух вакцинаций, а в случае противопоказаний к введению opaльной полиомиелитной вакцины (далее — ОПВ) — для всех последующих вакцинаций согласно календаря вакцинаций (Полиорикс, Инфанрикс ИПВ, Инфанрикс пента, Инфанрикс гекса). После вакцинации ОПВ предлагается ограничить инъекции, парентеральные вмешательства, плановые операции в течение 40 дней, исключить контакт с больными и ВИЧ-инфицированными.
[5] Вакцинация для профилактики Hib-инфекции, может проводиться моновакцинами и комбинированными вакцинами которые содержат Hib-компонент (Хиберикс). В случае использования Hib-вакцины и АКДС разных производителей, вакцины вводятся в различные части тела. Желательно использовать комбинированные вакцины с Hib-компонентом для первичной вакцинации (Инфанрикс гекса).
[6] Вакцинация для профилактики кори, эпидемического паротита и краснухи проводится комбинированной вакциной (далее — КПК) в возрасте 12 мес (Приорикс). Повторную вакцинацию для профилактики кори, паротита и краснухи проводят детям в возрасте 6 лет. Детям, которые не были вакцинированы против кори, паротита и краснухи в возрасте 12 мес и в 6 лет, вакцинацию можно провести в любом возрасте до 18 лет. В таком случае ребенок должен получить 2 дозы с минимальным интервалом. Детям в возрасте 15 лет, которые получили 1 или 2 вакцинацию против кори, но не были вакцинированы против эпидемического паротита и краснухи и не болели этими инфекциями, проводится плановая вакцинация против эпидемического паротита (мальчики) или против краснухи (девочки). Лица старше 18 лет, которые не были ранее вакцинированы против этих инфекций, могут быть вакцинированы одной дозой согласно эпидемическим показаниям в любом возрасте до 30 лет. Перенесенные заболевания корью, эпидемическим паротитом или краснухой не является противопоказанием к вакцинации тривакциной.
Вакцина — это что такое? Виды и типы вакцин
На протяжении столетий человечество пережило не одну эпидемию, унёсшую жизни многих миллионов людей. Благодаря современной медицине удалось разработать препараты, позволяющие избежать множества cмepтельных заболеваний. Эти препараты носят название «вакцина» и подразделяются на несколько видов, которые мы опишем в этой статье.
Что такое вакцина и как она работает?
Вакцина – это медицинский препарат, содержащий убитые или ослабленные возбудители различных заболеваний либо синтезированные белки патогенных микроорганизмов. Их вводят в организм человека для создания иммунитета к определённой болезни.
Введение вакцин в человеческий организм называется вакцинация, или прививка. Вакцина, попадая в организм, побуждает иммунную систему человека выpaбатывать специальные вещества для уничтожение возбудителя, тем самым формируя у него избирательную память к болезни. Впоследствии, если человек инфицируется этим заболеванием, его иммунная система окажет быстрое противодействие возбудителю и человек не заболеет вовсе или перенесет легкую форму болезни.
Способы вакцинации
Иммунобиологические препараты могут вводиться различными способами согласно инструкции к вакцинам в зависимости от вида препарата. Бывают следующие способы вакцинации.
Отзывы родителей говорят о том, что дети младенческого возраста лучше переносят вакцинацию в верхнюю часть бедра, нежели в ягoдицу. Этого же мнения придерживаются и медики, обуславливая это тем, что в ягодичной области может быть аномальное размещение нервов, встречаемое у 5 % детей до года. К тому же в ягодичной области у детей этого возраста имеется значительный жировой слой, что увеличивает вероятность попадания вакцины в подкожный слой, из-за чего снижается эффективность препарата.
Виды вакцин
Сегодня в руках медицинских работников в борьбе с десятками инфекционных заболеваний имеется более ста вакцин, благодаря которым удалось избежать целых эпидемий и значительно улучшить качество медицины. Условно принято выделять 4 вида иммунобиологических препаратов:
Типы вакцин
Вакцины также можно группировать по признаку состава и способа их получения:
Ещё один критерий, по которому классифицируется вакцина, – это количество профилактируемых ею заболеваний или возбудителей:
Живая вакцина
Живая вакцина – это незаменимый препарат для профилактики множества инфекционных заболеваний, который встречается только в корпускулярном виде. Характерной особенностью этого вида вакцины считается то, что главным её компонентом являются ослабленные штаммы возбудителя инфекции, способные размножаться, однако генетически лишённые вирулентности (способности заражать организм). Они способствуют выработке организмом антител и иммунной памяти.
Преимущество живых вакцин состоит в том, что ещё живые, но ослабленные возбудители побуждают человеческий организм выpaбатывать длительную невосприимчивость (иммунитет) к данному патогенному агенту даже при однократной вакцинации. Существует несколько способов введения вакцины: внутримышечно, под кожу, капли в нос.
Недостаток — возможна генная мутация патогенных агентов, что приведет к заболеванию привитого. В связи с этим противопоказана для пациентов с особо ослабленным иммунитетом, а именно для людей с иммунодефицитом и онкобольных. Требует особых условий трaнcпортировки и хранения препарата с целью обеспечения сохранности живых микроорганизмов в нём.
Инактивированные вакцины
Применение вакцин с инактивированными (мёртвыми) патогенными агентами широко распространено для профилактики вирусных заболеваний. Принцип действия базируется на введении в организм человека искусственно культивированных и лишённых жизнеспособности вирусных возбудителей.
«Убитые» вакцины по составу могут быть как цельномикробными (цельновиральными), так и субъединичными (компонентными) и генно-инженерными (рекомбинантными).
Важным преимуществом «убитых» вакцин является их абсолютная безопасность, то есть отсутствие вероятности инфицирования привитого и развития инфекции.
Недостаток — более низкая продолжительность иммунной памяти по сравнению с «живыми» прививками, также у инактивированных вакцин сохраняется вероятность развития аутоиммунных и токсических осложнений, а для формирования полноценной иммунизации требуется несколько процедур вакцинации с выдерживанием необходимого интервала между ними.
Анатоксины
Анатоксины – это вакцины, созданные на основе обеззараженных токсинов, выделяемых в процессе жизнедеятельности некоторыми возбудителями инфекционных заболеваний. Особенность этой прививки состоит в том, что она провоцирует формирование не микробной невосприимчивости, а антитоксического иммунитета. Таким образом, анатоксины с успехом используются для профилактики тех заболеваний, у которых клинические симптомы связаны с токсическим эффектом (интоксикацией), возникающим в результате биологической активности патогенного возбудителя.
Форма выпуска – прозрачная жидкость с осадком в стеклянных ампулах. Перед применением нужно встряхнуть содержимое для равномерного распределения анатоксинов.
Преимущества анатоксинов – незаменимы для профилактики тех заболеваний, против которых живые вакцины бессильны, к тому же они более устойчивы к колебаниям температуры, не требуют специальных условий для хранения.
Недостатки анатоксинов — индуцируют только антитоксический иммунитет, что не исключает возможности возникновения локализованных болезней у привитого, а также носительство им возбудителей данного заболевания.
Изготовление живых вакцин
Массово вакцину начали изготовлять в начале XX века, когда биологи научились ослаблять вирусы и патогенные микроорганизмы. Живая вакцина — это около половины всех профилактических препаратов, применяемых мировой медициной.
Производство живых вакцин базируется на принципе пересева возбудителя в невосприимчивый или маловосприимчивый к данному микроорганизму (вирусу) организм либо культивирование возбудителя в нeблагоприятных для него условиях с воздействием на него физических, химических и биологических факторов с последующим отбором невирулентных штаммов. Чаще всего субстрактом для культивирования авирулентных штаммов служат эмбрионы курицы, первичные клеточные (эбриональные фибробласты курицы или перепёлки) и перевиваемые культуры.
Получение «убитых» вакцин
Производство инактивированных вакцин от живых отличается тем, что их получают путём умерщвления, а не аттенуации возбудителя. Для этого отбираются только те патогенные микроорганизмы и вирусы, которые обладают наибольшей вирулентностью, они должны быть одной популяции с чётко очерченными характерными для неё признаками: форма, пигментация, размеры и т. д.
Инактивация колоний возбудителя осуществляется несколькими способами:
Изготовление анатоксинов
Для того чтобы получить токсоид, вначале культивируют токсогенные микроорганизмы в питательной среде, чаще всего жидкой консистенции. Это делается для того, чтобы накопить в культуре как можно больше экзотоксина. Следующий этап – это отделение экзотоксина от клетки-продуцента и его обезвреживание при помощи тех же химических реакций, что применяются и для «убитых» вакцин: воздействие химических реактивов и перегрева.
Для снижения реагентности и восприимчивости антигены очищают от балласта, концентрируют и адсорбируют окисью алюминия. Процесс адсорбции антигенов играет важную роль, поскольку введённая инъекция с большой концентрацией токсоидов формирует депо антигенов, в результате антигены поступают и разносятся по организму медленно, обеспечивая тем самым эффективный процесс иммунизации.
Уничтожение неиспользованной вакцины
Независимо от того, какие вакцины были использованы для прививки, ёмкости с остатками препаратов нужно обработать одним из следующих способов:
Препараты с истекшим сроком годности нужно непременно направить в районный санэпидцентр для утилизации.
Виды вакцин
Вакцинация – это способ создания протективного иммунитета (иммунитета к определенным патогенным микроорганизмам) с помощью препаратов (вакцин) с целью формирования к антигенам возбудителя заболевания иммунологической памяти, минуя стадию развития данного заболевания. Вакцины содержат биоматериал — антигены возбудителя или анатоксины. Создание вакцин стало возможно, когда ученые научились культивировать возбудителей различных опасных заболеваний в условиях лаборатории. А разнообразие способов создания вакцин обеспечивает их разновидности и позволяет объединить в группы по методам изготовления.
Виды вакцин:
Адъюванты – вещества, дополняющие и усиливающие действие других составных частей вакцины, обеспечивают не только общий иммуностимулирующий эффект, но и активируют определенный для каждого адъюванта тип иммунного ответа (гумopaльный или клеточный).
Некоторые адъюванты в связи с их реактогенностью (способностью вызывать побочные эффекты) были запрещены к использованию (адъюванты Фрейнда).
Вакцины – это медицинские препараты, которые имеют, как и любое другое лекарственное средство, противопоказания и побочные эффекты. В связи с чем существует ряд правил использования вакцин:
Побочные реакции и осложнения после вакцинации:
Виды вакцин
Вакцины — иммунобиологические препараты, предназначенные для активной иммунопрофилактики, то есть для создания активной специфической невосприимчивости организма к конкретному возбудителю. Вакцинация признана ВОЗ идеальным методом профилактики инфекционных заболеваний человека. Высокая эффективность, простота, возможность широкого охвата вакцинируемых лиц с целью массового предупреждения заболевания вывели активную иммунопрофилактику в большинстве стран мира в разряд государственных приоритетов. Комплекс мероприятий по вакцинации включает отбор лиц, подлежащих вакцинации, выбор вакцинного препарата и определение схемы его использования, а также (при необходимости) контроль эффективности, купирование возможных патологических реакций и осложнений. В качестве Аг в вакцинных препаратах выступают:
• цельные микробные тела (живые или убитые);
• отдельные Аг микроорганизмов (наиболее часто протективные Аг);
• токсины микроорганизмов;
• искусственно созданные Аг микроорганизмов;
• Аг, полученные методами генной инженерии.
Большинство вакцин разделяют на живые, инактивированные (убитые, неживые), молекулярные (анатоксины) генно инженерные и химические; по наличию полного или неполного набора Аг — на корпускулярные и компонентные, а по способности выpaбатывать невосприимчивость к одному или нескольким возбудителям — на моно- и ассоциированные.
Живые вакцины
Живые вакцины — препараты из аттенуированных (ослабленных) либо генетически изменённых патогенных микроорганизмов, а также близкородственных микробов, способных индуцировать невосприимчивость к патогенному виду (в последнем случае речь идёт о так называемых дивергентных вакцинах). Поскольку все живые вакцины содержат микробные тела, то их относят к группе корпускулярных вакцинных препаратов.
Иммунизация живой вакциной приводит к развитию вакцинального процесса, протекающего у большинства привитых без видимых клинических проявлений. Основное достоинство живых вакцин— полностью сохранённый набор Аг возбудителя, что обеспечивает развитие длительной невосприимчивости даже после однократной иммунизации. Живые вакцины обладают и рядом недостатков. Наиболее характерный — риск развития манифестной инфекции в результате снижения аттенуации вакцинного штамма. Подобные явления более типичны для противовирусных вакцин (например, живая полиомиелитная вакцина в редких случаях может вызвать полиомиелит вплоть до развития поражения спинного мозга и паралича).
Ослабленные ( аттенуированные ) вакцины
Ослабленные (аттенуированные) вакцины изготавливают из микроорганизмов с пониженной патогенностью, но выраженной иммуногенностью. Введение вакцинного штамма в организм имитирует инфекционный процесс: микроорганизм размножается, вызывая развитие иммунных реакций. Наиболее известны вакцины для профилактики сибирской язвы, бруцеллёза, Ку-лихорадки, брюшного тифа. Однако большая часть живых вакцин — противовирусные. Наиболее известны вакцина против возбудителя жёлтой лихорадки, противополи-омиелитная вакцина Сэйбина, вакцины против гриппа, кори, краснухи, паротита и аденовирусных инфекций.
Дивергентные вакцины
В качестве вакцинных штаммов используют микроорганизмы, находящиеся в близком родстве с возбудителями инфекционных болезней. Аг таких микроорганизмов индуцируют иммунный ответ, перекрёстно направленный на Аг возбудителя. Наиболее известны и длительно применяются вакцина против натуральной оспы (из вируса коровьей оспы) и БЦЖ для профилактики туберкулёза (из микобактерий бычьего туберкулёза).
Виды вакцин и их характеристика
СОСТАВИТЕЛИ: д. м. н., проф. М.А. Горбунов, д. м. н., проф. Н.Ф. Никитюк, к. м. н. Г.А. Ельшина, к. м. н. В.Н. Икоев, к. м. н. Н.И. Лонская, к. б. н. К.М. Мефед, М.В. Соловьева, ФГБУ «НЦЭСМП» Минздравсоцразвития России, Центр экспертизы и контроля ИЛП
Вакцины — это препараты, получаемые из живых аттенуированных штаммов или убитых культур микроорганизмов и их антигенов, предназначенные для создания активного иммунного ответа в организме привитых людей и животных.
Среди различных групп медицинских биологических препаратов, применяемых для иммунопрофилактики и иммунотерапии инфекционных болезней, вакцины являются наиболее эффективным средством предупреждения инфекционных заболеваний. Основным действующим началом каждой вакцины является иммуноген, по структуре аналогичный компонентам возбудителя заболевания, ответственным за выработку иммунитета.
В зависимости от природы иммуногена вакцины подразделяются на:
Содержание
Живые вакцины
Живые вакцины содержат ослабленные живые микроорганизмы (бактерии, вирусы, риккетсии), созданные на основе апатогенных возбудителей, аттенуированных в искусственных или естественных условиях, путем инактивации генов или за счет их мутаций. Живые вакцины создают устойчивый и длительный иммунитет, по напряженности приближающийся к постинфекционному иммунитету, при этом для выработки иммунитета, как правило, достаточно однократного введения препарата. Вакцинный инфекционный процесс продолжается несколько недель, не сопровождается клинической картиной заболевания и приводит к формированию специфического иммунитета.
Убитые (инактивированные) вакцины
Убитые вакцины готовятся из инактивированных вирулентных штаммов бактерий и вирусов и содержат убитый целый микроорганизм, или компоненты клеточной стенки и других частей возбудителя, обладающих полным набором необходимых антигенов. Для инактивации возбудителей применяют физические (температура, радиация, УФ-лучи) или химические (спирт, ацетон, формальдегид) методы, которые обеспечивают минимальное повреждение структуры антигенов. Эти вакцины обладают более низкой иммунологической эффективностью, по сравнению с живыми вакцинами, поэтому вакцинация проводится, в основном, в 2 или 3 приема и требует ревакцинации, что формирует достаточно стойкий иммунитет, пpeдoxpaняя привитых от заболевания или уменьшая его тяжесть.
Расщепленные (сплит-вакцины)
Вакцины содержат разрушенные инактивированные вирионы, при этом сохраняя все белки вируса (поверхностные и внутренние). За счет высокой очистки от вирусных липидов и белков куриного эмбриона, субстрата культивирования сплит-вакцины имеют низкую реактогенность. Высокая степень специфической безопасности и достаточная иммуногенность позволяют их применение среди детей с 6-мecячного возраста и беременных женщин.
Субъединичные (химические) вакцины
Субъединичные вакцины состоят из отдельных антигенов микроорганизма, способных обеспечить надежный иммунный ответ у привитого. Для получения протек-тивных антигенов преимущественно используются различные химические методы с последующей очисткой полученного материала от балластных веществ. Применение адъювантов усиливает эффективность вакцин. субъединичные (химические) вакцины обладают слабой реактогенностью, могут вводиться в больших дозах и многократно, а также применяться в различных ассоциациях, направленных одновременно против ряда инфекций.
Анатоксины
Анатоксины готовятся из микробных экзотоксинов, утративших токсичность в результате обезвреживания формальдегидом при нагревании, но сохранивших видовые антигенные свойства и способность вызывать образование антител (антитоксинов). Очищенный от балластных веществ и концентрированный анатоксин сорбируют на гидроксиде алюминия. Анатоксины формируют антитоксический иммунитет, который слабее постинфекционного иммунитета.
Рекомбинантные вакцины (векторные)
Конъюгированные вакцины
Вакцины представляют собой конъюгаты полисахарида, полученного из возбудителей инфекции и белкового носителя (дифтерийного или столбнячного анатоксина). Полисахариды-антигены обладают слабой иммуногенностью и слабой способностью к формированию иммунологической памяти. связывание полисахаридов с белковым носителем, хорошо распознаваемым иммунной системой, резко усиливает иммуногенные свойства конъюгата и вызывает протективный иммунитет.
Виросомальные вакцины
Виросомальные вакцины содержат инактивированный виросомальный комплекс, ассоциированный с высокоочищенными протективными антигенами. Виросомы выполняют функции носителя антигена и адъюванта, усиливая иммунный ответ, способный индуцировать как гумopaльный, так и клеточный иммунитет.
Вакцины с искусственным адъювантом
Принцип создания таких вакцин заключается в использовании естественных антигенов возбудителей инфекционных заболеваний и синтетических носителей. Один из вариантов таких вакцин состоит из белкового антигена вируса и искусственного стимулятора (например, полиоксидония), обладающего выраженными адъювантными (повышающими иммуногенность антигенов) свойствами.
Комбинированные вакцины (ассоциированные поливакцины)
Данные вакцины представляют собой смесь штаммов разных видов возбудителей или их антигенов для профилактики двух и более инфекций. При разработке комбинированных вакцин учитывается совместимость не только антигенных компонентов, но и их различных добавок (адъювантов, консервантов, стабилизаторов и пр.). Это вакцины различных типов, содержащие несколько компонентов. Побочные реакции организма на ассоциированные вакцины возникают, как правило, несколько чаще, чем на моновакцины, но позволяют создавать защиту привитых в сжатые сроки от нескольких инфекционных болезней.
Актуальной задачей современной вакцинологии является постоянное совершенствование вакцинных препаратов, подходов к их применению, отработок схем, дозировок, методов и сроков введения среди различных возрастных групп.
Особенности технологии производства вакцины, а также механизм их действия при формировании иммунитета необходимо учитывать при организации и проведении всех этапов клинических испытаний.
До начала проведения клинических исследований, следует четко обосновать выбор территорий и контингентов для проведения планируемых исследований. с этой целью необходимо проведение ретроспективного эпидемиологического анализа инфекционного заболевания на определенной территории среди популяции, включаемой в протокол клинических испытаний. По результатам эпидемиологического анализа отбирают группы добровольцев по возрасту, полу, социальным характеристикам, в том числе территориальным и сезонным колебаниям заболеваемости, что крайне необходимо при планировании клинических испытаний и определения безопасности и эффективности различного вида вакцин.