Что относится к вторичным факторам риска
Факторы риска заболеваний
Непосредственные причины заболевания (этиологические факторы) прямо воздействуют на организм, вызывая в нем патологические изменения. Этиологические факторы могут быть бактериальными, физическими, химическими и т. д.
Для развития болезни необходимо сочетание факторов риска и непосредственных причин заболевания. Часто трудно выделить причину болезни, так как причин может быть несколько и они взаимосвязаны.
Число факторов риска велико и растет с каждым годом: в 1960-е гг. их насчитывалось не более 1000, сейчас — примерно 3000. Факторы риска могут относиться к внешней среде (экологические, экономические и др.), самому человеку (повышенный уровень холестерина в крови, артериальная гипертензия, наследственная предрасположенность и др.) и особенностям поведения (курение, гиподинамия и др.). Сочетание нескольких факторов суммирует их эффект. При этом нередко происходит потенцирование итогового результата, когда общее негативное влияние оказывается больше, чем просто сумма отдельных вкладов. Выделяют главные, так называемые большие, факторы риска, т. е. являющиеся общими для самых различных заболеваний: курение, гиподинамия, избыточная масса тела, несбалансированное питание, артериальная гипертензия, психоэмоциональные стрессы и т. д.
Первичные и вторичные факторы риска заболеваний
Различают также факторы риска первичные и вторичные. К первичным факторам относятся факторы, отрицательно влияющие на здоровье: нездоровый образ жизни, загрязнение окружающей среды, отягощенная наследственность, неудовлетворительная работа служб здравоохранения и т. д. К вторичным факторам риска относятся заболевания, которые отягощают течение других болезней: сахарный диабет, атеросклероз, артериальная гипертензия и т. д.
Главными мерами профилактики являются гигиеническое воспитание и санитарное просвещение, которые занимают одно из ведущих мест.
Идеи профилактики заболеваний наряду с диагностикой и лечением зародились в глубокой древности и заключались обычно в соблюдении правил личной гигиены, здорового образа жизни. Постепенно складывалось представление о первостепенной значимости профилактических мер. В период античности в произведениях Гиппократа и других выдающихся медиков говорилось о том, что легче болезнь предупредить, чем вылечить. В последствии это положение разделяли многие врачи, в том числе и русские медики XVIII-XIX вв.
В XIX в., когда были раскрыты причины массовых инфекционных и других заболеваний, возникла потребность в развитии общественного здравоохранения (социальной медицины) и профилактика стала главной проблемой общественного здравоохранения.
С 1917 г. профилактическое направление социальной политики отечественного здравоохранения является ведущим, именно в этом состояло главное достоинство системы отечественного здравоохранения, что неоднократно признавалось медиками других стран.
Основным направлением развития профилактической политики отечественного здравоохранения является разработка и выполнение многочисленных программ по профилактике. Приоритетными из них должны стать программы формирования установки на здоровый образ жизни. Главными в профилактике являются участковые (семейные) врачи, медицинские сестры, учителя, работники детских дошкольных учреждений, сотрудники средств массовой информации. Именно с ними должны контактировать специалисты в плане профилактики заболеваний.
Научная электронная библиотека
Алексеенко С. Н., Дробот Е. В.,
Глава 4. ФАКТОРЫ РИСКА: ОПРЕДЕЛЕНИЕ, КЛАССИФИКАЦИЯ, ПРАКТИЧЕСКОЕ ЗНАЧЕНИЕ
Факторы риска (ФР) – потенциально опасные для здоровья: факторы экологического и социального характера, окружающей и производственной среды, факторы среды обитания, независящие от конкретного индивидуума и поведенческие, биологические, генетические (индивидуальные), повышающие вероятностьразвития заболеваний, их прогрессирования и неблагоприятного исхода.
Критерии причинной ассоциации между фактором риска и заболеванием:
–Постоянство (подтверждаемость): обнаруженная связь подтверждена или может быть подтверждена в нескольких исследования; данную связь постоянно находят в различных подгруппах пациентов в рамках одного исследования.
–Устойчивость (сила связи): влияния фактора достаточно велико и риск заболевания возрастает с увеличением экспозиции.
–Специфичность: есть четкая связь между определенным фактором риска и конкретным заболеванием.
–Последовательность во времени: воздействие фактора риска предшествует заболеванию.
–Соответствие (согласованность): ассоциация возможна физиологически, что подтверждено экспериментальными данными.
Большинство ФР поддается коррекции (модифицируемые) и представляет наибольший интерес для профилактики. Немодифицируемые ФР (возраст, пол и генетические особенности) коррекции не поддаются, однако их используют для оценки и прогноза индивидуального, группового и популяционного рискаразвития ХНИЗ.
Все факторы рискаразвитияразнообразной патологии здоровья можно объединить в четыре обобщающие группы.
Группировка факторов риска, обусловливающих здоровье
Сферы влияния факторов на здоровье
Группы факторов риска
Удельный вес (%) факторов риска
Курение, употребление алкоголя, несбалансированное питание, стрессовые ситуации (дистрессы), вредные условия труда, гиподинамия, плохие материально-бытовые условия, потребление наркотиков, злоупотребление лекарствами, непрочность семей, одиночество, низкий культурный уровень, высокий уровень урбанизации.
Генетика, биология человека
Предрасположенность к наследственным болезням, наследственная предрасположенность к дегенеративным болезням
Загрязненность канцерогенами и другими вредными веществами воздуха, почвы, воды; резкие смены атмосферных явлений, повышенные гелиокосмические, радиационные, магнитные и другие излучения
Неэффективность профилактических мероприятий, низкое качество и несвоевременность медицинской помощи
Кбиологическим факторам рискаотносятся генетические и приобретенные в онтогенезе особенности организма человека. Известно, что некоторые болезни чаще встречаются в определенных национальных и этнических группах. Существует наследственная предрасположенность к заболеванию гипертонической болезнью, язвенной болезнью, сахарным диабетом и другими болезнями. Для возникновения и течения многих болезней, в том числе сахарного диабета, ишемической болезни сердца, серьезным фактором риска является ожирение. Существование в организме очагов хронической инфекции (например, хронического тонзиллита) может способствовать заболеванию ревматизмом.
Экологические факторы риска.Изменения физических и химических свойств атмосферы влияют, например, наразвитие бронхолегочных заболеваний. Резкие суточные колебания температуры, атмосферного давления, напряженности магнитных полей ухудшают течение сердечно-сосудистых заболеваний. Ионизирующее излучение является одним из онкогенных факторов. Особенности ионного состава почвы и воды, а, следовательно, и продуктов питания растительного и животного происхождения, приводят к развитию элементоз – заболеваний, связанных с избытком или недостатков в организме атомов того или иного элемента. Например, недостаток йода в питьевой воде и продуктах питания в районах с низким содержанием йода в почве может способствоватьразвитию эндемического зоба.
Социальные факторы риска.Неблагоприятные жилищные условия, многообразные стрессовые ситуации, такие особенности образа жизни человека, как гиподинамия – фактор рискаразвития многих заболеваний, особенно болезней сердечно-сосудистой системы. Вредные привычки, например курение – фактор риска возникновения бронхолегочных и сердечно-сосудистых заболеваний. Употребление алкоголя – фактор рискаразвития алкоголизма, болезней печени, сердца и др.
Распределение факторов риска приразличных хронически протекающих заболеваниях и травмах
Неблагоприятные факторы образа жизни (%)
Загрязнение внешней среды (%)
Ишемическая болезнь сердца (ИБС)
Сосудистые поражения мозга
Прочие сердечно-сосудистые заболевания
Эмфизема легких и астма
Прочие несчастные случаи
Факторы риска, общие для основных неинфекционных заболевания
Пагубное потребление алкоголя
Недостаток физической активности
Повышенное содержание глюкозы в крови
Повышенный уровень холестерина в крови
Примечания: * В том числе хроническая ишемическая болезнь сердца, инфаркт миокарда, инсульт, АГ.
** хронические заболевания легких и бронхиальная астма.
По своей природе, происхождению факторы риска бывают первичные, вторичные, третичные и т.д. Ккатегории первичных факторов риска относят такие, которые обычно действуют первично, являясь причиной заболевания. Выделяют такжеразличные патологические состояния, которые сами по себе являются заболеваниями и имеют свои первичные факторы риска. Они являются вторичными факторами по отношению к различным заболеваниям, например, артериальная гипертония является вторичным фактором для атеросклероза, ишемической болезни сердца
Большие факторы риска – первичные и вторичные
Первичные большие факторы риска
Вторичные большие факторы риска
Аллергия, иммунодефициты и др.
Поведенческие и социальные ФР, а также неблагоприятные факторы окружающей среды реализуются через патогенетические механизмы, связанные с биологическими ФР.
В настоящее время перечень ФР расширяется, пополняясь новыми (факторы воспаления и оксидативного стресса, метаболические факторы и т.д.). Среди многочисленных ФР сердечно-сосудистых заболеваний (ССЗ) три считают основными (курение, артериальная гипертония и гиперхолестеринемию), т.к. они причинно связаны с этими заболеваниями и их распространенность среди населения велика.
При определении степени рискаразвития заболеваний, необходимо учитывать, что большинство ФР взаимосвязаны, и при одновременном действии усиливают влияние друг друга тем самым резко повышая риск. Впрактической деятельности среди пациентов часто встречаются лица с 2–3 и более факторами риска. Поэтому, оценивая рискразвития заболеваний, следует учитывать все имеющиеся факторы риска, т.е. определять суммарный риск. Это в настоящее время возможно с помощью компьютерных программ или таблиц.
Известно, что многие неинфекционные заболевания имеют общие факторы риска, такие как курение, избыточная масса тела, высокий уровень холестерина крови, повышенное артериальное давление, употребление алкоголя и наркотиков, низкая физическая активность, психосоциальные расстройства, экологическое неблагополучие.
Опытразвитых стран убедительно свидетельствует: результатом энергичных мер по ограничению распространенности факторов риска неинфекционных заболеваний является увеличение средней продолжительности жизни населения.
Диагностические критерии факторов рискаразвития хронических неинфекционных заболеваний
●Повышенный уровень артериального давления. ВРоссии, по данным представительной выборки, стандартизованная по возрасту распространенность артериальной гипертонии (АД>140/90ммрт.ст.) составила 40 % (среди мужчин 39,2 %, а среди женщин – 41,1 %). Среди населения трудоспособного возраста распространенность артериальной гипертонии в популяции составляет 30 %. Свозрастом распространенность АГ увеличивается, при этом до 40-летнего возраста АГ чаще встречается у мужчин, а после 50лет – у женщин. Наибольшая распространенность артериальной гипертонии регистрируется в возрастной группе 50–59лет – 61,8 % (42,9 % всех пациентов). Хорошо известно, что у лиц, длительно страдающих АГ, с гораздо большей частотой (по сравнению с лицами, имеющими нормальные показатели АД)развиваются инфаркт миокарда, мозговой инсульт, изменения сосудов глазного дна и хроническая сердечная (или почечная) недостаточность.
Диагностический критерий фактора риска – систолическое артериальное давление равно или выше 140ммрт.ст., диастолическое артериальное давление равно или выше 90ммрт.ст. или проведение гипотензивной терапии.
●Дислипидемия. Избыток насыщенного жира в пище вызываетразвитие нарушений липидного обмена (дислипидемий), являющихся факторами рискаразвития атеросклероза и связанных с ним заболеваний, в т.ч. ИБС и мозговых инсультов. Насыщенные жиры стимулируют синтез мощного вазоконстриктора – тромбоксана, способствуя повышению артериального давления. Распространенность гиперхолестеринемии в России очень высока. Так, до 30 % мужчин и 26 % женщин 25–64лет имеют холестерин выше 250 мг %.
Диагностический критерий фактора риска – отклонений от нормы одного или более показателей липидного обмена (общий холестерин более 5ммоль/л; холестерин липопротеидов высокой плотности у женщин менее 1,0ммоль/л, у мужчин менее 1,2ммоль/л; холестерин липопротеидов низкой плотности более 3ммоль/л; триглицериды более 1,7ммоль/л).
Классификация уровней общего холестерина, холестерина ЛПНП, холестерина ЛПВП, триглицеридов
Близок к оптимальному/ выше оптимального
●Гипергликемия. Оба типа сахарного диабета (СД) – СД типа1 и СД типа2 – заметно повышают рискразвития ИБС, инсульта и заболеваний периферических сосудов, причем у женщин в большей степени, чем у мужчин. Повышение риска связано как с самим СД (в 2–4раза), так и с большей распространенностью других факторов риска (дислипидемия, АГ, избыточная масса тела) у этих больных. Причем повышенная распространенность факторов риска встречается уже на стадии, когда имеется только нарушенная толерантность к углеводам (предстадия СД).
Распространенность нарушений углеводного обмена растет во всем мире, что связано с постарением населения, нездоровым питанием, гиподинамией, ожирением. Прогрессирование диабета у пациентов с нарушением толерантности к глюкозе можно предотвратить или задержать, изменив образ жизни. Для снижения рискаразвития ССЗ и их осложнений у больных сахарным диабетом необходима нормализация уровня сахара крови и коррекция других факторов риска.
Диагностический критерий фактора риска уровень глюкозы плазмы натощак более 6,1ммоль/л.
●Курение табака. Ежедневное выкуривание одной сигареты и более. Курение является одним из наиболее значимых факторов риска, приводящих к развитию таких заболеваний, как рак, сердечно-сосудистые, респираторные и другие заболевания. Скурением связаны до 90 % всех случаев рака легких, 75 % случаев хронического бронхита и эмфиземы легких, 25 % случаев ишемической болезни сердца. Известно также, что смолы табака – не единственное из опасных для жизни веществ, вдыхаемых в процессе курения. Еще недавно в табачном дыме насчитывали 500, затем 1000компонентов. Согласно современным данным, количество этих компонентов составляет 4720, в том числе наиболее ядовитых – около 200.
●Избыточная масса тела (МТ). ВРоссии, по данным мониторинговых исследований, проведенных в различных регионах, избыточная масса тела отмечается у 15–40 % взрослого населения. Избыточная МТ возникает, когда энергетическая ценность рациона питания превышает энергетические траты человека. Происходит накопление жира, которое со временем может привести к развитию заболевания – ожирению. Ожирение – обменно-алиментарное хроническое заболевание, которое проявляется избыточнымразвитием жировой ткани и прогрессирует при естественном течении.
Методы оценки. Соответствие МТ надлежащей чаще всего оценивают с помощью индекса массы тела (ИМТ) или индекса Кетле
ИМТ=Масса тела (кг)/рост2. ИМТ=кг/м2.
С увеличением ИМТ возрастает рискразвития сопутствующих заболеваний. При этом риск осложнений, особенно сердечно-сосудистых и метаболических, зависит не только от степени ожирения, но и от его вида (локализации жировых отложений). Наиболее неблагоприятным для здоровья и характерным для мужчин является абдоминальное ожирение (АО), при котором жир откладывается между внутренними органами в области талии. Отложение жира в области бедер и ягодиц, более типичное для женщин, называют глютеофеморальным.
Если ОТ≥94см у мужчин и ≥80см у женщин, диагностируют абдоминальное ожирениие (АО) которое является независимым ФР ССЗ. Лицам с АО рекомендуется активное снижение МТ.
Избыточная МТ/ожирение является независимым ФР ССЗ и формирует каскад вторичных ФР. Жировая ткань, особенно висцеральная, это – метаболически активный эндокринный орган, выделяющий в кровь вещества, участвующие в регуляции гомеостаза ССС. Увеличение жировой ткани сопровождается повышением секреции свободных жирных кислот, гиперинсулинемией, инсулинорезистентностью, АГ, дислипидемией. Избыточная МТ/ожирение и сопутствующие ФР повышают вероятностьразвития целого ряда заболеваний, вероятностьразвития которых возрастает по мере увеличения МТ. При этом повышен риск ССЗ и СД, заболеваний позвоночника, суставов и вен нижних конечностей Развитие ожирения напрямую связано с нерациональным (нездоровым) питанием.
●Нерациональное питание – избыточное потребление пищи, жиров, углеводов, потребление поваренной соли более 5граммов в сутки (досаливание приготовленной пищи, частое употребление соленостей, консервов, колбасных изделий), недостаточное потребление фруктов и овощей (менее 400граммов или менее 4–6порций в сутки). Научно доказана связь между питанием и развитием основных хронических неинфекционных заболеваний, в том числе сердечно-сосудистых и некоторых онкологических
Классификация избыточной массы тела и ожирения (ВОЗ 1998г.).
Что такое медицинская профилактика
Согласно статье 2 Федерального закона от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» профилактика — комплекс мероприятий, направленных на сохранение и укрепление здоровья и включающих в себя формирование здорового образа жизни, предупреждение возникновения и (или) распространения заболеваний, их раннее выявление, выявление причин и условий их возникновения и развития, а также направленных на устранение вредного влияния на здоровье человека факторов среды его обитания.
Важнейшей составной частью всех профилактических мероприятий является формирование у населения установок на здоровый образ жизни и медико-социальную активность. Формирование здорового образа жизни обеспечивается путем проведения мероприятий, направленных на информирование граждан о факторах риска для их здоровья, формирование мотивации к ведению здорового образа жизни и создание условий для ведения здорового образа жизни, в том числе для занятий физической культурой и спортом.
Профилактика подразделяется на первичную, вторичную и третичную профилактику.
Первичная профилактика — система мер предупреждения возникновения и воздействия факторов риска развития заболеваний:
Ряд мероприятий первичной профилактики может осуществляться в масштабах государства.
Вторичная профилактика — комплекс мероприятий, направленных на устранение выраженных факторов риска, которые при определенных условиях (стресс, ослабление иммунитета, чрезмерные нагрузки на любые другие функциональные системы организма) могут привести к возникновению, обострению и рецидиву заболевания.
Наиболее эффективным методом вторичной профилактики является диспансеризация, которая включает комплекс мероприятий:
Приказ Министерства здравоохранения РФ от 13.03.2019 №124н «Об утверждении порядка проведения профилактического медицинского осмотра и диспансеризации определенных групп взрослого населения» установил новые правила профосмотров и диспансеризации.
Профосмотры должны проходить ежегодно (ранее — раз в 2 года), диспансеризация — раз в 3 года для граждан от 18 до 39 лет, ежегодно — от 40 лет. Граждане смогут пройти диспансеризацию вечером и по субботам в той медорганизации, где получают первичную медико-санитарную помощь.
Третичная профилактика — комплекс мероприятий, по реабилитации больных, утративших возможность полноценной жизнедеятельности. Третичная профилактика имеет целью реабилитацию:
Профилактика заболеваний подразделяется на профилактику инфекционных заболеваний и профилактику неинфекционных заболеваний.
Профилактика инфекционных заболеваний заключается в разработке и реализации системы правовых, экономических и социальных мер, направленных на предупреждение возникновения, распространения и раннее выявление инфекционных заболеваний.
Мероприятия по профилактике инфекционных заболеваний направлены на:
Профилактика неинфекционных заболеваний — предупреждение возникновения, распространения и раннее выявление неинфекционных заболеваний, а также снижение риска их развития, предупреждение и устранение отрицательного воздействия на здоровье факторов внутренней и внешней среды, формирование здорового образа жизни.
Четырьмя основными неинфекционными болезнями являются сердечнососудистые болезни, онкологические заболевания, хронические заболевания легких и диабет.
Образ жизни является ведущим фактором определяющим здоровье населения, вклад которого в здоровье населения, составляет50-55%.
К основным факторам образа жизни, влияющим на здоровье и определяющим уровень, динамику заболеваемости и смертности от неинфекционных заболеваний, относятся: недостаточная физическая активность, употребление табака и алкоголя, нездоровое питание и психосоциальный стресс.
Основные факторы риска неинфекционных заболеваний подразделяются на:
1.1 Нездоровое питание
1.5. Низкий социальный и образовательный статус
2.6. Тромбогенные факторы
Все эти факторы оказывают влияние на развитие таких заболеваний как ИБС, инсульт, рак, хронические заболевания легких, диабет, остеопороз, ожирение, отравления, травмы.
Факторы риска хронических неинфекционных заболеваний
В 20-м веке произошли резкие изменения причин смертности. До 19-го века люди в основном умирали от инфекционных заболеваний. В 20-21-м веке хронические неинфекционные заболевания – причина подавляющего большинства смертей в России и мире.
Более 80% смертей в России приходится на долю ХНИЗ: ССЗ – 56% (1,3 миллиона человек), травмы и отравления 13% (300 тысяч человек) онкологические болезни – 12% (287 тыс. человек).
Вылечить хронические заболевания невозможно. Их нужно профилактировать, воздействуя на факторы риска. Факторы риска увеличивают вероятность возникновения хронических заболеваний. Эти факторы риска универсальны.
 |
Высокое артериальное давление (АД)
Повышенное АД оказывает неблагоприятное воздействие на кровеносные сосуды и внутренние органы: головной мозг, сердце, почки. Это так называемые органы-мишени, которые наиболее повреждаются при гипертонии. Если гипертонию не лечить, то это нередко приводит к таким серьезным осложнениям, как инсульт, ишемическая болезнь сердца, инфаркт миокарда, сердечная и почечная недостаточность, нарушения зрения. Артериальная гипертония в 3 раза повышает риск смерти от сердечно – сосудистых заболеваний и является причиной 7 миллионов смертей в мире ежегодно.
 |
По данным Всемирной организации здравоохранения (ВОЗ), курение табака является ведущей причиной плохого здоровья и преждевременно смертности. Курение является одним из наиболее значимых факторов риска, приводящих к развитию таких заболеваний, как сердечно-сосудистые, респираторные, некоторые формы рака. С курением связаны до 90% всех случаев рака легких, 75% случаев хронического бронхита и эмфиземы легких, 25% случаев ишемической болезни сердца. Известно также, что смолы табака — не единственное из опасных для жизни веществ, вдыхаемых в процессе курения. Еще недавно в табачном дыме насчитывали 500, затем 1000 компонентов. Согласно современным данным, количество этих компонентов составляет 4720, в том числе наиболее ядовитых — около 200.
Установлен вред не только активного, но и пассивного курения. Регулярное пребывание в роли «пассивного курильщика» в 2,5 раза повышает у него риск сердечных заболеваний со смертельным исходом по сравнению с теми людьми, которые не подверглись действию вторичного табачного дыма. Наиболее чувствительны к табачному дыму дети до 5 лет. Пассивное курение способствует развитию у них гиповитаминозов, ведет к потере аппетита и расстройству пищеварения.
 |
Ожирение является одним из проявлений болезней цивилизации, обусловленных чрезмерным, нерациональным, несбалансированным питанием с одной стороны, и низкими энергозатратами – с другой.
Результаты многочисленных исследований свидетельствуют о связи ожирения с заболеваемостью диабетом 2-го типа, сердечно-сосудистыми заболеваниями (ИМ, ишемический инсульт), злокачественными новообразованиями различной локализации. В РФ избыточную массу тела имеют 50% женщин и 30% мужчин.
Вероятность развития артериальной гипертонии у лиц с ожирением на 50% выше, чем у лиц с нормальной массой тела.
 |
Высокий уровень холестерина крови
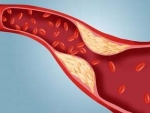
Существует определенная взаимосвязь между повышенным уровнем холестерина крови и развитием сердечно-сосудистых заболеваний. Избыток холестерина откладывается в стенках сосудов и приводит к образованию жировых отложений (атеросклеротических бляшек), которые суживают просвет сосуда — так развивается атеросклероз, что затрудняет работу сердца и ведет к повышению артериального давления. По мере своего роста, бляшка перекрывает просвет сосуда и препятствует нормальному кровотоку в сосуде. При этом нарушается доставка кислорода и питательных веществ, в ткань, что приводит к ее отмиранию. Если это происходит в сердце — развивается инфаркт миокарда, если в головном мозге — инсульт. Уровень общего холестерина в крови должен быть 5,0 ммоль/л и менее.
 |
Повышенное содержание глюкозы в крови
Инсулин — это гормон, регулирующий уровень содержания сахара в крови. Общим результатом неконтролируемого диабета является гипергликемия, или повышенный уровень содержания сахара в крови, что со временем приводит к серьезному повреждению многих систем организма, особенно нервов и кровеносных сосудов. Диабет повышает риск развития болезней сердца и инсульта. Согласно данным международного исследования, 50% людей с диабетом умирает от сердечно-сосудистых болезней (в основном, от болезней сердца и инсульта.
 |
Пагубное употребление алкоголя
В целом в мире ежегодно по этой причине умирает 2,3 миллиона человек. В Российской Федерации на долю алкоголя приходится 350-700 тысяч смертей в год.
Употребление алкоголя связано с риском развития таких проблем со здоровьем, как психические и поведенческие нарушения, включая алкогольную зависимость, тяжелые неинфекционные заболевания, такие как цирроз печени, некоторые виды рака и сердечно-сосудистые болезни, а также травмы в результате насилия и дорожно-транспортных аварий.
Значительная доля бремени болезней, обусловленного вредным употреблением алкоголя, связана с непреднамеренными и преднамеренными травмами, включая травмы в результате дорожно-транспортных аварий, насилия и суицидальных попыток.
 |
Низкая физическая активность
Малоподвижный образ жизни или недостаточную физическую активность обозначают термином «гиподинамия». Гиподинамия увеличивает риск развития и отягощает множество болезней: атеросклероз, ожирение, гипертонию, сахарный диабет. Минимальный объем физических нагрузок для человека любого возраста — 5 раз в неделю по 30 минут упражнений в день. Для большинства людей рекомендуется более интенсивная и продолжительная физическая нагрузка. У каждого человека имеются свои индивидуальные границы интенсивности нагрузки, которые зависят от пола, возраста, индивидуальных особенностей организма, наличия заболеваний. Исследования показали, что регулярная физическая активность увеличивает продолжительность жизни на 5 лет, по сравнению с физически неактивными людьми.
Коррекция факторов риска при регулярном прохождении диспансеризации позволит Вам в значительной степени уменьшить вероятность развития наиболее опасных заболеваний, являющихся основной причиной инвалидности и смертности населения нашей страны или выявить их на ранней стадии развития, когда их лечение наиболее эффективно.









