Что накладывают на шею при переломе
Травмы шеи
Травмы шеи, оказание первой помощи. Временная остановка наружного кровотечения при травмах шеи
Наиболее быстрым способом является пальцевое прижатие сонной артерии между раной и сердцем, производимое на передней поверхности шеи снаружи от гортани по направлению к позвоночнику на стороне повреждения четырьмя пальцами одновременно или большим пальцем.
При затруднениях с определением места надавливания возможно использовать прямое давление на рану.
При наличии венозного кровотечения для его остановки используется давящая повязка.
Повреждение шейного отдела позвоночника
Достаточно серьезной травмой является повреждение шейного отдела позвоночника, которое может развиться, например, при дорожно-транспортном происшествии (при ударе сзади или наезде на препятствие может возникнуть так называемая «хлыстовая» травма, приводящая к повреждению шейных позвонков вследствие резкого разгибания или резкого сгибания шеи), падении с высоты, нырянии и т.д. При травме шейного отдела позвоночника с повреждением спинного мозга пострадавший может быть в сознании, но полностью или частично обездвижен. Вывихи и переломы шейных позвонков проявляются резкой болью в области шеи. Пострадавший может поддерживать голову руками, мышцы шеи будут напряжены.
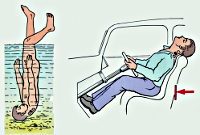
Экстренное извлечение
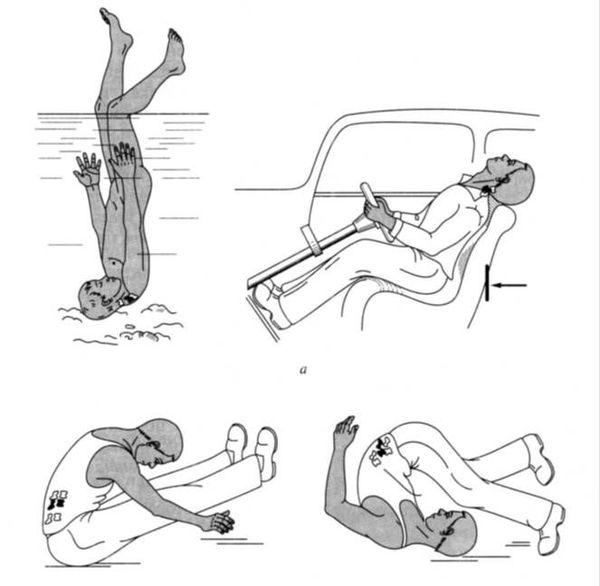
При экстренном извлечении пострадавшего необходимо использовать фиксацию шеи рукой.
Перемещение пострадавшего
При перемещении пострадавшего необходимо фиксировать его голову и шею вручную предплечьями.
Подручные средства для фиксации шейного отдела позвоночника
В качестве подручных средств для фиксации шейного отдела позвоночника могут быть использованы элементы одежды (курка, свитер и т.п.), которые оборачивают вокруг шеи, предотвращая сдавление мягких тканей и органов шеи, но добиваясь того, чтобы края импровизированного воротника туго подпирали голову.
Наличие в оснащении табельных устройств для фиксации шейного отделал позвоночника
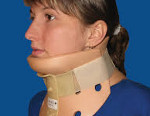
При наличии в оснащении табельных устройств для фиксации шейного отдела позвоночника (шейные воротники, шейные шины) необходимо использовать их в соответствии с их инструкциями по применению. Подобные устройства накладываются вдвоем, при этом один из участников оказания первой помощи фиксирует голову и шею пострадавшего своими руками, помощник располагает заднюю часть воротника на задней поверхности шеи пострадавшего. После этого загибает переднюю часть вперед и фиксирует (способ фиксации определяется конструкцией воротника).
Оказание первой помощи
При оказании первой помощи следует помнить, что смещение поврежденных шейных позвонков может привести к тяжелым последствиям, вплоть до остановки дыхания и кровообращения.
Переломы шейного отдела позвоночника. Спинальные травмы
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клинические формы спинальной травмы базируются на оценке характера повреждений спинного мозга и дополняются оценкой повреждения окружающих его оболочек и структур.
По первому критерию выделяют:
Повреждения спинного мозга могут быть прямыми, при которых возникают сотрясение, разрыв или интрамедуллярное кровоизлияние, и непрямыми, обусловленными сдавлениями извне или нарушением кровоснабжения вплоть до развития инфаркта.
Спинальные травмы могут осложняться внутренней и наружной ликвореей.
Внутренняя ликворея развивается при отрыве корешков и нарушении целостности твердой оболочки спинного мозга.
Наружная ликворея обычно наблюдается при проникающих ранениях спинного мозга и опасна развитием инфекции.
Диагностика
Лечение
5. Полиионные растворы (дисоль, трисоль, хлосоль, ацесоль)
Информация
Источники и литература
Информация
Сотрудники кафедры скорой и неотложной медицинской помощи, внутренних болезней №2 Казахского национального медицинского университета им. С.Д. Асфендиярова: к.м.н, доцент Воднев В.П.; к.м.н., доцент Дюсембаев Б.К.; к.м.н., доцент Ахметова Г.Д.; к.м.н., доцент Бедельбаева Г.Г.; Альмухамбетов М.К.; Ложкин А.А.; Маденов Н.Н.
Заведующий кафедрой неотложной медицины Алматинского государственного института усовершенствования врачей – к.м.н., доцент Рахимбаев Р.С.
Сотрудники кафедры неотложной медицины Алматинского государственного института усовершенствования врачей: к.м.н., доцент Силачев Ю.Я.; Волкова Н.В.; Хайрулин Р.З.; Седенко В.А.
Что такое перелом позвоночника? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барченко Б. Ю., нейрохирурга со стажем в 14 лет.
Определение болезни. Причины заболевания
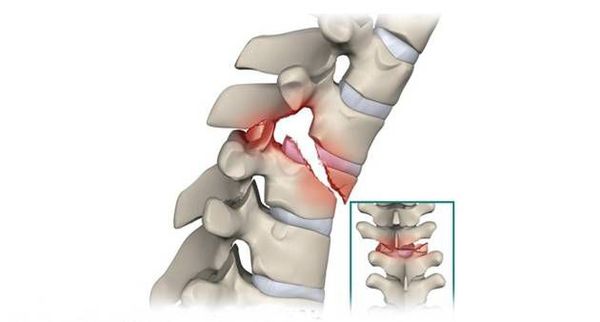
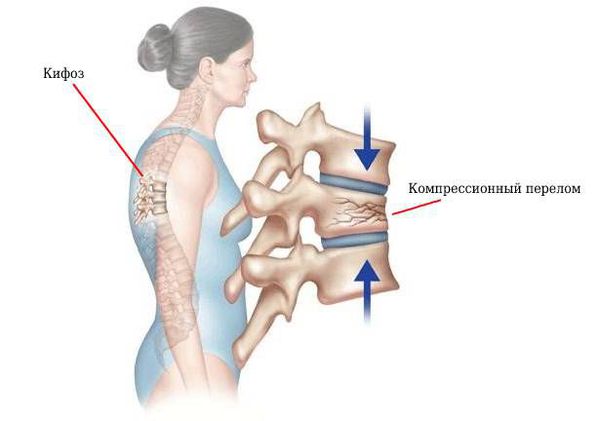
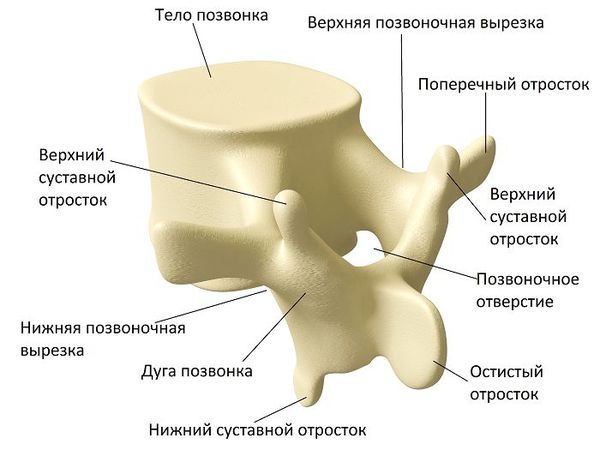
Перелом позвоночника (spinal fracture) — это тяжёлая травма, при которой нарушается целостность позвоночника. От воздействия большой силы могут сломаться любые элементы позвонков: тело, дуги и различные отростки. В результате пациент надолго теряет трудоспособность, а иногда становится инвалидом.
Распространённость
Причины перелома позвоночника
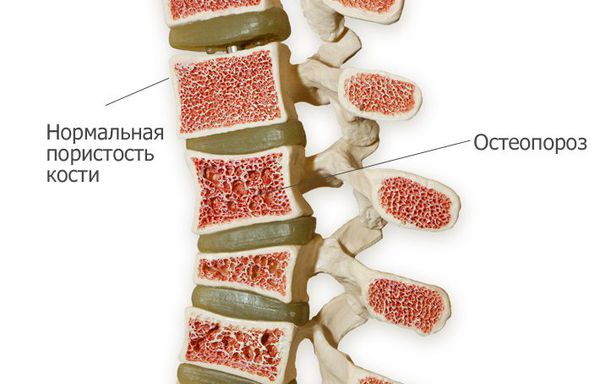
Часто переломы позвоночника, особенно компрессионные (со сдавлением позвонков), возникают на фоне остеопороза — заболевания, при котором уменьшается плотность костей. Системный остеопороз может быть следствием гормональных изменений, эндокринных заболеваний, генетических нарушений, несбалансированного питания, патологий крови, хронических воспалительных процессов, нарушений метаболизма, а также длительного приёма некоторых лекарств.
Симптомы перелома позвоночника
Перелом позвоночника может произойти в любом его отделе: шейном, грудном, поясничном или крестцовом. От этого во многом зависит характер возникающих симптомов.
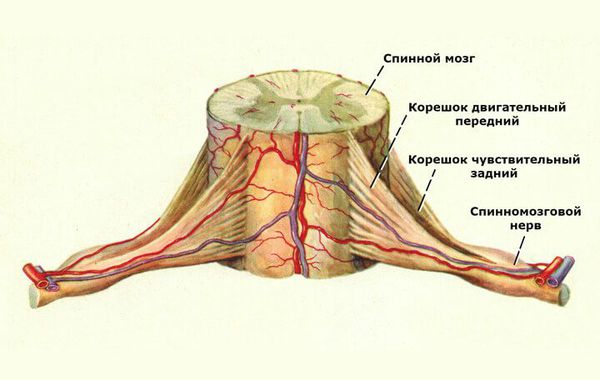
Чаще всего основным симптомом является боль. Она может быть сосредоточена непосредственно в месте травмы или носить корешковый (сегментарный) характер, т. е. ощущаться по всей протяжённости спинномозгового нерва. Корешковый характер боли наблюдается в том случае, если спинной мозг или его корешки ( начальные участки спинномозговых нервов ) поражены костными отломками или сдавлены.
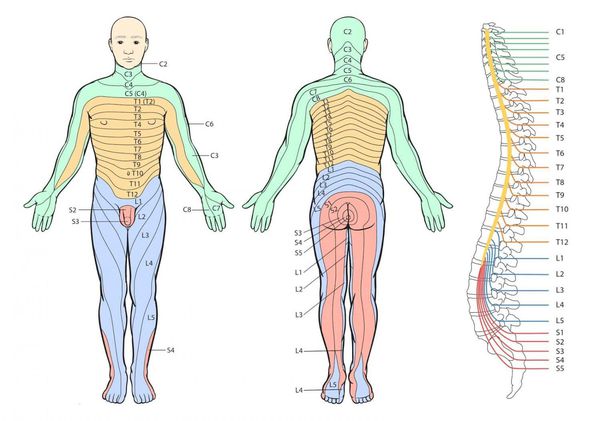
Повреждение либо сдавление нервов, как правило, приводит к расстройству чувствительности в тех частях тела, которые иннервируются соответствующими спинномозговыми нервами. Например, повреждение корешка, выходящего между 5-м и 6-м шейными позвонками (С5 и С6), вызывает расстройство чувствительности по задней поверхности грудной клетки, задненаружной поверхности плеча и предплечья и над лопатками. Также возникает парез (снижение силы) мышц плеча: пациент не может отвести руку в сторону, выше горизонтальной плоскости. Такое поражение с соответствующей клинической картиной называется парезом Эрба — Дюшена.
При повреждении корешка на уровне 3-го поясничного позвонка (L3) появляется онемение и боль в передней поверхности бедра с распространением на внутреннюю поверхность коленного сустава и голени. Кроме этого, у пациента снижается сила в мышцах бедра, из-за этого ему становится трудно опираться на ногу, стоять и ходить.
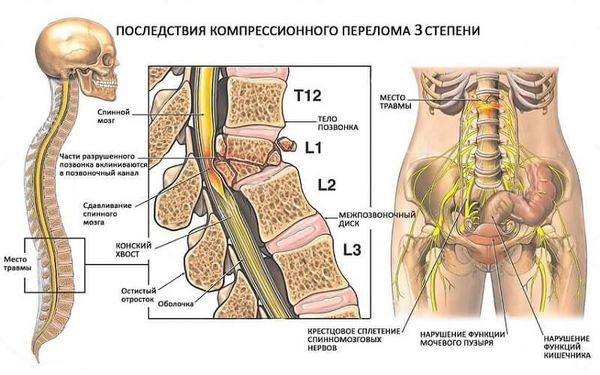
Сдавление или повреждение нижних поясничных и крестцовых корешков может нарушить иннервацию мочевого пузыря и прямой кишки. В этом случае человек не сможет контролировать мочеиспускание и дефекацию.
В зависимости от места перелома, больные стараются занять вынужденное положение. Изменяются физиологические изгибы и ось позвоночника, рефлекторно напрягаются мышцы спины. Часто образуется припухлость с выпиранием остистого отростка в области травмы или, наоборот, сглаживаются контуры паравертебральных (околопозвоночных) мышц.
Симптомы переломов шейных позвонков:
Симптомы переломов грудного отдела позвоночника:
Симптомы переломов позвонков поясничного отдела:
Патогенез перелома позвоночника
Переломы возникают из-за прямого или опосредованного механического воздействия на позвоночник. Если травмирующая сила слишком высокая, то кости позвоночника деформируются. В зависимости от направления силы воздействия образуются осколки или сжимается тело позвонка.
При остеопорозе перелом может возникнуть даже при слабом деформирующем усилии. В сложных случаях в патологический процесс вовлекаются и межпозвоночные диски.
Классификация и стадии развития перелома позвоночника
Классификация в зависимости от повреждённых структур позвоночника:
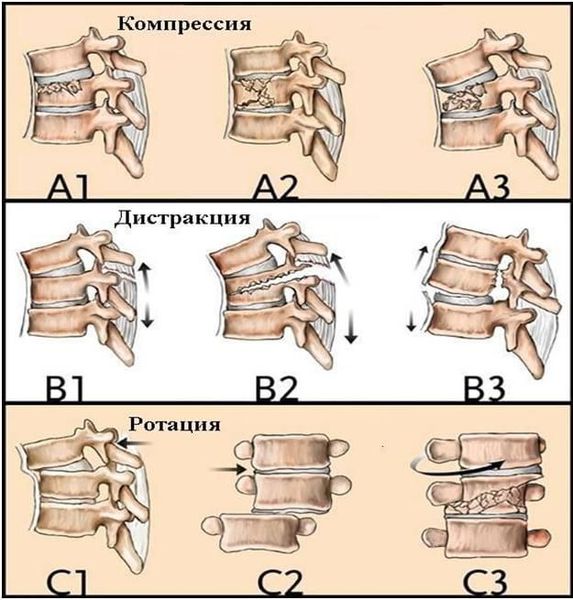
Классификация в зависимости от стабильности перелома:
Степени нестабильности при переломе позвоночника:
Существует универсальная классификация переломов (AO/ASIF). Она определяет тип, группу, подгруппу перелома каждого сегмента кости и детализирует тяжесть повреждения.
В зависимости от наличия осложнений выделяют:
Осложнения перелома позвоночника
Риск осложнений резко увеличивается при несвоевременном начале лечения. Основными нежелательными последствиями травм такого рода являются:
Переломы задних элементов позвонков шейного отдела могут спровоцировать повреждение позвоночных артерий, что станет причиной развития синдрома, сходного со стволовым инсультом.
Диагностика перелома позвоночника
Для полноценной диагностики стационар должен быть оснащен круглосуточно работающим спиральным компьютерным и высокопольным магнитно-резонансным томографом.
Опрос и осмотр
Необходимо уточнить, когда и при каких обстоятельствах произошла травма. Спросить, есть ли боль, двигательные или чувствительные нарушения. Это поможет понять характер повреждения.
Чтобы обнаружить перелом позвоночника, врач проводит визуальный осмотр пациента, оценивает состояние мышц спины, характер физиологических изгибов, особенности положения остистых отростков и ощущения больного при их пальпации (прощупывании).
Также врач проводит специальные тесты, например просит пациента поднять прямые ноги лёжа на спине, легко надавить или постучать по пяткам. Возникновение или усиление болей при этом может указывать на повреждение позвоночника. Эти тесты может проводить только врач, делать их самостоятельно опасно!
Определение неврологического статуса
Ориентируясь на неврологический статус, можно определить, насколько травмирован спинной мозг в результате перелома позвоночника. Повреждение спинного мозга может быть полным и неполным:
Неполные повреждения спинного мозга могут сопровождаться разными клиническими синдромами:
При позвоночно-спинно-мозговой травме (ПСМТ) важно отличить сдавление спинного мозга, его магистральных сосудов и корешков от других видов повреждений, которые лечатся без операции. Поэтому у каждого больного с ПСМТ нужно подозревать сдавление мозга до тех пор, пока оно не будет исключено инструментальными исследованиями.
Инструментальная диагностика
При переломах позвоночника могут выполняться: спондилография (рентгенография позвоночника), спиральная компьютерная томография (СКТ), КТ-миелография и магнитно-резонансная томография (МРТ).
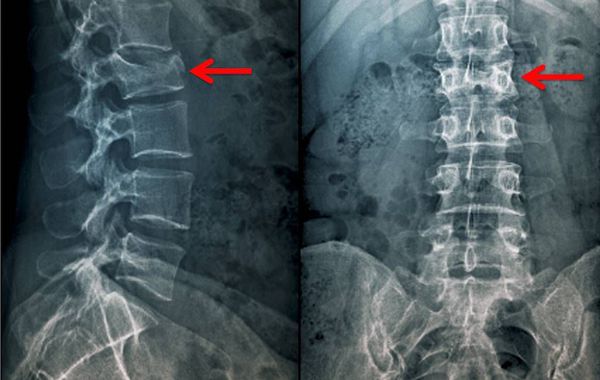
Рентгенография. Обязательно проводится, если нет возможности выполнить СКТ. Снимки делаются в двух проекциях, что позволяет оценить состояние позвонков. С помощью рентгенографии можно обнаружить изменение оси позвоночника, нарушение контуров, смещение и вывихи позвонков, деформацию их тел и других элементов. Однако рентгенография позвоночника не позволяет выбрать оптимальную тактику лечения, так как на рентгене не всегда виден объём повреждений и характеристики перелома.
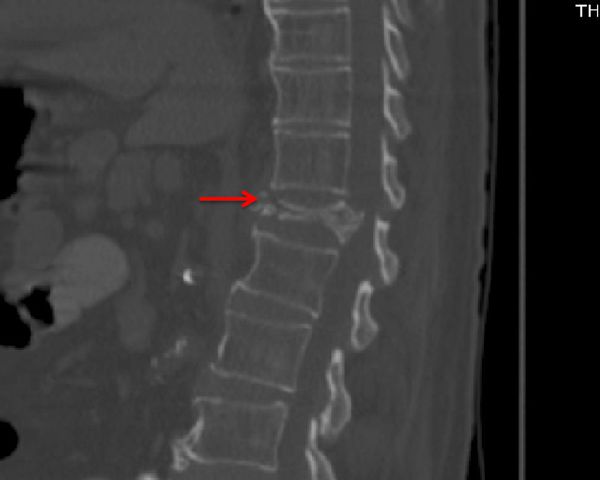
Спиральная компьютерная томография (СКТ). С помощью СКТ можно более точно оценить перелом: определить его уровень, количество повреждённых позвонков, выявить переломы дужек и др. Также СКТ позволяет увидеть сместившиеся костные отломки, которые не видны на рентгене.
Магнитно-резонансная томография (МРТ). Проводится, если после всех исследований остались сомнения в диагнозе, а также при подозрении на повреждение межпозвоночных дисков.
Не всегда требуется выполнять все перечисленные исследования. Наиболее оптимальными методами являются СКТ и МРТ. Они позволяют установить правильный диагноз у 95 – 98 % больных. В отделениях реанимации рентгенография позвоночника у 80 – 90 % больных неинформативна, поэтому целесообразно сразу провести спиральную КТ всех отделов позвоночника, а при подозрении на сочетанную травму — СКТ всего тела.
Лечение перелома позвоночника
Лечение переломов позвоночника может быть консервативным или хирургическим. Но в любом случае требуется как можно более ранняя диагностика и оценка состояния пациента, чтобы снизить вероятность развития осложнений.
Консервативное лечение
Консервативные методы можно применять в лёгких случаях. Характер и продолжительность лечения определяются в индивидуальном порядке. Для лечения используются:
При переломах отростков показана иммобилизация (обездвиживание), двигательную активность нужно снизить. Во всех случаях назначаются анальгетики, чтобы уменьшить боль, и препараты кальция для укрепления костей. При диагностировании остеопороза назначают бисфосфонаты.
Хирургическое лечение
Показания к проведению операции:
В зависимости от сложности клинического случая выбирают один из видов хирургического вмешательства:
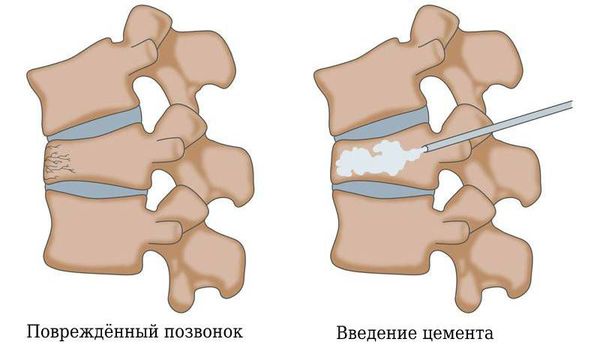
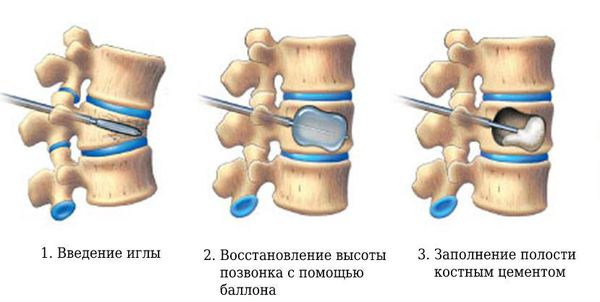
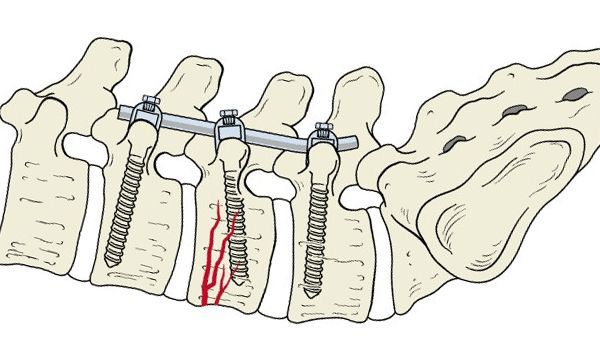
При тяжёлых травмах операции проводят в два этапа: удаляют тело сломанного позвонка и устанавливают протез. Чтобы восстановить нормальную анатомию или устранить выраженную компрессию спинного мозга и его корешков, проводят ламинэктомию (удаление дужки позвонка и фрагмента или всего межпозвоночного диска).
В последующем устанавливают титановые фиксаторы или аутотрансплантаты. Удалённые межпозвоночные диски заменяют искусственными кейджами, эндопротезами и добиваются полного спондилодеза ( обездвиживания позвонков ).
Реабилитация после перелома позвоночника
В восстановительный период нельзя поднимать тяжёлые предметы и лучше избегать сидячего положения, пока нет разрешения лечащего врача.
Чтобы укрепить мышцы спины и сформировать естественный корсет, поддерживающий позвоночник в правильном положении, проводится ЛФК. В большинстве случаев к ЛФК приступают уже на 2–10 сутки после получения травмы или проведения операции.
Прогноз. Профилактика
В качестве профилактики переломов позвоночника рекомендуется:
Перелом шейного отдела позвоночника ( Перелом шейного позвонка )
Перелом шейного отдела позвоночника – нарушение целостности одного или нескольких шейных позвонков в результате травматического воздействия. Возникает вследствие удара, падения на голову, резкого сгибания или разгибания шеи. Проявляется болями в шее, ограничением движений и спастическим напряжением мышц. Часто выявляется неврологическая симптоматика различной степени выраженности. Диагноз выставляют на основании данных рентгенографии, при необходимости дополнительно назначают КТ и МРТ. Лечение чаще консервативное, при повреждении спинного мозга требуется операция.
МКБ-10
Общие сведения
Переломы шейных позвонков составляют около 30% от общего количества переломов позвоночника. При этом в 40-60% случаев наблюдается повреждение спинного мозга той или иной степени тяжести. Около 30% пациентов с такими переломами гибнут на месте вследствие шока, а также тяжелых нарушений дыхания и сердечной деятельности, обусловленных повреждением нервных структур. Основная часть пациентов с переломами шейного отдела позвоночника – активные люди молодого и среднего возраста.
Перелом атланта
I шейный позвонок (атлант) имеет вид кольца и является своеобразным «основанием», на котором держится голова. Своими вогнутыми поверхностями он сочленяется с выпуклыми мыщелками затылочной кости, образуя сустав с тонкими хрящевыми поверхностями, капсулой и связками. Между затылочной костью и I шейным позвонком нет толстой хрящевой прокладки (межпозвонкового диска), поэтому при ударе головой травмирующая сила передается на атлант без амортизации.
Мыщелки затылочной кости вдавливаются в кольцо атланта, при этом, в зависимости от выраженности и оси приложения травмирующей силы может возникать несколько видов переломов. Перелом передней дуги – изолированное повреждение переднего полукольца, может сопровождаться более или менее выраженным смещением отломков. Перелом задней дуги – изолированное повреждение заднего полукольца, обычно устойчивое, без существенного смещения и сдавления нервов. Переломы боковых масс – нарушение целостности центральных отделов кольца, сопровождающееся снижением высоты позвонка.
Пациента беспокоит чувство нестабильности шеи, боли в шее, темени и затылке, возможна потеря чувствительности в теменной и затылочной области. Больной придерживает голову руками. При повреждении или сдавлении нервных структур выявляется неврологическая симптоматика. Рентгенография I шейного позвонка в специальной проекции (через рот) позволяет подтвердить нарушение целостности атланта и оценить степень смещения дуг. При необходимости дополнительно назначают КТ. Больных с подозрением на повреждение спинного или продолговатого мозга осматривает нейрохирург или невролог.
Перелом аксиса
II шейный позвонок (аксис) также имеет форму кольца. В передних отделах этого кольца находится массивный костный вырост, называемый зубом. Зуб соединяется с задней поверхностью атланта, образуя сустав Крювелье. Кроме того, атлант и аксис сочленяются между собой при помощи широких и плоских симметрично расположенных суставных поверхностей. Из-за особенностей строения верхних отделов позвоночника при травмах обычно страдает зубовидный отросток. Могут выявляться переломы зуба трех типов. Первый тип – отрывное повреждение верхушки зуба, редко встречающийся стабильный перелом. Второй тип – повреждение узкой части зуба, нестабильный перелом, наблюдается более чем в 50% случаев. Третий тип – повреждение основания зуба, в 20% случаев сопровождается неврологическими нарушениями.
С учетом степени смещения атланта и выраженности симптоматики выделяют три степени перелома зубовидного отростка. При первой степени смещение отсутствует, больной предъявляет жалобы на неприятные ощущения в области шеи и незначительные боли при движениях головы. При второй степени атлант и отломок зуба смещаются кпереди, а задняя часть I позвонка сдавливает спинной мозг. Возможна потеря сознания во время травмы или через некоторое время после нее, выявляется неврологическая симптоматика – от незначительных нарушений чувствительности до парезов и параличей. При третьей степени из-за значительного смещения обычно возникают тяжелые повреждения нервных структур, несовместимые с жизнью.
Следует учитывать, что ложное благополучие при переломах первой степени может провоцировать недооценку тяжести повреждения (как врачом, так и самим пациентом). Больной свободно передвигается, поворачивает голову, трясет головой и т. д. При таких движениях иногда возникает резкое смещение атланта и внезапная компрессия спинного мозга, сопровождающаяся острой компрессионной миелопатией и резким ухудшением состояния пациента. С учетом этого обстоятельства все переломы аксиса следует рассматривать как потенциально опасные повреждения.
Для подтверждения диагноза выполняют рентгенографию в двух проекциях: боковую и через рот. При неопределенных результатах возможно проведение функциональных снимков (с максимальной осторожностью и в присутствии врача), однако более безопасным и информативным методом исследования является аксиальная КТ с фронтальной и сагиттальной реконструкцией. При неврологических нарушениях назначают консультацию невропатолога или нейрохирурга.
Переломы нижних шейных позвонков
Компрессионные и раздробленные переломы шейного отдела позвоночника в большинстве случаев возникают при форсированном сгибании шеи (сгибательные переломы). Реже встречаются повреждения вследствие резкого разгибания шеи (разгибательные переломы). Пациенты жалуются на боли в шейном отделе позвоночника. Движения ограничены. Определяется спастическое сокращение и напряжение мышц шеи. Пальпация остистого отростка сломанного позвонка болезненна.
В отдельных случаях (при разрыве связок между остистыми отростками) выявляется искривление линии остистых отростков в виде штыка или молнии. Данный признак свидетельствует о нестабильности перелома. Компрессионные переломы обычно не сопровождаются повреждением спинного мозга, при этом может наблюдаться нерезко выраженная неврологическая симптоматика, обусловленная отеком пораженной области. При повреждении спинного мозга (чаще возникает при раздробленных переломах и переломовывихах) неврологические нарушения выражены более ярко, в тяжелых случаях выявляется тетраплегия, нарушение акта дефекации и мочеиспускания.
Особенно тяжелыми повреждениями являются переломовывихи шейных позвонков, которые также обычно возникают вследствие резкого сгибания головы. При переломовывихах часто обнаруживаются одновременные повреждения нескольких позвонков, переломы дужек, остистых и суставных отростков, чаще возникают полные параличи и потеря чувствительности. Возможен летальный исход сразу после повреждения, через несколько часов или несколько суток. В последнем случае причиной смерти становятся нарушения дыхания, отек легких и другие осложнения.
Решающее значение при постановке диагноза имеет рентгенография шейного отдела позвоночника. Особенно информативен боковой снимок, на котором может выявляться компрессия (снижение высоты передних отделов позвонка) и увеличение промежутка между остистыми отростками сломанного и вышележащего позвонков. В сомнительных случаях назначают КТ позвоночника в шейном отделе, для оценки состояния мягкотканных структур используют МРТ позвоночника. При наличии неврологических нарушений показана консультация нейрохирурга или невропатолога.
Лечение
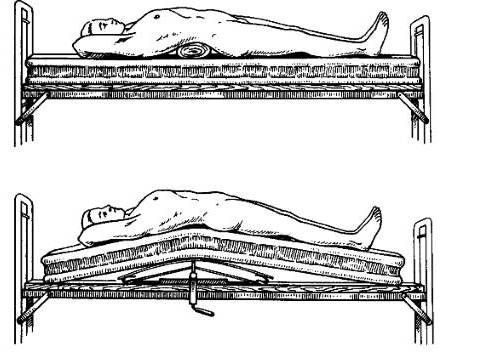
В большинстве случаев при переломах шейных позвонков показано консервативное лечение. Пациентов госпитализируют в травматологическое отделение. При неосложненных переломах без смещения проводят иммобилизацию с использованием воротника по типу Шанца, гипсового корсета или жесткого воротника сроком до 4 месяцев. При наличии смещении и опасности повреждения спинного мозга применяют вытяжение петлей Глиссона в сочетании с корректирующими подушками или валиками.
При сгибательных переломах подушку под голову не кладут, под плечи подкладывают валик. При разгибательных повреждениях используют две подушки, подложенные под голову пациента, после устранения компрессии подушки убирают. Через 15-30 суток вытяжение снимают и накладывают жесткий воротник или гипсовый полукорсет сроком на 3-4 месяца. Больным назначают обезболивающие, физиотерапевтические процедуры и лечебную гимнастику.
Хирургические вмешательства проводят при нестабильных переломах и переломовывихах шейных позвонков (особенно в сочетании со сдавлением или повреждением спинного мозга), оскольчатых компрессионных переломах, а также при неэффективности консервативного лечения. Для фиксации позвонков применяют ламинарные контракторы, трансартикулярные фиксаторы или пластины. В послеоперационном периоде назначают антибиотики, анальгетики, ЛФК, массаж и физиопроцедуры, в последующем проводят реабилитационные мероприятия.