Что находится за ухом возле челюсти
Боль в подчелюстных лимфоузлах
Наблюдения за больными показали, что размеры увеличенных лимфоузлов напрямую связаны с причиной недуга. Например, опухоли обычно приводят к значительному изменению диаметра органов лимфатической системы. Причем лечение таких больных эффективно только в 1 случае из 5. Поэтому так важно, едва почувствовав боль в подчелюстных лимфоузлах, обратиться к врачу. Он сможет поставить точный диагноз и назначит щадящее, но действенное лечение.
Разновидности подчелюстного лимфаденита
Такое заболевание может быть двух типов: гнойным и негнойным. Обычно к появлению обширного воспаления приводят стрепто- и стафилококки. Однако иногда гнойные образования развиваются из-за палочки Коха или бледной трепонемы. Кроме того, врачи определяют еще три вида недуга, в зависимости от стадии его протекания:
Причины боли в лимфоузлах под челюстью
При попадании любой инфекции в лимфатическую систему человека развивается специфическое заболевание. Медики называют его лимфаденитом и считают довольно опасным. Вовремя не оказанная помощь может привести к поражению целого узла. Лимфоидная ткань будет заменена на соединительную, что приведет к разрушению важной составляющей иммунной системы. Поэтому желательно знать причины боли в лимфоузлах под челюстью, чтобы вовремя обратиться к врачу. Во время первичного осмотра, возможно, сразу будет озвучен диагноз. Специалист определит специфический или неспецифический лимфаденит под челюстью.
К появлению обеих проблем приводят:
Лечение заболеваний ВНЧС
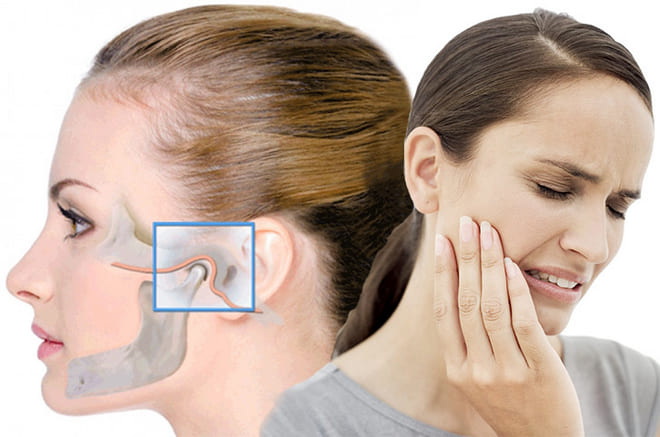
Височно-нижнечелюстной сустав – это сложно устроенное парное анатомическое образование, которое обеспечивает горизонтальное и вертикальное движение нижней челюсти относительно нижней. Нагрузка на сустав определяется не только качеством пищи, которую нужно пережевывать, но и состоянием зубочелюстной системы. Состояние височно-нижнечелюстного сустава (ВНЧС) в свою очередь влияет на наше самочувствие и общее состояние здоровья.
По данным, приведенным в отчетах Всемирной организации здравоохранения за 2018 год, мышечно-суставная дисфункция ВНЧС выявляется примерно у каждого второго человека в возрасте от 20 до 50 лет. И это только те случаи, которые зафиксированы в медицинской документации. Достаточно большое количество людей не связывают упорные головные боли, щелчки в суставах при жевании, трудности с открыванием рта с болезненным состоянием ВНЧС и не торопятся обращаться за медицинской помощью.
Часто патология височно-нижнечелюстного сустава выявляется в ходе осмотра, выполняемого по другому поводу, например, при подготовке к протезированию. При этом варианты заболеваний суставов могут быть самые разные от дисфункционального синдрома до привычного вывиха сустава.
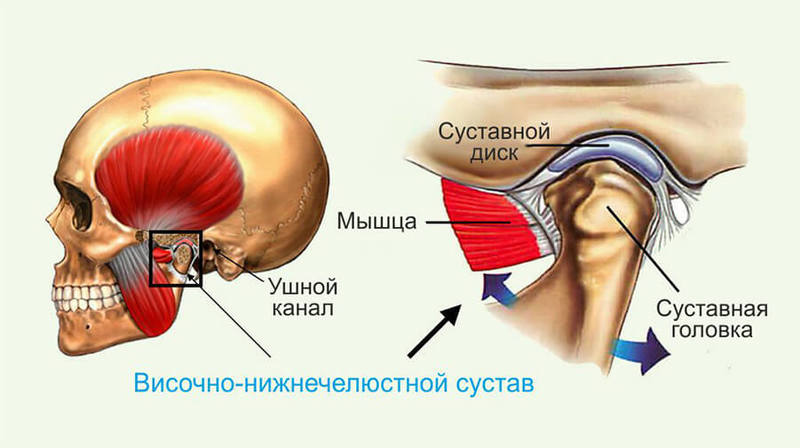
Строение и функции височно-нижнечелюстного сустава
Образуют сустав головка рога нижней челюсти и суставная поверхность (ямка) височной кости. Между этими костными образованиями располагается волокнистый внутрисуставной диск, который со всех сторон сращен с капсулой сустава. Способствуют удержанию сустава в правильном положении связки и мышцы. Они ограничивают амплитуду движения в суставе. Попытка превысить это функциональное ограничение вызывает боль и препятствует повреждению ВНЧС.
Основная функция сустава – обеспечение движения нижней челюсти в трех направлениях:
вертикальном: открывание и закрывание рта;
горизонтальном: боковые смещения нижней челюсти относительно верхней;
сагиттальном: движение нижней челюсти вперед-назад относительно верхней.
Комбинация движений одной челюсти относительно другой позволяет нам жевать, говорить, выражать эмоции посредством мимики.
Причины дисфункции жевательных суставов
Занимается диагностикой и лечением заболеваний ВНЧС врач-гнатолог. Фактически, это стоматолог, имеющий узкую специализацию. К числу факторов, которые могут привести к заболеванию височно-нижнечелюстного сустава, можно отнести:
сосудистую патологию, которая приводит к нарушению кровоснабжения сустава;
повышение тонуса мышц лица и шеи (повышение тонуса, спазмы);
Нарушения окклюзии лежат в основе наибольшего числа случаев заболевания ВНЧС. В норме зубы антагонисты верхней и нижней челюстей контактируют своими жевательными поверхностями определенным образом. Бугорки и углубления на верхней поверхности зубов-антагонистов должны контактировать по принципу «пестик в ступке». Если зубы на челюсти расположены неправильно и их правильный контакт нарушен, включаются компенсаторные механизмы. В частности, изменяется тонус жевательных мышц и нижняя челюсть смещается таким образом, чтобы добиться полного контакта всех жевательных поверхностей зубов.
Такое смещение позволяет устранить окклюзионное препятствие, но создает дополнительную нагрузку на височно-нижнечелюстной сустав. Привычное смещение челюсти со временем приводит к повреждению анатомических структур сустава. Повышенный тонус жевательных мышц провоцирует нарушение гемодинамики в области ВНЧС, что не способствует быстрой регенерации.
Если причиной появления неприятных симптомов в области ВНЧС становится нарушение окклюзии, гнатолог может посоветовать проведение ортодонтического лечения. Это единственный способ избавиться от проблемы, так как при неправильном положении зубов на челюсти можно проводить лишь симптоматическое лечение проблем ВНЧС, которое будет приводить лишь к временному улучшению состояния.
Симптомы и профилактика дисфункции ВНЧС
Боли в области жевательного сустава – явление крайне редкое. В связи с этим имеющиеся патологические проявления пациенты редко связывают с состоянием ВНЧС. Давайте посмотрим, с какими симптомами необходимо записываться на прием к гнатологу:
Головные боли. Причин головных болей великое множество, но вот «вклад» височно-нижнечелюстного сустава чаще всего «забывается» специалистами. Устранение патологии ВНЧС часто избавляет человека от болей в голове.
Щелчки в суставе. Характерный звук во время открывания рта является следствием вывиха или подвывиха жевательного сустава, который привычно вправляется самостоятельно.
Ограничение открывания рта. Это может быть следствием отека тканей сустава в результате развития воспалительного процесса или же вывиха сустава.
Патологическая стираемость эмали зубов.
К мерам профилактики развития дисфункции ВНЧС можно отнести регулярное посещение стоматолога, рациональное протезирование, своевременное лечение и восстановление разрушенных зубов, ортодонтическое лечение по показаниям.
Диагностика
Для того, чтобы поставить диагноз, врач проводит обследование по следующей схеме:
Расспрос пациента. Интерес для специалиста представляют жалобы, условия появления неприятных симптомов, длительность течения болезни, ранее проводимое лечение и его эффективность.
Внешний осмотр и пальпация. Гнатолог осматривает лицо пациента, уделяя внимание области расположения ВНЧС. Ощупывая суставы, можно получить представление о его строении, состоянии его тканей.
Стоматологический осмотр. Проводится выявление аномалий окклюзии и степень их выраженности.
Рентгенологическое исследование. На снимках видны костные образования, образующие сустав. По их взаимному расположению можно установить наличии вывихов и подвывихов, а по толщине суставной щели судить о состоянии хрящевого диска.
Лечение
Врач-гнатолог может проводить лечение как самостоятельно, так и с привлечением специалистов другого профиля. Особенно это актуально тогда, когда причина развития патологии ВНЧС выявлена и может быть устранена. Помощь ортодонта необходима пациентам с неправильным прикусом. Ношение брекет-системы или элайнеров с целью коррекции окклюзии благоприятно сказывается на состоянии всей зубочелюстной системы.
Выявление артроза или анкилоза височно-нижнечелюстного сустава также требует привлечения профильных специалистов. Специальность врача будет определяться причиной развития дегенеративно-дистрофических процессов в тканях ВНЧС. Обменные нарушения, травмы, инфекции будут требовать дополнительного обследования и составления индивидуального плана лечения.
Оказание первой помощи
Вывих или подвывих сустава, случившийся впервые, может вызвать острую боль. Такую же по интенсивности боль может вызвать и дисфункция сустава. Независимо от причины появления неприятных ощущений, необходимо сделать следующее:
обеспечить суставу покой: не есть, как можно меньше говорить;
принять обезболивающее средство;
обратиться к врачу как можно скорее и пройти необходимое обследование.
Специалисты категорически не рекомендуют греть больной сустав, если причина появления боли неизвестна. При дисфункции тепловое воздействие может привести к некоторому облегчению состояния, а при вывихе наоборот повредит. Под воздействием тепла к тканям усиливается приток крови, что способствует развитию отека и затрудняет вправление. Таким образом, пытаясь оказать себе или близкому человеку помощь, можно по незнанию серьезно навредить.
Вы можете пройти бесплатную диагностику и получить бесплатную консультацию
Врач-ортодонт даст медицинское заключение: вам лучше подходят брекеты, виниры или элайнеры
Артроз височно-нижнечелюстного сустава (ВНЧС)
Артроз височно-нижнечелюстного сустава – коварное заболевание: человек длительное время не подозревает, что его сустав разрушается. Воспаления нет, боль – так это простуда, коренной зуб ноет, отит… А если и есть некая тревога, то, к сожалению, начинается безрезультативный поход по терапевтам, хирургам, невропатологам. Боль тем временем иррадирует в ухо, висок, затылок. Появляется головокружение и шум в ушах, однако поставить точный диагноз и начать лечение сложно: ранние органические изменения не проявляются как клинически, так и рентгенологически.
Поэтому, даже если сейчас ничего не болит, внимательно прочитайте статью. А если диагноз «Артроз ВНЧС» подтвержден – не паникуйте. Болезнь лечится, главное – делать все правильно.
Что такое артроз ВНЧС
Артроз ВНЧС – болезнь, разрушающая компоненты, образующие сустав (греч. arthron сустав, суффикс оз – разрушение). Сначала разрушается суставной хрящ, затем в суставных элементах возникает:
Затем сустав увеличивается, сдавливает нервные окончания, расположенные рядом. Боль отдает в ухо, затылок, зубы. При движении челюсти появляется специфическое щелканье (окклюзионно-артикуляционный синдром).
Коды МКБ М.19. 0 (1, 2, 8 – меняется последняя цифра)
Причины артроза височно-нижнечелюстного сустава
Этиологические факторы артроза (без чего болезнь не развивается):
Диагноз «артроз ВНЧС» ставят даже детям. У новорожденных болезнь развивается в результате родовой травмы. Дисфункция в суставе из-за различных нарушений прикуса отмечается у 40% детей от 4 до 14 лет, но только у 1% рентген выявляет клювовидный (миогенный) артроз.
В климактерический период вероятность развития артроза из-за эндокринных нарушений повышается. С возрастом возможно развитие старческого, т.е. инвалютивного артроза, когда хрящевая ткань не может восстановиться, усыхает и разрушается.
В зоне риска находятся люди, чья профессиональная деятельность связана с неадекватной нагрузкой на сустав (скрипачи), или страдающие спазмом жевательных мышц (бруксизм).
Симптомы артроза ВНЧС
Первые признаки
Человек может предположить, что у него артроз челюсти, когда после прогулки по врачам и выполнения их рекомендаций боль в затылке, ухе, при жевании, снижение слуха на одной стороне, щелчки и др. – не проходят.
Из-за особенностей строения сустава организм успевает включить компенсаторный механизм, поэтому длительной ноющей боли нет, за счет принимаемых лекарств она успешно исчезает на некоторое время.
Явные симптомы
Явных симптомов (но при этом на 100% также нельзя сказать, что это артроз) всего 2:
Нужно немедленно обратиться к врачу.
Чем опасно заболевание
Артроз ВНЧС – тихий и незаметный, люди живут с болезнью годами, даже не подозревая о проблеме. А зря.
Степени артроза ВНЧС
В РФ принята классификация артрозов по Косинской, в которой учитывается как симптоматика, так и данные на рентгенографии. Однако НВЧС – исключение из правил: сустав «висит», удерживаясь мышцами и связками, и не испытывает сравнимых с другими суставами весовых нагрузок.
Когда на 1 стадии по Косинской происходит суживание суставной щели, одновременно увеличивается давление на челюсти, что приводит к проблемам с зубами, однако сохраняет расстояние. Процесс это постепенный, поэтому на МРТ этот момент можно зафиксировать, но поскольку нет симптомов, свойственных заболеванию в начальной стадии, нельзя однозначно сказать, что это артроз 1 стадии. Только на 2 стадии, когда проявляются симптоматика (боль, асимметрия лица и др.), и больной, наконец, обращается к врачу, ставят диагноз.
3 стадия по Косинской: отсутствие суставной щели, склерозирование, некроз, невозможность открыть рот, жевать и говорить.
Возможные осложнения
Артроз – проблема не только сустава. Компенсаторно, стремясь сохранить жевательную функцию, организм перераспределяет нагрузку, что приводит к выпадению зубов, быстрому их истиранию.
Перенесенные заболевания отразятся синовитом ВНЧС, а дальше воспалительный процесс затронет ухо и нос (со снижением слуха, заложенностью носа с одной стороны), появится головная боль, которая может отдавать в шею, затылок и не прекращаться.
Лицо потеряет симметрию, станет пастозным (кожа на вид рыхлая, мелко-отечная, сероватого оттенка). Питание возможно только через трубочку, уже на второй стадии теряется возможность полностью открыть рот
Обострения
Артроз не артрит, у хронического заболевания нет периодов обострения. Но это не означает, что боль будет одинаково ноющей. Воспалительный процесс (простуда, инфекция, вирус) переходит на сустав с развитием синовита. Появляются отечность, боль, которая может проявиться в любой радиальной точке (от зубов до затылка). Очаг воспаления расширяется, под угрозой ротовая полость, уши, дыхание носом.
Нужно понимать, что рядом расположен мозг. И не стоит ждать, когда некрозированная ткань даст онкологию.
Виды артроза височно-нижнечелюстного сустава
Чтобы лечение принесло результат, важно понимать, что существует несколько видов артроза нижней челюсти.
Деформирующий артроз
Артроз ВНЧС обычно развивается после травмы. Клиническое течение зависит от характера роста и места разрастания остеофитов (в сторону мягких тканей или суставной впадины). Если костное разрастание направлено к мягким тканям, болезнь длительное время протекает бессимптомно. Если остеофит растет в полость суставной впадины, появляется локальная острая боль, возникающая при ограниченном движении челюстью. Щелканье, хруст глухие, иногда появляются хлопающие звуки.
Сустав деформируется с разрастанием мыщелка, возникают изменения в синовиальной оболочке и сопровождаются геморрагическим синовитом. Причина этого – раздражение ВНЧС, вызванное множественным наличием отмерших и отторгнутых хрящевых клеток (внутрисуставный детрит). Синовиальные ворсинки на внутренней оболочке сустава увеличиваются, в них откладывается жир. Изредка они перерождаются, образуя островки костной и хрящевой ткани (метаплазия), которые отделяются от суставной поверхности и образуют внутрисуставные свободные тела.
Вирусные и инфекционные заболевания в этот период воспаляют суставную оболочку, ускоряя разрушение хряща и кости.
Асимметрия лица проявляется не у всех больных с диагнозом деформирующий артроз. Это зависит от компенсаторных возможностей нейромышечного комплекса и от функционального пришлифовывания суставных поверхностей.
Склерозирующий артроз
Склерозированными могут быть не только сосуды. При артрозе склерозируются (костная ткань заменяется плотной соединительной) 2 верхних слоя кости. При этом происходит некоторое уплотнение головки с последующим расширением. Поскольку замена – процесс небыстрый, организм успевает компенсировать изменения. Поэтому болезнь на начальных стадиях проходит незаметно.
Неоартроз (постинфекционный артроз ВНЧС)
Болезнь – следствие острого воспалительного процесса в ВНЧС, при повторных ОРВИ и при присутствующем дисфункциональном синдроме челюсти (вывих, нейромускулярный, окклюзионно-артикуляционный). Протекает бессимптомно. При обострении хронического воспаления отмечают:
На рентгене видны узуры (исчезновение костно-хрящевой ткани), изъяны сочленяющихся поверхностей костей, иногда полное отсутствие мыщелков.
Миогенный артроз ВНЧС
В ортопедии выделяют отдельный вид деформирующего артроза ВНЧС, миогенный. Его отличие: клювовидное костное разрастание на передней поверхности мыщелка.
Миогенный артроз возникает по причине длительного спастического напряжения литеральной (боковой) крыловидной мышцы. Ее средние пучки прикреплены к передне-внутренней поверхности мыщелка и его отростка. Длительный мышечный спазм приводит к нарушению координации мышечных сокращений, костные балки меняют направление, вытягиваются, располагаясь по ходу тяги сухожилия. Если спастическое сокращение мышцы продолжится, кости, образующие сустав, начнут разрушаться.
Отличия от других форм:
Начальные стадии заболевания протекают бессимптомно. Остеофит растет на передней поверхности мыщелка постепенно, не трется о твердые ткани, в мягких образует ложе. В области сустава нарушается питание, на лице может быть небольшой отек, сосудистые сеточки – но очень часто это объясняют усталостью, перегрузками, не обращая внимания на ВНЧС. Болевые симптомы возникают в момент вывиха, подвывиха нижней челюсти. Поскольку движение челюстью в таких случаях атипично, остеофит травмирует мягкие ткани, раздражая нервные окончания – появляется сильная боль (больно жевать твердую пищу), выраженная отечность, щелканье, слабая припухлость и побледнение лоскута кожи (пастозность). В момент открывания рта челюсть начинает смещаться в сторону.
Обменный артроз
Это редкий вид заболевания, возникающий при нарушении солевого обмена в организме. Причина в игольчатых кристаллах мочевой кислоты, оседающих в ВНЧС. У больных сначала поражаются крупные суставы, они долгое время страдают от обменного полиартрита, визуальное проявление которого «подагрические шишки» на суставах.
На рентгенограммах при обменном артрозе мыщелок покрыт белесоватыми игольчатыми, не проницаемыми для рентгена завитками различной формы.
Как понять, что у вас артроз височно-нижнечелюстного сустава
В 40 % случаев пациенты стоматологов, которые жалуются на боли в челюсти, не знают причины своего заболевания. Иногда дело в кариесе, пародонтозе или пульпите, но порой патология не имеет ничего общего со стоматологией. Как понять, что у вас проблемы с височно-нижнечелюстным суставом?
Височно-нижнечелюстной сустав отвечает за работу челюсти
Что такое височно-нижнечелюстной сустав – ВНЧС
Этот сустав мы используем во время разговора, жевания, зевоты, смеха – очень часто. Вокруг него расположены мышцы и сухожилия, которые обеспечивают движение челюсти в разных направлениях с разными целями.
Проблемы с ВНЧС возникают по многим причинам:
Что представляет собой височно-нижнечелюстной сустав и почему с ним возникают проблемы? Подробно и понятно – в видео:
Актеры и певцы с активной ораторской артикуляцией – в группе риска по артрозу ВНЧС
Как понять, что беспокоит именно ВНЧС: 4 очевидных признака
Если вы чувствуете дискомфорт во время разговора, жевания или зевоты, обратите внимание на такие признаки:
При дисфункции ВНЧС у некоторых пациентов развивается храп
Как диагностируют заболевание
Артроз – не единственная проблема с этим суставом: бывают также артрит, смещение головки, новообразования в тканях. Чем раньше вы обратитесь за помощью, тем проще будет вылечить дисфункцию. Стоматолог направит на обследование к профильным специалистам. При необходимости вам сделают УЗИ или рентген, осмотрят сустав с помощью других методик и порекомендуют лечение.
Тактика лечения
Если артроза нет, но есть дисфункция, тактика следующая:
Если врач определит дегенеративные изменения в хрящевой ткани, будет назначено лечение остеоартроза. С помощью обезболивающих – снимают болезненные ощущения. При необходимости назначают комплекс физиотерапии, например воздействие лазером или ультразвуком. Хорошие результаты дают внутрисуставные инъекции протеза синовиальной жидкости «Нолтрекс», которые восстанавливают функциональность сустава за счет восполнения недостающей смазки.
Артроз ВНЧС успешно лечится внутрисуставными инъекциями «Нолтрекс»
При каких симптомах стоит обратиться к врачу
Чем раньше поставлен диагноз, тем более благоприятны прогнозы. Поэтому обратитесь за помощью, если:
Артроз ВНЧС – явление не очень частое, но достаточно опасное. Под угрозу попадает привычный нам комфорт во время разговора, принятия пищи, другой бытовой деятельности. Чтобы избежать этого, не списывайте тревожные симптомы на усталость и не полагайтесь на «само пройдет»: обязательно находите время на себя и свое здоровье!
Отек мягких тканей околоушной области и боковой поверхности шеи, вызванный наличием фолликулярной кисты нижней челюсти
В нашу клинику обратилась женщина, 26 лет. При сборе анамнеза удалось выяснить, что на протяжении 6 месяцев у нее присутствуют периодические боли в области левой щеки, постоянный отек мягких тканей левой околоушной области и боковой поверхности шеи с левой стороны (рис. 1). При первичном осмотре пациентки температура тела нормальная, показатели жизненно важных функций стабильные, частота сердцебиения 70 ударов в минуту, частота дыхания 16 раз в минуту, артериальное давление 110/70 мм рт. ст. Лабораторные исследования выявили незначительное увеличение количества лейкоцитов.
Прежде чем рассмотреть вероятность одонтогенного происхождения данных симптомов, пациентка обращалась к различным специалистам. Назначаемые этими специалистами повторные циклы антибиотикотерапии оказались неэффективны. В последующем эхографическое исследование выявило присутствие небольшого сиалолита в левой околоушной слюнной железе и был поставлен диагноз «сиалолитиаз». В течение одного месяца пациентке были проведены 3 цикла дистанционной ударно-волновой литотрипсии в левой околоушной области. После проведенных процедур симптоматика сохранилась. Спустя несколько недель отек мягких тканей боковой поверхности шеи трансформировался в острый гнойный лимфаденит соответствующей локализации. В этот момент пациентка была направлена в лечебное учреждение, в котором работают авторы.
Дифференциальная диагностика
Перечень клинических состояний, при которых наблюдается одностороннее увеличение околоушной области, включает сиалолитиаз, туберкулез, актиномикоз околоушной слюнной железы, лимфаденит, кисту околоушной слюнной железы, кисту сальной железы и неоплазию.
Сиалолитиаз
Слюннокаменная болезнь (сиалолитиаз) — это заболевание, которое по частоте поражения больших слюнных желез стоит на втором месте после эпидемического паротита и является причиной 30 % всех сиалоаденопатий. Наибольшая заболеваемость выявлена среди мужчин в возрасте от 30 до 60 лет [1]. Сиалолитиаз чаще поражает подчелюстную слюнную железу (83—94 %), реже — околоушную слюнную железу (4—10 %) и подъязычную слюнную железу (1—7 %) [2]. Существует несколько гипотез, посвященных этиологии образования камней в слюнных железах: гипотеза о роли анатомо-морфологических факторов (стеноз слюнного протока, дивертикул протока слюнной железы и др.), о влиянии состава слюны (сильное перенасыщение, дефицит ингибиторов кристаллизации и др.) и о значении воспалительных, химических или нейрогенных факторов. Камни состоят из смеси фосфатов кальция и в процессе кристаллизации притягивают и накапливают органический матрикс.
Удаление камней хирургическим способом является эффективным методом лечения, однако в некоторых случаях способствует развитию значительных осложнений в послеоперационном периоде. На данный момент существуют консервативные методы лечения, такие как дистанционная литотрипсия, контактная литотрипсия и перкутанная (чрескожная) литотрипсия [3].
Туберкулез околоушной слюнной железы
Туберкулез — инфекционный гранулематоз с хроническим течением, характеризуется разнообразием клинических проявлений и локализации. Несмотря на то что для данного заболевания типичным признаком является поражение легких, внелегочные формы болезни встречаются часто и составляют 20 % из всех случаев заболевания туберкулезом в активной форме [4]. Инфицирование слюнных желез происходит редко. Поражение околоушной слюнной железы и близлежащих лимфатических узлов может возникнуть при наличии очага туберкулезной инфекции в ротовой полости либо при наличии отдаленного очага в легком [5]. В этом случае заболевание сопровождается острым воспалением и диффузным отеком слюнной железы. В некоторых случаях происходит образование околоушного свища или абсцесса [6].
Актиномикоз околоушной слюнной железы
Первичный очаг актиномикоза представляет собой гранулему и характеризуется хроническим нагноением. Обычно причиной являются Actinomyces israelii — грамположительные анаэробные условно патогенные бактерии ротовой полости. Актиномикоз поражает здоровых людей, при наличии местных условий способствующих росту возбудителя. Зачастую заболевание поражает мягкие ткани, слюнные железы, кости и кожный покров в области лица и шеи. Первичный актиномикоз околоушной слюнной железы является очень редким заболеванием, внешние проявления которого могут иметь сходство с признаками наличия новообразования [7].
Клиническим признаком шейно-лицевого актиномикоза является наличие гнойного образования и типичных желто-зеленых гнойных выделений с содержанием мелких желтых гранул, имеющих диагностическое значение. Начальные симптомы включают болевые ощущения, повышение температуры, покраснение кожи, отек мягких тканей. Нагноение может отсутствовать [8].
Другие состояния, вызывающие одностороннее увеличение околоушной области
Одностороннее увеличение околоушной области может являться следствием наличия пальпируемого образования или диффузного отека. Локализация образования на поверхности слюнной железы может свидетельствовать о наличии лимфаденита, кисты околоушной слюнной железы, кисты сальной железы или опухоли экстрапаротидного расположения. Образование, расположенное в толще слюнной железы, может являться доброкачественной или злокачественной опухолью либо сиалоаденопатией.
Клинические симптомы злокачественных опухолей включают быстрый рост, паралич лицевого нерва, уплотнение ткани и наличие болевых ощущений. Чаще всего такие новообразования возникают у пожилых людей [9].
Диффузный отек околоушной области, не связанный с патологическим процессом в околоушной слюнной железе, может являться признаком гипертрофии жевательной мышцы, поражения височно-нижнечелюстного сустава или остеомиелита восходящей ветви нижней челюсти.
Обоснование диагноза
В случае одностороннего увеличения околоушной области при проведении дифференциальной диагностики необходимо учитывать анамнез текущего заболевания и месторасположение пальпируемого образования или диффузного отека. Сиалоденит может протекать при отсутствии какого-либо образования в слюнной железе. В этом случае наличие диффузного отека сопровождается резкими болями в области слюнной железы, которые исчезают через 15—20 минут. Болезненная припухлость может возникнуть после проведения лучевой терапии или явиться следствием вирусного воспаления слюнной железы, к примеру эпидемического паротита. В этих случаях обычная ортопантомограмма может быть использована для комплексной оценки патологии зубных рядов и окружающих костных структур, височно-нижнечелюстных суставов, гайморовых пазух и полости носа. Для того чтобы определить объем воспаленных тканей и количество скопившегося гноя, в случае если распространение инфекции затрагивает жевательные мышцы или фасции, используют компьютерную и магнитно-резонансную томографию.
У пациентки была обнаружена редкая фолликулярная киста. Наличие кисты сопровождалось воспалительным процессом, имеющим тенденцию к дальнейшему распространению на окружающие ткани. Нарушение процесса прорезывания обычно несет в себе риск повреждения зубного фолликула и образования фолликулярной кисты.
Авторы предположили распространение инфекции по восходящему пути, от фолликулярной кисты и далее, между внутренней поверхностью левой ветви нижней челюсти и внутренней крыловидной мышцей. Инфекция распространялась по этому пути и достигла вырезки нижней челюсти, сформировав подкожный абсцесс в левой околоушной области. Вирулентность микроорганизмов и действие жевательной силы могут объяснить распространение абсцесса вопреки гравитационным силам. Более того, проведенная ранее дистанционная ударно-волновая литотрипсия могла способствовать распространению инфекции и усилению процесса нагноения.
Удаление третьего моляра является рутинным хирургическим вмешательством, поэтому хирург-стоматолог и челюстно-лицевой хирург должны быть осведомлены о возможных осложнениях. Одонтогенные инфекции могут распространяться через различные клетчаточные пространства челюстно-лицевой области, сформированные мышцами и фасциями, вызывая серьезные осложнения, такие как абсцесс мозга, тромбоз кавернозного синуса, воспалительные процессы в височной области, медиастинит и тяжелые воспалительные процессы в глубоком латеральном пространстве шеи [10]. К счастью, в рассматриваемом нами случае воспалительный процесс не распространился на окологлоточное пространство, что могло бы привести к нарушению проходимости дыхательных путей и развитию опасного для жизни состояния.
В представленной статье описан редкий случай воспаления подкожной клетчатки и гнойной лимфоаденопатии, развившихся вследствие наличия фолликулярной кисты нижней челюсти, сопровождаемой образованием подкожного абсцесса околоушной области. Угроза развития тяжелых осложнений, таких как сепсис или вовлечение в патологический процесс окологлоточного клетчаточного пространства, в сочетании с быстрым распространением инфекции является показанием для экстренного проведения мероприятий, необходимых для постановки правильного диагноза и начала лечения.