Что находится в субдуральном пространстве спинного мозга
Клиническая анатомия позвоночника и спинного мозга
Для успешного и безопасного проведения спинальной и эпидуральной анестезии необходимо хорошо ориентироваться в анатомии позвоночника и спинного мозга.
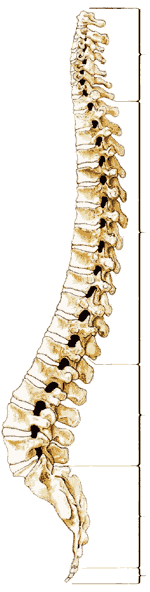
Позвоночный канал проходит от большого затылочного отверстия до крестцовой щели, но при этом субарахноидальное пространство обычно заканчивается на уровне второго крестцового позвонка ( рис.1.1 ).
 |  |
| |||||
| Рис.1.1. | Рис 1.2. |
Прилегающие друг к другу тела позвонков разделены межпозвонковыми дисками. Хотя все позвонки имеют общую структуру ( рис 1.3 ), они различаются по форме и размерам в зависимости от их расположения и функции. Шейные позвонки, имеющие наименьшую весовую нагрузку и максимальную подвижность, относительно малы по сравнению с большими массивными позвонками крестцового отдела ( рис 1.4 ).
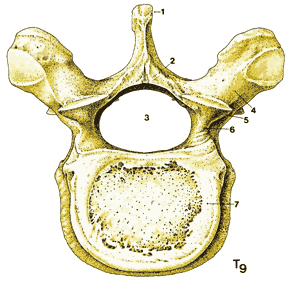 | 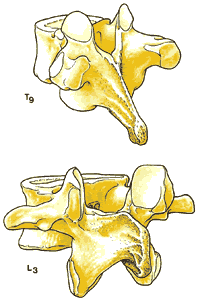 |
| Рис. 1.3. Типичный позвонок грудного отдела 1. Остистый отросток 2. Дужка позвонка 3. Отверстие позвонка (позвоночный канал). 4. Поперечный отросток 5. Верхний суставной отросток 6. Ножка позвонка 7. Тело позвонка | Рис.1.4. Наклонные виды грудного и поясничного позвонков. |
Особенности отдельных позвонков оказывают влияние на технику, в первую очередь, эпидуральной пункции. Остистые отростки отходят под различными углами на разных уровнях позвоночника. В шейном и поясничном отделах они располагаются почти горизонтально по отношению к пластине, что облегчает срединный доступ при перпендикулярном расположении иглы к оси позвоночника. На средне-грудном уровне (Тh5-9 ) остистые отростки отходят под достаточно острыми углами ( рис 1.2 ), что делает предпочтительным парамедиальный доступ. Отростки верхних грудных (Тh1-4 ) и нижних грудных (Тh10-12 ) позвонков ориентированы промежуточно по сравнению с двумя вышеуказанными особенностями. На этих уровнях ни один из доступов не имеет преимуществ перед другим.
Крестец сформирован путем срастания 5 крестцовых позвонков, внутри которых спинальный канал продолжается дальше вниз до конца крестцовой щели ( рис.1.5a и б ). Иногда пластинки у крестцовых позвонков могут отсутствовать на уровне S4 и даже S5, обуславливая формирование ненормально большой крестцовой щели. Ниже крестца находится копчик.
 | 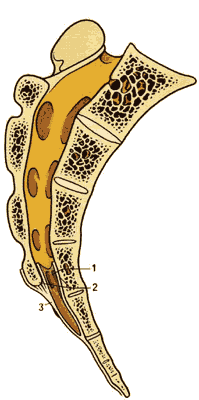 |
| Рис. 5а. Вид сзади. | Рис. 5б. Сагиттальный срез крестца и копчика 1. S4 2.Крестцовая щель 3.Крестцово-копчиковая связка |
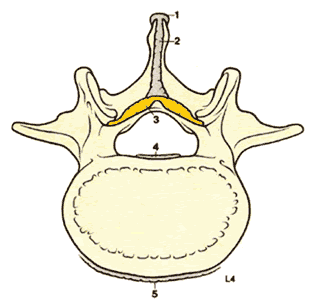 | 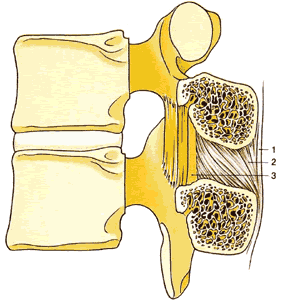 |
| Рис.1.6. Поперечный срез поясничного позвонка, демонстрирующий присоединение спинных связок. 1. Надостистая связка 2. Межостистая связка 3. Желтая связка 4. Задняя продольная связка 5. Передняя продольная связка | Рис.1.7. Сагиттальный срез через второй и третий поясничные позвонки, демонстрирующий связки, присоединенные к смежным дугам и остистым отросткам 1. Надостистая связка 2. Межостистая связка 3. Желтая связка |
Желтая связка состоит из двух листков, сращенных по средней линии под острым углом. В связи с этим она как бы натянута в виде «тента». В шейном и грудном отделах желтая связка может быть не сращена по средней линии, что вызывает проблемы при идентификации эпидурального пространства по тесту потери сопротивления. Желтая связка тоньше по средней линии (2-3 мм) и толще по краям (5-6 мм). В целом, она имеет наибольшую толщину и плотность на поясничном
(5-6 мм) и грудном уровнях (3-6 мм), и наименьшую в шейном отделе (1,5-3 мм). Вместе с дужками позвонков желтая связка формирует заднюю стенку позвоночного канала. ( рис. 1.8 )
При проведении иглы срединным доступом она должна пройти сквозь надостистые и межостистые связки, а затем сквозь желтую связку. При парамедиальном доступе игла минует надостистую и межостистую связки, сразу достигая желтой связки. Желтая связка плотнее других, поэтому возрастание сопротивления при прохождении ее иглой, с последующей его потерей используют для идентификации эпидурального пространства.
Оболочки спинного мозга.
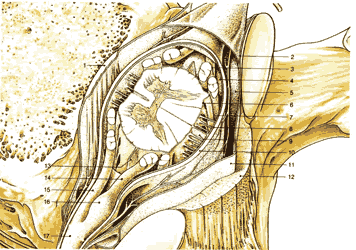 | Рис.1.9. Поперечный срез позвоночного канала в грудном отделе, демонстрирующий спинные связки и содержимое дурального мешка. 1. Задняя продольная связка 2. Надкостница 3. Нервный корешок 4. Cубарахноидальное пространство 5. Эпидуральное пространство 6. Мягкая мозговая оболочка 7. Паутинная оболочка 8. Субдуральное пространство 9. Субдуральная перегородка 10. Твердая мозговая оболочка (внутренний слой) 11. Твердая мозговая оболочка (внешний слой) 12. Желтая связка 13. Зубчатая связка 14. Дорсальный корешок нерва 15. Вентральный корешок нерва 16. Ганглии дорсального корешка 17. Спинномозговой нерв |
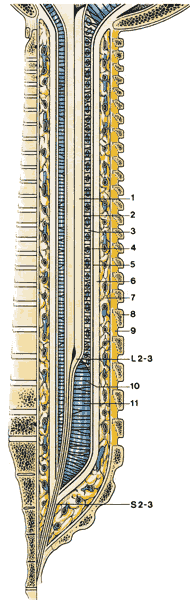 | Рис.1.10. Схематичная диаграмма, показывающая уровни, на которых заканчивается эпидуральное пространство, субарахноидальное пространство и спинной мозг. 1.Спинной мозг 2.Мягкая мозговая оболочка 3.Субарахноидальная перегородка 4.Паутинная оболочка 5.Субдуральное пространство 6.Твердая мозговая оболочка 7.Эпидуральное пространство 8.Позвонок 9.Желтая связка 10.Трабекула 11.Субарахноидальное пространство |
Между мягкой мозговой и паутинной оболочками проходят многочисленные тонкие трабекулы. Кроме того, там находятся два волокнистых тяжа, которые поддерживают спинной мозг в центральном положении внутри позвоночного канала, а также зубчатая связка и субарахноидальная перегородка. ( рис.1.11 ).
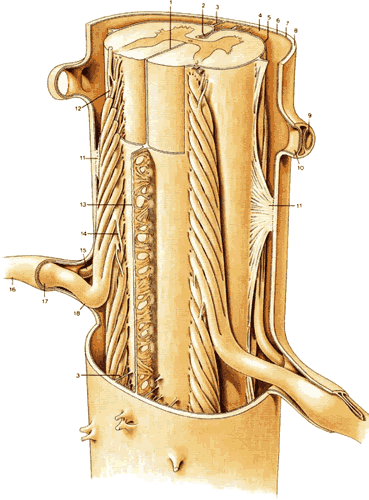 | Рис.1.11 1.Задняя медиальная перегородка 2.Передняя медиальная щель 3.Трабекула 4.Субарахноидальное пространство 5.Мягкая мозговая оболочка 6.Паутинная оболочка 7.Субдуральное пространство 8.Твердая мозговая оболочка 9.Пространство для вентрального корешка нерва 10.Пространство для дорсального корешка нерва 11.Зубчатая связка 12.Корешки 13.Субарахноидальная перегородка 14.Нервные волокна, взаимосвязывающие нервные корешки смежных сегментов 15.Вентральный корешок нерва 16.Спинномозговой нерв Т10 17.Ганглии дорсального корешка 18.Дорсальный корешок нерва |
Зубчатая связка, которая обнаружена на обеих (передней и задней) сторонах спинного мозга, является продолжением мягкой мозговой оболочкой на передние и задние нервные корешки. Достигая паутинной оболочки, она имеет треугольную проекцию ( рис.1.11 ). Субарахноидальная перегородка соединяется с мягкой мозговой и паутинной оболочками в медиальной плоскости сзади ( рис.1.11 ). Имея ячеистую структуру, она не является окончательно сформированной перегородкой, но может стать частичным барьером для свободного распространения введенных жидкостей, в особенности в грудном отделе.
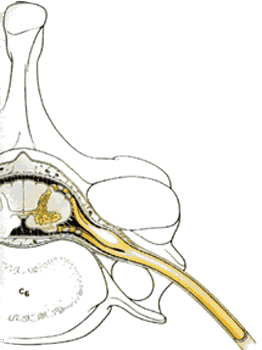
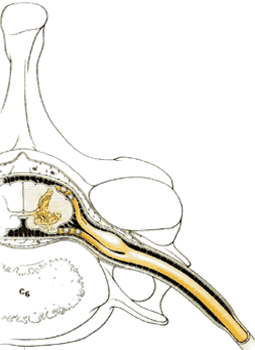
Все три оболочки спинного мозга также распространяются в стороны, окружая сначала нервные корешки, а затем и смешанные спинномозговые нервы. Таким образом, мягкая мозговая, паутинная и твердая мозговая оболочки формируют эндонервий, перинервий и эпинервий. Субарахноидальное пространство также распространяется в стороны вдоль нервных корешков смешанных нервов на небольшое расстояние ( рис.1.14 ). Эти дуральные манжеты обычно заканчиваются в межпозвонковых отверстиях, но иногда они распространяются на сантиметр или более, вдоль спинномозговых нервов ( рис.1.16 ).
 |  |
| Рис. 1.14. | Рис. 1.16. |
Твердая мозговая оболочка (ТМО) представляет собой листок соединительной ткани, состоящей из коллагеновых волокон, ориентированных как поперечно, так и продольно, а также некоторого количества эластических волокон, ориентированных в продольном направлении. ( рис. 1.12 ) На протяжении длительного времени считали, что волокна ТМО имеют преимущественно продольную ориентацию. В связи с этим рекомендовали при пункции субарахноидального пространства ориентировать срез спинальной иглы с режущим кончиком вертикально, чтобы он не пересекал волокна, а как бы их раздвигал. Позднее при помощи электронной микроскопии выявили достаточно беспорядочное расположение волокон ТМО – продольное, поперечное и частично циркулярное. Толщина ТМО вариабельна (от 0,5 до 2 мм) и может отличаться на разных уровнях у одного и того же пациента. Чем толще ТМО, тем выше ее способность к ретракции (стягиванию) дефекта.
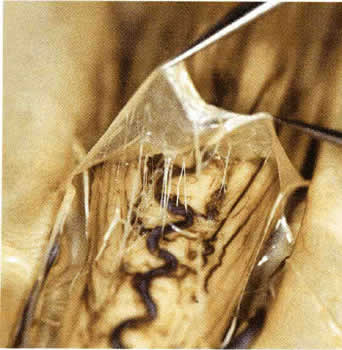
Мягкая мозговая оболочка. Мягкая мозговая оболочка вплотную окутывает спинной мозг и его кровеносные сосуды и является продолжением церебральной мягкой мозговой оболочки ( рис.1.15 ). Она состоит из двух слоев. Внутренний слой находится в непосредственном контакте с глиальными клетками и не может быть снят со спинного мозга. Кровеносные сосуды, которые проходят вдоль корешков спинных нервов и спинного мозга находятся четко снаружи и покрыты мягкой мозговой оболочкой. Микроскопически это покрытие распространяется до начала капилляров.
| |
| Рис. 1.15. Фотография спинного мозга, покрытого мягкой мозговой оболочкой. |
Все три оболочки спинного мозга также распространяются и латерально, чтобы окутать сначала нервные корешки, а затем и смешанные спинномозговые нервы. Таким образом, мягкая мозговая, паутинная и твердая мозговая оболочки формируют эндонервий, перинервий и эпинервий. Субарахноидальное пространство также распространяется латерально вдоль нервных корешков смешанных нервов на короткое расстояние ( рис.1.14 ). Эти дуральные манжеты обычно заканчиваются в межпозвонковых отверстиях, но иногда они распространяются на сантиметр, или более, вдоль спинномозговых нервов ( рис.1.16 ).
Наилучшей проницаемостью характеризуются препараты с промежуточной способностью растворяться в жирах – лидокаин, бупивакаин.
Объяснением этому является тот факт, что диффузия из эпидурального в субарахноидальное пространство осуществляется непосредственно сквозь клетки паутинной оболочки, поскольку межклеточные связи настолько плотны, что исключают возможность проникновения молекул между клетками. В процессе диффузии препарат должен проникнуть в клетку через двойную липидную мембрану, а затем, еще раз преодолев мембрану, попасть в субарахноидальное пространство. Паутинная оболочка состоит из 6-8 слоев клеток. Таким образом, в процессе диффузии вышеуказанный процесс повторяется 12-16 раз. Препараты с высокой жирорастворимостью термодинамически более стабильны в двойном липидном слое, чем в водном внутри- или внеклеточном пространстве, в связи с этим, им «труднее» покинуть мембрану клетки и переместиться во внеклеточное пространство. Таким образом, замедляется их диффузия сквозь паутинную оболочку. Препараты с плохой растворимостью в жирах имеют противоположную проблему – они стабильны в водной среде, но с трудом проникают в липидную мембрану, что тоже замедляет их диффузию.
Препараты, с промежуточной способностью растворяться в жирах, в наименьшей степени подвержены вышеуказанным водно-липидным взаимодействиям.
Эпидуральное пространство (ЭП)
ЭП является частью спинномозгового канала между его наружной стенкой и твердой мозговой оболочкой, простирается от большого затылочного отверстия до крестцово-копчиковой связки. Твердая оболочка прикрепляется к большому затылочному отверстию, а также к первому и второму шейным позвонкам, в связи с этим растворы, введенные в ЭП, не могут подняться выше этого уровня. ЭП расположено кпереди от пластины, с боков ограничено ножками, а спереди телом позвонка.
ЭП содержит: а) жировую клетчатку, б) спинно-мозговые нервы, выходящие из спинно-мозгового канала через межпозвонковые отверстия, в) кровеносные сосуды, питающие позвонки и спинной мозг. Сосуды ЭП в основном представлены эпидуральными венами, формирующими мощные венозные сплетения с преимущественно продольным расположением сосудов в боковых частях ЭП и множеством анастомотических веточек. ЭП имеет минимальное наполнение в шейном и грудном отделах позвоночника, максимальное – в поясничном отделе, где эпидуральные вены имеют максимальный диаметр.
В обычных условиях давление в ЭП имеет отрицательное значение. Наиболее низким оно является в шейном и грудном отделе. Увеличение давления в грудной клетке при кашле, пробе Вальсальвы приводит к повышению давления в ЭП. Введение жидкости в ЭП повышает давление в нем, величина этого повышения зависит от скорости и объема введенного раствора. Параллельно увеличивается давление и в субарахноидальном пространстве.
Давление в ЭП становится положительным в поздних сроках беременности за счет повышения внутрибрюшного давления и расширения эпидуральных вен. Уменьшение объема ЭП способствует более широкому распространению местного анестетика.
Непреложным является факт, что препарат, введенный в ЭП, попадает в СМЖ и спинной мозг.
В настоящее время экспериментально подтвержден лишь один механизм проникновения лекарственных препаратов из ЭП в СМЖ / СМ – диффузия через оболочки спинного мозга (см. выше).
Новые данные по анатомии эпидурального пространства.
При отсутствии дегенеративных заболеваний позвоночника, межпозвонковые отверстия обычно открыты, независимо от возраста, что позволяет введенным растворам свободно покидать ЭП.
Воспалительные заболевания и ранее перенесенные операции искажают нормальную анатомию эпидурального пространства.
С внутренней стороны к твердой мозговой оболочке очень близко прилежит паутинная оболочка, которая, тем не менее, с ней не соединяется. Пространство, образуемое этими оболочками, называют субдуральным. Термин «субдуральная анестезия» является некорректным и не идентичным термину «субарахноидальная анестезия». Случайное введение анестетика между паутинной и твердой мозговой оболочкой может явиться причиной неадекватной спинальной анестезии.
Начинается от большого затылочного отверстия (где переходит в интракраниальное субарахноидальное пространство) и продолжается приблизительно до уровня второго крестцового сегмента, ограничивается паутинной и мягкой мозговой оболочками. Оно включает в себя спинной мозг, спинно-мозговые корешки и спинно-мозговую жидкость.
Что находится в субдуральном пространстве спинного мозга
Оболочки спинного и головного мозга
Спинной и головной мозг покрыты оболочками, между которыми имеются щелевидные пространства, содержащие жидкость, что создает хорошую защиту для нежного мозгового вещества. Оболочки спинного мозга переходят в оболочки головного мозга через большое, затылочное отверстие.
Твердая оболочка (dura mater) представляет собой плотную, соединительнотканную пластинку, образующую своеобразный мешок вокруг спинного и головного мозга и других мозговых оболочек. Она снабжена собственными сосудами и нервами.
Паутинная оболочка (arachnoidea) очень тонкая и прозрачная, состоит из рыхлой волокнистой соединительной ткани, покрыта эндотелием, кровеносных сосудов не имеет.
Мягкая (сосудистая) оболочка (pia mater) представляет собой нежную пластинку из рыхлой волокнистой соединительной ткани; содержит большое количество кровеносных сосудов и снабжена нервами.
Оболочки спинного мозга
Твердая оболочка спинного мозга, располагаясь в позвоночном канале, рыхло прилежит к внутренней поверхности позвонков. Между ними имеется пространство, названное эпидуральным. В этом пространстве находятся жировая клетчатка и венозные сплетения. Твердая оболочка спинного мозга, переходя в одноименную оболочку головного мозга, прирастает к краям большого затылочного отверстия.
Паутинная оболочка спинного мозга лежит кнутри от твердой оболочки, окружает спинной мозг вместе с мягкой оболочкой, не заходя в углубления (борозды) на его поверхности.
Мягкая оболочка спинного мозга прилежит к веществу мозга, при этом выстилает все борозды на его поверхности. Сосуды этой оболочки участвуют в кровоснабжении мозга.
Подпаутинное и Субдуральное пространства спинного мозга свободно переходят в одноименные пространства головного мозга.
Необходимо отметить, что оболочки спинного мозга и пространства между ними, в том числе подпаутинное, спускаются в позвоночном канале ниже спинного мозга, окружая конский хвост. Это обстоятельство учитывается в лечебной практик при поясничной пункции, с помощью которой извлекают спинномозговую жидкость из подпаутинного пространства. Прокол делают в промежутке между III и IV поясничными позвонками (либо на позвонок выше или ниже).
Оболочки головного мозга
Из синусов твердой оболочки головного мозга венозная кровь оттекает во внутреннюю яремную вену. Частично венозная кровь из черепа может оттекать в поверхностные вены головы через эмиссарные вены (венозные выпускники), находящиеся в некоторых отверстиях костей черепа (сосцевидное отверстие, теменное отверстие и др.).
СУБДУРАЛЬНОЕ ПРОСТРАНСТВО
субдура́льное простра́нство (от лат. sub под и durus твёрдый), полость между твёрдой и паутинной оболочками спинного и головного мозга, заполненная небольшим количеством спинномозговой жидкости. См. также Головной мозг, Спинной мозг.
Смотреть что такое «СУБДУРАЛЬНОЕ ПРОСТРАНСТВО» в других словарях:
субдуральное пространство — (spatium subdurale, PNA; cavum subdurale, BNA, JNA; суб + анат. dura mater твердая мозговая оболочка) щелевидное пространство между твердой и паутинной оболочками спинного мозга … Большой медицинский словарь
Мозговы́е оболо́чки — (meninges) соединительнотканные структуры, покрывающие головной и спинной мозг. Различают твердую оболочку (dura mater, pachymeninx), паутинную (arachnoidea) и сосудистую, или мягкую (vasculosa, pia mater). Паутинную и мягкую оболочки объединяют… … Медицинская энциклопедия
Спинальная анестезия — Зона спинальной анестезии окрашена красным цветом. Спинальная анестезия вид местной анестезии, при котором … Википедия
ПАХИОНОВЫ ГРАНУЛЯЦИИ — ПАХИОНОВЫ ГРАНУЛЯЦИИ, Pacchioni granulationes (син. corpuscula, glandulae Pacchioni), представляют собой грушевидные или колбовидные выросты, рассеянные на наружной поверхности паутинной оболочки мозга и соединенные с ней б. или м. тонкими… … Большая медицинская энциклопедия
Эпидуральная анестезия — Эпидуральный катетер в месте введения. Операционное поле обработано йодом. Видны метки глубины на катетере Эпидуральная анестезия, она же «перидуральная» один из методов регионарной анестезии, при котором лекарственные препараты вводятся в… … Википедия
DURA MATER — DURA MATER, твердая мозговая оболочка, служит одновременно внутренней надкостницей черепных костей и позвоночника и внешней оболочкой голов юго и с ишюго мозга. В черепе внутренняя поверхность D. т. соединяется с остальными оболочками посредством … Большая медицинская энциклопедия
Структуры мозга — Мозг человека реконструкция на основе МРТ Содержание 1 Мозг 1.1 Prosencephalon (передний мозг) … Википедия
СПИННОЙ МОЗГ — Рис. 1. Схема строения спинного мозга. Рис. 1. Схема строения спинного мозга: 1 вентральный корешок спинномозгового нерва; 2 спинномозговой нерв; 3 спинномозговой ганглий; 4 дорзальный корешок спинномозгового нерва;… … Ветеринарный энциклопедический словарь
Приложение. О некоторых структурных и семантических особенностях терминоэлементов греко-латинского происхождения — Большинство терминов представляет собой производные слова, образованные от других, производящих слов (основ) посредством различных способов словообразования: использование приставок и суффиксов, осново‑ и словосложение. Значение таких производных … Медицинская энциклопедия
Что находится в субдуральном пространстве спинного мозга
Оболочки спинного и головного мозга
Спинной и головной мозг покрыты оболочками, между которыми имеются щелевидные пространства, содержащие жидкость, что создает хорошую защиту для нежного мозгового вещества. Оболочки спинного мозга переходят в оболочки головного мозга через большое, затылочное отверстие.
Твердая оболочка (dura mater) представляет собой плотную, соединительнотканную пластинку, образующую своеобразный мешок вокруг спинного и головного мозга и других мозговых оболочек. Она снабжена собственными сосудами и нервами.
Паутинная оболочка (arachnoidea) очень тонкая и прозрачная, состоит из рыхлой волокнистой соединительной ткани, покрыта эндотелием, кровеносных сосудов не имеет.
Мягкая (сосудистая) оболочка (pia mater) представляет собой нежную пластинку из рыхлой волокнистой соединительной ткани; содержит большое количество кровеносных сосудов и снабжена нервами.
Оболочки спинного мозга
Твердая оболочка спинного мозга, располагаясь в позвоночном канале, рыхло прилежит к внутренней поверхности позвонков. Между ними имеется пространство, названное эпидуральным. В этом пространстве находятся жировая клетчатка и венозные сплетения. Твердая оболочка спинного мозга, переходя в одноименную оболочку головного мозга, прирастает к краям большого затылочного отверстия.
Паутинная оболочка спинного мозга лежит кнутри от твердой оболочки, окружает спинной мозг вместе с мягкой оболочкой, не заходя в углубления (борозды) на его поверхности.
Мягкая оболочка спинного мозга прилежит к веществу мозга, при этом выстилает все борозды на его поверхности. Сосуды этой оболочки участвуют в кровоснабжении мозга.
Подпаутинное и Субдуральное пространства спинного мозга свободно переходят в одноименные пространства головного мозга.
Необходимо отметить, что оболочки спинного мозга и пространства между ними, в том числе подпаутинное, спускаются в позвоночном канале ниже спинного мозга, окружая конский хвост. Это обстоятельство учитывается в лечебной практик при поясничной пункции, с помощью которой извлекают спинномозговую жидкость из подпаутинного пространства. Прокол делают в промежутке между III и IV поясничными позвонками (либо на позвонок выше или ниже).
Оболочки головного мозга
Из синусов твердой оболочки головного мозга венозная кровь оттекает во внутреннюю яремную вену. Частично венозная кровь из черепа может оттекать в поверхностные вены головы через эмиссарные вены (венозные выпускники), находящиеся в некоторых отверстиях костей черепа (сосцевидное отверстие, теменное отверстие и др.).