Как избежать регресса сна в 4 месяца
Плохой сон у ребёнка
Многие родители сталкивались с проблемами сна у своего ребёнка. Частота просыпаний увеличилась, сложность в укладывании на сон возросла, сон стал беспокойным. Одной из причин такого явления может скрываться в регрессе сна и в этом вопросе поможет разобраться невролог DocDeti-Ольга Шемятовская.
За свой первый год жизни ребёнок может столкнуться с регрессом сна много раз и это считается нормой. Обычно в первый год жизни малыша регресс сна происходит в 3,6,9 и 12 месяцев.
Еще одной распространённой причиной регресса может стать какое-то событие, которое наложило отпечаток на эмоциональное состояние малыша (переизбыток эмоций, путешествие, переезд, поменялся человек, который находится с ребёнком большую часть времени).
Регресс в 3 месяца: строение сна у ребёнка и взрослого разное. В этот период начинаются изменения, которые приближают сон ребёнка к взрослой модели сна. Появляется сонный цикл, более выразительной становится фаза медленного сна.
Еще одно яркое отличие детского сна от взрослого заключается в том, что взрослый не обращает внимания на микропробуждения, которые происходят между сменой цикла, а маленький ребёнок не способен оставлять это без внимания. Тем более если засыпание произошло, например в коляске, а пробуждение дома, в кроватке.
Ошибочно считать, что если в течении дня у ребёнка была нехватка сна или перед сном он возбудился играя в активные игры, то ночной сон будет крепче, потому как ребёнок вымотался. Наоборот эти факторы могут послужить причиной истерик, частого просыпания и трудностей в укладывании.
У ребёнка начинается переход на сон, который разбит на циклы и он в процессе обучения соединяет эти циклы между собой. Сначала родители оказывают ему помощь в этом деле, укачивая, гладя по животику, убаюкивая, а потом уже ребёнок начинает делать это самостоятельно.
В возрасте 6,9 и 12 месяцев регресс связан с тем, что у ребёнка появляются новые достижения и умения, в это время он начинает сидеть, ползать, ходить и эти его достижения вызывают в нем бурю эмоций, а оттачивание новых умений происходит даже во сне.
Обычный срок продолжительности регресса составляет 2-4 недели. Далее сон малыша нормализуется.
Какие действия можно предпринять в этот промежуток времени?
1. Для начала нужно осознать, что это является нормой и так устроена физиология.
2. Защитить малыша от ситуаций в которых он может испытать переживания или стресс.
3. Не допускать переутомления и дефицита сна.
4. Нужно понять, что малышу в эти периоды очень сложно. Окружите его любовью в двойном размере.
5. Сами побольше отдыхайте, ведь для родителей это тоже сложное время. Привлеките помощников.
6. Никогда не будет лишним проверить условия, в которых малыш будет засыпать.
7. Будьте гибкими в отношении режима дня.
Есть и другие причины плохого сна у ребёнка и бывают ситуации, когда родителям стоит прибегнуть к специализированной помощи.
Нами введены специальные консультации, предназначенные для родителей. Невролог и сертифицированный консультант по сну DocDeti — Ольга Шемятовская поможет выявить точные причины плохого сна вашего малыша, а также даст чёткую инструкцию по устранению этих причин.
Регресс сна в 4 месяца: как распознать и пережить?
Болезнь, переезд, рождение другого малыша, смена няни тоже вызывают регресс и ухудшают сон ребенка. Дети быстро реагируют на внешние изменения, но и восстанавливаются они тоже очень хорошо, если создать для этого подходящие условия.
Примерно на 4-й месяц жизни у грудничков формируются биологические ритмы как у “взрослого”. И если раньше у малыша преобладала фаза “быстрого” сна, теперь он спит все больше в “медленной” фазе. Эта перестройка приводит к резкому ухудшению качества сна.
Также в 4 месяца у малыша начинается активная выработка гормона сна мелатонина, что тоже влияет на процесс засыпания ребенка.
Признаки регресса 4 месяцев чего ждать и в какие сроки?
Скорость созревания каждого малыша индивидуальна. Острый период регресса сна у здорового ребенка длится от 2 недель до полутора месяцев. Некоторые дети справляются с его проявлениями сами. Малышам, которые склонны к развитию поведенческих расстройств сна, потребуется более активная помощь взрослых, чтобы получить качественный отдых в ближайшие два года.
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Как избежать регресса сна в 4 месяца
врач-педиатр, кардиоревматолог детский
врач-педиатр высшей категории, гастроэнтеролог детский
практический психолог, нейропсихолог
сестра медицинская по массажу высшей категории
врач-педиатр высшей категории, к.м.н.
врач-педиатр, пульмонолог детский
врач ультразвуковой диагностики высшей категории
врач ультразвуковой диагностики
врач-офтальмолог детский высшей категории, к.м.н.
врач-гастроэнтеролог детский высшей категории, к.м.н., Заслуженный врач Украины
врач-педиатр, заведующая отделением
врач-ортопед детский, врач-хирург детский
педиатр, врач высшей категории
врач-педиатр высшей категории
врач-педиатр высшей категории, аллерголог, к.м.н.
Врач-ортопед-травматолог детский, врач-хирург детский
врач-хирург детский, врач-ортопед детский
врач ультразвуковой диагностики
врач-оториноларинголог детский, заведующая отделением
врач-педиатр высшей категории, медицинский директор KinderKlinik
Врач ультразвуковой диагностики
врач-дерматолог, косметолог детский
педиатр, заведующая отделением KinderKlinik
ортопед-травматолог детский, к.м.н.
врач-ортопед детский, к.м.н.
врач-ортопед-травматолог детский, к.м.н.
врач-иммунолог детский, профессор, д.м.н.
специалист по массажу
врач ортопед-травматолог детский
врач-ортопед-травматолог детский, врач-хирург
дежурный врач, детский анестезиолог-реаниматолог
дежурный врач, анестезиолог-реаниматолог детский
врач-гинеколог детский и подростковый, врач ультразвуковой диагностики
врач-педиатр, врач-гастроэнтеролог детский
дежурный врач, анестезиолог-реаниматолог детский
врач-хирург детский, эксперт направления
педиатр, аллерголог-иммунолог детский
врач-невролог детский высшей категории, к.м.н.
врач-эндокринолог детский, к.м.н.
врач-невролог детский, к.м.н., доцент
врач ультразвуковой диагностики
врач-педиатр второй категории
врач-педиатр, гастроэнтеролог детский
Михаэлис Оксана Витальевна
Михаэлис Оксана Витальевна
Подяка Оксані Вітайлівні! За професійною консультацію.
Михаэлис Оксана Витальевна
Марино, дякуємо за Ваш відгук! Бажаємо здоров’я Вам і Вашій родині!
Михаэлис Оксана Витальевна
Антоненко Инна Николаевна
Марино, дякуємо за Ваш приємний та такий змістовний відгук! Бажаємо здоров’я Вам та Вашій родині!
Буяло Виктор Корнеевич
Антоненко Инна Николаевна
Буяло Виктор Корнеевич
Попова Наталия Сергеевна
Даяно, дякуємо за Ваш відгук! Нам дуже приємно читати такі слова про наших лікарів! Будьте здорові!
Попова Наталия Сергеевна
Есть состояния, при которых необходимо как можно скорее обратиться в стационар!
На первом году жизни у малыша может быть несколько регрессов сна с 1 до 12 месяцев.
KinderKlinik — детский медицинский центр Киев
В KinderKlinik работает уже четыре отделения – на Позняках, Печерске, Демеевке и Виноградаре (и останавливаться мы не намерены).
Преимущества детского медицинского центра KinderKlinik:
— врачи детских специальностей. К Вашим услугам детские врачи — ортопед, невролог, гастроэнтеролог, хирург, офтальмолог, дерматолог, аллерголог и др.
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
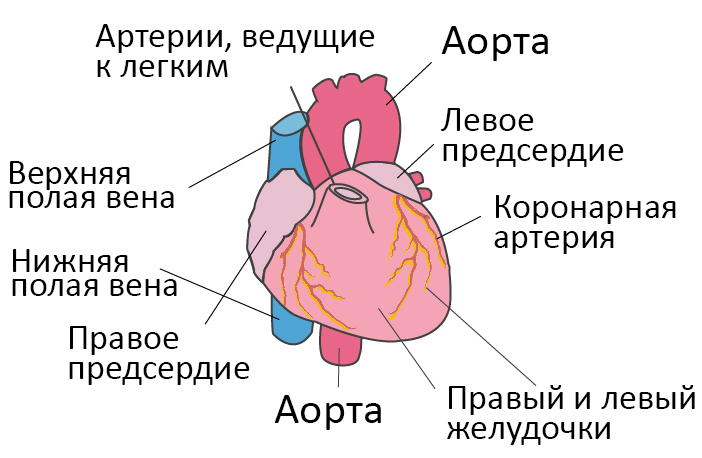
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
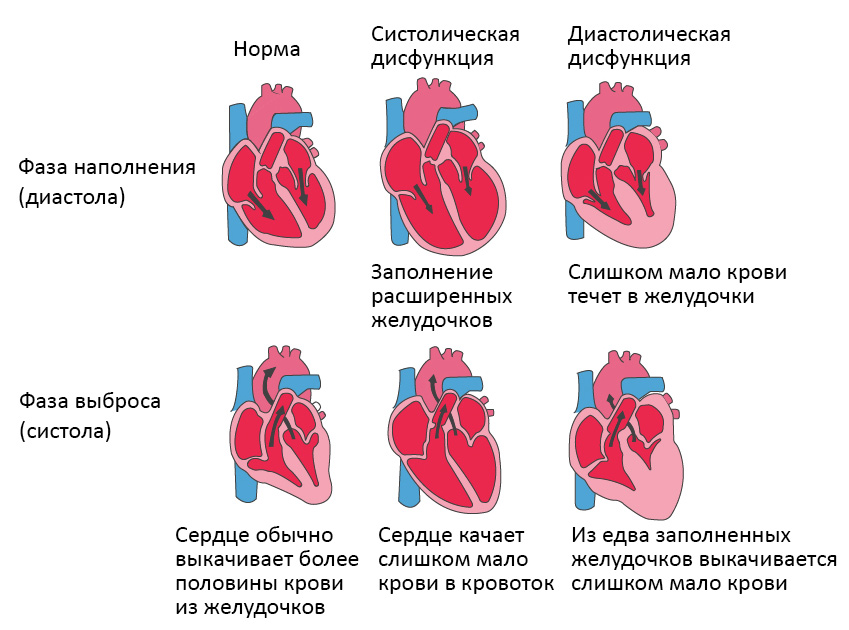
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.