Грыжа пищеводного отверстия что это
Грыжа пищеводного отверстия диафрагмы: что делать, если вам поставили такой диагноз?
Это заболевание отличается тем, что трудно диагностируется на первых стадиях. Какими симптомами патология заявляет о себе? Как лечится и как её можно избежать?
О грыже пищеводного отверстия диафрагмы мы беседуем с врачом-гастроэнтерологом «Клиника Эксперт» Воронеж Юлией Геннадьевной Аичкиной.
— Юлия Геннадьевна, что представляет собой грыжа пищеводного отверстия диафрагмы?
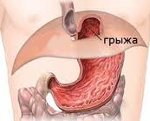
— Это состояние (сокращённо ГПОД), вызванное смещением органов брюшной полости в средостение через пищеводное отверстие диафрагмы. Такая грыжа выступает одним из факторов риска развития гастроэзофагеальной рефлюксной болезни — эта патология сопровождается воспалением слизистой оболочки пищевода.
— Как часто встречается грыжа пищеводного отверстия диафрагмы?
— Если говорить о заболеваниях органов пищеварения, считается, что ГПОД стоит на одном из первых мест. Хотя это субъективная оценка, так как зачастую болезнь может протекать без явно выраженных симптомов. По некоторым данным, в России эта патология отмечается у 5-35 % жителей, у возрастных людей — до 50 %.
— Каковы причины возникновения грыжи пищеводного отверстия диафрагмы?
— Врождённые грыжи могут появляться из-за неравномерного развития мышц и отверстий диафрагмы, неполного опущения желудка в брюшную полость, слабости соединительной ткани в пищеводном отверстии диафрагмы. Однако в большинстве случаев встречаются приобретённые виды ГПОД. Этому способствует сочетанное воздействие различных факторов, один из основных среди них — слабость соединительнотканных структур и атрофия мышечных волокон.
Развитие грыжи может быть связано с подъёмом тяжести, запорами, избыточным весом, у женщин — с беременностью. Появлению ГПОД также способствуют хронический кашель, частая рвота. То есть речь идёт о факторах, повышающих внутрибрюшное давление.
Читайте материалы по теме:
— Как выглядят симптомы грыжи пищеводного отверстия диафрагмы?
— Её небольшие размеры, как правило, редко вызывают какие-то серьёзные проблемы. При грыже пищеводного отверстия диафрагмы человек начинает испытывать боли, стоит ей увеличиться. Пациент жалуется на такие неприятные ощущения, как изжога, отрыжка с кислым или горьковатым привкусом, боль и затруднение при глотании пищи, тяжесть в желудке, боли за грудиной, которые можно принять за признаки стенокардии или инфаркта миокарда. Перечисленные симптомы усиливаются после еды и физических нагрузок. Грыжа пищеводного отверстия диафрагмы также даёт о себе знать болью при кашле и метеоризме. Боль может ослабнуть или исчезнуть, если человек меняет положение тела. Ему становится легче после отрыжки, глубокого вдоха или рвоты. А вот при наклоне вперёд боль может усилиться.
Ещё одним проявлением заболевания может быть дисфагия — затруднённое прохождение пищи по пищеводу. Это особенно заметно, когда человек ест поспешно, «на ходу», когда пища жидкая или полужидкая, если глотать слишком холодную или слишком горячую воду.
— Как проводится диагностика грыжи пищеводного отверстия диафрагмы?
— Часто заболевание развивается бессимптомно и выявляется случайно при рентген-исследовании пищевода или желудка, либо при эндоскопическом обследовании (эзофагоскопия, гастроскопия). Обязательно назначается ЭКГ (для исключения патологии сердца), реже — КТ органов грудной клетки и средостения. В самых сложных случаях выполняется диагностическая лапароскопия.
Читайте материалы по теме:
— В чём заключается лечение грыжи пищеводного отверстия диафрагмы?
— При отсутствии проявлений болезни оно не требуется. Важно не допускать ожирения, поскольку излишний вес повышает внутрибрюшное давление. При возникновении симптомов заболевания терапевт или гастроэнтеролог может назначить консервативное медикаментозное лечение, направленное на предупреждение гастроэзофагеального рефлюкса (так называется обратное продвижение содержимого желудка в пищевод). При этом используются средства, подавляющие выработку соляной кислоты в желудке, снижающие кислотность уже образованного желудочного сока, нормализующие сократительную функцию желудка.
При больших размерах грыжи, язвах в пищеводе и неэффективной терапии пациенту рекомендуется операция, которая проводится лапароскопически. Оперативное лечение заключается в низведении желудка в брюшную полость и восстановлении отверстия в диафрагме с помощью различных методик.
— Возможно ли лечение грыжи пищеводного отверстия диафрагмы народными средствами?
— Есть ли при грыже пищеводного отверстия диафрагмы особенности в питании?
— Во-первых, питаться рекомендуется неторопливо, не на бегу, не переедая, потому что при этом человек неизбежно вместе с пищей проглатывает большие порции воздуха, а это повышает внутрижелудочное давление. Последний раз вечером лучше поесть не позже, чем за 3 часа до сна. Следует ограничить себя в употреблении таких продуктов, как жирное мясо, сало, не стоит увлекаться макаронами, вермишелью, хлебобулочной продукцией, сдобным печеньем и выпечкой. Также придётся с осторожностью относиться к острым приправам, жареным блюдам, газированным напиткам, алкоголю.
— Как предотвратить развитие грыжи пищеводного отверстия диафрагмы?
— Если наследственность мы изменить не можем, то устранить ситуации, вызывающие повышение внутрибрюшного давления, в наших силах. Для этого следует:
Записаться на приём к врачу-гастроэнтерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Для справки
Аичкина Юлия Геннадьевна
В 2015 году окончила Воронежский государственный медицинский университет им. Н.Н. Бурденко.
В 2017 году прошла ординатуру по специальности «Общая врачебная практика» и первичную переподготовку по гастроэнтерологии.
Ведёт приём в качестве врача-гастроэнтеролога в «Клиника Эксперт» Воронеж по адресу: ул. Пушкинская, 11.
МКБ-10
Общие сведения
Грыжи пищеводного отверстия диафрагмы в современной герниологии встречаются достаточно часто. Вероятность образования диафрагмальной грыжи увеличивается пропорционально возрасту – с 9% у лиц моложе 40 лет до 69 % у лиц старше 70 лет. Наиболее часто грыжа пищевода образуется у женщин. В половине случаев заболевание протекает бессимптомно и остается нераспознанным. Иногда пациенты длительно лечатся у гастроэнтеролога по поводу сопутствующих заболеваний, определяющих ведущие клинические проявления, – хронического гастрита, холецистита, язвы желудка.
Причины
Аналогичная ситуация часто наблюдается у астенизированных, детренированных лиц, а также людей, страдающих заболеваниями, связанными со слабостью соединительной ткани (синдромом Марфана, плоскостопием, варикозным расширением вен, геморроем, дивертикулезом кишечника и т. д.). В связи с этим параэзофагеальная грыжа нередко сопутствует бедренной грыже, паховой грыже, грыже белой линии живота, пупочной грыже.
Факторами, увеличивающими риск развития грыжи, служат обстоятельства, сопровождающиеся систематическим или внезапное критическим повышением внутрибрюшного давления:
По имеющимся данным, около 18% женщин с повторной беременностью страдают диафрагмальной грыжей. Также к развитию грыжи предрасполагает нарушение моторики пищеварительного тракта при гипермоторных дискинезиях пищевода, сопутствующих язвенной болезни ДПК и желудка, хроническому гастродуодениту, панкреатиту, калькулезному холециститу.
Возникновению грыж способствует продольное укорочение пищевода вследствие его рубцово-воспалительной деформации, развившейся в результате рефлюкс-эзофагита, эзофагеальной пептической язвы, химического или термического ожога. Прямым следствием ослабления связочного аппарата диафрагмы служит расширение пищеводного отверстия и образование грыжевых ворот, через которые абдоминальный участок пищевода и кардиальная часть желудка пролабируют в грудную полость.
Классификация
На основе рентгенологических признаков и объема смещения желудка в грудную полость современные абдоминальные хирурги и гастроэнтерологи различают три степени грыжевого выпячивания:
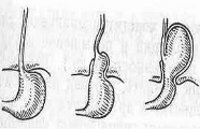
В соответствии с анатомическими особенностями выделяют скользящую, параэзофагеальную и смешанную диафрагмальную грыжи. При скользящей (осевой, аксиальной) грыже отмечается свободное проникновение абдоминальной части пищевода, кардии и дна желудка через пищеводное отверстие диафрагмы в грудную полость и самостоятельный возврат (при смене положения тела) обратно в брюшную полость. Аксиальные грыжи встречаются в большинстве случаев и в зависимости от смещаемого участка могут быть кардиальными, кардиофундальными, субтотальными или тотальножелудочными.
Параэзофагеальная грыжа характеризуется нахождением дистальной части пищевода и кардии под диафрагмой, но смещением части желудка в грудную полость и его расположением над диафрагмой, рядом с грудным отделом пищевода, т. е. параэзофагеально. Различают фундальные и антральные параэзофагеальные грыжи. При смешанной грыже сочетаются аксиальный и параэзофагеальный механизмы. Также в отдельную форму выделяют врожденный короткий пищевод с «внутригрудным» расположением желудка.
Симптомы грыжи
Около половины случаев протекают бессимптомно или сопровождаются слабо выраженными клиническими проявлениями. Типичным признаком патологии считается болевой синдром, который обычно локализуется в эпигастрии, распространяется по ходу пищевода или иррадиирует в межлопаточную область и спину. Иногда боль может носить опоясывающий характер, напоминая панкреатит. Нередко отмечаются загрудинные боли (некоронарная кардиалгия), которые могут приниматься за стенокардию или инфаркт миокарда.
Дифферециальными признаками болевого синдрома при грыже пищеводного отверстия диафрагмы служат: появление болей преимущественно после еды, физической нагрузки, при метеоризме, кашле, в положении лежа; уменьшение или исчезновение болей после отрыжки, глубокого вдоха, рвоты, смены положения тела, приема воды; усиление болей при наклоне вперед. В случае ущемления грыжевого мешка возникают интенсивные схваткообразные боли за грудиной с иррадиацией между лопатками, тошнота, рвота с кровью, цианоз, одышка, тахикардия, гипотония.
У трети больных ведущим симптомом является нарушение сердечного ритма по типу экстрасистолии или пароксизмальной тахикардии. Зачастую данные проявления приводят к диагностическим ошибкам и длительному безуспешному лечению у кардиолога. Поскольку грыжа закономерно ведет к развитию гастроэзофагеальной рефлюксной болезни, возникает группа симптомов, связанных с нарушением пищеварения. Пациенты, как правило, жалуются на отрыжку желудочным содержимым или желчью, чувство горечи во рту, отрыжку воздухом. Нередко отмечается срыгивание недавно принятой пищей без предшествующей тошноты; регургитация чаще развивается в горизонтальном положении, ночью.
Патогномоничным проявлением заболевания служит дисфагия – нарушение прохождения пищевого комка по пищеводу. Данное проявление чаще сопровождает прием полужидкой или жидкой пищи, слишком холодной или горячей воды; развивается при поспешной еде или психотравмирующих факторах. Для грыжи пищевода также характерны изжога, икота, боли и жжение в языке, охриплость голоса.
Осложнения
При попадании желудочного содержимого в дыхательные пути может развиваться трахеобронхит, бронхиальная астма, аспирационная пневмония. В клинической картине часто отмечается анемический синдром, связанный со скрытым кровотечением из нижних отделов пищевода и желудка вследствие рефлюкс-эзофагита, эрозивного гастрита, пептических язв пищевода.
Диагностика
Обычно грыжи впервые выявляются при проведении рентгенографии ОГК, рентгенографии пищевода и желудка либо в ходе эндоскопического обследования (эзофагоскопии, гастроскопии). Рентгенологическими признаками патологии служат высокое расположение пищеводного сфинктера, нахождение кардии над диафрагмой, отсутствие поддиафрагмального отдела пищевода, расширение диаметра пищеводного отверстия диафрагмы, задержка бариевой взвеси в грыже и др.
В ходе эндоскопии, как правило, определяется смещение пищеводно-желудочной линии выше диафрагмы, признаки эзофагита и гастрита, эрозии и язвы слизистой. Для исключения опухолей пищевода производится эндоскопическая биопсия слизистой и морфологическое исследование биоптата. С целью распознавания латентного кровотечения из ЖКТ исследуется кал на скрытую кровь.
Лечение грыжи пищевода
Лечение начинают с консервативных мероприятий. Поскольку в клинике на первый план выходят симптомы гастроэзофагеального рефлюкса, консервативное лечение направлено главным образом на их устранение. В комплексное медикаментозное лечение включаются антацидные препараты (гидроксид алюминия и магния, алюминия гидроксид, магния карбонат, магния оксид и др.), Н2-блокаторы гистаминовых рецепторов (ранитидин), ингибиторы протонного насоса (омепразол, пантопразол, эзомепразол). Рекомендуется нормализация веса, соблюдение щадящей диеты, дробное питание с последним приемом пищи не позднее 3-х часов до сна, сон в кровати с приподнятым изголовьем, исключение физических нагрузок.
К хирургическим методам прибегают при осложненных формах грыж (сужении пищевода, ущемлении диафрагмальной грыжи), безуспешности медикаментозной терапии или диспластических изменениях слизистой пищевода. Среди всего многообразия способов выделяют следующие группы вмешательств: операции с ушиванием грыжевых ворот и укреплением пищеводно-диафрагмальной связки (пластика диафрагмальной грыжи, крурорафия), операции с фиксацией желудка (гастропексия), операции по восстановлению острого угол между дном желудка и абдоминальным отделом пищевода (фундопликация). При формировании рубцового стеноза может потребоваться резекция пищевода.
Прогноз и профилактика
Осложненное течение грыжи сопряжено с вероятностью развития катарального, эрозивного или язвенного рефлюкс-эзофагита; пептической язвы пищевода; пищеводного или желудочного кровотечения; рубцового стенозирования пищевода; перфорации пищевода; ущемления грыжи, рефлекторной стенокардии. При длительном течении эзофагита повышается вероятность развития рака пищевода. После хирургического вмешательства рецидивы наблюдаются редко.
Профилактика образования грыжи, прежде всего, заключается в укреплении мышц живота, занятиях ЛФК, лечении запоров, исключении тяжелых физических нагрузок. Пациенты с диагностированной диафрагмальной грыжей подлежат диспансерному наблюдению у гастроэнтеролога.
Грыжа пищеводного отврестия диафрагмы: причины, жалобы, лечение
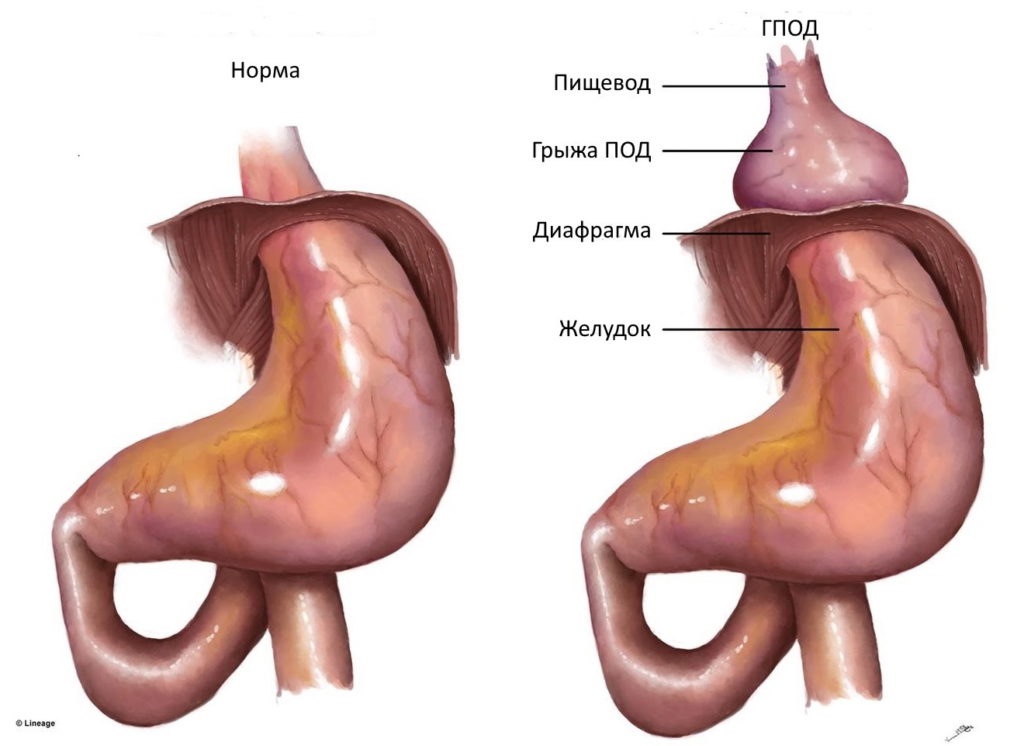
Грыжа пищеводного отверстия диафрагмы (ГПОД, грыжа пищевода, грыжа желудка) представляет собой расширение пищеводного отверстия диафрагмы через которое в норме проникает пищевод в брюшную полость, а при грыже, в грудную клетку проникает орган брюшной полости, чаще всего желудок. Иногда в грудную клетку при ГПОД проникают петли кишечника и крайне редко селезенка. Это заболевание достаточно распространено, оно обнаруживается в среднем у 40% населения земли. К счастью у большинства оно не вызывает никаких проблем, однако у 5 — 7% всех гастроэнтерологических больных, жалобы вызваны именно этим недугом (рис 1).
Причины грыжи пищеводного отверстия диафрагмы
Чаще всего выяснить причину развития этого заболевания, у конкретного больного не представляется возможным. В целом ГПОД многофакторное заболевание и выделить одну единственную причину бывает сложно, если только нет четкой связи с травмой.
Выделяют следующие причины развития грыжи пищевода:
Классификация грыжи пищеводного отверстия диафрагмы
В нашей стране, к сожалению, существует множество классификаций этого заболевания, но наиболее распространенная классификация предложенная Б.В. Петровским и Н.Н. Каншиным. Следуя ей различают следующие варианты ГПОД:
Аксиальные:
Без укорочения пищевода
С укорочением пищевода
1 степень кардия фиксирована на 4 см выше диафрагмы
2 степень кардия фиксирована более чем на 4 см в грудной клетке
Параэзофагеальные
Теперь давайте разбираться что есть что. Итак грыжа пищеводного отверстия диафрагмы называется аксиальной, если пищеводно желудочный переход находится выше диафрагмы. Кардиальной она называется если выше диафрагмы находится только кардия (верхняя часть желудка), кардиофундальной ГПОД называется если в средостение уходит и кардия и дно желудка, субтотальной грыжей называется если в средостение (выше пищеводного отверстия диафрагмы) уходит 2⁄3 желудка, ну и соответственно тотальная это когда весь желудок находиться в грудной клетке.
Параэзофагеальной грыжа называется ситуация когда пищеводно желудочный переход (кардиальный отдел желудка или просто кардия) находится в брюшной полости, а какая либо часть желудка или другой орган проникают через пищеводное отверстие диафрагмы в средостение (рис 2).
Жалобы при грыже пищевода
Регургитация — заброс пищи в ротовую полость в положении лежа или при наклоне. Эта жалоба встречается относительно нечасто, возникает чаще при грыжах больших размеров.
Дисфагия — затруднение прохождения пищи по пищеводу, развивается на стадии осложнений ГПОД. Дисфагия вызвана либо воспалительным процессом в стенках пищевода, либо рубцовой стриктурой (сужение) пищевода. Дисфагия требует стационарного лечения
Кроме того следствием пищеводной грыжи может быть, поражение зубов, осиплость голоса, бронхит, бронхиальная астма.
Течение грыжи пищеводного отверстия диафрагмы
ГПОД очень распространенное заболевание. Как я уже писал до 40 % населения земли имеют это заболевание, однако большинство из них, даже не подозревают об этом. Проблемы начинаются тогда когда перестает работать сфинктер между пищеводом и желудком и содержимое последнего попадает в пищевод. Либо если грыжа ПОД достигает больших размеров и вызывает осложнения связанные с соседними органами (аритмии, воспаления легких и др.). В большинстве случаев при правильном лечение течение заболевания благоприятное, и достаточно консервативной терапии. Терапия направлена на уменьшение рефлюкса желудочного содержимого в пищевод, снятие воспаления, нормализацию моторики ЖКТ. При не эффективности консервативной терапии приходится прибегать к хирургическому вмешательству.
Осложнения грыжи пищеводного отверстия диафрагмы
Эрозии и язвы пищевода встречаются в 7 — 9% случаев у больных с ГПОД. Это осложнение связано с агрессивным действием желудочного сока, который попадает на слизистую пищевода. Обычно наличие язв и эрозий сопровождается наиболее сильными жалобами пациентов. Опасность язвы заключается в том, что при неправильном лечение на месте язвы может образоваться рубец, что в свою очередь может привести к непроходимости пищевода. При наличии множественных эрозий, может развиться хроническая анемия. Наличие язвы в пищеводе, является показанием к хирургическому вмешательству.
Кровотечение и анемия при грыже пищеводного отверстия диафрагмы встречаются в 11 — 20% случаев. Кровотечение чаще всего возникает на фоне рвоты, например после отравления. Такие кровотечения бывают достаточно массивными и требуют экстренной госпитализации в клинику. Кровотечение может проявляться рвотой кровью, либо так называемой кофейной гущей, темное содержимое цвета кофе. Иногда кровотечение может проявляться черным дегтеобразным стулом. В случае повторяющихся эпизодов кровотечения, показано оперативное лечение.
Анемия встречается в двух случаях. Первое это хроническая незначительная кровопотеря на фоне наличия множественных эрозий слизистой пищевода. Такое кровотечение возникает периодически и остается незамеченным, и может продолжаться месяцами. Вторая причина это нарушение усвояемости железа на фоне воспалительных изменений в желудке. Такая анемия называется железодефицитной и развивается, когда большая часть желудка находится в грудной клетке. Анемия проявляется выраженной слабостью.
Рубцовая стриктура пищевода. При длительном воспалительном процессе в стенке пищевода на фоне ГПОД образуются рубцы, которые сужают просвет пищевода. Проявляется стриктура, нарушением прохождения пищи по пищеводу. Проявляется это осложнение не возможностью питаться, сначала плотной пищей, а при прогрессировании процесса, и жидкой
Ущемление грыжи пищеводного отверстия диафрагмы. Очень редкое осложнение, но крайне опасное, которое при отсутствии квалифицированной медицинской помощи приводит к летальному исходу. Проявляется это осложнением резким появлением сильных распирающих болей загрудинной, ощущение распирания. Пациенты постоянно пытаются вызывать отрыжку, которая либо невозможна, либо не приносит облегчения. При этом осложнении требуется экстренное оперативное вмешательство.
Подводя итог, хочу повториться, что при правильном лечение, осложнения ГПОД развиваются достаточно редко.
Диагностика грыжи пищеводного отверстия диафрагмы
Основную роль в диагностике играют рентгенологическое исследование с барием и гастроскопия.
Рентгенографию выполняют натощак с использованием контрастного раствора бария. За прохождением контраста по пищеводу и желудку врач наблюдает на экране рентгенаппарата. Благодаря рентгенологическому исследованию удается выявить размер грыжи, наличие или отсутствие заброса желудочного содержимого в пищевод, наличие или отсутствие нарушений прохождения контраста по пищеводу и желудку.
Гастроскопия позволяет оценить состояние слизистой пищевода, наличие или отсутствие воспаления, эрозий, язв, наличие сужения. В подавляющем большинстве случаев этих двух исследований достаточно для постановки правильного диагноза. В некоторых случаях выполняют компьютерную томографию, для оценки наличия или отсутствия грыжи пищевода и ее размера. При наличии вне пищеводных проявлений, неясной клинической картины, выполняют суточную рН метрию. В просвет пищевода устанавливается тонкий зонд на 24 часа, который регистрирует забросы желудочного содержимого в пищевод, благодаря чему можно выявить связь между жалобами и рефлюксом желудочного содержимого.
Лечение грыжи пищевода
В подавляющем большинстве случаев проводится консервативная терапия, которая по факту является симптоматической и направлена на улучшение самочувствия пациентов и предотвращение развития осложнений. Главная причина жалоб больных, это рефлюкс агрессивного желудочного содержимого в пищевод. Поэтому назначают ингибиторы протонной помпы (эзомепразол, нексиум и др.). Это группа препаратов снижающая кислотность желудочного сока, тем самым минимизируя повреждающее действие на слизистую пищевода. Так же применяют обволакивающие препараты в виде суспензий, такие как гевискон, маолокс, альмагель. Эти препараты эффективно снижают кислотность желудочного сока и обволакивая стенки пищевода защищают их от рефлюкса. И третья группа препаратов, это прокинетики (мотилиум, ганатон). Это лекарственные средства улучшающие и нормализующие моторику пищевода и желудка, тем самым снижают частоту рефлюкса.
Такая терапия приводит к улучшению самочувствия и качества жизни. К сожалению до 80% пациентов испытывают рецидив жалоб сразу после прекращения приема препаратов и поэтому вынуждены пить их постоянно. Полное избавление от грыжи пищеводного отверстия диафрагмы возможно только хирургическим путем. О хирургическом лечение грыжи пищеводного отверстия, можно прочитать здесь
Грыжа пищевода – это рецидивирующее смещение брюшного конца пищевода, кардиального отдела желудка, иногда петель кишечника в заднее средостение через пищеводное отверстие диафрагмы. Проявляется болями в эпигастральной области и грудной клетке, кашлем, рвотой с прожилками крови, икотой. Диагностика основывается на рентгенографии органов брюшной и грудной области, ЭГДС. На начальных этапах грыжа пищевода требует соблюдения некоторых консервативных мероприятий (снижение веса, отказ от тугих ремней и поясов, сон с приподнятым головным концом), при их неэффективности и развитии тяжелой гастроэзофагеальной рефлюксной болезни необходимо оперативное лечение.
МКБ-10
Общие сведения
Грыжа пищевода (диафрагмальная грыжа, грыжа пищеводного отверстия диафрагмы) – хроническое рецидивирующее заболевание, характеризующееся перемещением начального абдоминального отдела пищеварительной трубки в наддиафрагмальную область через естественное (пищеводное) отверстие в диафрагме. Чаще всего в грудную полость смещаются абдоминальный конец пищевода и кардия желудка. В основе патогенеза грыжи пищевода лежит повышение внутрибрюшного давления и ослабление связочного аппарата в области пищеводного отверстия диафрагмы.
Именно поэтому патологией в основном страдают женщины (это связано с беременностью) и пожилые люди. Так, до 40 лет распространенность заболевания составляет всего 10%, а после 70 лет – уже 70% случаев. Также замечено, что жители развитых стран чаще сталкиваются с данным состоянием. Связывают этот факт с привычками питания – употребление бедной клетчаткой пищи приводит к запорам и значительному напряжению при дефекации, что в свою очередь ведет к повышению внутрибрюшного давления и образованию грыжи. У пациентов отделений гастроэнтерологии грыжи пищевода выявляют в 6 раз чаще, чем в общей популяции.
Причины
В основе появления грыжи пищевода лежат два патогенетических фактора: ослабление связочного аппарата, фиксирующего кардиальный отдел желудка, и повышение внутрибрюшного давления. Если первый фактор чаще всего связан с врожденными особенностями, то к повышению давления в брюшной полости могут приводить запоры, повышенный метеоризм, асцит, лишний вес, беременность, избыточные физические нагрузки.
Также существует ряд факторов, ведущих к укорочению пищевода и последующему подтягиванию его абдоминального конца и кардиального отдела желудка в средостение. К таким факторам относят некоторые заболевания пищевода, пороки сердца. К состояниям, увеличивающим риск развития грыжи пищевода, относят ожирение, хронические обструктивные заболевания легких, запоры, метеоризм, частую рвоту, беременность, старческий возраст, различные дисплазии соединительной ткани, асцит.
Патогенез
Смещение нижних отделов пищевода и кардиального отдела желудка в грудную клетку происходит без участия брюшины, поэтому грыжа пищевода не имеет грыжевого мешка. После образования грыжи блуждающий нерв значительно расслабляется, исчезает угол Гиса (острый угол, под которым пищевод впадает в желудок, препятствует обратному забросу пищи в пищевод), прекращает функционировать клапанный механизм кардии (также препятствует гастроэзофагеальному рефлюксу). Из-за перечисленных механизмов кровообращение в кардиальном отделе желудка нарушается; это ведет к усугублению гастроэзофагеальной рефлюксной болезни, а следовательно – и к прогрессированию грыжи.
Классификация
В зависимости от того, какие именно части пищеварительной трубки проникают в пищеводное отверстие диафрагмы, выделяют три вида грыж пищевода: скользящая, или аксиальная (в заднее средостение смещаются пищевод, кардия желудка); параэзофагеальная (нижняя часть пищевода и кардия желудка остаются под диафрагмой, а в грудную полость смещается только дно желудка) и смешанная (сочетает в себе свойства и аксиальной, и параэзофагеальной грыж).
Симптомы грыжи пищевода
Зачастую даже большие грыжевые выпячивания никак не проявляются. Наиболее тяжелое течение имеют огромные грыжи с проникновением в заднее средостение большей части желудка и кишечника. Выявление патологии тесно связано с диагностикой гастроэзофагеального рефлюкса, однако отмечается, что прогрессирование грыжи чаще всего не ухудшает течение ГЭРБ. Наиболее частым проявлением заболевания является болевой синдром.
Боль может возникать в эпигастральной области, левом подреберье, в области сердца. Интенсивность боли обычно тесно связана со временем приема пищи и ее объемом – сильная боль возникает сразу после еды, и чем обильнее была трапеза, тем боль интенсивнее. Боль усиливается при наклонах, сгибаниях туловища, физической нагрузке. Уменьшить проявления болевого синдрома можно приемом антацидных средств. Иногда боли при грыже пищевода могут напоминать приступ стенокардии.
К другим, более редким, симптомам относят рвоту (часто с прожилками крови), эпизоды цианоза, задержки дыхания во сне, выбухание левой половины грудной клетки, изжогу, кислую отрыжку, кашель, нарушение глотания, икоту.
Осложнения
Грыжа пищевода часто осложняется развитием эзофагита рефлюксного генеза, язв пищевода, рубцовых стриктур с укорочением пищевода. В желудке может образоваться пептическая язва, упорно не поддающаяся лечению, часто осложняющаяся кровотечениями, перфорацией. При наличии параэзофагеальной грыжи в средостение может смещаться кишечник с развитием его ущемления и кишечной непроходимости.
Из-за сильных болей, возникающих сразу после приема пищи, пациенты могут испытывать отвращение к еде, что приводит к значительной потере веса и истощению. Со стороны респираторной системы возможны эпизоды остановки дыхания во сне, развитие аспирационной пневмонии из-за регургитации содержимого желудка.
Диагностика
Обследование пациентов осуществляется врачом-гастроэнтерологом и абдоминальным хирургом. Два основных метода диагностики грыжи пищевода – рентгенологический и эндоскопический в совокупности обеспечивают лишь 85% достоверности результата. Консультация врача-эндоскописта требуется для проведения эзофагогастродуоденоскопии.
Во время ЭГДС визуализируется неизмененный пищевод, вокруг нижней части которого ритмично смыкается диафрагма (в такт дыхательным движениям), либо виден циркулярно выбухающий в просвет пищевода кардиальный отдел желудка – это наиболее достоверные критерии грыжи пищевода. Однако, следует помнить, что данные признаки могут наблюдаться и из-за рвотных движений, часто возникающих при проведении эндоскопа через глотку, что обуславливает высокую частоту гипердиагностики грыжи пищевода. В большинстве случаев ЭГДС позволяет лишь диагностировать рефлюкс содержимого желудка в пищевод.
Рентгенологическая диагностика диафрагмальной грыжи осуществляется в несколько этапов. Сначала осуществляют обзорную рентгенографию органов брюшной полости, на которой регистрируют тень пищевода, расположение куполов диафрагмы и газового пузыря желудка. На следующем этапе проводится рентгенография пищевода и рентгенография желудка с введением контраста в вертикальном положении. Оценивается прохождение контраста по пищеварительной трубке, скорость опорожнения желудка.
На третьем этапе производятся снимки в горизонтальном положении и с опущенным головным концом. В норме запирательный механизм кардии и угол Гиса препятствуют обратному перемещению бариевой взвеси в пищевод. При грыже пищеводного отверстия эти механизмы не работают, поэтому отмечается гастроэзофагеальный рефлюкс. После этого пациент снова возвращается в вертикальное положение, и исследуется положение газового пузыря желудка, наличие или отсутствие контраста в пищеводе.
При небольших размерах, отсутствии клинической симптоматики грыжа пищевода после подобного исследования диагностируется лишь у трети пациентов. Некоторые гастроэнтерологи рекомендуют дополнить рентгенологическое исследование специальными методиками, благодаря которым повышается давление в брюшной полости. Однако большинство авторов сходятся на том, что подобные методы лишь ухудшают состояние больного и приводят к гипердиагностике патологии.
Помочь в постановке диагноза может и эзофагеальная манометрия. При проведении этого исследования оценивается функциональное состояние нижнего сфинктера пищевода, его протяженность и способность к расслаблению при глотании, а также выявляются эпизоды его релаксации вне периодов глотания. Широкого распространения этот метод не получил. УЗИ органов брюшной полости, КТ и МСКТ, не предоставляют достоверных данных для диагностики грыжи пищевода, однако позволяют провести дифференциальную диагностику с другими заболеваниями пищеварительного тракта.
Дифференциальная диагностика
Дифференцировать заболевание следует с патологией, сопровождающейся эзофагитом; стенокардией; поражением нервов грудного отдела спинного мозга; релаксацией купола диафрагмы; синдромом Кастена (грыжа пищеводного отверстия диафрагмы, холецистит, язвенная болезнь ДПК); триадой Сейнта (грыжа пищевода, дивертикулы толстой кишки, ЖКБ).
Лечение грыжи пищевода
Лечение всегда начинают с консервативных мероприятий. Пациенту рекомендуют нормализовать вес, отказаться от использования тесных поясов и ремней. Спать следует с приподнятым головным концом. Питаться нужно часто, небольшими порциями, включать в рацион достаточное количество клетчатки. Медикаментозная терапия направлена на предупреждение и лечение главного осложнения – ГЭРБ. Для этого используются ингибиторы протонной помпы в постепенно снижающихся дозировках курсом до двух месяцев, с последующим переходом на кратковременный курс антацидов. В лечение обязательно включают прокинетики (домперидон).
Оперативное лечение грыжи пищевода показано при развитии тяжелых форм гастроэзофагеальной рефлюксной болезни; торпидного рефлюкс-эзофагита, не поддающегося консервативному лечению; пищевода Баррета (предраковое состояние, появляющееся на фоне ГЭРБ). Может быть проведена как открытая, так и лапароскопическая операция. Для устранения эзофагеальной грыжи используют эндоскопическую фундопликацию и гастрокардиопексию, выполняют операцию Белси.
Прогноз и профилактика
Прогноз благоприятный при условии своевременной профилактики тяжелых осложнений. Самоизлечение невозможно, но при соблюдении рекомендаций гастроэнтеролога отмечается течение заболевания с минимальными клиническими проявлениями и даже без них. Профилактика включает в себя регулярное эндоскопическое обследование пациентов из группы риска, особенно гастроэнтерологического профиля. Обязательно проведение противорецидивной терапии заболеваний пищеварительного тракта.