галлюцинации в боковом поле зрения
Что такое гемианопсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 7 лет.
Определение болезни. Причины заболевания
С точки зрения медицины неправильно говорить о гемианопсии как о самостоятельном заболевании, так как данная патология зрения является только проявлением истинной болезни. Это своего рода симптом, присущий разным по происхождению заболеваниям. Их лечением может заниматься невролог, онколог, офтальмолог, нейрохирург, эндокринолог, терапевт и др.
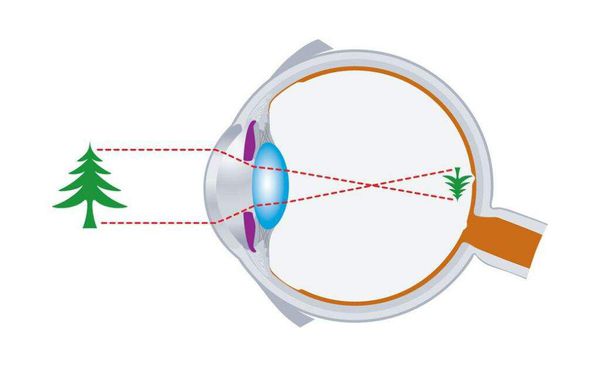
Кроме того, височная часть сетчатки глаза получает изображение от предметов, которые расположены в области носа, а носовая часть сетчатки собирает изображение с височных областей поля зрения.
Причины гемианопсии и других поражений полей зрения:
Симптомы гемианопсии
Гемианопсия может начаться остро вследствие нарушения кровообращения головного мозга (инсульта) или черепно-мозговой травмы. Пациенты обычно сразу замечают, что потеряли часть зрения, либо видят какие-то пятна (участок дефекта в изображении) перед глазами.
Патогенез гемианопсии
Клинические проявления будут зависеть от того, какой из участков цепи пострадает. Проявится это в патологическом изменении полей зрения. Сразу нужно пояснить, что поле зрения — это пространство, в рамках которого при фиксированном взгляде объекты видны одновременно.
Периферическое поле зрения имеет свои границы, в зависимости от стороны направления взгляда оно варьируется от 50° до 90°. Изменения в полях зрения играют ключевую роль в топической диагностике уровня повреждения и помогают предположить, где находится очаг. Поражение может затрагивать разные компоненты зрительного анализатора.
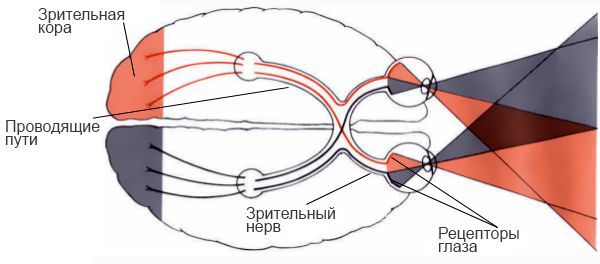
Поражение зрительного нерва
Полное повреждение зрительного нерва вызывает полную слепоту глаза (амавроз). При частичном повреждении развивается частичная утрата функции — субатрофия, что приводит к изменению полей зрения, возникновению скотом (слепых секторов или островков в поле зрения )
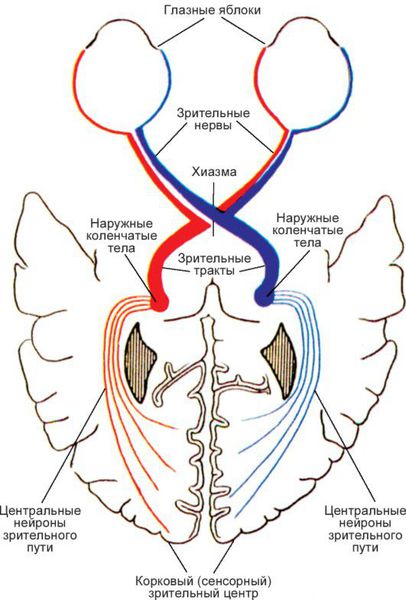
Поражение оптической хиазмы
Топографические особенности хиазмы объясняют её уязвимость при различных внутричерепных патологиях (опухоли гипофиза, расширении третьего желудочка, повышении внутричерепного давления, склерозе мозговой части внутренней сонной артерии т. п.). Тотальное повреждение перекрёста вызывает полную двухстороннюю слепоту.
«Как лошадь в шорах»
При повреждении только наружных отделов хиазмы (например, при аневризмах сонных артерий) тёмными окажутся височные половины сетчаток обоих глаз. Наступит также разноимённая, но уже биназальная гемианопсия с выпадением внутренних полей зрения. Многие пациенты в этом случае не могут увидеть свой нос, описывают появление чёрного пятна перед носом.
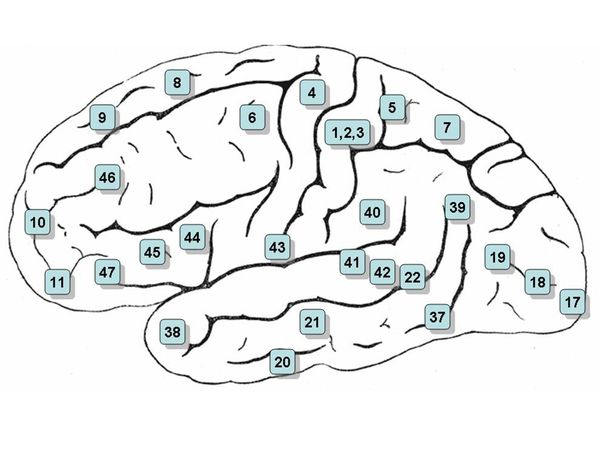
Поражение коркового зрительного анализатора
Начиная со зрительного тракта, проведение и восприятие раздражения происходит одноимённо: в правых путях зрительного тракта — от правых половин сетчаток обоих глаз, в левых — от левых. При нарушениях в этой зоне возникает гомонимная гемианопсия противоположных полей зрения. Например, поражение слева вызывает правостороннюю одноименную гемианопсию т. п.
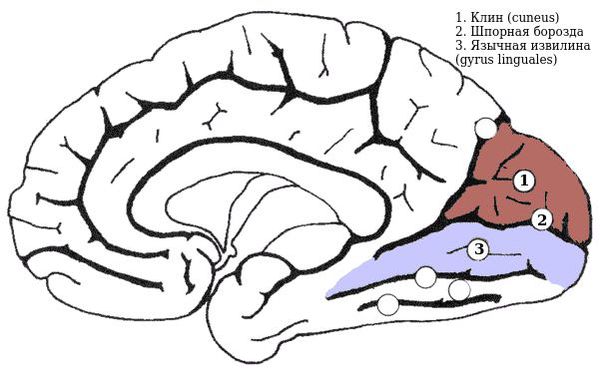
При повреждении обоих клинов головного мозга (cuneus) возникает нижняя гемианопсия, верхняя развивается при повреждении язычной извилины (gyrus linguales). Однако они встречаются редко.
Если корковая проекционная зрительная область или идущие к ней зрительные пути повреждены не полностью, могут появляться частичные гемианопсии. Так, при поражении левого cuneus «слепыми» окажутся только левые верхние квадранты сетчатки, и в полях зрения выпадут, соответственно, только правые нижние квадранты.
Поражение коры головного мозга
Классификация и стадии развития гемианопсии
Существуют некоторые критерии для дифференциальной диагностики одинаковой на первый взгляд гемианопсии при поражении центральной либо проводниковой части зрительного анализатора.
Трактусовая, или проводниковая, гемианопсия (при повреждении зрительных трактов) :
Центральная гемианопсия (при повреждении корковых отделов) :
Возможно рассматривать некоторую стадийность процесса от минимальных нарушений в периметрии до тотальных. Но такая ситуация скорее указывает на развитие основного заболевания. Допустим, пациент обратился к врачу с тяжёлыми нарушениями в полях зрения вследствие отсутствия ранней диагностики инвазивного опухолевого процесса. В этом случае тяжесть состояния будет касаться больше онкологического заболевания, нежели гемианопсии.
Осложнения гемианопсии
Диагностика гемианопсии
Диагностика включает стандартный офтальмологический осмотр (авторефрактометрию, проверку остроты зрения, внутриглазного давления, осмотр на широкий зрачок).
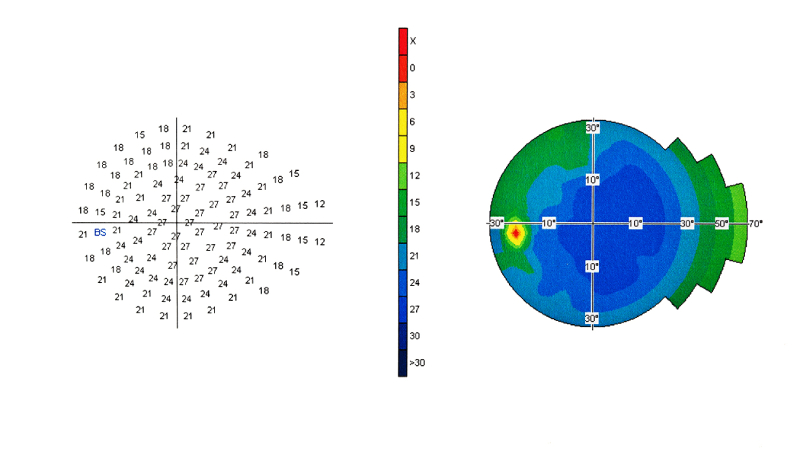
Ключевую роль играет периметрия (исследование поля зрения), она может быть ручной либо компьютерной (Hampry, Rodenstok и т.д.). С помощью периметрии визуализируются дефекты поля зрения, возможно отслеживание динамики процесса. Однако в некоторых случаях (маленький ребёнок, пожилой пациент) невозможно выполнить такое исследование корректно, так как метод требует определённой длительной концентрации внимания (около 15-30 минут на один глаз).
Гемианопсия может быть выявлена с помощью других, более простых, хотя и неточных, приёмов. Например, при просьбе указать пальцем середину палки, растянутого в руках полотенца или шнура, больной делит пополам только три четверти предмета, так как примерно четверть длины палки/полотенца/шнура больной не видит из-за гемианопсии. С поражённой стороны поля зрения пациент не замечает, какие движения пальцами делает врач.
При гемианопсии можно обнаружить следующие изменения на глазном дне:
Кроме осмотра окулиста показан осмотр невролога (нейрохирурга), а также других смежных специалистов (эндокринолога, терапевта, ревматолога, онколога).
Лечение гемианопсии
Лечение гемианопсии должно начинаться с устранения основного заболевания. Только после этого возможно полное либо частичное восстановление полей зрения. Основной патологией занимается, как правило, невролог или нейрохирург.
Острые состояния (ЧМТ, острые нарушения мозгового кровообращения, энцефалиты, абсцессы) требуют неотложной помощи и лечения по профилю в стационаре. Некоторые виды ЧМТ (например сдавление мозга костью, внутримозговые гематомы, угроза дислокации мозга вследствии отёка), инсульт-гематомы, абсцессы головного мозга, требуют незамедлительного нейрохирургического лечения.
В случае врождённой патологии всегда рассматривается возможность консервативного либо хирургического восстановительного лечения. Результаты зависят от тяжести анатомических дефектов, возможности их полного либо частичного устранения, сопутствующей патологии.
Прогноз. Профилактика
Специфической профилактики не существует. Возможны общие меры профилактики: устранение вредных факторов на производстве, отказ от курения, здоровый образ жизни, регулярная диспансеризация.
На сегодняшний день не все заболевания, вызывающие гемианопсию, поддаются полному излечению, однако ранняя диагностика патологии существенно улучшает прогноз. При своевременной и адекватной терапии возможно полное либо частичное восстановление утраченных зрительных функций.
Пугающие симптомы панического расстройства

Почему к невротическим? Да потому что патологические ощущения, возникающие во время расстройства, не изменяют сознания человека. Больной отдает отчет происходящему, осознает, что болен и нуждается в помощи.
Как охарактеризовать расстройство
Главным симптомом панического расстройства становится приступ панической атаки. Но единичный приступ еще не означает наличия расстройства. Для постановки диагноза необходимо, чтобы случаи атаки происходили с периодичностью 2–3 за месяц, не менее.
Панические приступы должны соответствовать нескольким критериям. Они возникают как при определенных обстоятельствах, так и при отсутствии видимых причин. Между атаками характерно наличие свободных от тревоги, светлых промежутков.
Паническое расстройство не зря называют тревожным. В его основе – чувство гипертрофированного, неуместного страха, не поддающегося контролю. Причина его возникновения – сбой в анализе опасной ситуации.
Префронтальная часть коры головного мозга первая дает оценку ситуации, с которой столкнулся человек, и передает ее по другим инстанциям. Конечной точкой становится миндалевидное тело, которое, при наличии определенных импульсов, реагирует на опасность стимуляцией выработки соответствующих гормонов: адреналина, кортизола и др. Они выполняют защитную, адаптационную функцию, помогают нам достойно встретить опасность. Вся система работает под чутким руководством нейромедиатора серотонина.
Проблемы начинаются, когда его количество выходит за пределы нормы. В таких случаях человек не в состоянии адекватно оценить ситуацию. Его миндалевидное тело становится слишком чувствительным и реагирует на опасность даже там, где ее нет. Развивается приступ панической атаки. Симптомы его разнообразны, однако можно выделить основные, наличие которых обязательно:
Приступ длится от 5 до 30 минут и бывает разным по степени выраженности. Систематическое его повторение носит название «паническое расстройство».
Предпосылки развития
Доподлинно неизвестно, почему развивается это расстройство. Имеется много теорий, пытающихся раскрыть механизм его развития. Точно установлено, что особенно склонны к формированию такого состояния люди с лабильной (неустойчивой) нервной системой. У них быстрее развивается тахикардия под действием эмоций или физических нагрузок, они сильно потеют, раздражительны, краснеют при волнении. В помещении им душно, они всегда норовят открыть окна.
Люди с акцентированной тревожностью в характере тоже склонны к возникновению заболевания. В некоторой степени играет роль и наследственность.
Обязательное условие для созревания расстройства – наличие психотравмирующих факторов, стрессоров, расстраивающих работу нервной системы. Обычно именно они предшествуют появлению первого признака панической атаки.
Первый приступ паники настиг Анастасию, когда она готовилась отойти ко сну. Ее внезапно охватило ощущение, что она падает стремительно с обрыва, в пустоту. Она не могла пошевелить руками и ногами, как будто они не принадлежали ей. Появилось стойкое чувство, что она сейчас умрет. Ей стало невообразимо страшно.
Затем начало колотиться сердце. Казалось, что она не могла контролировать дыхание. Оно было сбивчивым, частым, было трудно вдохнуть, постоянно не хватало воздуха. Такое состояние продолжалось до самого утра, и уснуть в эту ночь Анастасии так и не посчастливилось.
Следующий приступ случился через 4 дня. Затем частота приступов увеличилась, и они одолевали молодую женщину по несколько раз на день. Между ними она чувствовала себя выжитой и обессиленной. У нее появилось непоколебимое чувство страха засыпания, поскольку первый случай атаки случился перед сном. Она мучилась бессонницей, а вскоре и процесс поглощения пищи давался с трудом. Случалось, что идя по улице или находясь в многолюдном месте, она чувствовала головокружение и спёртое дыхание.

Анализируя ситуацию в беседе с психотерапевтом, женщина указала, что за 5 месяцев до первого атакующего случая она потеряла работу, а за 2 месяца до этого тяжело заболел ребенок. Таким образом, потеря источника дохода, а затем страх за жизнь своего чада стали мощнейшими стрессовыми факторами, запустившими патологический процесс.
Такое патологическое состояние чаще формируется у молодых людей в возрасте 20–35 лет. Женщины страдают от него в 2 раза чаще, нежели мужчины.
Характерные черты расстройства
Симптомы расстройства можно поделить на две группы. К первой мы отнесем признаки непосредственно панической атаки, заставляющие испытывать человека тревогу и страх, а также неприятные ощущения в теле.
Вторая группа симптомов относится к проявлению сформированного расстройства в общем. В ее состав входит множество признаков. Они сопровождают не всех и не всегда, и проявляются в разной степени.
Главный признак панического состояния – формирование так называемого охранного поведения.
Паническая атака обходится больному большим эмоциональным напряжением, психическим истощением. Перенеся цепочку таких приступов, у человека появляется выжидательная позиция. Он с опаской ждет повторения атаки. А, ожидание, как известно, хуже, чем само событие. Оно сопровождается состоянием повышенной тревожности, как будто что-то вот-вот случится. Казалось бы, приступ отступил, и самое время расслабиться. Но состояние тревоги сохраняется.
Некоторые паникеры путают такое положение дел с самим приступом. И рассказывают, что он длится у них несколько дней. Это ошибочно, поскольку приступный период способен продолжаться максимум пару часов.
Другой важный признак расстройства – формирование фобий. И прежде всего, это страх умопомешательства и смерти. Такие фобии сопровождают практически каждого паникера. Однако они абсолютно бесперспективны.
Страх лишиться рассудка, перестать себя контролировать и адекватно вести себя часто сопряжен с беспокойством заполучить шизофрению. Но нужно успокоить тех, кто терзается такими мыслями: больной шизофренией не будет беспокоиться о том, что он сходит с ума.
Страх смерти также иллюзорен. Те вегетативные нарушения, которые испытывает больной во время атаки, никак не являются смертельными, хотя некоторые дискомфортные ощущения они все-таки оставляют. Это может быть ощущение тяжести в голове, чувство напряжения в груди, боли в сердце. Из-за чего способны возникнуть мысли о наличии соматического заболевания.
Паническое расстройство могут сопровождать и страхи, откладывающие отпечаток на социальной жизни больного. Сюда, в первую очередь, относят страх открытого (агорафобия) или закрытого пространства, боязнь езды в лифте, авиаперелетов, публичных выступлений и т.д. Как правило, фобии формируются, отталкиваясь от ситуации, в которой впервые возник приступ атаки.
Парень, страдающий расстройством уже около 10 лет, в начале его зарождения боялся выходить на улицу. Он целый год просидел дома. Друзья приносили ему еду и уносили мусор.
Отпечаток на психике
Такое состояние нервного напряжения не может не сказаться на психоэмоциональном фоне паникера. Он становится раздражительным и беспокойным, настроение его резко меняется, вздрагивает при любом постороннем звуке.
Бессонница – вечный спутник панического расстройства. Развиться она может как следствие нервного перенапряжения или как результат страха сна, если приступы одолевают в ночное время. Бывает так, что бессонница развивается на фоне опасения о том, что можно не уснуть.
Наверное, каждый человек видел сон, когда он падал в пустоту. Итогом такого сновидения становится вздрагивание во сне, кто-то просыпается. При ПР количество таких вздрагиваний за ночь доходит до 5 и более.
Напряжение, чувство тревоги и страха, неприятные и непонятные ощущения в теле, невозможность побороть болезнь приводят человека к состоянию апатии и беспомощности, перерастающие в депрессию.
О чем молчат паникеры
Как правило, главные симптомы панического расстройства, о которых говорят люди, страдающие им – это страх, тревога, неприятные ощущения в теле. Но мало кто указывает на такие признаки, как деперсонализация и дереализация.

Девушка описывает свои приступы дереализации, как чуждое восприятие всего, что привычно окружает ее. Даже когда она находится в своей комнате, она не узнает ее. Как будто она пришелец, случайно спустившийся сюда из космоса. Вещи вокруг – нечеткие и безжизненные. Хочется найти какую-то опору, ориентир, но не удается. Близкие люди смотрятся как незнакомцы.
Деперсонализация ощущается ею как существование вне своего тела, вроде она смотрит на себя со стороны. В такие моменты она не может управлять своими мыслями и движения, все выполняет автоматически.
А еще нередко у людей с ПР случаются слуховые и зрительные галлюцинации, особенно перед сном. Они проявляются в виде отчетливого писка или шороха, зрительных размытых образов, переговаривающихся между собой голосов.
Степени проявления
Для кого-то расстройство, со слов самих больных, становится настоящим адом, кошмарным сном, при котором не удается проснуться. Тогда как на других оно мало отражается.
Существует несколько степеней развития заболевания:
Несмотря на то, что паническое расстройство – распространенное явление, обществом оно воспринимается тяжело. Многие считают этих людей слабовольными либо симулянтами, сетуют на то, что они не могут держать себя в руках, хотя на самом деле приступ панической атаки неподвластен разуму. Поэтому часто больные испытывают неловкость, стесняются своего поведения в приступный период. Нагнетает обстановку и то, что им тяжело справиться с атакой. И человек на фоне этого начинает избегать людей, даже увольняется с работы, вводит себя в глубокое депрессивное состояние.
Паническое расстройство – это не что иное, как страх и тревога, гипертрофированные в сознании человека. Постепенно осознавая это, овладевая навыками самопомощи и пользуясь помощью адекватного специалиста, избавиться от пугающего расстройства вполне реально.
Нарушение периферического зрения
Периферическое зрение является важной частью здоровья и комфортной жизнедеятельности человека. Оно обеспечивается нервными клетками сетчатки, находящимися на всей поверхности. Такие нервные клетки часто называют палочками, которые отличаются обеспечением меньшей четкости в сравнении с колбочками, находящимися в районе центра сетчатки. Главная функция периферического зрения – ориентировка в пространстве, особенно во время темноты. Часто нарушения «бокового» зрения вызываются повреждением сетчатки, а также отростков нервных клеток. Второй случай встречается заметно чаще в практике медиков.
Виды нарушения периферического зрения
Нормальное зрение у человека предусматривает возможность видеть в широком диапазоне яркости, а также в пространстве без поворота головы. Чаще всего нарушения периферического зрения связаны с появлением участков, которые не функционируют. Изначально они даже не видны человеку – самым близким по сути описанием является то, что они выглядят как темные пятна. Со временем такие области увеличиваются, занимая между 25 и 50% всего поля зрения в одном или обоих глазах. В результате зрение человека становится «тоннельным». Все объекты различимы только на ограниченной площади.
Выпадение отдельных участков зрительного поля называется также геминопсией. Она чаще всего встречается на обоих глазах, что говорит о причинах, перечисленных далее. При наличии проблем только в одном глазу можно говорить о повреждении зрительного нерва.
Причины возникновения проблем с периферическим зрением
Чаще всего боковое зрение страдает из-за следующих факторов:
Таким образом, проблемы со зрением могут возникнуть из-за черепно-мозговой травмы, неудачного падения или нездорового образа жизни. В последнем случае играть роль в ухудшении зрения может излишек сладкой и жирной пищи. Иногда ухудшение изображения может проявляться и в других ситуациях, не связанных с ухудшением состояния организма. Это может быть связано с перегревом на солнце в жаркую погоду. Не следует путать подобные случаи с ослаблением бокового зрения.
Диагностика и лечение нарушения периферического зрения
Во множестве случаев периферическое зрение ухудшается из-за нарушений в работе головного мозга, но большинство ситуаций – проблемы с глазами или зрительными нервами. Обнаружить причину возникновения слепых пятен специалисты способны по форме и расположению:
Диагностика проходит с использованием специального оборудования, способного уловить проблемные участки на глазах. Обследуемый также должен закрывать поочередно каждый глаз, а специалист будет перемещать предмет (например, ручку) от периферии до центра. Задача этого метода – установление того, когда пациент заметит перемещаемую вещь.
Более точный вариант обследования – периметрия, предусматривающая кинетический метод (пациент должен смотреть в одну точку на приборе, а потом он должен заметить возникновение светлого пятна на периферии). Статистическая периметрия является альтернативой, использующей компьютерные модели. В этом случае периферическое зрение определяется путем реагирования на появление огней. Отличия в яркости стимулирующих огней вместе с компьютерной обработкой помогут правильно установить причины заболевания глаз и подобрать способ лечения.
Чтобы исключить необходимость привлечения хирургов, можно воспользоваться глазными каплями, которые подходят для лечения глаукомы на ранних этапах. Лечебное средство стабилизирует внутриглазное давление с целью исключения более серьезных последствий. Главное – не заниматься самолечением и рассчитывать на то, что все само пройдет.
Если проблемы со зрением наблюдаются головными болями, есть повод обратиться к врачу (и не одному). Также обратите внимание на то, как просто или сложно перемещаться в темноте – например, после выключения света дома ночью. Предусмотрительность с вашей стороны исключит лишние затраты на лечение и потерю возможности видеть.
Глазная мигрень (мерцательная скотома)
В офтальмологии состояние, известное как глазная мигрень, не является самостоятельным заболеванием. Это один из симптомов мигрени — сильной головной боли, вызванной чрезмерным расширением сосудов головного мозга. Другие названия патологии — мерцательная скотома, мигренозная аура или просто аура. Состояние сопровождается нарушениями зрительного восприятия в виде вспышек, выпадения фрагментов поля зрения, мерцанием. При этом органические поражения глаз не обнаруживаются.
Что такое мерцательная скотома
Под глазной мигренью специалисты подразумевают разновидность головной боли с комплексом неврологических проявлений, включая зрительные аномалии. Впервые патология была описана в 19 веке, но более подробно механизм ее возникновения был представлен современными физиологами. Считается, что склонность к глазной мигрени наследуется генетически по женской линии. Мужчины страдают ей в единичных случаях.
Прямого отношения к офтальмологии у мерцательной скотомы нет, тем не менее, во время приступа могут возникать серьезные нарушения зрительного восприятия. По статистике, патология является спутником физиологического и физического созревания организма, то есть в молодом возрасте. На фоне неустойчивости вегетативной нервной системы приступы могут повторяться по несколько раз в месяц. В более зрелом возрасте мигрень беспокоит людей, вынужденных долгое время испытывать зрительную нагрузку.
Линейное прогрессирование для мерцательной скотомы не характерно. Приступы возникают и стихают спонтанно. Осложнений даже после длительных обострений не случается, хотя на пике боли возможна полная потеря зрения. После купирования основных неврологических симптомов способность видеть восстанавливается самостоятельно.
Причины глазной мигрени
Основная причина мерцательной скотомы — серия неврологических нарушений, корни которых лежат в локальном снижении тонуса задней мозговой артерии. На фоне этого развивается ишемия (недостаточное кровоснабжение) участков коры головного мозга, участвующих в анализе зрительных сигналов, а также непосредственно сетчатки. Как вариант, глазная мигрень возникает по причине сдавливания расширенными кавернозными синусами или сонными артериями 3 пары черепных нервов.
Спровоцировать приступ мерцательной скотомы могут:
Риск столкнуться с приступом глазной мигрени выше у пациентов с аномалиями строения сосудов: аневризмами, мальформациями. У подростков инициировать приступ могут нагрузки на учебе и рывок роста.
Симптомы глазной мигрени
По клиническим проявлениям мерцательную скотому сложно спутать с другими офтальмологическими заболеваниями. При ретинальной форме, спровоцированной аномальным расслаблением задней мозговой артерии, пациента беспокоят:
По мере обострения глазная мигрень осложняется головной болью, локализованной в лобной доли, переносице, переходящей на глазницы. Она пульсирует, усиливается и ослабевает, как при схватках во время родов, неизбежно достигая пика. На пике приступа болевые ощущения осложняются тошнотой, рвотой, чувством распирания в голове.
Полезно знать: характерный симптом глазной мигрени — повышенная чувствительность к свету, звукам, касаниям. Они усиливают боль, поэтому больной всеми силами стремится к уединению и тишине.
Средняя продолжительность приступа мерцательной скотомы — от 30 до 300 минут. Легкая степень аномалии протекает в течение 10-20 минут, иногда не сопровождается головными болями. После окончания приступа требуется до 1 часа на полное восстановление зрения.
Если мерцательная скотома спровоцирована сдавливанием 3 пары черепных нервов, у пациента возникают:
Среди нарушений зрения при глазной мигрени такой формы наблюдается раздвоение изображения, когда один глаз воспринимает картинку правильно, а другой передает перевернутое по горизонтали или вертикали изображение. Такая картина характерна для детей и подростков, вошедших в пубертатный период.
Полезно знать: у глазной мигрени со сдавлением черепных нервов существует специфический «синдром Алисы», состоящий в появлении зрительных галлюцинаций, видимых боковым зрением.
Симптоматика при офтальмоплегической мерцательной скотоме сохраняется дольше, чем при ретинальной — до 2 недель. Все это время аномалии могут сопровождаться головными болями, но часто протекают без них.
Диагностика глазной мигрени
Чтобы диагностировать мерцательную скотому, офтальмологи используют классические методы исследований:
Определить форму и тип глазной мигрени можно только при повторяющихся приступах. Сравнение как минимум 5 манифестаций патологии помогает дифференцировать мерцательную скотому от синдрома верхней глазничной щели.
Лечение глазной мигрени
До настоящего времени мерцательная скотома не относится к числу заболеваний, которые можно окончательно вылечить. Единственный способ справиться с болезнью — снизить риск обострения с помощью коррекции образа жизни, регулярного приема препаратов. Цель лечения — предупредить мигренозный статус. Под ним врачи понимают особо тяжелый и продолжительный приступ глазной мигрени, требующий срочной госпитализации пациента и проведения интенсивной терапии.
В остром периоде мерцательной скотомы назначают средства для купирования симптомов:
При появлении ауры в первые 2 часа рекомендованы инъекции аспирина. Препарат способствует улучшению кровоснабжения и не дает мерцательной скотоме усиливаться и достигать пика. Независимо от того, в какой степени проявляется глазная мигрень, пациенту показан покой. Необходимо ограничить контакт с ярким светом, громкими звуками, прикосновениями.
Между приступами мерцательная скотома лечится в ситуациях, когда обострения происходят чаще 2 раз в месяц. Пациентам назначают препараты для профилактики сосудистой недостаточности и неврологических нарушений:
При наступлении мигренозного статуса — особо острого приступа глазной мигрени — пациентов госпитализируют. Им назначают:
Терапия продолжается до стойкого устранения симптомов. После стабилизации состояния глазная мигрень лечится как обычно.
Прогноз и профилактика глазной мигрени
Пациентам, у которых диагностирована мерцательная скотома, необходимо тщательно соблюдать режим дня, труда и отдыха. Гармоничное распределение нагрузки на физическое тело и психику помогает снизить риск возникновения приступа в 2-3 раза. Играет роль и питание — некоторые продукты провоцируют сужение или расширение сосудов. К ним относятся:
Все эти продукты содержат тирамин — сложный органический полипептид, влияющий на тонус сосудов, процессы возбуждения в клетках головного мозга.
Желательно избегать стрессовых ситуаций и повышенных физических нагрузок. Для расслабления нервной системы рекомендовано плавание, массаж, иглорефлексотерапия, гидротерапия, рациональная психотерапия. При соблюдении мер профилактики глазная мигрень не представляет опасности для здоровья и жизни, хоть и может периодически снижать их качество.