Что значит увеличенная селезенка
Увеличение селезенки: чем оно опасно
Нормальный размер селезенки у взрослых:
Симптомы
Увеличившись, этот орган может достигать даже 500 граммов, сдавливая соседние органы и являясь причиной проявления болей. Так как селезенка расположена рядом с желудком, то одним из симптомов ее аномально большого размера служит чувство тяжести в желудке после еды, появляющееся даже в том случае, если съедено очень мало. Иногда фиксируются боли в животе или сзади с левой стороны, это, скорее всего, означает, что какие-то части селезенки разрушаются из-за недостаточного поступления в них крови.
Последствия
Если говорить о том, чем опасно увеличение селезенки для организма человека в целом, в первую очередь важно отметить, что нарушаются процессы кроветворения в организме. Увеличенный орган получает возможность «захватывать» большее, чем обычно, количество кровяных клеток. Казалось бы, это хорошо, селезенка лучше очистит кровь от больных клеток. Но, к сожалению, это не совсем так. Патологические клетки крови, когда их извлечено слишком много, засоряют саму селезенку, от чего она увеличивается еще больше, а вот кровь фильтрует все хуже и хуже. В итоге орган начинает уничтожать не только патологические, но и здоровые клетки крови, разрушать их. Опасность угрожает эритроцитам, тромбоцитам и лейкоцитам.
В случае резкого уменьшения количества эритроцитов человек заболевает анемией. Уничтожение лейкоцитов разрушает иммунную систему организма, человек начинает очень часто болеть инфекционными заболеваниями. Недостаток тромбоцитов ведет к ухудшению свертываемости крови, что тоже очень опасно.
Лечение селезенки сводится к устранению причины ее увеличения, то есть необходимо вылечить болезнь, которая привела к сбоям. В крайних случаях орган удаляют, но это делать крайне нежелательно, так как значительно ухудшается иммунитет, потому что кровь остается без своего фильтра, а, следовательно, повышается опасность инфекционных заболеваний.
Заболевания селезенки: симптомы самых распространенных болезней
Многие люди считают, что селезенка не такой уж важный орган, чтобы заострять на нем внимание. Причина кроется в том, что без этого органа человек может жить. Но, несмотря на это, жизнь человека становится не лучше, а в некоторых случаях даже хуже, потому что он выполняет ряд очень важных функций, таких как контроль уровня элементов в составе крови, регуляция процесса свертываемости и сохранение баланса в организме. Именно поэтому стоит уделить пристальное внимание тому, когда появляются болевые ощущения в области селезенки, так как они могут быть вызваны серьезными заболеваниями. Какие симптомы заболевания селезенки?
Причины и основные болезни селезенки
Селезенка — здоровый орган
Прежде чем перейти к симптомам, которые появляются при том или ином заболевании, необходимо узнать причины, почему случаются проблемы именно с этим органом. Следует отметить, что из-за строения селезенки, боль будет возникать только тогда, когда капсула будет растягиваться, и поэтому ряд причин, из-за которых это может случиться, значительно сужается. Так, к основным причинам, почему может развиться то или иное заболевание можно отнести:
О том, есть ли нарушение этого органа или нет, может понять только врач. Зачастую, при наружном осмотре врач замечает ее значительное увеличение и проводит опрос пациента, выясняет, были ли перенесены какие-то заболевания, не было ли падения и т.д. К основным заболеваниям селезенки относят:
Исходя из того, какова была причина возникновения недуга и от самой болезни зависят те симптомы, которые появятся у человека. При появлении хотя бы одного из симптомов необходимо сразу же обратится к врачу для постановки диагноза и назначения лечения.
Симптомы заболевания
У каждой болезни есть ряд определенных симптомов, которые свойственны только ему. Именно поэтому необходимо рассмотреть каждое по отдельности, выделив все самые явные признаки:
Инфаркт. К селезенке подходит множество сосудов, благодаря которым она получает все необходимые питательные вещества. В тот момент, когда хотя бы один из них закупоривается, определенный участок органа недополучает их, и соответственно, постепенно отмирает. Из-за такого процесса селезенка перестает выполнять важные функции.
Селезенка выполняет ряд функций в организме
Если говорить о симптомах проявления инфаркта селезенки, то к ним можно отнести:
Для абсцесса селезенки характерны такие симптомы, как:
Что касается симптомов, то они бывают не такими явными и очень долго человек может даже и не подозревать, что у него имеются проблемы со здоровьем:
В зависимости от того, какой тип опухоли образовался у человека, симптомы могут немного отличаться. Но к схожим можно отнести:
Обследование селезенки с помощью УЗИ
Для туберкулеза селезенки характерны такие симптомы, как:
Существует множество заболеваний селезенки, у которых симптомы примерно одинаковые. Стоит помнить, что при возникновении болевых ощущений в левом боку и в левом подреберье, необходимо обратится к врачу за консультацией, так как это может свидетельствовать о каком-то серьезном заболевании.
Селезенка — важный орган, благодаря которому организм находится под защитой. Конечно, без нее можно прожить, но это не значит, что нужно игнорировать симптомы и не лечится. Поэтому, не нужно думать, что боль пройдет сама или же причина не серьезная, чтобы убедится лишний раз в том, что нет проблем со здоровьем, лучше пройти обследование, которое займет не так много времени.
Что представляет собой такой орган как селезенка, вы сможете узнать, посмотрев видеоматериал:
Селезенка — строение, функции. Почему селезенка увеличена? Опасна ли спленомегалия?
Селезенка — строение, функции. Почему селезенка увеличена? Опасна ли спленомегалия?
Селезенка — это небольшой орган, расположенный под ребрами на левой стороне живота. Он относится как к лимфатической, так и к кровеносной системе.
Хотя без этого органа можно жить, он выполняет довольно важные функции для нашего организма. При некоторых болезненных состояниях селезенка может увеличиваться. Каковы функции селезенки и опасно ли ее увеличение? Ответы на эти вопросы приведены ниже.
Как устроена селезенка?
Селезенка — это самый большой лимфатический орган в организме человека. Он расположен в левой части брюшной полости, чуть ниже ребер. У здорового человека селезенку нельзя нащупать пальцами. Этот орган довольно маленький, весит около 150 граммов и может вместить до 50 мл крови.
Селезенка состоит из ретикулярной соединительной ткани. Внутри селезенки можно выделить белые пятна пульпы, окруженные элементами красной пульпы. Белые островки — это не что иное, как скопления лимфоцитов, поэтому эта часть принадлежит лимфатической системе и отвечает за иммунную систему нашего тела.
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?fit=450%2C290&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?fit=800%2C515&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A1%D1%82%D1%80%D0%BE%D0%B5%D0%BD%D0%B8%D0%B5-%D1%81%D0%B5%D0%BB%D0%B5%D0%B7%D0%B5%D0%BD%D0%BA%D0%B8.jpg?resize=800%2C515&ssl=1″ alt=»Строение селезенки» width=»800″ height=»515″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?w=800&ssl=1 800w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?resize=450%2C290&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Строение-селезенки.jpg?resize=768%2C494&ssl=1 768w» sizes=»(max-width: 800px) 100vw, 800px» data-recalc-dims=»1″ /> Строение селезенки
Белые скопления окружены красными тканями, которые представляют собой плотную сеть кровеносных сосудов, фильтрующих кровь. Весь орган окружен серозной оболочкой и фиброзной капсулой.
Кроме того, в селезенке могут наблюдаться полосы гладких мышц, благодаря которым селезенка может сокращаться и расслабляться — это позволяет перекачивать кровь внутрь и наружу в зависимости от потребностей организма.
Каковы функции селезенки?
Селезенка, как самый большой лимфатический орган, выполняет несколько ключевых функций в нашем организме. Один из них — захват и уничтожение старых или поврежденных клеток крови, то есть красных кровяных телец, тромбоцитов и белых кровяных телец. Образующиеся при этом продукты распада переносятся вместе с кровью в печень, где превращаются в билирубин — компонент желчи.
Селезенка также поддерживает иммунную систему, потому что она участвует в производстве лимфоцитов, то есть клеток, которые помогают бороться с микробами.
Еще одна важная функция — способность хранить кровь в селезенке. Этот орган обычно хранит около 50 мл крови, но из-за наличия кровеносных сосудов, которые расширяются и сужаются в соответствии с потребностями организма, селезенка может удерживать гораздо большее количество крови.
В момент травмы, сопровождающейся значительной кровопотерей, резерв крови в селезенке выбрасывается в кровоток.
Функция селезенки плода
Селезенка выполняет важные функции уже в утробе матери, отвечая за эритропоэз, то есть процесс образования красных кровяных телец. Эту функцию она выполняет с 8-й недели до 5-го месяца жизни плода.
Увеличенная селезенка — это повод для беспокойства?
Спленомегалия или увеличение селезенки — это состояние, при котором селезенка увеличивается в размерах до такой степени, что ее можно пальпировать — «почувствовать» кончиками пальцев, слегка надавливая на верхнюю часть левой стороны живота.
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?fit=450%2C270&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?fit=800%2C480&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A1%D0%BF%D0%BB%D0%B5%D0%BD%D0%BE%D0%BC%D0%B5%D0%B3%D0%B0%D0%BB%D0%B8%D1%8F.jpg?resize=800%2C480&ssl=1″ alt=»Спленомегалия» width=»800″ height=»480″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?w=800&ssl=1 800w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?resize=450%2C270&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Спленомегалия.jpg?resize=768%2C461&ssl=1 768w» sizes=»(max-width: 800px) 100vw, 800px» data-recalc-dims=»1″ /> Спленомегалия
Процесс увеличения селезенки чаще всего является симптомом другого заболевания, поэтому ранняя диагностика и определение причины проблемы при спленомегалии очень важны.
Селезенка — тревожные симптомы
Симптомы, которые должны заставить больного обратиться к гастроэнтерологу:
На основании опроса пациента и пальпации живота специалист может направить пациента для дальнейшего диагноза, чтобы подтвердить предполагаемый диагноз.
Наиболее частые причины увеличения селезенки
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?fit=450%2C270&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?fit=900%2C540&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/%D0%A2%D1%83%D0%B1%D0%B5%D1%80%D0%BA%D1%83%D0%BB%D0%B5%D0%B7.jpg?resize=900%2C540&ssl=1″ alt=»Туберкулез» width=»900″ height=»540″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?resize=450%2C270&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/02/Туберкулез.jpg?resize=768%2C461&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Туберкулез
Увеличение селезенки также может возникнуть у людей с лейкемией или лимфомой. Также могут вызвать умеренную спленомегалию наследственный сфероцитоз и острая талассемия.
Селезенка — лечение
Лечение спленомегалии в основном заключается в диагностике вызывающего ее заболевания и проведении соответствующих лечебных мероприятий. Если назначенная гастроэнтерологом терапия не приносит результатов, может быть назначена процедура спленэктомии, то есть хирургическое удаление селезенки.
Спленомегалия (увеличение селезенки)
Общие сведения
Селезенка — это непарный орган, расположенный в брюшной полости. Размеры ее увеличиваются c возрастом. У взрослых вес селезенки составляет 150-170 г. В норме селезенка скрыта нижними ребрами и не пальпируется. Обнаружить при пальпации ее можно при увеличении в 1,5-3 раза. Это хорошо снабжаемый кровью лимфоидный орган, который выполняет различные функции.
Функции селезенки в организме:
При многих состояниях и заболеваниях отмечается изменение селезенки в виде спленомегалии. Спленомегалия, что это такое? Этот термин применяют для обозначения увеличения данного органа в той или иной степени. Синонимом является термин мегаспления. Изменение размеров и структуры происходит в ответ на инфекционные, иммунные и гемодинамические факторы. Изменения селезенки всегда указывают на остро или хронически протекающий процесс в организме — это индикатор патологических состояний.
Спленомегалия является ранним, а иногда и ведущим симптомом ряда заболеваний, не являясь самостоятельной нозологической единицей. Нужно знать, что увеличение этого органа — это всегда реакция организма на гематологические, негематологические заболевания или следствие нарушений портальной гемодинамики. Поэтому в классификации всегда учитывается основное заболевание, на фоне которого развился этот симптом. Код спленомегалии по МКБ-10 R16.1, устанавливается в том случае, если увеличение этого органа, не классифицировано в других рубриках.
Спленомегалия часто, но не всегда, сопровождается гиперспленизмом. Гиперспленизм — патологическое состояние, которое характеризуется снижением количества форменных элементов (эритроцитов, лейкоцитов, тромбоцитов) в циркулирующей крови, из-за повышения функции селезенки. В тяжелых случаях развивается глубокая панцитопения, опасная для жизни человека.
Гиперспленизм связан с повышенной кроворазрушающей функцией селезенки. Это может быть ввиду ряда причин: затруднение оттока крови из данного органа, увеличение контакта форменных элементов с макрофагами селезенки или повышенная активность макрофагов. Изменения проявляются только в периферической крови, а картина костного мозга остается нормальной. Во многих случаях селезенка увеличивается без симптомов гиперспленизма, а также последний может быть и при нормальных размерах селезенки. У большинства пациентов гиперспленизм требует удаления селезенки, после чего картина крови и состояние больного нормализуется.
Патогенез
При спленомегалиях различной этиологии возникают разные изменения, в связи с эти рассматриваются несколько механизмов этого симптома:
Классификация
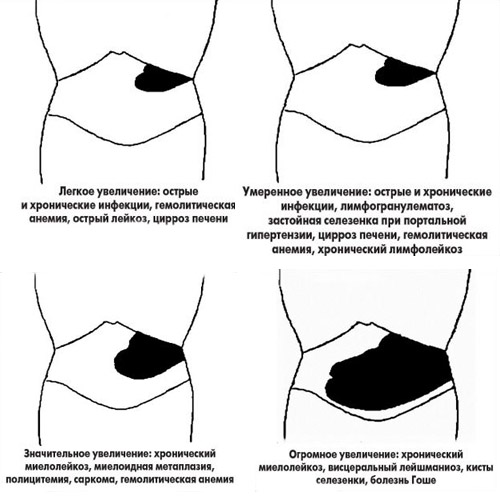
Степени выраженности увеличения селезенки по Siegenthaler W:
Дифференциально-диагностическое значение степени увеличения селезенки
Мегаспления при остром заболевании расценивается как кратковременная макрофагальная реакция и «физиологический» ответ на воспаление. Как правило, такое увеличение не вызывает в дальнейшем хронической патологии органа. При постоянном и длительном увеличении возникает разрастание матрикса, что ведет к нарушению строения и функции органа.
Причины спленомегалии
Причины спленомегалии у взрослых можно сгруппировать в несколько категорий:
Если рассматривать причины спленомегалии у детей от 1 года до 18 лет, то основными являются:
Симптомы увеличения селезенки
Увеличение селезенки встречается при различных заболеваниях, при этом симптомы поражения органа редко выходят на первый план. Наиболее частая жалоба больных — незначительная боль и тяжесть в левом квадранте живота сверху. При массивной спленомегалии больной отмечает увеличение живота и появление ощущения сытости при сдавливании желудка. Главное в клинической картине — симптомы основного заболевания.
Так, любое воспалительное увеличение селезенки всегда сопровождается лихорадкой. Обычно селезенка при острых состояниях определяется в первые дни повышения температуры. Это бывает при острых бактериальных инфекциях (паратиф, брюшной тиф, бруцеллез, милиарный туберкулез, сепсис), а также вирусных инфекциях, при которых повышается количество лимфоцитов: острый вирусный гепатит, корь, инфекционный мононуклеоз, вирусная пневмония, краснуха. Каждое из этих инфекционных заболеваний имеет характерную клинику.
Абсцесс селезенки является редко встречающимся заболеванием. Его развитию способствуют травмы, переход инфекции с близлежащих органов, гнойно-воспалительные процессов в других органах (эмпиема плевры, остеомиелит). Характерны лихорадка и симптомы интоксикации, боли в левом подреберье, усиливающиеся при нагрузке.
Сепсис — это осложнение воспалительного или раневого процесса. Возникает остро или подостро на фоне порока сердца, менингококковой инфекции, гнойной инфекции (абсцесс, флегмона, карбункул), после аборта или хирургического вмешательства. Протекает с лихорадкой интермиттирующего (перемежающаяся — высокие цифры и нормальная температура постоянно сменяются) или ремиттирующего (снижение в течение дня на 1-2 градуса, но не до нормальных показателей) типа. Также характерны ознобы и проливной пот. Выраженная мегаспления наблюдается при хронической малярии. При этом заболевании она достигает огромных размеров и опускается в малый таз. У больных обычно отмечается похудание (малярийная кахексия) и выраженная анемия.
Спленомегалия у взрослых отмечается при хроническом миелолейкозе, хроническом лимфолейкозе и волосатоклеточном лейкозе, причем при этом заболевании она выражена — увеличенный орган занимает почти всю брюшную полость.
Значительные размеры ее отмечаются у 90% больных. Также больные предъявляют жалобы на слабость (за счет анемии), появление кровоизлияний и носовых кровотечений, а также частые инфекционные осложнения.
Для миелолейкоза характерно появление незрелых клеток-предшественниц миелопоэза, увеличение лимфатических узлов и печени. При лимфолейкозе появляются незрелые лимфоидные клетки, также увеличиваются лимфоузлы и печень. Болеют мужчины зрелого и пожилого возраста. Больные отмечают слабость, утомляемость, потливость, субфебрильную температуру. При хроническом лимфолейкозе первым симптомом является увеличение подкожных лимфоузлов. При миелолейкозе лимфоузлы не очень увеличены, но отмечаются бoли в костях. Значительно увеличена селезенка, которая достигает гигантских размеров и сдавливает органы грудной и брюшной полости.
Лимфомы селезенки (доброкачественные и злокачественные) всегда протекают с ее ранним увеличением, которое определяется при первичном осмотре больного. Размеры ее различны — может занимать большую часть живота. Бывают первичные лимфомы селезенки, а позже поражаются лимфоузлы и костный мозг. При вторичных селезенка поражается вторично после первичной опухоли в лимфоузлах.
Лимфома маргинальной зоны протекает бессимптомно и выявляется случайно. Как и при всех онкозаболеваниях больного беспокоит слабость, утомляемость, повышенная потливость. Из-за увеличенной селезенки появляется тяжесть в левом подреберье и симптомы сдавливания желудка (раннее насыщение) и кишечника (запоры). Может повышаться температура по вечерам и наблюдаться быстрая потеря веса.
При лимфоме Ходжкина увеличение органа встречается в 10-45% случаев. Опухолевый процесс поражает шейные, забрюшинные и паховые лимфоузлы, узлы средостения и также органы, богатые лимфоидной тканью, кроме селезенки — это печень и костный мозг. У больных отмечаются симптомы интоксикации (повышение температуры до фебрильных цифр, ночной пот). Прогрессирование лимфомы Ходжкина проявляется выраженной слабостью, потерей веса, снижением трудоспособности и кожным зудом. При значительном увеличении органа часто встречается периспленит и инфаркты селезенки, что проявляется интенсивной болью в левом подреберье и повышением температуры. Опухолевый процесс может поражать только селезенку, в таком случае заболевание протекает доброкачественно, а лечение заключается в ее удалении.
При гемолитической анемии помимо рассматриваемого сегодня симптома, появляется желтуха, не без зуда, слабость и утомляемость за счет анемии. При разрушении эритроцитов в кровяном русле у больных появляется черный/темно коричневый цвет мочи. Увеличение селезенки при этом виде гемолиза незначительное или селезенка остается нормальных размеров.
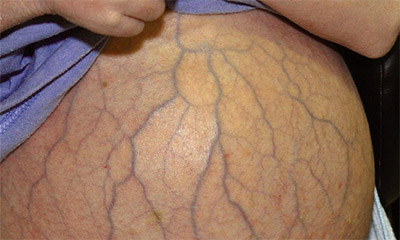
Хронические гепатиты алкогольного и вирусного происхождения в начале заболевания сопровождаются мегаспленией у 25% больных, а на последних стадиях — у большинства. Увеличивается селезенка при обострении, а в период ремиссии значительно уменьшается. При гепатитах на первый план выступают жалобы на тошноту, чувство тяжести в правом подреберье и желтушное окрашивание кожи и склер. Исходом гепатитов является цирроз печени — некроз печеночной паренхимы, с диффузным преобладанием соединительной ткани и перестройкой дольковой структуры печени.
Отличием цирроз от гепатита является портальная гипертензия, которая приводит к расширению вен пищевода, желудка, геморроидальных вен и селезеночной вены. В связи с этим наблюдаются кровотечения из расширенных вен (пищевода и желудка). Геморроидальные вены могут выпадать и ущемляться, а также давать кровотечения. У больных расширяются подкожные вены около пупка, что дает характерную картину проявлений цирроза «головы медузы». Также развивается асцит.
У взрослых при ревматоидном артрите и особой форме ревматоидного артрита синдроме Felty при выраженной активности процесса также отмечается мегаспления, но ведущими симптомами являются характерные поражения суставов. Синдром Фелти наблюдается у женщин старше 50 лет и развивается параллельно со серопозитивным ревматоидным артритом, спустя 10 лет от начала болезни.
Отмечаются системные проявления: лихорадка, похудание, лимфаденопатия, миокардит, полисерозит, «сухой синдром» Шегрена и выраженная деформация суставов. Возникает повышенная склонность к инфекциям.
Анализы и диагностика
До осмотра больного собирают анамнез заболевания, выясняя наличие фебрильной лихорадки за несколько недель до обращения, наличие повышенной температуры в настоящее время и повышенного потоотделения. Выясняется динамика веса за последние месяцы и обращается внимание на снижение веса, если оно отмечается. Важно выяснить отношение больного к алкоголю и семейный анамнез (врожденные анемии, талассемия, были ли случаи увеличения селезенки у родственников).
Объективную информацию о размерах органа получает при его пальпации, но более точные размеры, состояние селезеночной вены и паренхимы и получают при инструментальных методах исследования, которые включают:
Клинический, биохимический и иммунологический анализы крови:
Для синдрома гиперспленизма характерно:
Лечение увеличения селезенки
Что делать при увеличении селезенки? Только успешное лечение основного заболевания — устранение причины приводит к уменьшению селезенки. Перечень заболеваний, протекающих с мегаспленией большой, и они имеют разные подходы к лечению. Как лечить спленомегалию при бактериальных инфекциях? В данном случае назначаются курс антибактериальной терапии (возможно даже не один). Гарантией успеха является подбор антибиотиков с учетом чувственности к ним возбудителя.
Для лечения опухолей и заболеваний крови применяются противоопухолевые препараты, которые назначаются курсами согласно протоколам лечения. Современное трехэтапное лечение волосатоклеточного лейкоза с применением интерферонов, пуриновых аналогов и ритуксимаба приводит к ремиссиям в большом проценте случаев. Спленэктомия больным с ВКЛ в чаще всего не выполняется. Основное лечение хронического лейкоза — терапия кортикостероидами, цитостатиками, а при увеличении лимфатических узлов — рентгенотерапия.
При хроническом лимфолейкозе эффективной оказывается спленэктомия, которая иногда является единственным выходом, поскольку использованием только цитостатиков не всегда удается уменьшить массивную селезенку. Кроме того, у больных часто развивается синдром гиперспленизма, проявлениями которого являются выраженная тромбоцитопения с геморрагическими осложнениями и повторными инфарктами селезенки. Таким образом, возникают показания к ее удалению. После операции уменьшаются геморрагические явления, уменьшается количество лейкоцитов, а общее состояние больных значительно улучшается. Также применяют рентгенотерапию на область селезенки, но она показана при значительном увеличении органа с явлениями гиперспленизма и при отсутствии возможности проведения спленэктомии. Добиться длительной клинической ремиссии при хроническом лимфолейкозе можно сочетанием спленэктомии с противоопухолевым и лучевым лечением.
При системных заболеваниях соединительной ткани используется гормональная терапия и лечение иммунодепрессантами (Метотрексат). Тромбоцитопеническая пурпура лечится консервативно (стероидная терапия, γ-глобулин, плазмаферез), а при неэффективности проводится удаление селезенки. Хронические вирусные гепатиты В и С длительно лечатся противовирусными препаратами, и, если не удается достичь полного излечения, то на длительное время достигается снижение вирусной нагрузки и уменьшение прогрессирования цирроза, который приводит к явлениям портальной гипертензии с синдромом мегалосплении.
Доктора
Юсупов Юрий Марсельевич
Шестакова Елена Борисовна
Королькова Ольга Рафовна
Лекарства
Процедуры и операции
При некоторых заболеваниях больным показано хирургическое лечение. Так, медикаментозное лечение гемолитической анемии дает временный эффект и заболевание прогрессирует. Радикальный метод врожденной гемолитической анемии — спленэктомия. Несмотря на то, что гиперплазия селезенки и повышение ее функции не основная причина этого заболевания (при этой анемии имеются аномалии эритроцитов), удаление селезенки приносит полное выздоровление. В результате операции длительность жизни красных кровяных телец (даже неполноценных) увеличивается, поэтому у больного исчезают анемия и желтуха. Спленэктомия проводится при талассемии. В данном случае операция уменьшает гемолитический процесс и снижает потребность в переливаниях крови.
При волосатоклеточном лейкозе показано удаление селезенки только при уменьшении количества лейкоцитов, эритроцитов и тромбоцитов. В 65-75% у больных отмечается полная эффективность такого метода лечения. При недостаточном результате дополнительно назначают стероиды и химиотерапевтические препараты.
Хотя при болезни Верльгофа (тромбоцитопеническая пурпура, характеризуется разрушением тромбоцитов и значительным снижением их количества в крови) селезенка не увеличена, но при неэффективности консервативного лечения (стероидная терапия, γ-глобулин, плазмаферез) проводят ее удаление. Селезенка при этом заболевании является источником антител и местом разрушения тромбоцитов. После ее удаления у 70-90% больных отмечаются длительные ремиссии.
Сегодня при болезни Ходжкина операция по удалению селезенки выполняется редко вследствие риска развития сепсиса после операции. Чаще всего с лечебной цель назначаются химиотерапия. Также некоторые данные свидетельствуют, что удаление этого органа у больных повышает риск развития других злокачественных заболеваний. Однако, операция показана при локальном поражении органа, выраженной мегалосплении со сдавлением органов и синдроме гиперспленизма. Наличие кист, опухолей или сосудистой патологии селезенки также может потребовать удаления органа, тем не менее пытаются сохранить ткань хотя бы частично, что снижает риск септических осложнений.
Спленомегалия у детей
В пренатальном периоде (с 22 по 38 неделю) селезенка у плода выполняет функцию кроветворения. В девять месяцев образование костный мозг начинает вырабатывать эритроциты и лейкоциты гранулоцитарного ряда, а селезенка производит моноциты и лимфоциты. В связи с этим, у детей раннего возраста может отмечаться лабильность кровеобразующей системы и при неблагоприятных факторах возможно возвращение к эмбриональному кроветворению (селезеночному), что сказывается на размерах этого органа. В 5-15% случаев встречается увеличение селезенки у ребенка без всякого заболевания и рассматривается с повышенной иммунологической реактивностью в этом возрасте.
Наиболее частыми заболеваниями у детей, протекающими с мегалоспленией, являются нарушения иммунного статуса и инфекции. Часто мегалоспления у детей развивается в ответ на цитомегаловирусную, токсоплазмозную, герпесвирусную инфекцию (инфекционный мононуклеоз), врожденную краснуху, а с возрастом — на вирус гепатита В. На первом году жизни причиной увеличения данного органа становятся опухоли брюшной полости и гемолитические анемии, после 7 лет — болезнь Вильсона и онкогематологические заболевания (лейкозы), еще в более старшем возрасте — системные заболевания (ревматоидный артрит, красная волчанка, язвенный колит).
У детей на первом плане выступает инфекционный мононуклеоз (в 90% вызывается вирусом Эпштейн Барр, в 10% — цитомегаловирусом), который сопровождается длительной лихорадкой (от 1 до 4 недель) и лимфаденопатией (увеличение разных групп лимфоузлов). Часто развивается тонзиллит (катаральный или язвенно-некротический) с появлением на миндалинах фибринных пленок. Увеличение селезенки и печени отмечается с 4-5-го дня заболевания и длится до месяца. В некоторых случаях бывает значительная мегаспления при невыраженных других проявлениях. Поскольку в этот период селезенка отличается рыхлостью, противопоказаны любые грубые исследования, травмы, резкие движения, так как возможен разрыв селезенки (иногда он может быть самопроизвольным). У некоторых детей развивается желтуха. В крови обнаруживают измененные лимфоциты (их называют мононуклеары), которые имеют широкую цитоплазму с фиолетовым оттенком и различную форму (круглую и неправильную). Ядра в них так же различной формы (полиморфные). Также мононуклеары называют «вироцитами», что подчеркивает вирусную причину заболевания.
Острая воспалительная мегаспления бывает при брюшном тифе, паратифе, милиарном туберкулезе, а также при вирусных инфекциях – гепатите, краснухе, вирусных пневмониях. Орган при этих заболеваниях увеличивается с первых дней лихорадки. Следует помнить, что она чаще не увеличивается при бактериальных пневмониях, гриппе, пиелитах, скарлатине, холере, кори, нейротропных вирусных инфекциях, шигеллезе и дифтерии. При обнаружении в анализе лейкопении, лимфопении или лимфоцитоза исключают инфекционный мононуклеоз, брюшной тиф и бруцеллез. Каждое из этих заболеваний имеет характерные клинические проявления. Длительная лихорадка у ребенка требует исключения лимфогранулематоза (болезнь Ходжкина) и коллагенозов. Если же длительная лихорадка сочетается с хронической бактериальной инфекцией, у детей исключается септический процесс, а при пороках сердца – инфекционный эндокардит.
При сочетании мегасплении и гепатомегалии нужно думать о портальной гипертензии у детей, которая имеет особенности в этой возрастной группе. В детском возрасте чаще встречается внепеченочная форма гипертензии, связанная в 80% случаев с аномалиями воротной вены — кавернозная трансформация. Также в развитии портальной гипертензии имеет значение тромбоз системы воротной вены, который развивается при тромбофлебите пупочной вены, если она катетеризируется после рождения ребенка. Внутрипеченочная портальная гипертензия у детей связана с врожденными заболевания печени: фетальный гепатит, вирусный гепатит, холангиопатии с поражением желчных ходов различной степени выраженности (от гипоплазии до полной несостоятельности функции).
При этих заболеваниях отмечается выраженный фиброз, который способствует стремительному прогрессированию портальной гипертензии. Признак внепеченочной формы портальной гипертензии — выраженная мегалоспления и симптомы гиперспленизма. При этой форме часто возникает варикозное расширение вен пищевода, которое приводит к периодическим кровотечениям. Между кровотечениями состояние ребенка остается удовлетворительным. Увеличение печени при этой форме не характерно, оно появляется при тромбозе воротной вены из-за развития пупочного сепсиса. У детей асцит отмечается редко. Декомпенсация портальной гипертензии при циррозе бывает у детей старшего возраста, но кровотечения развиваются редко.
Радикальный метод лечения — наложение сосудистых анастомозов. Из-за малого диаметра сосудов у детей оперативное вмешательство сопряжено с трудностями, а также отсутствуют полноценные анатомические образования, на которые можно наложить анастомозы. Поэтому операции проводятся после 7-8 лет. Прогноз после наложения анастомозов на сосуды благоприятный. Детям младшего возраста проводится консервативное лечение.
Если рассматривать редкие заболевания, протекающие с мегаспленией, то следует упомянуть болезнь Лeттepepa-Сиве, отличающуюся высокой летальностью и наблюдается возрасте до 3 лет. Характерна лихорадка, гепатомегалия и мегалоспления, гиперспленизм, поражение легких (формируется «сотовое легкое»), увеличение лимфоузлов, эритрематозные изъязвляющиеся высыпания и костные деструкции.
Болезнь Хенда-Шюллера-Крисчена — медленно прогрессирующее системное заболевание, при котором находят гранулематозные поражения лимфоузлов, костей и внутренних органов. На поздних стадиях заболевание протекает с классической триадой: несахарный диабет, экзофтальм и гранулемы в костях черепа. В 1/3 случаев обнаруживаются кожные поражения — инфильтраты в виде папул крупного размера на груди, в паховых и подмышечных областях.
Диета
Питание больного зависит от основного заболевания.
Профилактика
Проводится профилактика заболеваний и состояний, которые обычно сопровождаются мегаспленией:
Последствия и осложнения
В связи с возможностью разрыва органа больные должны воздерживаться от физической нагрузки и спорта, при котором имеется риск травмы живота, так как при разрыве возникает неконтролируемое кровотечение. Лица с мегаспленией не должны заниматься тяжелым физическим трудом и работой с повышенным травматизмом, им показана умеренная физическая активность. Разрыв чаще отмечается у больных в возрасте, учитывая истончение капсулы и значительное ее увеличение.
Прогноз
Прогноз определяют своевременность диагностики и лечения основного заболевания, а также его тяжесть. При правильной диагностике острые инфекционные заболевания вылечиваются и вместе с этим исчезает мегаспления. При хроническом миелоидном лейкозе, при котором орган достигает огромных размеров, прогноз зависит от возраста, количества бластных элементов и ответа на лечение. В целом лекарственные препараты (Иматиниб), позволяют увеличивать продолжительность жизни больных на много лет при значительном повышении качества ее. Пятилетняя выживаемость при хроническом миелоидном лейкозе при применении иматиниба наблюдается более, чем у 90% больных.
При тромбоцитопенической пурпуре при современном лечнии прогноз для жизни в большинстве случаев благоприятный. Исходами могут быть: выздоровление, ремиссия или хроническое рецидивирующее течение. В редких случаях возможен летальный исход в случае кровоизлияния в головной мозг.
При классической лимфоме Ходжкина считается излечением отсутствие признаков болезни в течение пяти лет после окончания лечения. При применении химиотерапии с лучевой терапией или без нее излечение наступает у 70-80% пациентов. Рецидив по истечению 5 лет происходит редко. К факторам риска рецидива относят: мужской пол, позднюю стадию, возраст старше 45 лет, а также низкий альбумин крови, анемию и лейкоцитоз. Больные, которые не достигли ремиссии после окончания лечения или имели рецидив в первый год, имеют неблагоприятный прогноз.
Список источников
Образование: Окончил Свердловское медицинское училище (1968 ‑ 1971 гг.) по специальности «Фельдшер». Окончил Донецкий медицинский институт (1975 ‑ 1981 гг.) по специальности «Врач эпидемиолог, гигиенист». Проходил аспирантуру в Центральном НИИ эпидемиологии г. Москва (1986 ‑ 1989 гг.). Ученая степень ‑ кандидат медицинских наук (степень присуждена в 1989 году, защита ‑ Центральный НИИ эпидемиологии г. Москва). Пройдены многочисленные курсы повышения квалификации по эпидемиологии и инфекционным заболеваниям.
Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.