Что значит солидный компонент в кисте яичника
Что значит солидный компонент в кисте яичника
а) Дифференциальная диагностика солидного новообразования придатков:
1. Распространенные заболевания:
• Лейомиома
• Внематочная беременность
• Зрелая тератома (дермоидная киста)
2. Менее распространенные заболевания:
• Перекрут придатков
• Метастазы в яичниках
• Фиброма яичника
• Имитирующие солидное новообразование придатков:
о Геморрагическая киста яичника
о Эндометриома
о Удвоенная матка с обструкцией
о Тазовая дистопия почки
о Рак ректосигмоидного отдела
• Первичный рак яичника
о Муцинозная цистаденокарцинома
о Серозная цистаденокарцинома
о Эндометриоидный рак
3. Редкие, но важные заболевания:
• Лимфома яичника
• Тубоовариальный абсцесс
• Рак маточной трубы
• Лютеома беременности
• Аденофиброма
• Фолликулома
• Опухоль Бреннера
• Атипичные опухоли из зародышевых клеток:
о Незрелая тератома
о Дисгерминома
о Хориокарцинома
• Массивный отек яичника и фиброматоз яичника
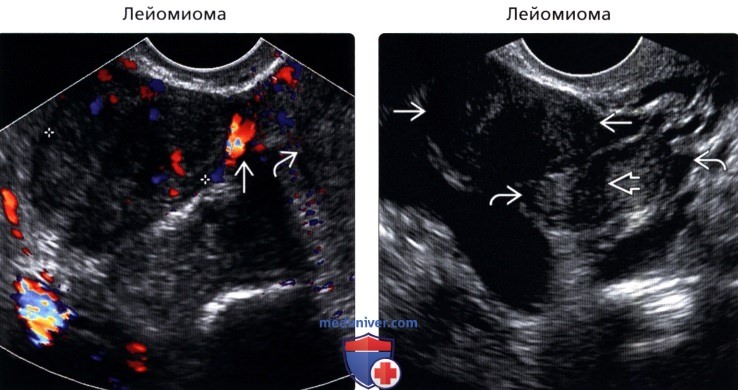
(Правый) На продольном трансвагинальном УЗ срезе у женщины 41 года с миомами в анамнезе визуализируется гипоэхогенное новообразование придатков, прилежащее, но не сращенное с правым яичником. Визуализируется краевое затенение от образования, проходящее через яичник на большом протяжении. 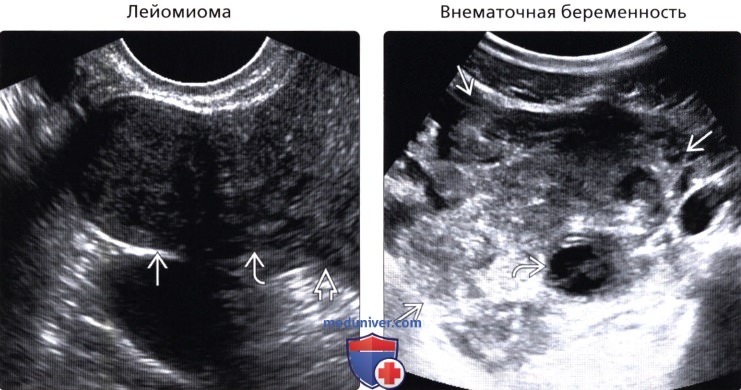
(Правый) На поперечном трансабдоминальном УЗ срезе визуализируется крупное, неоднородное гиперэхогенное новообразование левых придатков, окружающее небольшой кистозный очаг. У беременной пациентки через семь недель после последней менструации вну-триматочное давление отсутствует. Интраоперационно обнаружен крупный тромб, окружающий разрыв маточной трубы в результате трубной беременности. 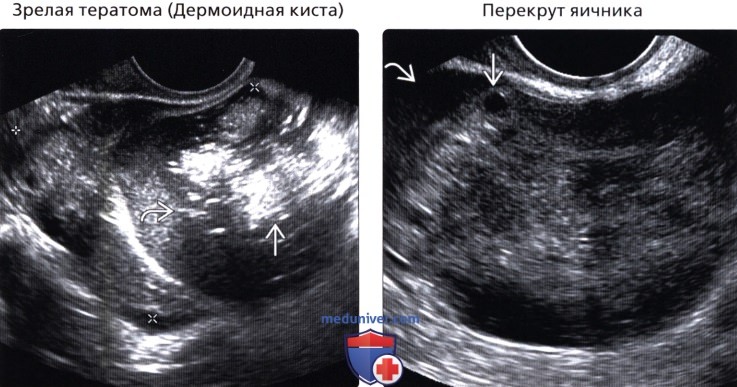
(Правый) На продольном трансвагинальном УЗ срезе у женщины 34 лет с острой болью визуализируется увеличенный до 6 см гетерогенный яичник с периферическими фолликулами. Как и данном случае, нередко встречается свободная гиперэхогенная жидкость.
б) Важная информация:
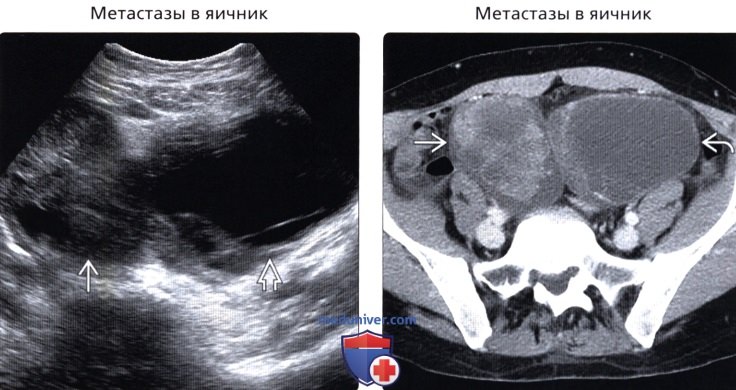
(Правый) На аксиальном КТ срезе с контрастированием у той же пациентки визуализируется накапливающее контраст солидное новообразование правых придатков и смешанное кистозно-солидное новообразование левых придатков. При патологоанатомическом исследовании подтвержден метастатический рак ободочной кишки. Метастазы в яичниках часто двусторонние, крупные и гетерогенные. 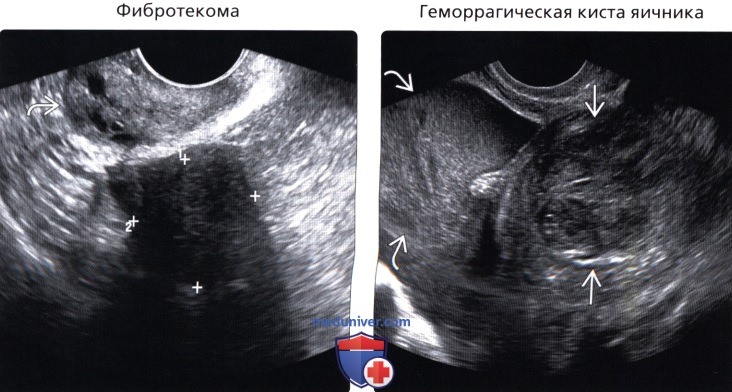
(Правый) На продольном трансвагинальном УЗ срезе у женщины 22 лет с острой тазовой болью визуализируется крупное гетерогенное новообразование придатков. Большой объем свободной гиперэхогенной жидкости в полости таза указывает на разрыв геморрагической кисты. Отсутствие кровотока в центральных отделах при допплерографии позволяет дифференцировать образование от солидной опухоли.
2. Распространенные заболевания:
• Лейомиома:
о Может быть субсерозной, экзофитной, на ножке
о Яичники визуализируются отдельно от опухоли
о Для подтверждения надавливайте датчиком с целью отведения яичника
о Фиброзный внешний вид с краевым затенением
о Визуализируется кровоток, соединяющий опухоль с маткой
о В сомнительных случаях МРТ позволяет определить этиологию (лейомиома или фиброзная опухоль яичников)
о Может расти/дегенерировать в период беременности вследствие гормональной стимуляции:
— Вызывает боль
— Проявляется растущим пальпируемым образованием придатков
• Внематочная беременность:
о Всегда следует подозревать у женщины в пременопаузальном периоде с тазовой болью и новообразованием придатков
о Как правило-мелкое округлое новообразование придатков (трубное кольцо) без связи с яичником:
— Отсутствие внутриматочной беременности
— Гиперваскулярный ободок при цветовой допплерографии:
Не следует путать с усиленным кровотоком вокруг желтого тела
о В редких случаях может визуализироваться желточный мешок или зародышевый бугорок
о При разрыве придатков, прилежащий тромб может имитировать крупное солидное новообразование придатков:
— Яичниковая и трубная беременность могут не визуализироваться отдельно от тромба
3. Менее распространенные заболевания:
• Перекрут яичника:
о Одностороннее образование у пациентки с острой болью на стороне поражения
о Увеличенный яичник
о Множественные, мелкие, периферические фолликулы или новообразование, служащие осью вращения
о Поток крови на пораженной стороне может отсутствовать, однако не во всех случаях при перекруте имеются нарушения кровотока
• Фиброма яичника:
о Обычно наблюдается у женщин 40-60 лет
о Андроген-секретирующие опухоли могут вызывать гирсутизм и аменорею
о Эстроген-секретирующие опухоли могут вызывать утолщение эндометрия
• Имитирующие солидное новообразование придатков:
о Геморрагическая киста яичника:
— При остром развитии может имитировать солидную опухоль
— Ключом к диагностике служит усиление сигнала и отсутствие кровотока в новообразовании
— Часто требуется краткосрочное динамическое наблюдение, при котором будет визуализироваться быстрое изменение внешнего вида геморрагического содержимого
о Эндометриома:
— Может быть гиперэхогенной и имитировать солидную опухоль, особенно при высокой чувствительности
— Цветовой поток при допплерографии должен визуализироваться только в стенках
о Удвоенная матка с обструкцией:
— Ищите отклонение матки/полоску эндометрия в сторону от обтурированного рога
— Ищите удвоение шейки матки
о Тазовая дистопия почки:
— Характерная форма, кортикомедуллярная дифференциация, чашечно-лоханочная система и пустая почечная ямка на той же стороне
4. Редкие заболевания:
• Лимфома яичника:
о В большинстве случаев поражение яичников встречается у пациенток с системным заболеванием
о Первичная лимфома яичников встречается редко
о Однородные, двусторонние, солидные опухоли, не сопровождающиеся асцитом
• Тубоовариальный абсцесс:
о Пациентки с болями в области таза, выделениями из влагалища, лейкоцитозом
• Рак маточной трубы:
о Может сопровождаться гидросальпинксом
о Визуализируется между маткой и яичником
о Маточная труба может быть расширенной и содержать тубулярное солидное образование
о Часто на поздних стадиях и неотличим от первичного рака яичников
• Лютеома беременности:
о Солидное, неопухолевое образование яичников, развивающееся во время беременности
о Повышение уровня андрогенов
о Регрессирует после родов
• Аденофиброма:
о Фиброзная опухоль с затенением
• Фолликулома:
о В зависимости от возраста пациентки проявляется кровотечениями в постменопаузе и преждевременным половым созреванием, обусловленными секрецией эстрогенов
• Опухоль Бреннера:
о Почти всегда доброкачественная
о Может иметь кальцинаты
• Массивный отек яичника и фиброматоз:
о МОЯ: Опухолевидное увеличение яичников на фоне отека
о ФЯ: Опухолевидное увеличение яичников вследствие фиброматозного роста их стромы
5. Альтернативный дифференциальный диагноз:
• Возраст пациентов и менструальный статус упрощают дифференциальную диагностику:
о До полового созревания:
— Фолликулома
— Опухоль из зародышевых клеток
— Незрелая тератома яичника
о Репродуктивный возраст:
— Субсерозная лейомиома
— Дермоидная киста (зрелая тератома)
— Первичный рак яичника
— Фиброма яичника
о Постменопаузальный:
— Фиброма яичника
— Первичный рак яичника
— Метастазы в яичниках
— Лейомиома
Редактор: Искандер Милевски. Дата публикации: 15.12.2019
Кисты и кистомы яичников
Многим женщинам хотя бы раз в жизни приходилось наблюдаться или лечиться по поводу кисты яичника. Но, к сожалению, как и сами женщины, так порой и врачи-гинекологи, наблюдающие их, недооценивают это заболевание. Бытует мнение, что если ничего не болит, то не нужно ничего лечить, а кисты яичников, как правило «не болят». Исключение могут составлять эндометриоидные кисты яичников, которые, проявляясь болевым синдромом, чаще всего заставляют пациенток пройти ультразвуковое исследование.
Некоторые женщины могут годами наблюдать за ростом кисты, забывая или не зная, к каким последствиям может привести их беспечность. Но ведь ультразвуковое исследование не является методом лечения и 100% диагностики!
Даже если не случится разрыва, нагноения, перекрута кисты или других острых ситуаций, связанных с этим заболеванием и требующих экстренного оперативного вмешательства, то чем дольше существует киста, тем выше риск её озлокачествления. К тому же не нужно забывать, что когда киста растет, она как бы «съедает» ткань яичника, а значит, чем позднее её удалят, тем меньше останется здоровой ткани яичника, способной к фолликулогенезу и выработке гормонов (что важно для женщин репродуктивного возраста).
В данном разделе Вы сможете ознакомиться со следующими данными:
Что же такое киста яичника?
Как правило, под термином «киста яичника» подразумевается образование в яичнике, имеющее капсулу и содержимое.
Жидкость в кисте может быть весьма разнообразной: как очень водянистой, так и плотной, вязкой. В яичниках развиваются опухоли самого различного происхождения и строения, в этом отношении яичники занимают среди других органов человека одно из первых мест.
Распространенность кист яичников
По данным различных авторов частота встречаемости опухолей яичников из всех гинекологических заболеваний составляет от 8 до 19%.
Иностранные исследователи утверждают, что более 80% женщин репродуктивного периода имели в анамнезе кисту яичника хотя бы один раз. При этом только у 1/4 из них наблюдались какие-либо клинические проявления.
У женщин в постменопаузе, частота встречаемости опухолевых образований яичника колеблется от 3 до 18 %, но именно в этом возрасте им нужно уделять особое внимание из-за высокого риска озлокачествления.
Виды опухолевых образований яичников
К опухолям яичников – кистомам относятся в основном:
Классификация Всемирной Организации Здравоохранения достаточно сложна и основана на определении гистологической структуры опухоли.
Из наиболее часто встречающихся можно привести следующие:
Следует особо отметить, что «эндометриоидная киста яичника» является следствием основного заболевания под названием «Эндометриоз». Это обязательно надо учитывать при назначении послеоперационного лечения.
К опухолевидным образованиям относятся в основном:
Отдельно нужно выделить такой термин как «функциональные кисты яичников» – это кисты, которые образуются в процессе нормального менструального цикла. К ним относятся фолликулярные кисты и кисты желтого тела. Как правило, эти кисты подвергаются обратному развитию. Однако, если эти образования продолжают расти и не исчезают в течение 3 месяцев, требуется оперативное вмешательство для подтверждения диагноза.
В случае обнаружения кисты при ультразвуковом исследовании никто до конца не может быть 100% уверен в диагнозе. Необходимо, прежде всего, наблюдение, но при длительном существовании кисты или при наличии данных о том, что эта киста не является функциональной, по международным стандартам требуется проведение оперативного вмешательства с последующим гистологическим исследование операционного материала.
Кисты яичников в постменопаузальном периоде
Данные эпидемиологических и клинических исследований позволили определить контингент женщин, у которых риск развития рак яичника существенно выше, чем в популяции.
В настоящее время, по мнению ряда иностранных авторов, не все кисты яичников в постменопаузе требуют оперативного лечения.
Существуют данные о том, что до 70 % кист в этом возрасте спонтанно разрешаются, а риск озлокачествления однокамерной кисты менее 10 см, при отсутствии пристеночных разрастаний и наличия тонкой капсулы по данным ультразвукового исследования органов малого таза составляет менее 1%.
Но до сих пор этот вопрос остается нерешенным. Самым важным является хотя бы примерное определение природы кисты до операции, поскольку и объем оперативного лечения, и дальнейшая тактика определяются доброкачественностью или злокачественностью кисты яичника.
Продолжаются исследования, посвященные оценке критериев риска озлокачествления кист яичников, которые могут быть использованы до операции с целью определения правильной хирургической тактики. Однако до настоящего времени золотым стандартом диагностики характера кисты яичника остается гистологическое исследование.
Только подробное послеоперационное исследование ткани капсулы и содержимого кисты яичника позволяет 100% поставить диагноз.
Одним из вариантов критериев предоперационной диагностики, является определение индекса малигнизации кисты яичника ( RMI 1 – Relative Malignancy Index), разработанного доктором Jacobs и коллегами в 1990 г., на основе бальной оценки ряда признаков:
Формула для расчета индекса малигнизации кист яичников выглядит следующим образом:
то есть индекс определяется путем умножения баллов выделенных показателей.
При цифре индекса более 200, можно подозревать злокачественность кисты яичника.
Чувствительность индекса малигинизации составляет 87%, специфичность – 97%, что обосновывает его использование в практике врача.
Врачи большинства стран используют индекс малигнизации не только для решения вопроса о тактике ведения пациентки с кистой яичника, но и для определения объема и доступа операции (лапароскопического или лапаротомического).
В последние годы появилась также возможность измерять показатели нового онкомаркера в сыворотке крови (HE4) и на основании возраста пациентки (до менопаузы или после), сочетания цифр НЕ4 и СА-125 уточнять доброкачественность кисты яичника. НЕ4 (4-й протеин придатков яичка человека) является одним из наиболее информативных онкомаркеров и должен быть включен в программу предоперационного обследования пациенток с кистами яичников.
Алгоритм ROMA (Risk of Ovarian Malignancy Algorithm) учитывает показатели 2-х онкомаркеров СА-125 и НЕ4, а также возрастной период женщины.
Для женщин в пременопаузе:
Кисты яичников во время беременности
Нередко кисту яичника впервые диагностируют во время беременности (по литературным данным, у 2% женщин). Но в большинстве случаев они являются функциональными кистами менее 6 см в диаметре, которые самостоятельно разрешаются во втором триместре.
Беременность – это особое состояние, и тактика ведения беременных с кистами яичников учитывает, с одной стороны, влияние лечение на состояние здоровья матери, а с другой, учитываются риски неблагоприятного влияния на плод.
Учеными разработаны стандарты, определяющие, когда необходимо оперативное лечение, а когда возможно обойтись только динамическим наблюдением.
В случае диагностирования кист яичников у беременной женщины, показаниями к оперативному лечению являются:
Предпочтительным является проведение операции лапароскопическим доступом, поскольку доказано, что лапароскопия является более безопасным и щадящим методом оперативного вмешательства в любом триместре беременности.
Безусловно, проведение даже этого высокотехнологичного метода диагностики и лечения во время беременности имеет свои особенности:
Таким образом, операция у беременных с кистами яичников является сложной и требует определенной подготовки не только хирурга, но и всего персонала, и должно проводиться в высококвалифицированных профильных учреждениях.
Осложнения кист яичников
Кисты яичников могут длительное время себя не проявлять. Однако, к сожалению, самым угрожающим может быть не только перерождение их в злокачественные опухоли.
К экстренным ситуациям могут привести и доброкачественные кисты яичников, в т.ч. и функциональные.
К осложнениям кист яичников относятся:
Разрыв кисты яичника – это острое гинекологическое заболевание, которое требует экстренной хирургической помощи.
В практике чаще всего встречается разрыв кисты желтого тела (так называемая «апоплексия яичника»), либо перфорация эндометриоидной кисты яичника. Такие осложнения сопровождаются выраженным болевым синдромом, а также кровотечением, которое может являться жизнеугрожающим.
Чем быстрее выполняется хирургическое вмешательство, тем лучше для пациентки. И в этом случае бдительными должны быть как врачи, так и сами больные. При определенных условиях и отсутствии геморрагического шока возможно проведение лапароскопии и сохранение яичника. Особенно важным это является у женщин репродуктивного возраста.
Перекрут кисты яичника или яичника – это также острое гинекологическое заболевание, и фактор времени между началом заболевания и оперативным вмешательством приобретает самую важную роль.
Это связано с тем, что при перекруте яичника или кисты яичника сразу нарушается кровоснабжение в яичнике: чем дольше яичник находится без соответствующего питания, тем меньше шансов его сохранить.
Чаще всего перекручиваются параовариальные кисты яичника, поскольку они растут на «ножке», которая при определенных условиях может перекрутиться. Возможен также перекрут яичника (или придатков матки) при наличии в нем дермоидной кисты. Яичники с эндометриоидными кистами перекручиваются довольно редко, поскольку, как правило, спаяны из-за эндометриоза с окружающими тканями и фиксированы. При дермоидных кистах яичника спаечный процесс, как правило, менее выражен, кисты подобной природы являются как бы «тяжелыми», поскольку их содержимое (зубы, хрящи, волосы) имеют определенный вес (выше, чем жидкость), что приводит к возникновению условий, способствующих перекруту.
Операции при перекруте кист яичников или яичников требуют определенного подхода. Их также можно выполнить лапароскопическим доступом.
Особенности проведения лапароскопии заключаются в следующем:
При перекруте параовариальных кист яичника их удаляют с последующим гистологическим исследованием.
Таким образом, кисты яичников являются крайне сложной для диагностики и лечения патологией. Тактика лечения определяется многими факторами (возрастом, данными дооперационной диагностики, гистологическим заключением). При возникновении осложнений показано экстренное вмешательство, чем раньше, тем лучше. Тщательное обследование пациенток в соответствии со стандартами, своевременное оперативное лечение в адекватном объеме, позволяют избежать осложнений, улучшить качество жизни, выполнить операцию лапароскопическим доступом и не допустить малигнизацию. При этом бдительными должны быть как пациентки с кистами яичников, так и наблюдающие их врачи-гинекологи.
Опухоль яичника
Анатомическое и гистологическое строение яичников обусловливает морфологическое многообразие опухолей. Размеры и масса яичников зависят от объема и количества содержащихся фолликулов и в норме составляют от 3,0×1,5 х 0,6 до 5,0×3,0x1,5 см и соответственно 5-8 г.
Важнейшей структурно-функциональной частью яичника является фолликулярный аппарат. Фолликулы имеют соединительнотканную оболочку (теку), состоящую из текаинтерна и текаэкстер-на. Внутри фолликул выстлан фолликулярным эпителием, из которого формируются зернистая и гранулезная оболочки. Последняя связана с созреванием яйцеклетки. Вместе с тека-тканью она участвует в выработке эстрогенных гормонов. Межуточная ткань коркового слоя содержит хилюсные клетки, выделяющие андрогены. Мозговой слой богато снабжен кровеносными сосудами и нервами. В течение всей жизни женщины происходят возрастные изменения яичников. В пожилом возрасте прекращается образование граафовых пузырьков, не развиваются желтые тела, уменьшается тека-ткань, наступают фиброз и диффузный склероз яичников.
Масса яичника с такими изменениями обычно не превышает 2 г. Фолликулы исчезают не сразу, лишь через 4-5 лет после прекращения менструаций.
Что провоцирует Опухоли и опухолевидные образования яичников:
Гистогенез опухолей яичников, в том числе доброкачественных, до конца не изучен, чем и объясняются разногласия о происхождении той или иной опухоли. Опухоли яичников имеют очень разнообразные клинико-морфологические проявления.
Определенную роль в развитии опухолей яичников играет возраст женщины. Большинство опухолей яичников развиваются в возрасте от 31 до 60 лет, чаще старше 40 лет, 50% составляют пациентки в постменопаузальном периоде. Рост опухоли начинается задолго до ее обнаружения. Каждая 3-я больная наблюдается по поводу объемного образования в придатках матки от нескольких месяцев до 4-5 лет и безуспешно лечится от предполагаемого воспаления придатков матки. Перенесенные заболевания, преморбидный фон имеют большое значение в связи с нарушением рефлекторных взаимоотношений в системе гипоталамус-гипофиз-яичник.
Факторы риска по возникновению опухолей яичников определяют пути профилактики этого заболевания.
Факторы риска опухолей яичников: раннее или позднее менархе, позднее (после 50 лет) наступление менопаузы, нарушения менструального цикла. С риском возникновения опухолей яичников связаны и сниженная репродуктивная функция женщины, бесплодие, невынашивание. Хронические воспалительные заболевания придатков матки могут формировать преморбидный фон опухолевого процесса.
В последние годы изучают роль эпидемиологических и генетических факторов в этиологии опухолей яичников. Определенное значение имеют окружающая среда, питание, привычки, обычаи.
Среди эпителиальных новообразований яичников, которые составляют 90% всех опухолей яичников, серозные опухоли встречаются у 70% больных.
Серозные новообразования подразделяются на простые серозные (гладкостенные) и сосочковые (папиллярные).
Микроскопически определяется хорошо дифференцированный эпителий трубного типа, который может становиться индифферентным, уплощенно-кубическим в растянутых содержимым образованиях. Эпителий на отдельных участках может терять реснички, а местами даже отсутствовать, иногда эпителий подвергается атрофии и слущиванию. В подобных ситуациях морфологически гладкостенные серозные цистаденомы трудно отличить от функциональных кист. По внешнему виду такая цистаденома напоминает кисту и называется серозной. Макроскопически поверхность опухоли гладкая, опухоль располагается сбоку от матки или в заднем своде. Чаще опухоль односторонняя, однокамерная, овоидной формы, тугоэластической консистенции. Цистаденома не достигает больших размеров, подвижная, безболезненная. Обычно содержимое опухоли представлено прозрачной серозной жидкостью соломенного цвета. Цистаденома переходит в рак крайне редко.
Это одно- или многокамерное кистозное новообразование, на внутренней поверхности имеются единичные или многочисленные плотные сосочковые вегетации на широком основании, белесоватого цвета.
Структурную основу сосочков составляет мелкоклеточная фиброзная ткань с малым количеством эпителиальных клеток, нередко с признаками гиалиноза. Покровный эпителий сходен с эпителием гладкостенных цилиоэпителиальных цистаденом. Грубые сосочки являются важным диагностическим признаком, так как подобные структуры встречаются в серозных цистаденомах и никогда не отмечаются в неопухолевых кистах яичников. Грубососочковые папиллярные разрастания с большой долей вероятности позволяют исключить возможность злокачественного опухолевого роста уже при внешнем осмотре операционного материала. Дегенеративные изменения стенки могут сочетаться с появлением слоистых петрификатов (псаммозных телец).
Папиллярная серозная цистаденома имеет наибольшее клиническое значение в связи с выраженным злокачественным потенциалом и высокой частотой развития рака. Частота малигнизации может достигать 50%.
В отличие от грубососочковой, папиллярная серозная цистаденома включает в себя сосочки мягкой консистенции, нередко сливающиеся между собой и располагающиеся неравномерно на стенках отдельных камер. Сосочки могут формировать крупные узлы, инвертирующие опухоли. Множественные сосочки могут заполнить всю капсулу опухоли, иногда прорастают через капсулу на наружную поверхность. Опухоль приобретает вид «цветной капусты», вызывая подозрение на злокачественный рост.
Папиллярные цистаденомы могут распространяться на большом протяжении, диссеминировать по брюшине, приводить к асциту, чаще при двусторонней локализации опухоли. Возникновение асцита связано с разрастанием сосочков по поверхности опухоли и по брюшине и вследствие нарушения резорбтивной способности брюшины маточно-прямокишечного пространства. Эвертирующие папиллярные цистаденомы, гораздо чаще бывают двусторонними и течение заболевания более тяжелое. При этой форме в 2 раза чаще встречается асцит. Все это позволяет считать эвертирующую папиллярную опухоль в клиническом отношении более тяжелой, чем инвертирующую.
Опухоль ограниченно подвижна, имеет короткую ножку или растет внутрисвязочно.
Серозная аденофиброма (цистаденофиброма) встречается относительно редко, часто односторонняя, округлой или овоидной формы, диаметром до 10 см, плотной консистенции. На разрезе ткань узла серовато-белого цвета, плотная, волокнистого строения с мелкими полостями. Возможны грубососочковые разрастания. При микроскопическом исследовании эпителиальная выстилка железистых структур практически не отличается от выстилки других цилиоэпителиальных новообразований.
Муцинозная цистаденома (псевдомуцинозная цистаденома) занимает по частоте второе место после цилиоэпителиальных опухолей и составляет 1/3 доброкачественных новообразований яичника. Это доброкачественная эпителиальная опухоль яичника.
Прежний термин «псевдомуцинозная опухоль» заменен синонимом «муцинозная цистаденома». Опухоль выявляется во все периоды жизни, чаще в постменопаузальном периоде. Опухоль покрыта низким кубическим эпителием. Подлежащая строма в стенке муцинозных цистаденом образована фиброзной тканью различной клеточной плотности, внутренняя поверхность выстлана высоким призматическим эпителием со светлой цитоплазмой, что в целом очень сходно с эпителием цервикальных желез.
Муцинозные цистаденомы почти всегда многокамерные. Камеры выполнены желеобразным содержимым, представляющим собой муцин в виде мелких капелек, слизь содержит гликопротеиды и гетерогликаны. Истинным муцинозным цистаденомам не свойственны папиллярные структуры. Размеры муцинозной цистадено-мы обычно значительные, встречаются и гигантские, диаметром 30-50 см. Наружная и внутренняя поверхности стенок гладкие. Стенки большой опухоли истончены и даже могут просвечивать от значительного растяжения. Содержимое камер слизистое или желеобразное, желтоватого, реже бурого цвета, геморрагическое.
Пограничная муцинозная цистаденома потенциально злокачественная.
Муцинозные опухоли этого типа имеют форму кист и по внешнему виду не имеют существенных отличий от простых цистаденом. Пограничные муцинозные цистаденомы представляют собой большие многокамерные образования с гладкой внутренней поверхностью и очагово-уплощенной капсулой. Эпителий, выстилающий пограничные цистаденомы, характеризуется полиморфизмом и гиперхроматозом, а также повышенной митотической активностью ядер. Пограничная муцинозная цистаденома отличается от муцинозного рака отсутствием инвазии опухолевого эпителия.
Псевдомиксома яичника и брюшины. Это редкая разновидность муцинозной опухоли, происходящая из муцинозных цистаденом, цистаденокарцином, а также из дивертикулов червеобразного отростка. Развитие псевдомиксомы связано либо с разрывом стенки му-цинозной опухоли яичника, либо с прорастанием и пропитыванием всей толщи стенки камеры опухоли без видимого разрыва. В большинстве случаев заболевание наблюдается у женщин старше 50 лет. Характерных симптомов нет, до операции заболевание почти не диагностируется. По сути говорить о хчокачественном или доброкачественном варианте псевдомиксом не следует, так как они всегда вторичны (инфильтративного или имплантационного генеза).
Опухоль Бреннера (фиброэпителиома, мукоидная фиброэпителиома) впервые описана в 1907 г. Францем Бреннером. Представляет собой фиброэпителиальную опухоль, состоящую из стромы яичника.
Последнее время все более обосновывается происхождение опухоли из покровного целомического эпителия яичника и из хилюса. В области ворот они возникают соответственно месту расположения сети и эпоофорона. Доброкачественная опухоль Бреннера составляет около 2% всех опухолей яичника. Встречается как в раннем детском возрасте, так и в возрасте старше 50 лет. Опухоль имеет солидное строение в виде плотного узла, поверхность разреза серовато-белая с мелкими кистами.
Микроскопическая картина опухоли Бреннера представлена эпителиальными гнездами, окруженными тяжами веретенообразных клеток. Клеточный атипизм и митозы отсутствуют. Опухоль Бреннера нередко сочетается с другими опухолями яичника, особенно муцинозными цистаденомами и кистозными тератомами.
Эпителиальные компоненты имеют тенденцию к метапластическим изменениям. Не исключается возможность развития пролиферативных форм опухоли Бреннера.
Величина опухоли от микроскопической до размеров головы взрослого человека. Опухоль односторонняя, чаще левосторонняя, округлой или овальной формы, с гладкой наружной поверхностью. Капсула обычно отсутствует. Опухоль по внешнему виду и консистенции нередко напоминает фиброму яичника.
В основном опухоль доброкачественная и обнаруживается случайно на операции.
Не исключено развитие пролиферативных форм опухоли Бреннера, которые могут стать переходным этапом к малигнизации.
Пролиферирующая опухоль Бреннера (пограничная опухоль Бреннера) встречается исключительно редко, имеет кистозное строение с папилломатозными структурами. Макроскопически могут быть как кистозные, так и кистозно-солидные структуры. На разрезе кистозная часть опухоли представлена множественными камерами с жидким или слизистым содержимым. Внутренняя поверхность может быть гладкой или с тканью, напоминающей сосочковые разрастания, местами рыхлой.
Смешанные эпителиальные опухоли могут быть доброкачественными, пограничными и злокачественными. Смешанные эпителиальные опухоли составляют около 10% всех эпителиальных опухолей яичника. Преобладают двухкомпонентные формы, значительно реже определяются трехкомпонентные. Большинство смешанных опухолей имеют сочетание серозных и муцинозных эпителиальных структур.
Макроскопическая картина смешанных опухолей определяется преобладающими опухолевыми компонентами. Смешанные опухоли представляют собой многокамерные образования с различным содержимым. Встречаются серозное, муцинозное содержимое, реже участки солидного строения, иногда напоминающие фиброму или сосочковые разрастания.
Симптомы Опухолей и опухолевидных образований яичников:
Доброкачественные опухоли яичников независимо от строения в клинических проявлениях имеют много сходных черт. Опухоли яичников чаще возникают бессимптомно у женщин старше 40-45 лет. Специфически достоверных клинических симптомов какой-либо опухоли не существует. Однако при более тщательном распросе пациентки можно выявить тупые, ноющие боли различной выраженности внизу живота, в поясничной и паховых областях.
Боли нередко иррадиируют в нижние конечности и пояснично-крестцовую область, могут сопровождаться дизурическими явлениями, обусловленными, по-видимому, давлением опухоли на мочевой пузырь, увеличением живота. Приступообразные или острые боли обусловлены перекрутом ножки опухоли (частичным или полным) или перфорацией капсулы опухоли. Как правило, боли не связаны с менструальным циклом. Они возникают вследствие раздражения и воспаления серозных покровов, спазма гладкой мускулатуры полых органов, раздражения нервных окончаний и сплетений сосудистой системы органов малого таза, а также из-за натяжения капсулы опухоли, нарушения кровоснабжения стенки опухоли. Болевые ощущения зависят от индивидуальных особенностей ЦНС.
При папиллярных серозных цистаденомах боли возникают раньше, чем при других формах опухолей яичников. По-видимому, это обусловлено анатомическими особенностями папиллярных опухолей яичника (интралигаментарное расположение, двусторонний процесс, папиллярные разрастания и спаечный процесс в малом тазу).
При папиллярных цистаденомах, чаше двусторонних, возможен асцит. Возникновение асцита связано с разрастанием сосочков по поверхности опухоли и по брюшине и вследствие нарушения резорбтивной способности брюшины маточно-ирямокишечного пространства. При эвертирующих папиллярных серозных цистаденомах (расположение сосочков по наружной поверхности капсулы) течение заболевания более тяжелое, гораздо чаще встречается двустороннее поражение яичников. При этой форме в 2 раза чаще развивается асцит. Все это позволяет считать эвертирующую папиллярную опухоль в клиническом отношении более тяжелой, чем инвертирующую (расположение сосочков по внутренней поверхности капсулы). Самым серьезным осложнением папиллярной ци-стаденомы остается малигнизация.
Второй по частоте жалобой является нарушение менструального цикла. Нарушение менструальной функции возможно с момента менархе или возникает позднее.
Клиника смешанных эпителиальных опухолей не имеет существенных отличий от однокомпонентных эпителиальных опухолей.
Диагностика Опухолей и опухолевидных образований яичников:
Несмотря на технический прогресс, диагностическое мышление на основе клинического обследования не утратило важности. Установление диагноза начинается с выяснения жалоб, сбора анамнеза и бимануального гинекологического и ректовагинального исследований. При двуручном гинекологическом исследовании можно выявить опухоль и определить ее величину, консистенцию, подвижность, чувствительность, расположение по отношению к органам малого таза, характер поверхности опухоли. Можно выявить лишь опухоль, достигшую определенных размеров, когда она увеличивает объем яичника. При малых размерах опухоли и/или при гигантских опухолях и нетипичном расположении образования бимануальное исследование малоинформативно. Особенно трудно диагностировать опухоли яичников у тучных женщин и у пациенток со спаечным процессом в брюшной полости после лапаротомий. Не всегда по данным пальпации можно судить о характере опухолевого процесса. Бимануальное исследование дает лишь общее представление о патологическом образовании в малом тазу. Исключению злокачественности помогает ректовагинальное исследование, при котором можно определить отсугствие «шипов» в заднем своде, нависание сводов при асците, прорастание слизистой прямой кишки.
При двуручном влагалищно-абдоминальном исследовании у пациенток с простой серозной цистаденомой в области придатков матки определяется объемное образование кзади или сбоку от матки, округлой, чаще овоидной формы, тугоэластической консистенции, с гладкой поверхностью, диаметром от 5 до 15 см, безболезненное, подвижное при пальпации.
Папиллярные цистаденомы чаще бывают двусторонними, располагаются сбоку или кзади от матки, с гладкой и/или с неровной (бугристой) поверхностью, округлой или овоидной формы, туго-эластической консистенции, подвижные или ограниченно подвижные, чувствительные или безболезненные при пальпации. Диаметр новообразований колеблется от 7 до 15 см.
При двуручном влагалищно-абдоминальном исследовании у пациенток с верифицированным диагнозом опухоли Бреннера сбоку и кзади от матки определяется объемное образование овоидной или, чаще, округлой формы, плотной консистенции, с гладкой поверхностью, диаметром 5-7 см, подвижное, безболезненное. Опухоль Бреннера нередко напоминает субсерозную миому матки.
Одно из ведущих мест среди методов диагностики опухолей малого таза занимает УЗИ благодаря относительной простоте, доступности, неинвазивности и высокой информативности.
Эхографически гладкостенная серозная цистаденома имеет диаметр 6-8 см, округлую форму, толщина капсулы обычно 0,1-0,2 см. Внутренняя поверхность стенки опухоли гладкая, содержимое цистаденом однородное и анэхогенное, могут визуализироваться перегородки, чаще единичные. Иногда определяется мелкодисперсная взвесь, легко смещаемая при перкуссии образования. Опухоль располагается обычно кзади и сбоку от матки.
Папиллярные серозные цистаденомы имеют неравномерно расположенные на внутренней поверхности капсулы сосочковые разрастания в виде пристеночных структур различной величины и повышенной эхогенности. Множественные очень мелкие папиллы придают стенке шероховатость или губчатость. Иногда в сосочках откладывается известь, которая имеет повышенную эхогенность на сканограммах. В некоторых опухолях папиллярные разрастания выполняют всю полость, создавая видимость солидного участка. Папиллы могут прорастать на наружную поверхность опухоли. Толщина капсулы папиллярной серозной цистаденомы составляет 0,2-0,3 см.
Папиллярные серозные цистаденомы определяются как двусторонние округлые, реже овальные образования диаметром 7-12 см, однокамерные и/или двухкамерные. Они располагаются сбоку или кзади от матки, иногда визуализируются тонкие линейные перегородки.
Муцинозная цистаденома имеет множественные перегородки толщиной 2-3 мм, часто на отдельных участках кистозных полостей. Взвесь визуализируется только в относительно больших образованиях. Муцинозная цистаденома чаше большая, диаметром до 30 см, почти всегда многокамерная, располагается в основном сбоку и сзади от матки, округлой или овоидной формы. В полости мелкодисперсная несмещаемая взвесь средней или высокой эхогенности. Содержимое некоторых камер может быть однородным.
Опухоль Бреннера, смешанные, недифференцированные опухоли дают неспецифическое изображение в виде образований неоднородного солидного или кистозно-солидного строения.
Цветовое допплеровское картирование (ЦДК) помогает более точно дифференцировать доброкачественные и злокачественные опухоли яичников. По кривым скоростей кровотока в яичниковой артерии, индексу пульсации и индексу резистентности можно заподозрить малигнизацию опухоли, особенно на ранних стадиях, поскольку злокачественные опухоли имеют активную васкуляризацию, а отсутствие зон васкуляризации более типично для доброкачественных новообразований.
При цветовой допплерографии доброкачественным эпителиальным опухолям яичников свойственна умеренная васкуляриза-ция в капсуле, перегородках и эхогенных включениях. Индекс резистентности не превышает 0,4.
В последние время для диагностики опухолей яичников используют рентгеновскую компьютерную томографию (РКТ) и магнитно-резонансную томографию (МРТ).
Эндоскопические методы исследования (лапароскопия) широко используют для диагностики и лечения опухолей яичников. Хотя лапароскопия не всегда позволяет определить внутреннюю структуру и характер образования, с ее помощью можно диагностировать небольшие опухоли яичника, не приводящие к объемной трансформации яичников, «непальпируемые яичники».
Эндоскопическая картина простой серозной цистаденомы отражает объемное образование округлой или овоидной формы с гладкой блестящей поверхностью белесоватого цвета диаметром от 5 до 10 см. Простая серозная цистаденома нередко напоминает фолликулярную кисту, но в отличие от ретенционного образования имеет цвет от белесовато-серого до голубоватого, что, по-видимому, обусловлено неравномерной толщиной капсулы. На поверхности капсулы определяется сосудистый рисунок. Содержимое серозной цистаденомы прозрачное, с желтоватым оттенком.
Папиллярная цистаденома на операции определяется как опухоль овоидной или округлой формы с плотной непрозрачной белесоватой капсулой. На наружной поверхности папиллярной цистаденомы есть сосочковые разрастания. Сосочки могут быть единичными в виде «бляшек», выступающих над поверхностью, или в виде скоплений и располагаться в различных отделах яичника. При выраженной диссеминации сосочковых разрастаний опухоль напоминает «цветную капусту». В связи с этим необходимо осматривать всю капсулу. Папиллярная цистаденома может быть двусторонней, в запущенных случаях сопровождается асцитом. Возможны интралигаментарное расположение и распространение сосочков по брюшине. Содержимое папиллярной цистаденомы бывает прозрачным, иногда приобретает бурый или грязновато-желтый цвет.
Эндоскопическая картина муцинозной цистаденомы чаше характеризуется большой величиной. Поверхность муцинозной цистаденомы неровная, структура многокамерная. Видны границы между камерами. Опухоль неправильной формы, с плотной непрозрачной капсулой, белесоватого цвета, иногда с синюшным оттенком. На капсуле хорошо видны яркие, ветвящиеся, неравномерно утолщенные крупные сосуды. Внутренняя поверхность опухоли гладкая, содержимое желеобразное (псевдомуцин).
Лапароскопическая интраоперационная диагностика опухолей яичников имеет большую ценность. Точность лапароскопической диагностики опухолей составляет 96,5%. Применение лапароскопического доступа не показано у пациенток с яичниковыми образованиями, поэтому необходимо исключить злокачественный процесс до операции. При выявлении злокачественного роста при лапароскопии целесообразно перейти к лапаротомии. При лапароскопическом удалении цистаденомы со злокачественным перерождением возможны нарушение целостности капсулы опухоли и обсеменение брюшины, также могут возникать сложности при оментэктомии (удалении сальника).
При двухстороннем поражении яичников для исключения метастатической опухоли (Крукенберга) следует проводить рентгенологическое исследование желудочно-кишечного тракта, при необходимости применять эндоскопические методы (гастроскопия, колоноскопия).
Распространенность процесса уточняет урологическое обследование (цистоскопия, экскреторная урография). В исключительных случаях применяют лимфо- и ангиографию.
Лечение Опухолей и опухолевидных образований яичников:
Объем и доступ оперативного вмешательства зависят от возраста больной, величины и злокачественности образования, а также от сопутствующих заболеваний.
Объем оперативного лечения помогает определить срочное гистологическое исследование. При простой серозной цистаденоме в молодом возрасте допустимо вылущивание опухоли с оставлением здоровой ткани яичника. У женщин более старшего возраста удаляют придатки матки с пораженной стороны. При простой серозной циста-деноме пограничного типа у женщин репродуктивного возраста удаляют опухоль с пораженной стороны с биопсией коллатерального яичника и оментэктомией.
У пациенток пременопаузального возраста выполняют надвлага-лищную ампутацию матки и/или экстирпацию матки с придатками и оментэктомию.
Папиллярная цистаденома вследствие выраженности пролифе-ративных процессов требует более радикальной операции. При поражении одного яичника, если папиллярные разрастания располагаются лишь на внутренней поверхности капсулы, у молодой женщины допустимы удаление придатков пораженной стороны и биопсия другого яичника. При поражении обоих яичников производят надвлагалишную ампутацию матки с обоими придатками.
Если папиллярные разрастания обнаруживаются на поверхности капсулы, в любом возрасте осуществляется надвлагалищная ампутация матки с придатками или экстирпация матки и удаление сальника.
Можно использовать лапароскопический доступ у пациенток репродуктивного возраста при одностороннем поражении яичника без прорастания капсулы опухоли с применением эвакуирующего мешочка-контейнера.
При пограничной папиллярной цистаденоме односторонней локализации у молодых пациенток, заинтересованных в сохранении репродуктивной функции, допустимы удаление придатков матки пораженной стороны, резекция другого яичника и оментэктомия.
У пациенток перименопаузального возраста выполняют экстирпацию матки с придатками с обеих сторон и удаляют сальник.
Лечение муцинозной цистаденомы оперативное: удаление придатков пораженного яичника у пациенток репродуктивного возраста.
В пре- и постменопаузальном периоде необходимо удаление придатков с обеих сторон вместе с маткой.
Небольшие муцинозные цистаденомы можно удалять с помощью хирургической лапароскопии с применением эвакуирующего мешочка.
При больших опухолях необходимо предварительно эвакуировать содержимое электроотсосом через небольшое отверстие.
Независимо от морфологической принадлежности опухоли до окончания операции необходимо ее разрезать и осмотреть внутреннюю поверхность опухоли.
Показаны также ревизия органов брюшной полости (червеобразного отростка, желудка, кишечника, печени), осмотр и пальпация сальника, парааортальных лимфатических узлов, как и при опухолях всех видов.
Прогноз при псевдомиксоме неблагоприятный. Возможны частые рецидивы, при которых показано повторное оперативное вмешательство. Несмотря на морфологическую доброкачественность опухоли, больные умирают от прогрессирующего истощения, поскольку полностью освободить брюшную полость от излившихся студенистых масс не удается.
Лечение опухоли Бреннера оперативное. У молодых пациенток показано удаление придатков матки пораженной стороны. В перименопаузе выполняют надвлагалищную ампутацию матки с придатками. При пролиферирующей опухоли показаны надвлагадищная ампутация матки с придатками и тотальное удаление сальника.
