Что значит слизистая рыхлая
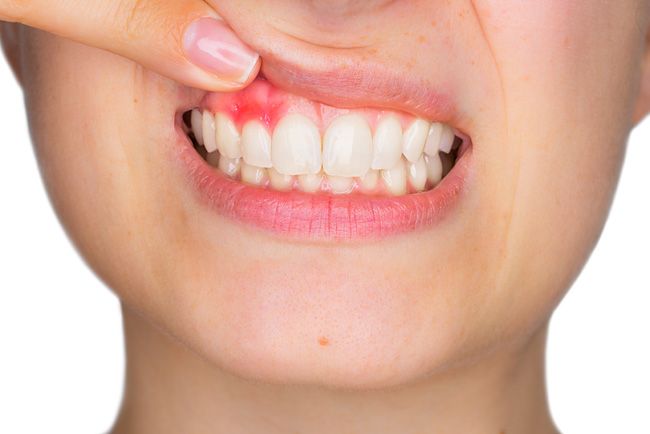
Рыхлые десны у взрослых
Последнее обновление: 23.11.2021
Если десна стала рыхлой, это может говорить о местном воспалении. В том случае, если речь идет о деснах, такой симптом может говорить о воспалительном заболевании или структурных изменениях тканей пародонта. Во всяком случае, рыхлость практически всегда связана с неблагоприятными изменениями.
Причины рыхлости десен
Причины рыхлых десен кроются в воспалительных заболеваниях и структурных изменениях, которые могли возникнуть на фоне:
Эти факторы в большей степени относятся ко взрослым. Рыхлыми десны у ребенка могут стать в результате такого заболевания, как десмодонтоз. Определить точную причину может только стоматолог-пародонтолог.
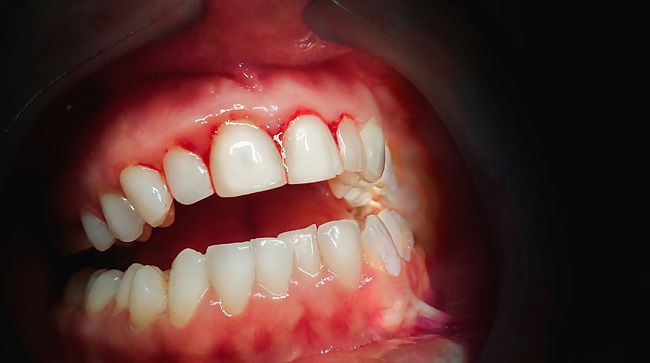
Другие симптомы воспалительных заболеваний
Отечные рыхлые десны могут быть не единственным признаком заболеваний пародонта. В большинстве случаев наблюдаются другие симптомы и проявления:
Рыхлые десны — повод обратиться к врачу как можно скорее.
Диагностика и лечение
Пародонтолог оценит состояние полости рта и при необходимости назначит диагностические мероприятия, такие, как рентген, бактериологические посевы (позволят определить вид патогенной флоры, вызвавшей воспаление). По результатам обследований назначается терапия, направленная на устранение причины заболевания.
В том случае, если речь идет о гингивите или пародонтите, для лечения могут потребоваться антибактериальные и противовоспалительные препараты. Тактика лечения пародонтоза может включать в себя шинирование, аппаратное лечение и другие методы.
Если причина рыхлости десен кроется в неправильно подобранных или неправильно установленных зубных конструкциях (протезах, пломбах, брекетах), должна быть проведена их замена. Когда десны у взрослого становятся рыхлыми в результате эндокринных патологий, требуется обязательная консультация терапевта, эндокринолога и смежных специалистов.
Даже при отсутствии патогенной флоры и воспаления рыхлость тканей несет в себе риск присоединения инфекции. Поэтому первоочередной задачей выступает антисептическая обработка полости рта. Хлоргексидин зарекомендовал себя как эффективное средство в борьбе с патогенными микроорганизмами, поэтому врач может назначить ополаскиватели для полости рта с этим компонентом в составе, например, Асепта Parodontal Active.
Кроме того, во многих случаях целесообразно дополнительно защитить десны с помощью других средств. Так, гель для десен с прополисом обладает противовоспалительным действием и может использоваться в составе комплексной терапии при воспалительных заболеваниях полости рта.
Лечение рыхлых десен также сопровождается снятием симптоматики. Обезболивающие препараты с системным действием могут быть дополнены средствами, обеспечивающими местный анестезирующий эффект.
Клинические исследования
Средства АСЕПТА имеют доказанную клинически эффективность. Многократно проведенные клинические исследования доказали, что применение адгезивного бальзама для дёсен АСЕПТА в течение недели позволяет снизить кровоточивость десен на 51% и снизить воспаление на 50%.
В рамках исследований также было доказано, что двухкомпонентный ополаскиватель для полости рта АСЕПТА АКТИВ более эффективно борется причинами воспаления и кровоточивости по сравнению с однокомпонентными ополаскивателями – на 41% эффективнее снижает воспаление и на 43% снижает кровоточивость дёсен.
Использование адгезивного бальзама «Асепта®» при лечении воспалительных заболеваний пародонта
Л.Ю. ОРЕХОВА*, д-р мед. наук, профессор, завкафедрой В.В. ТЭЦ**, д-р мед. наук, профессор, завкафедрой С.Б. УЛИТОВСКИЙ*, д-р мед. наук, профессор А.А. ЛЕОНТЬЕВ*, врач-стоматолог А.А. ДОМОРАД**, О.М. ЯКОВЛЕВА**
СПбГМУ им. акад. И.П. Павлова, Санкт-Петербург — *Кафедра терапевтической стоматологии, **Кафедра микробиологии
Что такое атрофический гастрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Жуковой М. А., гастроэнтеролога со стажем в 26 лет.
Определение болезни. Причины заболевания
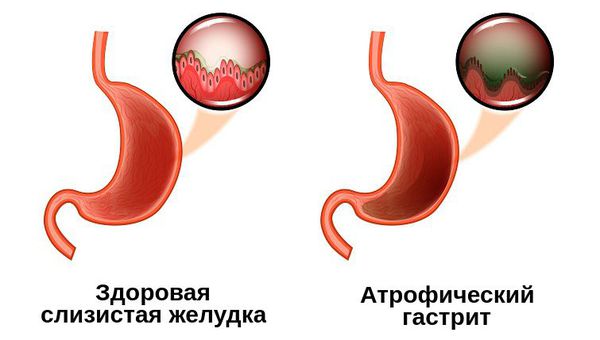
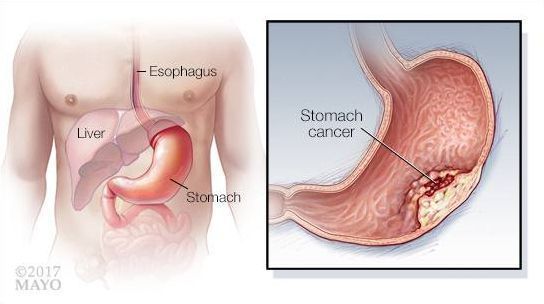
Атрофический гастрит — это наиболее коварный тип хронического гастрита, при котором изменяются париетальные клетки желудка, из-за чего слизистая оболочка становится тоньше, а железы желудка, вырабатывающие соляную кислоту, атрофируются. Это закономерно приводит к недостаточной выработке соляной кислоты и нарушению переваривания пищи.
Краткое содержание статьи — в видео:
Так как желудок является начальным звеном пищеварительной системы, нарушение его функции неизбежно влияет на состояние других органов: недостаточно переработанная в механическом и химическом отношении пища нарушает работу тонкого и толстого кишечника, а также поджелудочной железы.
Атрофический гастрит возникает и прогрессирует по разнообразным причинам, связанным с воздействием на слизистую оболочку желудка. Принято разделять их на две группы — экзогенные (внешние) и эндогенные (внутренние).
Существенными причинами появления заболевания также являются возрастные изменения: у людей до 30 лет атрофические процессы встречаются в 5 % случаев, до 50 лет — в 30 % случаев, после 50 лет — в 50-70 % случаев. Возможна и генетически обусловленная перестройка слизистой желудка по типу гипо- и атрофии.
Симптомы атрофического гастрита
Клиническая картина хронического гастрита связана с местными и общими расстройствами. Часто болезнь может протекать бессимптомно, особенно у людей после 50 лет. Симптомы, как правило, связаны с недостаточной работой желудка и зависят от степени поражения определённого звена пищеварения.
Основными функциями желудка являются:
При значительном снижении синтеза и отсутствии соляной кислоты возникают следующие местные проявления :
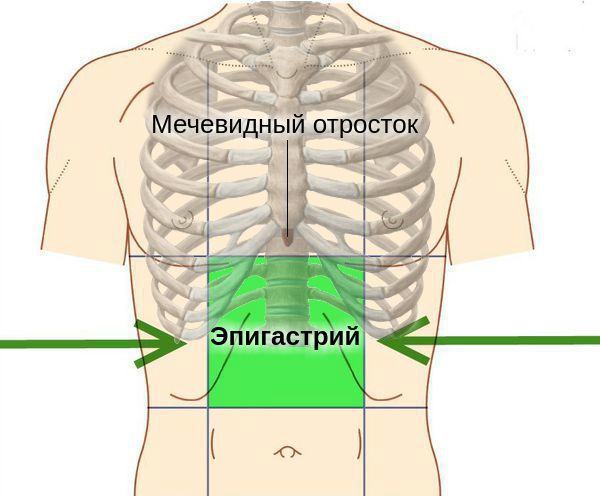
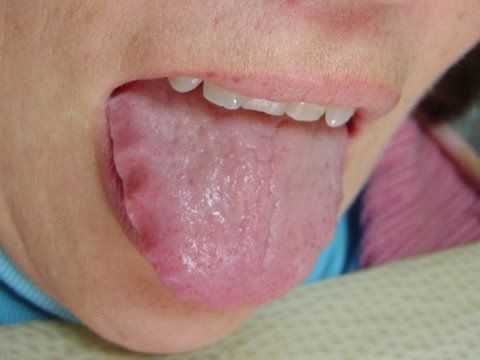
У людей с атрофическим гастритом отмечается «лакированный» язык, при обострениях язык увеличивается (видны отпечатки зубов), он обложен густым белым налётом. При пальпации (прощупывании) области желудка болезненность обычно отсутствует, но иногда возникает слабо выраженная разлитая болезненность в эпигастральной области.
У людей с аутоиммунным гастритом выявляются антитела к париетальным клеткам, сопутствует анемия, вызванная дефицитом витамина B12, и значительное снижение секреции соляной кислоты.
Симптомы общих расстройств:
Клинические симптомы гастрита нельзя сопоставить с гистологическими изменениями. Атрофический гастрит развивается медленно, поражение при этом начинается со дна желудка, переходя на его тело, а затем и на остальную слизистую. Считается, что на первых этапах умеренно выраженного атрофического гастрита клиника малосимптомная, стёртая и не имеет специфических проявлений. Но на дальнейших стадиях появляются симптомы, связанные с моторной и секреторной недостаточность желудка.
Патогенез атрофического гастрита
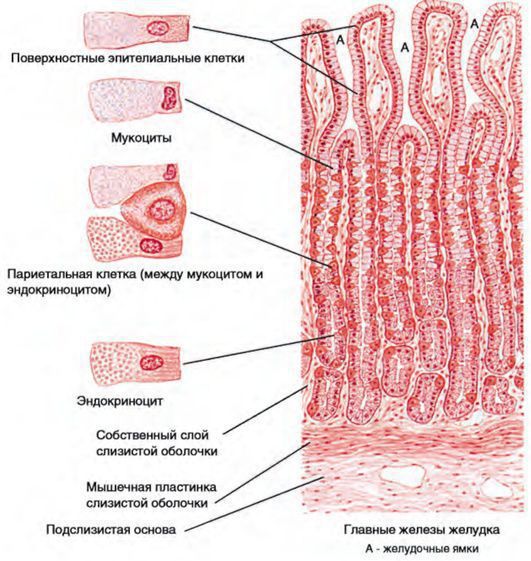
Эпителий слизистой оболочки желудка двухслойный:
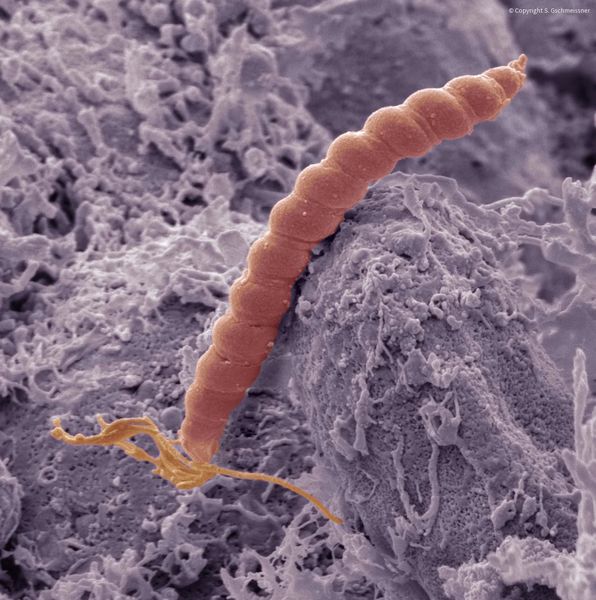
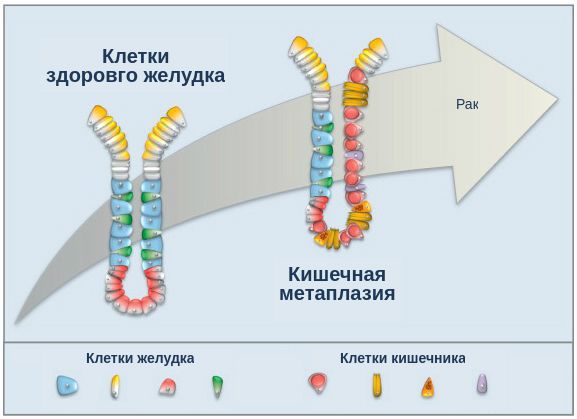
При гастрите оба слоя эпителия желудка вовлечены в патологический процесс. Заселение слизистой H. pylori вызывает хроническое повреждение клеток, ослабляет защитные свойства слизистой желудка, что ведёт к повреждению клеточных ядер свободными радикалами и токсинами. При этом изменяется клеточная структура, нарушается специализация клеток, появляются «гибридные» клетки, которые имеют свойства предраковых. Данный процесс называется кишечной метаплазией. В связи с этими изменениями слизистая желудка сначала приобретает вид тонкокишечного эпителия, затем — толстокишечного эпителия. Чем дальше заходит процесс метаплазии, тем больше вероятность развития аденокарциномы — железистого рака желудка.
Данный нарушенный процесс обновления клеток в слизистой желудка лежит в основе образования атрофии при гастрите. Прослеживается определённый патогенетический каскад, спровоцированный Н. pylori: от инфекционного гастрита через стадии атрофии, метаплазии и дисплазии к раку желудка. Особенно опасно появление неполной — толстокишечной — метаплазии.
Повреждение слизистой оболочки желудка при аутоиммунном гастрите реализуется через другой механизм: нарушение иммунитета приводит к образованию антител, повреждению ткани желудка иммунными комплексами. Чаще всего антитела вырабатываются к фактору Касла, который отвечает за всасывание витамина В12, и G-клеткам. Из-за этого постепенно снижается кислотность желудка, изменяется структура слизистой, снижается выработка соляной кислоты. В желудке нарушается всасывание железа и витаминов, развивается В12-дефицитная анемия. При этом заболевании в 90 % случаев выявляются антитела к париетальным клеткам, вырабатывающим соляную кислоту, и к Н + /К +- АТФазе, в 60 % случаев — антитела к фактору Касла.
Классификация и стадии развития атрофического гастрита
Сиднейская классификация гастритов
В последующем эта классификация дополнялась и уточнялась в связи с новыми научными данными. Сейчас для правильной формулировки диагноза «хронический гастрит» важно установить причину заболевания, распространённость поражения, степени активности и атрофии.
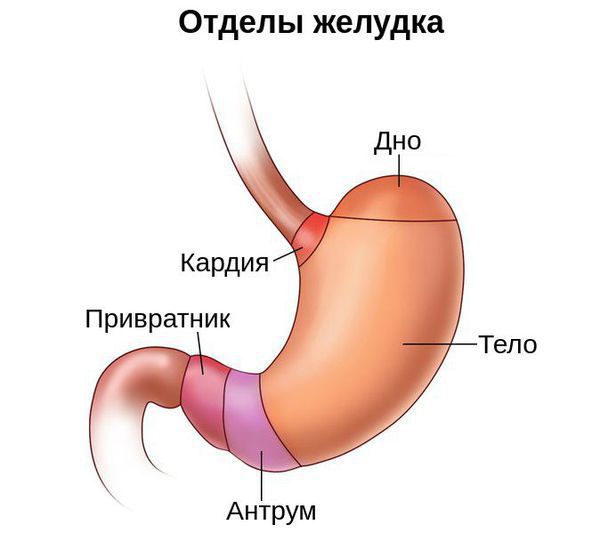
Условно желудок можно поделить на пять отделов: кардия, свод (дно, или фундальный отдел), тело, антрум и привратник. Атрофия может затронуть как один из этих отделов, так и весь желудок. В связи с этим выделяют диффузный атрофический гастрит (в фундальном, антральном или другом отделе) и мультифокальный атрофический гастрит (во всём желудке).
Морфологическая классификация гастрита широко применяется в практике, т. к. именно гистологические характеристики процесса помогают определить прогноз и тактику лечения пациента. Для этого используют визуально-аналоговую шкалу. Она позволяет оценить морфологическую картину слизистой желудка по:
Степень атрофии также оценивается по визуально-аналоговой шкале, изображённой на схеме ниже. По выраженности атрофии и её виду выделяют три категории изменений слизистой оболочки желудка:
При этом учитывается локализация и степень выраженности атрофических изменений (слабая, средняя, сильная), а также наличие и площадь очагов кишечной метаплазии.
Развитие болезни проходит определённые стадии:
Осложнения атрофического гастрита
Выраженный атрофический гастрит всегда сопровождается В12-дефицитной анемией, при которой париетальные клетки, вырабатывающие соляную кислоту, практически отсутствуют. Витамин В12, поступающий с пищей, не всасывается, что приводит к хронической анемии с характерными проявлениями в виде быстрой утомляемости, нарушения зрения и вкусовых ощущений, мышечной слабости, головокружений, чувства покалывания и онемения в конечностях.
При ахлоргидрии — отсутствии соляной кислоты в желудочном соке — происходит к выраженное нарушение пищеварения, ухудшается переработка пищи, снижается всасывание отдельных микроэлементов и витаминов.
Диагностика атрофического гастрита
Гастрит — диагноз морфологический, т. е. он основан не на симптомах, а на изменениях строения слизистой желудка. Поэтому он может считаться объективным только после оценки слизистой желудка, взятой во время биопсии. Этим занимается патоморфолог. Только с помощью морфологического исследования можно достоверно выявить атрофию, воспаление и деструкцию слизистой желудка.
Клинический диагноз гастрита, т. е. диагноз без морфологического исследования, практически не имеет смысла. Симптомы диспепсии, которые заставляют больного обратиться к врачу, носят лишь функциональный характер и не всегда указывают на те морфологические изменения, которые составляют суть гастрита.
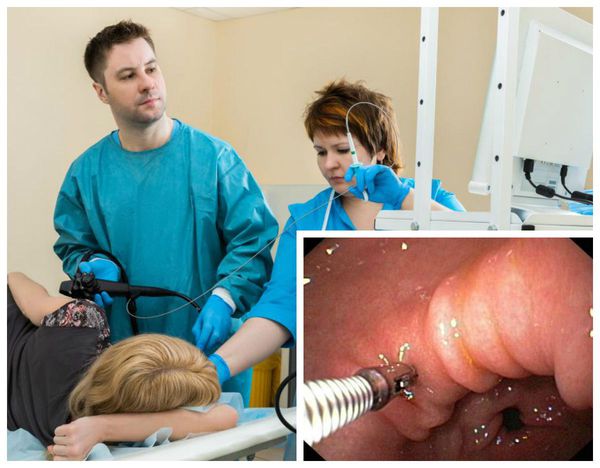
Изменения слизистой можно обнаружить при проведении эзофагогастродуоденоскопии (ЭГДС) — осмотре желудка и двенадцатиперстной кишки с помощью эндоскопа (через видео-трубку). Но результаты этого исследования являются субъективными и только косвенным образом могут указывать на наличие гастрита: они не позволяют оценить степень его прогрессирования.
Оптимальным методом является морфологическое исследование биоптатов. Также в практике широко используется быстрый уреазный тест — определение H. pylori методом оценки количества аммиака в мочевине, образуемого этими бактериями. К другим способам относятся дыхательный тест и иммуноферментные анализы.
Крайне важно провести диагностику Н. pylori до лечения и после уничтожения бактерий, чтобы контролировать эффективность выбранной схемы терапии. Это связано с появлением штаммов бактерий, устойчивых к антибиотикам.
Дефекты пищеварения хорошо выявляет анализ кала (микроскопическое исследование) — достаточно простой метод, который позволяет обнаружить косвенные признаки снижения выработки соляной кислоты, а также изменения, характерные для патологии других органов пищеварительной системы. Так, при атрофическом гастрите в кале появляется большое количество неизменённых мышечных волокон, перевариваемой клетчатки соединительной ткани и внутриклеточного крахмала.
Лечение атрофического гастрита
Современная терапия хронического гастрита предполагает воздействие на причины заболевания, в частности устранение H. pylori и лечение аутоиммунного гастрита.
Устранить аутоиммунные механизмы повреждения слизистой желудка можно только благодаря гормональной терапии. Назначение глюкокортикостероидов оправдано только при сопутствующей В12-дефицитной анемии.
Совершенно другой подход при обнаружении инфекции H. pylori и лабораторных подтверждений атрофических изменений. Он предполагает эрадикацию — уничтожение H. pylori. Терапия назначается после проведения суточной рН-метрии. При значении рН менее 6, несмотря на пониженную выработку соляной кислоты, назначаются ингибиторы протонной помпы (ИПП); при анацидном состоянии (рН ≥ 6) ИПП исключаются из схемы эрадикации и назначаются только антибиотики.
Через 4-6 недель после окончания антихеликобактерной терапии необходимо провести контрольное исследование — С13-уреазный дыхательный тест.
Хронический химикоиндуцированный или желчный рефлюкс-гастрит объединяет большую группу больных, включая:
Цель лечения — нормализовать моторику желудочно-кишечного тракта и связывание желчных кислот.
Тактика лечения зависит от основной причины гастрита:
Прогноз. Профилактика
Прогноз заболевания серьёзнее у пациентов старше 50 лет, т. к. в этом возрасте метапластические процессы развиваются гораздо быстрее и чаще приводят к появлению рака. Эффективность лечения зависит от степени выраженности атрофии и площади поражения. Большое значение имеет ранее начало лечения и полное устранение H. pylori (иногда лечение помогает только времено подавить активность инфекции [13] ). При выявлении H. pylori после проведённой терапии необходимо повторное лечение.
Предраковые изменения на фоне атрофического гастрита (кишечная метаплазия и дисплазия) представляют наибольшую опасность. При этом своевременная диагностика и полное удаление H. pylori уже через пять лет восстанавливают слизистую желудка и значительно уменьшают площадь метаплазии.
Расшифровка ЭГДС
Эзофагогастродуоденоскопия (ЭГДС) – процедура исследования пищевода, желудка и двенадцатиперстной кишки при помощи специального диагностического эндоскопа.
В ходе обследования пациента, врач-эндоскопист наблюдает на мониторе компьютера фото или видеоматериалы состояния слизистых оболочек вышеперечисленных органов.
Методика ЭГДС считается самой информативной диагностической манипуляцией при определении таких труднодиагностируемых заболеваний как гастриты, колиты, язвенные повреждения слизистых оболочек и онкологических образований.

Как же расшифровать результаты диагностического исследования ЭГДС?
Нормальные показатели ЭГДС
Для расшифровки протокола исследования, в первую очередь необходимо определить, что же является нормой, после чего можно проводить сравнительный анализ. Для каждого обследуемого отдела ЖКТ будут характерны свои нормальные показатели.
Пищевод. Первое на что необходимо обратить внимание – цвет и структура слизистой оболочки. В норме стенки пищевода могут иметь цвет от бледно-розового до красноватого, а структура должна быть мелковолокнистой. Кроме того, труба пищевода имеет 4 сужения на своем протяжении и имеет продольную складчатость, которая оканчивается сомкнутым сфинктером. Это отверстие называют кардиальным. Длина пищевода здорового человека составляет 25-30 см.
Желудок. Слизистые оболочки желудка окрашены обычно более интенсивно, чем пищевода и могут иметь даже ярко-красный цвет. Передняя стенка желудка гладкая, блестящая, может быть покрыта небольшим количеством слизи. Задняя стенка имеет складчатую структуру, из-за чего даже самая гибкая трубка эндоскопа не может осмотреть весь орган и допускает «немые зоны». Привратник оканчивается отверстием (отдел желудка, переходящий в 12-перстную кишку). В процессе ЭГДС оценивается также перистальтика желудка.
Двенадцатиперстная кишка. Орган имеет вид небольшой трубки, диаметром от 3 до 3.5 см. Слизистая оболочка обычно бледно-розовая. Складка продольная, единственная, имеет два дуоденальных сосочка, которые содержат желчный и панкреатические протоки. Эти протоки соединяются с желчным пузырем и панкреатической железой соответственно.
Патологические состояния на ЭГДС
Беспокойство должны вызывать следующие формулировки, указанные в протоколе исследования.
Гастрит. 
Язва желудка. Язвенные образования обычно отчетливо видны на ЭГДС. В протоколе их описывают, указывая форму и цветовые характеристики. Язвы имеют обычно форму кратеров, которые сопровождаются выпуклым валиком. Дно язвы всегда имеет интенсивно-красную окраску, а остальная часть покрывается белым налетом. Налет может представлять собой гной или иметь фибринозный характер.
Опухоли и новообразования. Рак желудка, как и других отделов желудочно-кишечного тракта, на ЭГДС может быть очевиден, если размеры опухоли видны невооруженным взглядом. Часто онкологические состояния проявляются в виде разглаживания продольной складчатости, характерной для данного органа. Также специалист может заподозрить наличие опухолевых образований при изменении цвета слизистой оболочки органа. Для рака характерны беловатый и серый оттенки слизистой.
В нашей клинике ЭГДС проводится на современном аппарате экспертного класса с функцией “i-scan” (виртуальная хромоэндоскопия). Благодаря этой функции возможно диагностировать рак на самой ранней стадии!
Необходимо понимать, что расшифровка протокола ЭГДС достаточно сложный и ответственный процесс, который следует доверить только Вашему лечащему врачу. Существует множество патологических состояний, которые невозможно предположить самостоятельно.
Высокоточное экспертное оборудование и дипломированные специалисты нашей клиники не только проведут процедуру корректно и безопасно, но и помогут Вам правильно расшифровать результаты анализа.
Воспаление слизистой желудка — прямая угроза здоровью всего организма
В медицинской терминологии, воспаление слизистой оболочки желудка именуется гастритом. Это состояние может протекать с повышенной, сниженной или сохраненной кислотообразующей функцией желудка. Развивается воспаление слизистой желудка часто под воздействием алиментарных факторов (нерациональное питание), но главной причиной является инфицирование бактерией Helicobacter pylori. Игнорировать симптомы гастрита крайне опасно, так как хронический воспалительный процесс со временем может привести к развитию язвы желудка и онкологии органа.
Классификация
Воспаление желудка условно классифицируется по характеру течения, особенностям желудочной секреции и месту локализации патологических изменений. По характеру течения воспалительный процесс классифицируются на острый и хронический гастрит. С учетом особенности желудочной секреции, данное состояние протекает с повышенной, сниженной или сохранённой кислотностью. По месту локализации воспалительного процесса, это заболевание желудка классифицируется на такие виды:
Клинические симптомы
Симптоматика острого гастрита появляется внезапно, чаще после приема нестероидных противовоспалительных препаратов (НПВС) или при попадании в пищеварительный тракт агрессивных химических соединений. Для острого воспалительного процесса характерны такие признаки:
Кроме перечисленных симптомов воспаления желудка, острый гастрит сопровождается головокружением и общей слабостью. Если данное состояние имеет инфекционную природу, то у человека повышается температура тела, может появиться кашель, мышечная боль и боль в суставах.
Симптомы хронического воспаления желудка напрямую зависят от особенностей секреции и места локализации патологического процесса. При повышенной кислотности возникает интенсивная боль в подложечной области, которая чаще появляется спустя 20-30 минут после приема пищи. Кроме того, человека беспокоят хронические запоры, отрыжка кислым и изжога.
При снижении кислотообразующей функции желудка, болевой синдром не ярко выражен. Для этого состояния характерна утренняя тошнота, ощущение тяжести в желудке, быстрое насыщение во время приема пищи, повышенное газообразование в кишечнике (метеоризм), диарея, отрыжка воздухом и появление серого налёта на поверхности языка. При воспалительном процессе со сниженной кислотностью нарушается процесс переваривания пищи, в результате чего наблюдается общая слабость, снижение работоспособности и потеря массы тела.
Чем опасен гастрит
Хронический воспалительный процесс может за короткий промежуток времени привести к развитию язвенной болезни желудка и двенадцатиперстной кишки. Формирование эрозивно-язвенного процесса в слизистой органа может послужить причиной возникновения профузного кровотечения и шокового состояния. При хроническом воспалении желудка нарушается процесс образования внутреннего фактора Касла, который необходим для поддержания функции кроветворения. Результатом подобного дефицита становится мегалобластная анемия. Кроме того, длительное течение воспалительного процесса повышает риск формирования рака желудка (аденокарциномы). Такое осложнение хронического гастрита, как аденокарцинома, чаще формируется при сниженной кислотообразующей функции.
Методы диагностики
Кроме типичных симптомов, острый и хронический воспалительный процесс в желудке диагностируется с помощью таких лабораторно-инструментальных методов:
При хроническом гастрите, в результатах лабораторного исследования крови могут наблюдаться признаки В12 дефицитной анемии.
Лечение
То, чем лечить воспаление желудка, зависит от характера течения болезни. Комплексная терапия при воспалении желудка включает стандартный набор лекарственных препаратов из таких групп:
Острый воспалительный процесс лечится с помощью приема сорбентов, промывания желудка и инфузионной терапии. Дополнительно могут назначаться транквилизаторы и седативные препараты.
Бережно скорректировать состояние пищеварительной системы, снять воспаление желудка и восстановить естественную микрофлору желудка помогают метапребиотики, которые содержат натуральный субстрат для поддержания жизнедеятельности полезных бактерий. Многоуровневые клинические испытания доказали эффективность метапребиотика Стимбифид Плюс при эрадикации Helicobacter pylori, которая является одной из главных причин развития гастрита и язвенной болезни желудка. Метапребиотик является эффективным помощником не только в вопросах лечения, но и профилактики гастрита и язвы желудка. Благодаря способности подавлять рост и размножение хеликобактерной инфекции, Стимбифид Плюс помогает снять воспаление и ускорить процесс восстановления желудочного эпителия.
Прием метапребиотика Стимбифид Плюс способствует максимальному уменьшению риска развития язвенной болезни за счет лечения и профилактики воспаления желудка. Кроме того, Стимбифид Плюс делает прогноз относительно выздоровления при хроническом гастрите наиболее благоприятным.