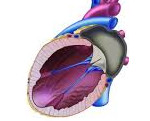
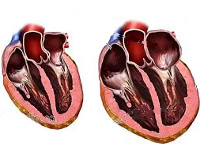
Что значит сердце увеличено
Острое расширение сердца
Острое расширение сердца – перерастяжение сердечной мыщцы, возникающее в результате резкого роста ОЦК при неправильном расчёте дозы и скорости инфузии/трансфузии. Проявляется быстрым увеличением систолического АД, признаками дыхательной недостаточности, болями в груди. Возможно развитие отека легких. В анамнезе обычно присутствует ИБС, врожденные кардиальные пороки, анемия. Диагноз устанавливается на основании клинической картины, имевшего место факта нарушения техники трансфузии, данных лабораторного и аппаратного обследования. Лечение включает диуретики, ингаляции O2, пропущенного через пеногаситель, сердечные средства, плазмоферез.
МКБ-10
Общие сведения
ОРС – основной симптом волемической перегрузки, которым обусловлены все дальнейшие проявления данной патологии. Возникает при быстром введении большого объема инфузионных растворов или препаратов крови. Состояние часто развивается у больных, страдающих заболеваниями кардиологического профиля, хронической анемией, легочными болезнями. В педиатрии гиперволемический синдром выявляется у новорожденных, нуждающихся в восполнении ОЦК. К развитию дилатации у пациентов из перечисленных групп приводит даже малый объем внутривенно введенной жидкости. Считается, что риск ОРС у предрасположенных больных многократно возрастает, если скорость инфузии составляет более 1 мл/ч на килограмм массы тела.
Причины острого расширения сердца
Перегрузка жидкостью у пациентов, не имеющих хронических болезней, практически не возникает, поскольку сердце справляется с увеличенным ОЦК, а системы экскреции быстро удаляют излишки воды из организма. Острое РС у здорового человека развивается только при очень большом превышении допустимого объема инфузии, что на практике встречается крайне редко. Гиперволемический синдром, в том числе коронарное расширение, обычно диагностируется при наличии следующих предрасполагающих факторов:
Патогенез
Механизм развития патологии сравнительно прост. Резкое повышение объема циркулирующей в сосудах жидкости усиливает нагрузку на венозно-артериальный аппарат и сердце. Последнее оказывается неспособным перекачать необходимое количество крови. В нем накапливаются геморальные излишки, стенки растягиваются, орган теряет возможность полноценно сокращаться. В обоих кругах кровообращения возникает застой. На периферии и в легких происходит усиленная пролиферация плазмы в мягкие ткани, образуются массивные отеки.
Симптомы острого расширения сердца
На начальном этапе патология проявляется быстрым ростом систолического артериального давления. Показатели диастолического АД поднимаются не столь значительно. Увеличивается разница между «верхним» и «нижним» результатом тонометрии. Пульс пациента отличается слабым наполнением и напряжением, обнаруживается тахикардия. Больной испытывает сильную головную боль, выявляется затрудненное дыхание. Может иметь место бронхоспазм с формированием приступа сердечной астмы.
По мере развития процесса симптоматика усиливается. Возникают признаки недостаточности периферического кровообращения (синий оттенок губ, носогубного треугольника, мочек ушей, кончиков пальцев) и гипоксии (диффузный цианоз, включение в процесс дыхания вспомогательной мускулатуры, раздувание крыльев носа, психомоторное возбуждение). Артериальное давление снижается за счет уменьшения силы сердечных сокращений. Тахикардия сохраняется и носит компенсаторный характер.
На терминальной стадии болезни все ее проявления достигают максимума. Изо рта выделяется белая или розоватая пена, отмечается выраженная синюшность кожи, ЧСС и АД падают до критических величин. На смену психомоторному возбуждению приходит угнетение сознания. Нарушается сердечный ритм, возникает фибрилляция желудочков, сопровождающаяся остановкой дыхания и кровообращения. Наступает этап клинической смерти, которая при отсутствии медицинской помощи переходит в биологическую через 3-5 минут.
Осложнения
По данным исследований, вероятность гибели больного повышается на 20% с каждым литром положительного суммарного водного баланса. Общая выживаемость пациентов с излишком жидкости в пределах 1-4 л не превышает 25%. Причиной гибели становится альвеолярный отек, отек мозга, острое снижение сократительной способности сердца. При успешном своевременном купировании гипергидратации может происходить реактивация хронических коронарных заболеваний, развитие ХСН вследствие перерастяжения кардиальных камер. После эпизода тяжелой гипоксии на фоне отека возможно поражение головного мозга вплоть до декортикации (церебральная смерть) или постгипоксической энцефалопатии.
Диагностика
С учетом того, что массивная инфузия либо трансфузия проводится исключительно в условиях ОРИТ или операционной, диагностику дилатации осуществляет врач анестезиолог-реаниматолог. В обязательном порядке следует дифференцировать острое расширение сердца с отеком легких и усилением сердечной недостаточности другой этиологии. Для этого могут потребоваться консультации кардиолога, кардиохирурга, специалиста функциональной диагностики. Для уточнения природы имеющихся нарушений применяются следующие лабораторные и аппаратные методики:
Интенсивная терапия
Терапия волемической перегрузки направлена на нормализацию витальных показателей. Эффективным считается лечение, в результате которого ЧСС снижается до 90-100, ЦВД – до 8-12 мм, уровень лактата – 1-2 ммоль/литр. Сердечный ритм должен быть восстановлен, явления пульмонального отека купированы. При аускультации у излеченного пациента отсутствуют хрипы, другие признаки скопления транссудата. В качестве восстановительных мер используются общережимные мероприятия, медикаментозное и реанимационное пособие:
Прогноз и профилактика
Прогноз неблагоприятный. Смертность при отсутствии своевременной помощи достигает 75%. Если коронарное расширение было выявлено на начальной стадии, шансы на благополучный исход возрастают, летальность не превышает 18-20% от общего количества случаев. Профилактика заключается в грамотном расчете нужного объема инфузии или трансфузии врачом, проводящим лечение. Следует учитывать, что скорость вливания у больных с имеющимися предрасполагающими факторами должна быть минимальной. Еще более аккуратной тактики специалиста требует назначение растворов грудным детям.
Дилатационная кардиомиопатия
Не полагайтесь на самоисцеление, если вас беспокоит недомогание, ангинозные боли, головокружения, нарушения дыхательной функции. Врачи «Клиники АВС» вас осмотрят, соберут анамнез и назначат диагностику для уточнения диагноза ДКМП. Исходя из результатов обследования, разработают индивидуальную схему лечения. Чем раньше вы обратитесь к специалистам, тем выше шансы восстановить кардиальную деятельность и предотвратить развитие необратимых последствий.
Механизм развития патологии
Под воздействием определенных факторов снижается количество функционирующих кардиомиоцитов. Это приводит к растягиванию камер сердца, ухудшению насосной функции сердечной мышцы.
В процессе развития патологии в кардиальных структурах наблюдается скопление крови, — она полностью не выбрасывается из-за растяжения стенок и снижения сократительной способности сердца. Возникают застойные процессы, что в дальнейшем провоцируют тромбоэмболический синдром. Сердце увеличивается в размерах, слой функционирующих клеток становится тоньше и мышечная ткань растягивается, снижается сердечный выброс. Это отражается на функционировании всех систем организма. Развивается сердечная недостаточность, ишемия, дистрофия тканей и другие осложнения. Без лечения патология заканчивается внезапным летальным исходом.
Заметьте, что с момента развития первых клинических проявлений до необратимых последствий проходит 5-15 лет.
Причины расширения камер
Дилатационная кардиомиопатия это многофакторное заболевание. Считается, что повлиять на развитие данной патологии может отягощенная наследственность. Примерно в 25 % случаев болезнь является следствием генетических отклонений или врожденных пороков сердца (первичная кардиомиопатия дилатационная).
Вторичная дилатационная кардиомиопатия развивается на фоне других патологий: приобретенные пороки сердца (спровоцированные вредными привычками, перенесенными заболеваниями) сосудистые болезни, токсическое воздействие (медикаменты, наркотики, алкоголь), расстройства метаболизма (вследствие голодания, анорексии, плохого питания), аутоиммунные патологии, инфекционные поражения организма.
Симптомы
Кардиомиопатия дилатационная развивается медленно, симптоматика может не беспокоить годами. Реже патология манифестирует подостро, например, после перенесенных инфекций. Патогномоничными симптомами заболевания являются сердечная недостаточность, аритмия, нарушение проводимости, закупорка сосудов тромбами.
Нарушение работы левого желудочка провоцирует одышку при небольшой нагрузке, усталость из-за повышенного диастолического давления в нем и пониженного сердечного выброса. Дисфункция правого желудочка становится причиной отечности тканей и набухания шейных вен.
Также клиника включает:
Диагностика
Из-за отсутствия специфических клинических проявлений, которые бы четко охарактеризовали данное заболевание, диагностика затруднена. В связи с этим специалисты «Клиники АВС» проводят комплексное и тщательное обследование, чтобы дифференцировать заболевание от других патологий.
Чтобы поставить ДКМП диагноз (дилатационная кардиомиопатия), врачам могут понадобиться результаты следующих исследований:
Лечение
Если патология является вторичной, то требуется этиотропное лечение, т. е. устранение первопричины заболевания. Также терапия должна быть направлена на остановку прогрессирования патологического процесса. Необходима коррекция проявлений сердечной недостаточности, аритмии, повышенной свертываемости крови.
Лечение дилатационной кардиомиопатии зачастую консервативное и включает:
Шансы и осложнения
Прогноз дилатационной кардиомиопатии зависит от своевременности диагностики и адекватности терапии. При выявлении патологии на ранней стадии шансы на продолжительную полноценную жизнь высокие. Если же игнорировать выраженные проявления болезни, то прогноз неблагоприятный. Без медицинской помощи риск летального исхода в ближайшие пару лет возрастает до 70 %.
Чтобы не допустить развития осложнений (кардиогенный шок, инфаркт, полиорганная недостаточность, инсульт, эмболия тромбами), обращайтесь в «Клинику АВС» при малейших подозрениях на заболевания сердца. Вы попадете в руки настоящих профессионалов, которые в кратчайшие сроки проведут необходимое обследование, поставят верный диагноз дилатационная кардиомиопатия и разработают индивидуальную схему лечения.
Лечение гипертрофии сердца
В России ежегодно умирает 1 млн 300 тыс. человек от болезней сердечно-сосудистой системы. При этом от 2 до 5 человек на 100 000 населения страдают от такого серьезного заболевания, как гипертрофия сердца. И примерно половина из них находится в возрасте от 20 до 35 лет. Больным ставится диагноз «гипертрофическая кардиомиопатия», сокращенно недуг обозначается как ГКМП. Это первичное поражение миокарда, при котором левый или правый желудочки увеличиваются в объеме. При этом медики разделяют ГКМП на симметричную и ассиметричную.
Гипертрофия левого желудочка
Это типичное заболевание среди гипертоников. При грамотном лечении гипертрофия левого желудочка сердца достаточно быстро перестает быть проблемой. Однако если пустить все на самотек, то летальный исход неизбежен. По статистике, 4 % случаев заканчиваются смертью. Опасность болезни в том, что гипертрофия левого желудочка сердца значительно ухудшает эластичность стенки.
Причины увеличения левого желудочка сердца:
Проблема этой патологии в том, что лишь миокард становится больше. При этом сосуды и элементы проводящей системы не меняют свои размеры. Это постепенно приводит к тому, что развивается ишемия мышечных клеток. Сердечный ритм сбивается, а в левом желудочке скапливается много крови. Со временем это приводит к:
Гипертрофия правого желудочка
С этой части сердца и начинается малый круг кровообращения. По статистике врачей различных клиник, болезнь диагностируется обычно у новорожденных или детей постарше. При этом гипертрофия правого желудочка сердца является достаточно редким заболеванием. Оно может развиться также у:
В зависимости от размера желудочка болезнь разделяют на три этапа:
Причины, по которым развивается гипертрофия правого желудочка:
Болезнь опасна тем, что могут быть затронуты легочные сосуды и артерии. Они теряют свою эластичность, что приводит к развитию склеротических процессов. Из-за этого недуга может развиться синдром Эйзенменгера, который особенно опасен для беременных женщин.
Признаки гипертрофии
Болезнь не сразу дает о себе знать определенными нарушениями в привычном образе жизни. Достаточно долго человек может вести себя как обычно. Поэтому так важно сразу распознать первые симптомы. Медики выделяют следующие признаки гипертрофии:
Важно понимать, что гипертрофия сердца может вовсе не проявлять себя долгие годы. Иногда диагноз ставится уже посмертно, после вскрытия. Поэтому необходимо следить за состоянием здоровья и периодически обследоваться в медицинском центре.
Причины гипертрофии миокарда
Постепенно миокард может увеличиться в размерах, потерять эластичность. Это приведет или к серьезным проблемам со здоровьем, или даже к летальному исходу. Поэтому так важно знать, каковы причины гипертрофии миокарда. Медики обычно выделяют следующие факторы:
Опытный врач при осмотре определит одну или несколько причин, а потом отправит на определенные обследования. Они позволят точно выяснить, что у больного гипертрофия сердца.
Диагностика заболевания
Как лечить гипертрофию сердца?
Как правило, болезнь удается купировать при помощи определенных лекарственных препаратов. Как лечить гипертрофию сердца, определяет только кардиолог. Он учитывает множество факторов:
Иногда требуется хирургическое вмешательство. Как можно лечить гипертрофию левого желудочка сердца таким способом, врач подробно расскажет на приеме. Обычно такая радикальная мера нужна тогда, когда симптомы выражены очень ярко, а лекарственные средства не дают должного эффекта.
К какому врачу обратиться?
Гипертрофия миокарда сердца и другие осложнения ГКМП не всегда диагностируются вовремя. В итоге лечение назначают тогда, когда недуг приводит к серьезным проблемам. Поэтому так важно знать, к какому врачу обратиться, чтобы вам была оказана всесторонняя помощь. В МХЦ сети «Открытая клиника» трудятся кардиологи с огромным опытом работы. Они определят признаки гипертрофии еще на первом осмотре. После этого врач выпишет направление на обследование, причем назначит лишь те процедуры, которые вам действительно необходимы.
После получения результатов КТ, МРТ, УЗИ, ЭКГ, анализа крови станет понятно, каким должно быть лечение гипертрофии сердца. После этого врач выпишет лекарственные препараты. Если возникнет вопрос о наблюдении и лечении в стационаре, то в МХЦ сети «Открытая клиника» вам будут предложены лучшие условия. Мы делаем все возможное, чтобы наши пациенты чувствовали себя комфортно в сложные периоды своей жизни.
Другие заболевания, которые мы лечим:
Признаки кардиомегалии, диагностика, лечение, профилактика и риски
Автор:
Рецензент:
Терапевт, ревматолог, кардиолог
Признаки кардиомегалии, лечение и профилактика
Кардиомегалией называют состояние, при котором сердце увеличено в размерах, а его камеры расширены. По мере прогрессирования болезни сердце не сможет в обычном режиме перекачивать кровь по сосудам. Как результат, страдает обеспечение органов и тканей кровью, а значит, кислородом и питательными веществами.
Причины заболевания
Почему возникает кардиомегалия, что это за болезнь, какие ее проявления – одни из наиболее частых вопросов пациентов на приеме у врача.
Чаще патология проявляется не как самостоятельное заболевание сердца, а как следствие каких-либо других состояний и патологий. Такое увеличение сердца расценивается как норма у спортсменов. Результаты диагностики кардиомегалии в данном случае не будут соответствовать субъективному состоянию пациентов – сердце приспосабливается к тому, что ему нужно перекачивать больший объем крови, чем у людей при стандартных физических нагрузках – из-за этого волокна миокарда (сердечной мышцы) растягиваются, камеры сердца расширяются, орган работает эффективнее.
Патологическая кардиомегалия бывает врожденная и приобретенная.
Кардиомегалия у плода развивается реже, чем в постнатальном периоде как осложнение ряда болезней.
При нарушениях со стороны сердца и сосудов, из-за которых усиливается нагрузка на миокард, он растягивается по тому же принципу, что и при физиологической кардиомегалии, но сердце при этом становится дряблым и истощается.
К кардиомегалии могут привести такие заболевания и патологические факторы:
Помимо причин, пациента интересуют симптомы кардиомегалии, лечение этой патологии, ее профилактика.
Симптомы кардиомегалии
При кардомегалии чаще наблюдаются:
Выраженность признаков кардиомегалии зависит от степени увеличения сердца.
Клиническая картина не является специфической – симптомы кардиомегалии могут быть похожими на признаки других сердечных заболеваний. Поэтому жалобы пациента не являются определяющими в диагностике этой патологии – необходимы дополнительные методы исследования.
Диагностика кардиомегалии
В диагностике кардиомегалии применяются такие методы:
Важно выявить не только данную патологию, но и заболевание, симптомокомплекс или синдром, на фоне которых чаще всего возникают кардиомегалии.
Лечение
Методов борьбы с этой патологией много – от медикаментозных до хирургических. Сложно ли купировать кардиомегалию? Лечение зависит от патологии-провокатора. Часто назначения при разных причинах кардиомегалии похожие:
Кардиомегалия у детей требует особой ответственности в лечении – от этого зависит благополучие сердечно-сосудистой системы человека на протяжении всей его жизни.
Профилактика
Первичная профилактика кардиомегалии – это предотвращение болезней, которые могут к ней привести, а при их возникновении – своевременные выявление и лечение. Также важными являются:
Что значит сердце увеличено
Кардиомегалия (синдром «бычьего сердца») – это увеличение размеров и массы сердца. Может быть врожденной, но чаще является самостоятельной болезнью, сопровождающей другие патологии сердечно-сосудистой системы.
Причины кардиомегалии
Кардиомегалия у плода и новорожденных детей называется врожденной или идиопатической. Ее причина – наследственная предрасположенность к болезни. Прогноз при данной форме синдрома неблагоприятный.
Приобретенная кардиомегалия у детей и взрослых – это следствие таких проблем со здоровьем, как:
Следует заметить: заболевание кардиомегалия не всегда связано с патологиями сердечно-сосудистой системы. Оно может быть спровоцировано нарушениями в работе других органов.
Симптомы кардиомегалии
Кардиомегалия – это клинически скрытый синдром. Она всегда маскируется под признаками других заболеваний или протекает без явных симптомов. У большинства больных кардиомегалия проявляется:
Чаще всего болезнь у взрослых обнаруживают случайно во время очередного профосмотра.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Дифференциальная диагностика кардиомегалии
Чтобы выявить синдром «бычьего сердца» (так кардиомегалию называют неофициально), кардиологи используют следующие диагностические методы:
Заподозрить кардиомегалию врач может при обнаружении характерных для данной болезни шумов в сердце, выпячивании органа при пальпации. Достаточно часто изменение размеров видно на рентгеновских снимках. Но самую достоверную информацию при кардиомегалии дает УЗИ.
Лечение кардиомегалии
Лечение кардиомегалии (за исключением синдрома «бычьего сердца» у новорожденных) начинается с устранения причин, вызвавших болезнь. Здесь может использоваться и медикаментозная терапия, и хирургические методы. Так, например, при артериальной гипертонии лекарства обеспечивают снижение давления, при болезнях почек – выведение из организма лишней жидкости. Если же кардиомегалия вызвана повреждением сердечных клапанов, врач-кардиохирург проводит их восстановление хирургическим путем.
В тех ситуациях, когда причина патологии – наркотики или алкоголь, состояние пациента улучшится, только если он откажется от вредной привычки. Результаты лечения напрямую зависят от стадии и причин. Некоторым больным удается излечиться полностью, другим приходится всю жизнь принимать лекарства. В тяжелых случаях проводится операция по пересадке сердца.
Группа риска по развитию кардиомегалии
Наибольший риск заболеть кардиомегалией у больных с:
Чем опасна кардиомегалия
Из-за увеличения сердца в размерах могут возникнуть серьезные проблемы со здоровьем. Среди них:
Лица, у которых увеличен левый желудочек сердца, находятся в большей опасности.
Профилактика кардиомегалии
Так как кардиомегалия (за исключением врожденной формы) – это не самостоятельное заболевание, профилактика направлена на предотвращение развития болезней-провокаторов. Важно исключить факторы риска, которые приводят к повышению артериального давления, возникновению ишемической болезни сердца, проблем с легкими. Также необходимо отказаться от курения, наркотиков, алкогольных напитков.
Профилактика врожденной кардиомегалии включает: