Что значит рубцовая деформация луковицы дпк
Пилоростеноз (высокая желудочно-кишечная непроходимость)
Главная угроза – полная невозможность прохождения пищи из желудка в нижележащие отделы ЖКТ и развитие истощения.
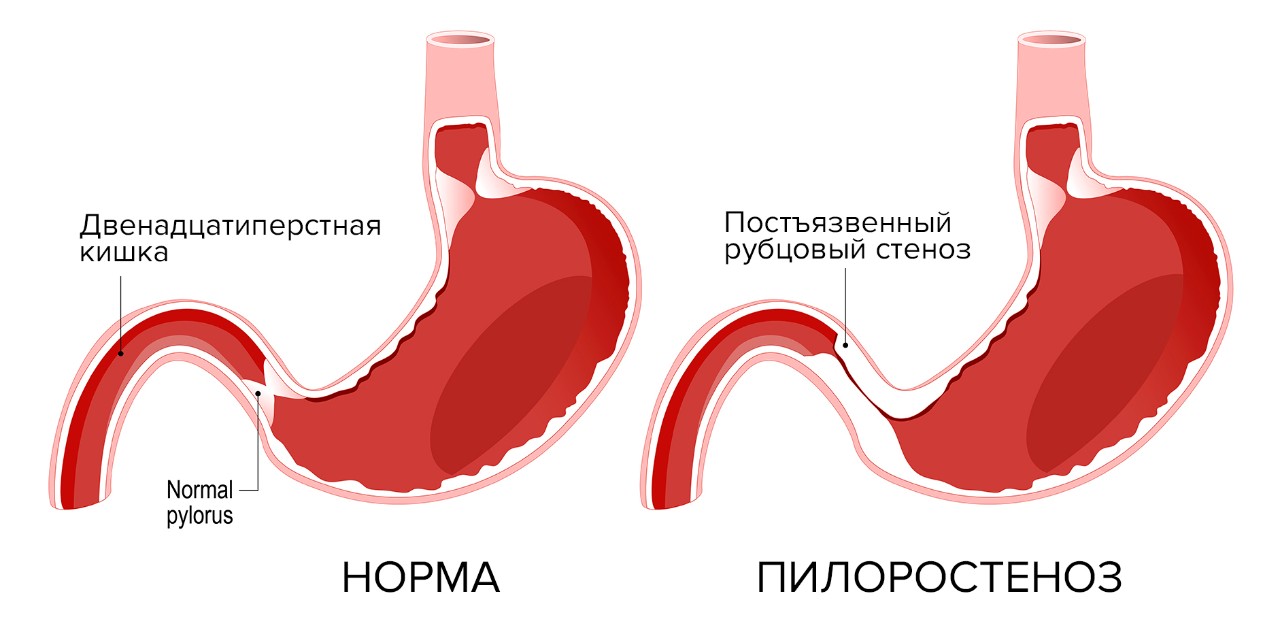
Постъязвенный рубцовый стеноз привратника (пилоростеноз) или двенадцатиперстной кишки – осложнение язвенной болезни выходного отдела желудка (пилорического отдела) или луковицы двенадцатиперстной кишки. На месте зажившей язвы образуется рубец, ткань в области рубца стягивается, прохождение пищи из желудка в двенадцатиперстную кишку затрудняется. Это место постоянно травмируется пищевыми массами, на него воздействует соляная кислота. Возникает хроническое воспаление, зона сужения прогрессирует, проход становится ещё уже. Затем развивается декомпенсация: пища проходит с большим трудом, желудок расширяется и теряет свою перистальтическую функцию. У пациентов с признаками декомпенсированной дуоденальной непроходимости желудок может достигать огромных размеров, пища перестает проходить дальше в кишку, процесс пищеварения останавливается. Возникает истощение.
Язва проявляется болями в брюшной полости. Это могут быть голодные боли или боли после еды. Сужение выходного отдела желудка проявляет себя тошнотой и чувством переполнения желудка после приёма пищи. В норме человек должен просыпаться утром с чувством голода, но пациент с высокой непроходимостью просыпается с чувством переполнения желудка. Декомпенсация стеноза характеризуется рвотой пищей, съеденной за 2-3 часа до этого. Декомпенсация – угрожающее жизни состояние, следует незамедлительно обратиться к врачу.
Для того, чтобы диагностировать постъязвенный рубцовый стеноз выходного отдела желудка, применяются компьютерная томография с водорастворимым контрастом и рентгенологическое исследование с водорастворимым контрастом или с барием. Чтобы понять, через какое время у пациента происходит эвакуация содержимого желудка в нижележащие отделы ЖКТ, врач даёт пациенту барий, делает рентгеновский снимок, и видит, куда барий распространился. Затем снимки делаются через 3, 6, 12 часов – это позволяет оценить динамику прохождения контраста и степень стеноза. В Ильинской больнице пациентам с подозрением на высокую кишечную непроходимость всегда выполняется эндоскопическая диагностика: с помощью эндоскопа врач точно локализует место стриктуры и определяет объем хирургической помощи.
Источник изображения: Designua / Shutterstock
Если степень желудочно-кишечной непроходимости не позволяет провести баллонную дилатацию, но серьёзной формы декомпенсации еще нет – хирурги Ильинской больницы выполняют пациенту лапароскопическую операцию – пилоропластику. Через небольшие разрезы на брюшной стенке (размером около 10 мм) в брюшную полость вводятся лапароскоп и хирургические манипуляторы. Одновременно через рот в просвет желудка вводится эндоскоп. С помощью лапароскопических инструментов хирург рассекает суженную зону двенадцатиперстной кишки и выходного отдела желудка в продольном направлении, а сшивает в поперечном, тем самым значительно расширяя место сужения и разрешая непроходимость. Второй хирург ассистирует ему из просвета желудка с помощью эндоскопа, обеспечивая максимальную безопасность манипуляций. Это малотравматичная операция, дающая устойчивый положительный эффект.
Язва двенадцатиперстной кишки. Хроническая без кровотечения или прободения (K26.7)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Основным морфологическим субстратом язвенной болезни желудка и двенадцатиперстной кишки (ЯБЖ и ДПК) является наличие хронической язвы. Следует отличать от острой язвы и/или эрозии.
Критерии отнесения к данной подрубрике К26.7:
1. «Язвенный» анамнез и/или клиника ЯБЖ и ДПК с периодами ремиссии и обострения.
2.Ранее диагностированная язва той же локализации.
3. Морфологическое типирование язвы проведено (указано) визуально и/или гистологически.
4. Тесты на хеликобактер положительны.
5. Осложнения отсутствуют.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация язв желудка и двенадцатиперстной кишки
По нозологической самостоятельности:
— язвенная болезнь;
— симптоматические гастродуоденальные язвы.
По локализации поражения
1. Отделы желудка и двенадцатиперстной кишки (ДПК):
Язвы желудка:
— кардиального и субкардиального отделов;
— тела и угла желудка;
— антрального отдела;
— пилорического канала.
Язвы двенадцатиперстной кишки:
— луковицы двенадцатиперстной кишки;
— постбульбарного отдела (внелуковичные язвы) — встречаются гораздо реже, чем язвы луковицы.
Сочетание язвы желудка и двенадцатиперстной кишки.
2. Проекция поражения желудка и двенадцатиперстной кишки:
— малая кривизна;
— большая кривизна;
— передняя стенка;
— задняя стенка.
По числу язв:
По диаметру язвы:
— малые;
— средние;
— большие;
— гигантские.
По клинической форме:
— типичная;
— атипичная:
а) с атипичным болевым синдромом;
б) безболевая (но с другими клиническими проявлениями);
в) бессимптомная.
По уровню желудочного кислотовыделения:
— повышенный;
— нормальный;
— пониженный.
Характер гастродуоденальной моторики может быть следующим:
Стадии течения заболевания:
— стадия обострения;
— стадия рубцевания:
а) стадия «красного» рубца;
б) стадия «белого» рубца;
— стадия ремиссии.
По срокам рубцевания существуют язвы:
— с обычными сроками рубцевания (до 1,5 мес. для язв ДПК; до 2,5 мес. для язв желудка);
— труднорубцующиеся язвы (со сроками рубцевания более 1,5 мес. для язв ДПК; более 2,5 мес. для язв желудка).
По наличию или отсутствию постязвенных деформаций:
— рубцово-язвенная деформация желудка;
— рубцово-язвенная деформация луковицы ДПК.
Характер течения заболевания может быть:
Симптоматические гастродуоденальные язвы (вторичные: острые и хронические)
1. «Стрессовые» язвы:
2. Лекарственные язвы
3. Эндокринные язвы:
— синдром Золлингера-Эллисона;
— гастродуоденальные язвы при гиперпаратиреозе.
4. Гастродуоденальные язвы при некоторых заболеваниях внутренних органов:
— при хронических неспецифических заболеваниях легких;
— при ревматизме, гипертонической болезни и атеросклерозе:
— при заболеваниях печени («гепатогенные» язвы);
— при заболеваниях поджелудочной железы («панкреатогенные» язвы);
— при хронической почечной недостаточности;
— при ревматоидном артрите;
— при прочих заболеваниях (сахарном диабете, эритремии, карциноидном синдроме, болезни Крона ).
Существует также следующая классификация язвенной болезни желудка и ДПК (Баранов А.А. и др., 1996; с изменениями).
Виды язв по локализации:
Виды язв по клинической фазе и эндоскопической стадии:
Тяжесть течения:
— легкое;
— средней тяжести;
— тяжелое.
Этиология и патогенез
В пользу рассмотрения H.pylori (HP) в качестве главного этиологического фактора язвенной болезни можно отметить следующее:
Несмотря на признание ведущей роли HP в этиологии и патогенезе заболевания, нельзя полностью исключить роль наследственного фактора, предрасполагающего к развитию язвенной болезни. Также большинством исследователей признается значение эмоционального стресса и нарушений психической адаптации, участвующих в развитии обострений заболевания в качестве триггерного механизма. Ряд авторов большое значение уделяет вегетативным и нейроэндокринным нарушениям, через которые опосредуются воздействия стрессовых факторов.
У детей
Наследственная предрасположенность выступает важнейшим фактором развития язвенной болезни ДПК. У детей показатель семейной отягощенности при язвенной болезни составляет 60-80%.
Язвенная болезнь формируется в результате нарушения физиологического равновесия между агрессивными свойствами желудочного содержимого (протеолитическая активность желудочного сока), поступающего в ДПК, и защитными факторами слизистой оболочки желудка (клеточная регенерация, состояние местного кровотока, секреция бикарбонатов, интенсивность муцинообразования). Повреждающее воздействие желудочного содержимого играет роль в формировании хронических язв пилорического канала и ДПК.
Ввиду перечисленных особенностей, усугубляемых влиянием триггерных факторов внешней среды, происходит длительное закисление луковицы двенадцатиперстной кишки. В последующем происходит развитие желудочной метaплазии в ее слизистой и заселение HP, который в конечном итоге способствует формированию рецидивирующих изъязвлений слизистой оболочки с возможным развитием осложнений.
Эпидемиология
Возраст: старше 7 лет
Соотношение полов(м/ж): 2
Локализация язвы в ДПК преобладает над «желудочной» локализацией приблизительно в соотношении 4:1 при язвеной болезни желудка и ДПК.
Язвенной болезнью страдают 5-10% населения.
По мнению ряда авторов, инфицирование H. pylori значительно выше и составляет от 25 до 80% в различных странах. Уровень инфицирования коррелирует в первую очередь с социально-экономическим уровнем. Среди городских жителей заболевание регистрируется чаще в 2-3 раза, чем среди сельских. Мужчины до 50 лет болеют чаще, чем женщины. Язва ДПК является более распространенной формой по сравнению с язвой желудка.
Распространенность язвенной болезни у детей составляет 1,6±0,1 на 1000 детей в популяции, что составляет 5-6% среди всех заболеваний органов пищеварения у детей (Данные Нижегородского НИИ детской гастроэнтерологии, по РФ).
Язвенный процесс у детей почти в 99% локализуется в луковице ДПК, в 1 % случаев в пилорическом канале. В 0,25% случаев встречается сочетанная локализация в желудке и в ДПК. В последнем случае обычно обнаруживают свежую язву желудка и рубцующуюся или зарубцевавшуюся язву двенадцатиперстной кишки.
Язвенную болезнь констатируют, как правило, по факту обнаружения хронической язвы. Одновременно с этим характерные патогенетические нарушения пищеварительного тракта и типичная клиническая симптоматика появляются и могут быть выявлены еще до образования язвы. Таким образом, во многих ситуациях у детей можно говорить о доязвенной стадии язвенной болезни, частота которой пока не исследована.
Факторы и группы риска
Соответсвуют таковым при язвенной болезни желудка и ДПК. Отличие заключается в более высокой доказанной связи с хеликобактерной инфекцией и усилении роли различных агрессивных факторов.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диспептичекие симптомы: Вторым по частоте симптомом является рвота. Кроме того, для язвенной болезни ДПК характерны запоры, вздутие живота и отрыжка. Вследствие анатомической близости к головке поджелудочной железы, желчному пузырю, общему желчному протоку, а также наличию функциональной связи с другими органами пищеварения весьма вероятно развитие сопутствующей патологии, симптоматика которой может превалировать над проявлениями язвенной болезни. Следует иметь в виду возможность бессимптомного течения язвенной болезни, которое встречается нередко (до 25% случаев).
Более детально клиническая картина выглядит следующим образом:
Язвенная болезнь ДПК в большинстве случаев имеет волнообразное течение. Обострения болезни, как правило, носят сезонный (весенне-осенний) характер, провоцируются воздействием какого-либо триггерного фактора или их сочетанием (диетической погрешностью, стрессовой ситуацией и т.п.) и продолжаются от нескольких дней до 6-8 недель, сменяясь фазой ремиссии. Во время ремиссии пациенты нередко чувствуют себя практически здоровыми.
Клинические проявления язвенной болезни ДПК в зависимости от локализации язвенного дефекта:
Диагностика
Диагностика язвенной болезни желудка и ДПК базируется на совокупности данных клинического обследования, результатов инструментальных, морфологических и лабораторных методов исследования.
Инструментальная диагностика. Диагностика факта наличия язвы
Обязательные исследования
Основное значение имеет эндоскопическое исследование, которое позволяет уточнить локализацию язвы и определить стадию заболевания. Чувствительность метода составляет около 95%. Язва представляет собой дефект слизистой оболочки, достигающий мышечного и даже серозного слоя. Хронические язвы могут быть округлой, треугольной, воронкообразной или неправильной формы. Края и дно язвы могут быть уплотнены за счет соединительной ткани (каллезная язва). При заживлении хронической язвы происходит образование рубца. 
Особенности рентгендиагностики дуоденальных язв
Рентгенодиагностика язв ДПК основывается на тех же симптомах, что и выявление язв в желудке. Некоторые различия связаны с анатомо-функциональными особенностями ДПК.
Подавляющее большинство дуоденальных язв локализуется в луковице. Размеры ее небольшие, и рентгенолог имеет возможность с помощью многоосевого просвечивания и серии прицельных снимков осмотреть буквально каждый миллиметр ее стенки. Этим объясняется высокая эффективность рентгенодиагностики язв луковицы (95-98%). Однако, заполнение кишки контрастным веществом при язвенной болезни затруднено из-за спазма привратника и отека слизистой оболочки пилородуоденального отдела. В связи с этим приходится прибегать к различным ухищрениям, чтобы получить хорошее изображение луковицы. Одним из таких приемов служит смех: во время смеха мышца привратника расслабляется. Эффективен и другой прием: в тот момент, когда перистальтическая волна подходит к каналу привратника, больного просят втянуть живот. Иногда эвакуация сульфата бария в кишечник происходит при быстром переводе обследуемого из положения на правом боку в положение на левом боку. Кроме того, в положении на левом боку воздух из желудка поступает в кишку, в результате чего на экране и пленке отображается пневморельеф луковицы.
Рентгенодиагностика хронической рецидивирующей язвы более трудна, поскольку рубцы обезображивают луковицу. Она заполняется контрастным веществом неравномерно, его комочки могут задерживаться между отечными складками, симулируя изъязвления. В подобных случаях помогает только серия снимков в разных проекциях, которая позволяет установить постоянство рентгенологической картины. Наконец, как при функциональных, так и при органических изменениях, иногда возникает необходимость в фармакологической релаксации желудка и двенадцатиперстной кишки, которая достигается путем предварительного приема таблеток аэрона или внутривенного введения атропина.
Диагностика H.pylori (как основной причины ЯБЖ)
Инвазивные методы:
Неинвазивные методы:
— определение антигена в стуле (хроматография с моноклональными антителами);
— дыхательный тест с мочевиной меченой изотопом углерода (С13-14);
— серологические методы (определение антител к H.pylori).
Дополнительные исследования
Проводится УЗИ органов брюшной полости.
Стеноз и рубцовая деформация желудка, луковицы двенадцатиперстной кишки — язвенная болезнь МЦПК Русаков В.И.1997
Особенность распределения язв по локализации определяет наибольшую частоту рубцовых деформаций в пилорическом отделе желудка и в луковице дуоденум. Сужение развивается или вследствие заживления язвы с образованием стягивающего рубца, или в результате разрастания созревающей соединительной ткани при продолжающемся язвенном процессе. И в том, и в другом случае клиническая картина заболевания меняется.
Патологоанатомически и клинически различают две стадии стеноза: стадию компенсации и стадию декомпенсации. В первой стадии желудок в результате развивающейся гипертрофии мышечной оболочки преодолевает препятствие в области сужения, слизистая выделяет еще значительное количество желудочного сока.
Затем, по мере нарастания сужения, для эвакуации содержимого требуется все больше и больше времени при максимальной мышечной деятельности желудка, который в конечном итоге перестает справляться с увеличивающейся нагрузкой, и процесс переходит в стадию декомпенсации. Эта стадия характеризуется постепенным растяжением желудка и развитием атрофических изменений во всех слоях, что приводит к резкому угнетению желудочной секреции и развитию гнилостных процессов.
При заживлении язвы больной отмечает постепенное стихание болей, исчезновение приступов, уменьшение, а затем и полное прекращение изжоги, улучшение общего состояния и, конечно, связывает это с наступающим выздоровлением. Однако вскоре он замечает, что изжога и кислая отрыжка сменяются отрыжкой пищей, после еды появляются неприятная тяжесть в животе и тупые давящие боли, приобретающие характер постоянных. При сохранении язвы с развитием стеноза боли становятся слабее, но они не исчезают полностью и лишь усиливаются после еды.
Эти симптомы нарастают, дополняются вздутием верхней половины живота, громким урчанием и схваткообразными болями, после которых живот постепенно опадает и состояние больного улучшается — боли ослабевают и исчезает томящее чувство тяжести. В последующем, после еды, в момент вздутия живота и схваткообразных болей, появляется рвота, и больной выбрасывает из желудка непереваренную пищу, в которой иногда бывает примесь пищи, съеденной накануне, а то и несколько дней назад.
После рвоты больному становится легко, и, ощутив это, он прибегает с приближением очередного приступа к искусственному вызыванию рвоты. Рвота становится систематической, изнуряющей больного. Fleming(1966) описал наблюдение, когда в момент рвоты у больного при стенозе привратника наступил разрыв желудка.
Желудок, вначале гипертрофированный и справлявшийся с преодолением препятствия при эвакуации пищи, постепенно переходит в стадию декомпенсации, растягивается, превращается в тонкостенный мешок, спускающийся в малый таз. Скапливающаяся в нем пища загнивает, отрыжка становится тухлой, а с рвотой выбрасываются зловонные разлагающиеся массы. Больной теряет много жидкости и голодает, в результате чего развиваются нарастающее истощение, обезвоживание и большие изменения в электролитном составе и внутренних органах,вплоть до развития печеночно-почечной недостаточности (см. «Патогенез»),
Объективное исследование больного обнаруживает понижение питания (вплоть до истощения), обезвоживание, которое при значительной выраженности и в сочетании с потерей электролитов может сопровождаться судорогами или другими симптомами, свойственными этим состояниям. Общее состояние в зависимости от стадии колеблется от удовлетворительного до крайне тяжелого, коматозного.
В первой стадии заболевания при общем удовлетворительном состоянии заметно беспокойство больного. Язык обложен беловатым налетом, изо рта нередко — неприятный запах. Живот в момент исследования (особенно до еды) может иметь нормальную форму, но он, как правило, втянут. Из-за исхудания заметно выстоят верхние передние ости подвздошных костей и реберные дуги. Живот участвует в дыхании, активные движения и перкуссия могут не дать никаких сведений и лишь небольшая болезненность в пилородуоденальной области указывает на наличие язвенного процесса.
Поверхностная пальпация при исследовании в период покоя желудка тоже может оказаться бесцельной, лишь при выраженном стенозе и дряблой брюшной стенке удается определить огромный желудок, растянутую малую кривизну и спускающуюся далеко ниже пупка большую кривизну. При выполнении глубокой пальпации, проводимой методично и настойчиво, вдруг картина резко меняется. Под руками желудок становится напряженным, он приподнимает брюшную стенку, через которую ясно контурируются все его отделы. Можно рассмотреть большие перистальтичные волны, идущие слева направо и набегающие одна на другую.
В это время на лице больного заметны признаки беспокойства, которые становятся выразительными при появлении антиперистальтики, — волны идут в обратном направлении и сопровождаются неприятными ощущениями, а иногда и болями. На этот феномен появления перистальтики после пальпации желудка при стенозе привратника обратили внимание давно. Старые врачи говорили: «Надо подразнить желудок».
Симптоматика стеноза особенно ярко вырисовывается после еды. Тогда при перкуссии раздутый и содержащий воздух желудок дает высокий тимпанит, а постукивание кончиками пальцев по брюшной стенке над желудком, при одновременной фиксации большой кривизны левой рукой, дает характерный симптом «шума плеска» — издает шум, плещется жидкое содержимое желудка, как это бывает в любом сосуде, лишь частично наполненном жидкостью (например, в грелке с водой). Выраженные исхудание и обезвоживание делают брюшную стенку тонкой и дряблой, кожа собирается в складки, которые долго не расправляются (рис. 114).
Стеноз и рубцовая деформация желудка, луковицы двенадцатиперстной кишки — язвенная болезнь МЦПК Русаков В.И.1997
Выраженность клинической картины зависит от стадии стеноза, особенностей процесса и индивидуальных свойств больного (как и при других болезнях).Жалобы больного на изменение характера болезни, ослабление или исчезновение болей, смена изжоги, отрыжки кислым на отрыжку съеденной пищей, а затем тухлым, присоединяющаяся рвота без тошноты, вздутие и урчание в животе, нарастающее исхудание больного при наличии приведенных изменений со стороны живота (выраженных в различной степени) позволяют безошибочно и своевременно распознать сужение выхода из желудка.
Окончательно решает вопрос рентгеновское исследование. Правда, надо помнить о спазме привратника и в сомнительных случаях повторять исследование после атропинизации. Рентгеновская картина стеноза очень выразительна (рис. 115). При выраженном стенозе первые глотки бариевой массы, пройдя пищевод, проваливаются (падают) в малый таз, где покоится большая кривизна желудка. Это обстоятельство иногда приводит в смятение начинающего рентгенолога или хирурга, редко заглядывающего в рентгеновский кабинет. Когда желудок наполняется контрастной массой, обнаруживаются большие его размеры, дряблые стенки, слабо или бурно перистальтирующие (в зависимости от стадии стеноза). Желудок принимает форму чаши с горизонтальным уровнем контрастного вещества. Натощак в желудке бывает много жидкости.
Стеноз и рубцовая деформация желудка, луковицы двенадцатиперстной кишки — язвенная болезнь МЦПК Русаков В.И.1997
Рентгеновское исследование определяет выраженность стеноза, особенность перистальтики и время эвакуации содержимого. Эвакуация иногда задерживается на много часов. При резко выраженных сужениях контрастная масса остается в желудке 24—48 часов.
Больные со стенозом желудка подлежат тщательному кли-ническому и лабораторному исследованию. Необходимо в первый же день поступления больного определить суточное количество мочи, выполнить общий анализ крови, определить электролиты крови, хлориды, остаточный азот крови, функциональное состояние печени. Все это необходимо для выполнения коррекции водного и электролитного баланса и обеспечения полноценного питания.
Если больной поступил с явлениями обезвоживания, следует немедленно начать переливание солевых растворов (физиологический раствор поваренной соли с добавлением солей калия,жидкости Дарру или Рингера, 5%-ного раствора глюкозы с непременным введением инсулина (из расчета 4—5 ЕД инсулина на 10 граммов сухой глюкозы), белковые препараты и кровезаменители.
Иными словами, исходя из выраженности обезвоживания (суточное количество мочи, степень сгущения крови), величины дефицита электролитов, степени алкалоза или ацидоза, надо принять рециональные меры к нормализации водного обмена, белкового обмена, кислотно-щелочного равновесия и компенсации электролитов. С первых дней поступления больного в стационар при наличии декомпенсации моторной деятельности желудка необходимы ежедневные промывания желудка слабокислыми растворами (1—2%-ным раствором соляной или лимонной кислоты).
Перечисленные мероприятия являются подготовкой больного к операции, показания к которой относятся к абсолютным.
Не буду подробно описывать клиническую картину других рубцовых деформаций желудка, так как встречаются они редко, а диагностируются без особого труда рентгенологически. Можно лишь отметить, что деформацию желудка в виде «кисета» вызывают большие язвы малой кривизны желудка, они сопровождаются выраженной болевой реакцией.
«Песочные часы» дают симптоматику стеноза с более ранним появлением отрыжки и рвоты и менее выраженными явлениями со стороны живота. Schloffer (1913) писал: «Иногда удается при раздувании желудка видеть, как оба мешка выпячиваются, наподобие шара. При промывании желудка замечают иногда поразительное явление, что введенная жидкость не вытекает обратно или что, после того, как кардиальный мешок дочиста промыт, вдруг начинает опять выделять желудочное содержимое из привратникового мешка».
Деформации и стенозы при любой локализации необходимо дифференцировать со злокачественными опухолями. Большое значение при этом играет клиника заболевания. Из рентгеновских методов здесь следует упомянуть париетографию. В трудных случаях помогают решить вопрос гастроскопия и биопсия, но и эти методы не гарантируют от ошибок. Успокоением в таких случаях является необходимость оперативного вмешательства, независимо от причины, вызвавшей стеноз.