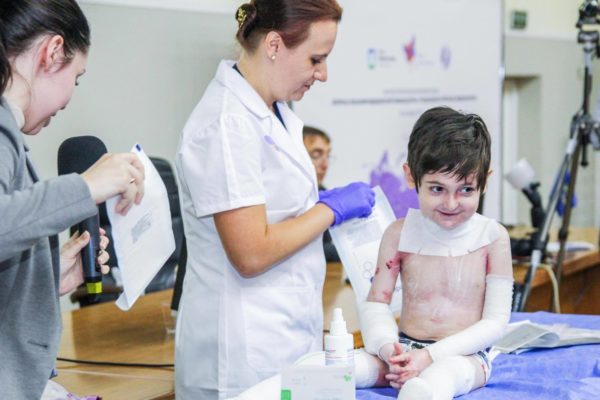
Что значит ребенок бабочка
Причины возникновения буллезного эпидермолиза, лечение болезни, продолжительность жизни “детей-бабочек”
Каждый из нас когда-нибудь слышал выражение «дети-бабочки». Почему так называют этих малышей и с какими трудностями им приходиться сталкиваться на протяжении всей жизни? Малейшее прикосновение или поцелуй матери вызывают у них сильную боль, так как кожа у таких детей нежная и хрупкая, как крылышки насекомого. Именно данное сравнение и послужило мотивом для ассоциативного названия буллезного эпидермолиза.
Понятие буллезного эпидермолиза и причины его возникновения
Буллезный эпидермолиз – хроническая патология, которая передается на генном уровне. Главный признак – возникновение на поверхности эпидермиса и слизистых мокнущих язвочек и пузырей. Кожа становится абсолютно незащищенной от механических прикосновений, это вызывает незамедлительную реакцию – образование высыпаний.
Болезнь «бабочки» передается по наследству, на ее развитие не влияет течение беременности и перенесенные инфекционные заболевания матери в данный период. При этом родители могут быть абсолютно здоровыми, но у одного из них или у обоих есть мутация генов. Это главный фактор появления буллезного эпидермолиза у ребенка. Во время зачатия происходит особое комбинирование генов, что вызывает недуг.
По типу сочетания генов выделяют два пути наследования патологии – доминантный и рецессивный. Проявляться она может в первые дни жизни малыша или в течение нескольких месяцев с момента рождения.
Формы заболевания и его симптомы
Буллезный эпидермолиз протекает у всех по-разному. Это зависит от типа и тяжести течения болезни, поэтому выделяют несколько основных форм.
При тяжелом ходе патологического процесса совместно возникают инфекционные осложнения. Тогда все заканчивается летальным исходом практически после появления ребенка на свет либо он навсегда остается инвалидом. С легкой формой можно прожить полноценную жизнь, но периодически требуется проводить соответствующую терапию.
Основной симптом буллезного эпидермолиза – это появление на коже и слизистых пузырчатых высыпаний, которые возникают при незначительном воздействие на нее. Поражение распространяется по всей поверхности эпидермиса, слизистых оболочек, кистей рук, ступней и ногтей.
После лечения образования заживают. Рубцы остаются не всегда, иногда процесс проходит без изменения кожных покровов.
Простой
Простой буллезный эпидермолиз делится на два типа – локализованный (болезнь Вебера Койкена) и генерализованный:
Врожденный
Врожденный буллезный эпидермолиз проявляет себя сразу после рождения малыша. Эрозийные высыпания распространяются по всему телу и поражают даже ногти. После проведения медикаментозной терапии образования успешно проходят, не оставляя следа.
Летом и при чрезмерной активности ребенка врожденный буллезный тип эпидермолиза развивается активнее, поэтому родителям стоит уделить особое внимание таким обстоятельствам. В подростковом возрасте симптомы заболевания часто отступают самостоятельно, также корректное лечение успешно помогает остановить врожденный эпидермолиз.
Приобретенный
Приобретенный буллезный эпидермолиз проявляется у взрослого человека. Заболевание поражает слизистые и кожные покровы, ступни, пищеварительный тракт. Появившиеся пузырьки доставляют дискомфорт, человек испытывает сильные болевые ощущения.
Терапия не всегда эффективна, так как приобретенный эпидермолиз плохо поддается лечению. Таким больным часто прописывают прием синтетических гормонов. Это помогает добиться ремиссии и увеличить ее продолжительность.
Дистрофический
Дистрофическая форма буллезного эпидермолиза проявляется с первых дней жизни малыша. Характеризуется она формированием эрозийных образований, которые охватывают масштабные участки.
С ростом ребенка высыпания распространяются по всей поверхности тела. Дистрофический эпидермолиз поражает кожные и слизистые покровы, внутренние органы. Пузырьки можно найти на ступнях, кистях рук, коленях и т. д.

Со временем стремительное течение и разрастание язвочек приводит к осложнениям:
При дистрофическом типе буллезного эпидермолиза сохраняется риск формирования рака кожи, что приводит к увеличению смертности среди больных.
Пограничный
Пограничный тип эпидермолиза находится на границе дистрофической и простой форм. Выделяют два подтипа – Гертлица и Не–Гертлица. Первый из них характеризуется тяжелым течением и высоким уровнем смертности.
Вне зависимости от разновидности пограничной формы, пузырьки образуются на любом участке тела и отличаются своей масштабностью.
Что такое синдром Киндлера?
При синдроме Киндлера малыш появляется на свет уже со сформировавшимися на коже пузырьками. В дальнейшем поражение охватывает еще большие участки эпидермиса. У ребенка развивается чувствительность к свету, пигментация и атрофия верхнего слоя кожного покрова, на ногтях образуются рубцы. Осложнения переходят и на внутренние органы больного (желудочно-кишечный тракт, мочеполовая система).
Диагностические методы
Диагностика буллезного эпидермолиза проводится до и после рождения ребенка. Постнатальное обследование осуществляется двумя методами – иммунофлюоресцентным генетическим картированием и электронной микроскопией.
Чтобы произвести любое из исследований, пациенту делают биопсию. Забор производится на пораженном и здоровом участках эпидермиса. Затем, выявляется присутствие специфических белков кожи и определяется ее компонентный состав для установления причины развития буллезного эпидермолиза.
Если были обнаружены определенные мутации, то дополнительно проводят анализ ДНК, устанавливают генетические изменения и путь наследования. Для постановки диагноза до рождения малыша исследуют околоплодные воды, забор которых осуществляют после 17 недель беременности. С помощью ДНК-анализа определяется поврежденный ген.
Особенности лечения
Лечение буллезного эпидермолиза назначают только после проведения иммунофлюоресцентного анализа. Независимо от формы и течения патологии, терапия таких пациентов всегда включает в себя несколько методов. Они позволяют добиться длительной ремиссии, но для полного выздоровления их недостаточно.
Так как это системная патология, то курированием пациентов занимается команда врачей (хирург, гастроэнтеролог, дерматолог, онколог, психолог и т. д.). Применяют иммуностимулирующие препараты и лекарства, улучшающие процессы метаболизма.
Необходимо следить за питанием. В ежедневном рационе должно присутствовать большое количество белков, в приоритете калорийная пища.
Медикаментозная терапия
Медикаментозное лечение применяют в виде оральных препаратов и лекарства местного действия. Используют такие медикаменты, как:
Врачи оценивают общее состояние пациента и степень поражения кожных покровов. Обычно лекарства назначают комплексно. Основная цель терапии – добиться ремиссии (для этого назначают гормоны) и устранить все неприятные симптомы. При сохранении опасности формирования сепсиса и иных осложнений врач прописывает антибиотики и противошоковые препараты.
Поддержание состояния кожных покровов
Обязательно нужно производить наружную обработку эрозий несколько раз в день, чтобы не допустить развития сепсиса и рака кожи, устранить образования без рубцевания эпидермиса. Маленьким детям дополнительно бинтуют обработанные участки – это позволяет избежать повышенного травмирования ран.
Образовавшиеся пузыри вскрывают и откачивают содержимое. Затем обрабатывают специальными растворами и мазями, после чего накладывают не прилипающие материалы и бинтуют.
Иные методы лечения
Современные методы терапии применяют и для профилактики повторного поражения эпидермиса. К ним относятся:
Сколько живут “дети-бабочки”?
Осложненное протекание заболевания приводит к иным печальным последствиям, например, к инвалидности с детства (при дистрофическом типе).
При простом течении буллезного эпидермолиза наблюдается положительный прогноз – больные проживают обычную жизнь. Периодически необходимо проводить соответствующую терапию и не забывать о мерах профилактики, чтобы патология находилась в стадии ремиссии.
В России нет надлежащих условий для таких пациентов, поэтому не все родители в состоянии справиться с болезнью и помочь своему малышу. Так известна история мальчика по имени Николоз, который страдает буллезным (врожденным) эпидермолизом. Он живет в одном из домов ребенка города Санкт-Петербурга. Сейчас ему уже шесть лет, и по своему развитию он ничуть не уступает своим сверстникам. Вместе с фондом “Дети БЕЛА” Николоз успешно справляется с буллезным эпидермолизом.
Возможные осложнения болезни
При появлении ран следует тщательно следить за их состоянием и уделять большое внимание их обработке, так как существует опасность инфицирования. Некоторые виды буллезного эпидермолиза могут привести к следующим осложнениям:
Профилактические меры по предупреждению осложнений
Чтобы избежать развития осложнений и обострения буллезного эпидермолиза, рекомендуется придерживаться определенных правил. Для профилактики следует:
Дети-бабочки – когда ты чувствуешь боль всей кожей
…Болезнь редкая, лечения нет, бесплатных медикаментов не полагается. Есть деньги – ребенок обеспечен перевязками. Нет денег – как можете, так и живите. Страшно, когда деньги кончаются. Совсем. Тогда ребенок кричит ночью от боли, отрывая от ран прилипшую простыню или одеяло, но самое страшное – это врачи, которые видят в ребенке экспонат из учебника медицины.
Когда я узнала об этих детях, ревела в голос
– Семь лет назад позвонила моя коллега и попросила записать сказку про бабочек для детей-бабочек.
Дети-бабочки – эти слова для меня ровным счетом ничего не значили. Я просто поняла, что надо помочь какому-то благотворительному фонду, – рассказывает свою историю актриса Ксения Раппопорт, попечитель фонда «Дети-бабочки». – За мной заехала молодая женщина. Пока мы ехали, я поинтересовалась, что такое «дети-бабочки» и в чем вообще проблема. Она мне рассказала.
Когда через полчаса мы подъезжали к студии, меня била крупная дрожь, я ревела и совершенно не могла ничего записывать. Еще целый час сидели в кафе, чтобы я могла успокоиться. Той женщиной была Юлия Копцева, один из учредителей фонда и мама девочки-бабочки Насти, которая просто рассказывала мне, как мама маме, подробности их ежедневной жизни.
Как она, например, намеренно затормаживает развитие ребенка, чтобы он стал позже ходить, чтобы успел достигнуть осознания того, чем и как может нанести сам себе травму. Вот мы с вами стараемся пораньше поставить детей на ноги, хвастаемся, у кого раньше пополз, у кого раньше пошел, как смешно падает.
А она говорила, что не носит украшений, потому что если малыш хватается за что-то блестящее, то у него с руки кусками сходит кожа. Говорила, что ребенка нельзя обнять, да просто взять на руки, подкинуть и поймать.
И чтобы выкупать дочь, она часами репетирует с куклой, потому что одного неверного движения достаточно, чтобы слез большой участок кожи.
Когда я ревела уже в голос, она сказала: «Ксения, ну что вы так расстраиваетесь. Вообще, у нас очень хорошая ситуация. У моей дочки единственной из детей-бабочек в нашей стране есть ногти на руках!»
А потом я записала сказку и, выйдя из студии, спросила, чем еще могу помочь.
Главное, я поняла, что существует удивительное генетическое неравенство. Принять его невозможно. Нас, здоровых людей с кожей, много, а рядом есть совсем немного тех, которые невозможно мучаются. И мы совершенно о них не знаем. Понятно, любая история такой семьи – кромешный ад. Ведь нет информации, нет врачей, которые могли бы назвать диагноз и дать прогноз, нет горячих линий, по которым родителям могли бы сказать, что ребенку элементарно нужны перевязки.
Сбегаются из всех кабинетов посмотреть, как вживую выглядят такие дети… предлагают кучу разных процедур, чтобы посмотреть, что там у него внутри: такие же раны или нет?
Мы начинали с маленьких шагов, знакомились с проблемой. В течение первого года жизни фонда эта проблема раскрывалась перед нами. Казалось, просто нужно собрать деньги на перевязки и вопрос решен. Потом стало ясно, что надо идти в роддома и учить медперсонал не клеить таким детям пластыри. Были уверены, что этого точно достаточно и будет все в порядке. Но чем больше погружались, тем очевиднее нам становилось, что нет врачей, которые знают об этой болезни, нет системы помощи…
Дважды повезло
Дочь Ольги Слободиной, Юлия, родилась в Германии. Поэтому она не сталкивалась с тем ужасом, о котором говорится в выпущенном театральным сообществом видеоролике о проблемах детей с буллезным эпидермолизом.
Немецкие врачи сразу поставили диагноз. Они знали, как обеспечить уход за ребенком, научили этому и предупредили о том, какая жизнь ждет семью. Проблемы начались год спустя, когда Слободины, проведя 13 месяцев в немецкой больнице, выписались и приехали в Россию, в Санкт-Петербург. Было и недоумение, и непонимание российских врачей, а главное – не было ни перевязочных средств, ни специальных средств по уходу за кожей для таких детей. Но Слободиным повезло во второй раз.
…Увезли в инфекционное отделение. Подозрение на стафилококковую инфекцию… Там из-за халатности и амбициозности врача ребенка просто изуродовали… а нас обвинили в плохом уходе.
Одна из дерматологов, к которым они попали в консультационный центр, видела больных буллезным эпидермолизом. «Впрочем, – оговаривается Ольга, – больше никто. Вместе с другими специалистами приходилось учиться всему с нуля. Появлялась проблема, мы шли к врачу, вместе, командой искали решение. Это был непростой путь».
В 2014 году Юле было 22 года, когда впервые семья познакомилась с фондом «Дети-бабочки», который обеспечил их специализированными дорогостоящими перевязочными средствами. Обычные бинты и пластыри не подходят для ухода за такими детьми. Они рвут кожу, которая заживает потом месяцами.
Об остальных мы не знаем
По статистике на всей территории России проживает около двух с половиной тысяч больных буллезным эпидермолизом. Но фонд, который уже семь лет занимается этой проблемой, знает всего триста детей и около пятидесяти взрослых с таким диагнозом. «Об остальных мы не знаем ничего, – признается Алена Куратова, глава фонда «Дети-бабочки». – В этом и в прошлом году в стране появилось очень много новорожденных с врожденным буллезным эпидермолизом».
Чтобы люди с таким диагнозом дожили хотя бы до 18 лет, в месяц на перевязочные средства в связи с ростом курса валюты у фонда уходит от ста пятидесяти до (в случае тяжелой, дистрофической формы) семисот тысяч рублей в месяц.
Только на повязки для таких детей фонд должен собирать полмиллиарда рублей.
«Эти пугающие цифры не покрывают расходы на специальное питание, лекарства, обследования, – поясняет Алена Куратова. – Деньги уходят на то, чтобы не прилипать к простыням и к 18-25 годам выглядеть и существовать достойно, как выглядят жители Европы, с которыми мы встречаемся на конгрессах».
Как публикации в СМИ пугают людей
Фонд «Нужна помощь» недавно провел исследование, попытавшись выяснить, в какой степени граждане России знакомы с понятием «орфанные заболевания» и что знают о редких болезнях. Результаты опубликовали в Международный день редких (орфанных) заболеваний (Rare Disease Day), который традиционно отмечается 29 февраля, а в невисокосные года приходится на 28 февраля.
Результаты исследования удивили специалистов. В этом призналась руководитель проекта Елизавета Язневич, выступая на Public Talk о буллезном эпидермолизе.
Оказалось, несмотря на то, что больше половины опрошенных знали о редких заболеваниях, едва ли одна пятая из них могли сказать, какие именно заболевания являются орфанными. Лишь четыре процента опрошенных так или иначе сталкивались с этими болезнями в жизни.
В настоящее время медикам известно более чем о 700 редких болезней, к числу которых в первую очередь относятся генетические. Редкой болезнью принято считать ту, которая встречается с частотой один случай на 2000 человек (по мнению российских специалистов – десять случаев на 100 000 человек).
Орфанные заболевания в большинстве своем являются следствием генной мутации, которую невозможно вылечить, однако при ранней диагностике можно существенно повысить качество жизни больного и не допустить прогрессирования болезни.
Для всех опрошенных очевидно, что жить с редким заболеванием сложно: слабая диагностика, дорогое лечение и уход, особые условия жизни, наконец, невозможность вылечиться – самое серьезное, с чем сталкивается человек. При этом куда меньше людей понимают, что проблему изоляции со стороны общества никто не отменял.
В своем исследовании мы аккуратно приблизились к проблеме толерантности. В конце концов, никто не застрахован от того, чтобы родить или родиться с редким заболеванием. И хотя наши собеседники уверены, что люди с орфанными заболеваниями не обязательно некрасивы, однако немало тех, кто уверен, что им лучше не рожать детей. Как правило, это мнение разделяют люди старшего поколения.
Самый загадочный и интригующий факт касается именно социального профиля опрошенных. Оказалось, что те, кто лучше осведомлен, демонстрируют меньшую толерантность.
– Своими публикациями в СМИ фонды вроде бы хотят повысить осведомленность в обществе, но информация о сложности жизни таких людей пугает читателей. Иначе говоря, мы не наполняем информацию об орфанном заболевании человечностью, не даем историю человека так, чтобы она вызывала сопереживание, – резюмировала Елизавета.
Что такое буллезный эпидермолиз
– В основе этого заболевания лежит мутация, субстратом которой является кодировка белка, из которого состоит кожа. Определенные структуры белка обеспечивают сцепку разных слоев кожи, – объясняет эксперт фонда, заведующий отделением дерматологии НМИЦ здоровья детей Минздрава России Николай Мурашкин. – Так как эти крепежные канаты клеток кожи патологически изменены, то при малейшем прикосновении происходит смещение поверхностных слоев по отношению к более глубоким. Это ведет к формированию пузыря. При дистрофической форме заболеваниями – к эрозии и язвам, которые заживают рубцеванием. И этот процесс носит бесконечный характер. Потому что нет белка, который мог бы прекратить эти изменения. На рубцах могут формироваться новые рубцы, и так до бесконечности.
Тяжесть и течение заболевания зависит от степени выраженности мутации, – поясняет Мурашкин. – Сегодня существуют экспериментальные радикальные попытки изменить ситуацию, но боюсь, что в обозримом будущем генные инженеры еще не придут к решению этой загадки. Хотя недавно для одной из форм буллезного эпидермолиза была сделана успешная операция по формированию у пациента трансгенной кожи.
Сегодня известно более тридцати разновидностей мутации. Дистрофическая форма требует серьезных изучений и экспериментов, но то, что было уже сделано, – фантастика! Прорыв! Изучая тонкости открытий и примененных методик, мы понимаем, что наука шагнула далеко вперед. Я не теряю надежды, что мы победим не только буллезный эпидермолиз, но и другие редкие заболевания.
Есть желание – есть тысяча возможностей
Николай Мурашкин руководит отделением центра, в котором находится единственное в стране отделение для детей-бабочек. В целом в России повсеместно наблюдается кадровый голод. Профессор признается, что это редкое заболевание мало изучено специалистами даже в медицинских вузах. Следствием становится отсутствие слаженной системы помощи таким детям.
– Заболевание затрагивает основу соединительной системы кожи. Белок участвует в структуре некоторых внутренних органов. Иначе говоря, для помощи таким детям требуется целая команда специалистов. Пока в России помощь отдана на откуп кожно-венерологическим диспансерам, в которых нет ни ресурсов, ни специалистов, способных эту помощь оказать. Даже по состоянию пациентов, – признается Мурашкин, – можно легко понять, из какого региона страны приехал ребенок.
Если с регионом работает фонд, то у врачей есть четкое видение проблемы. Там, где связи нет, обычно кожные заболевания считают «болезнями, от которых не умирают» – «Ну не онкология же это, и вообще таких трудоемких больных мало, так что Бог с ними».
Две трети регионов России вообще не знают о болезни. Там, где знают, уровень помощи сильно зависит от желания людей что-то изменить на местах.
– Как говорится, есть желание – есть тысяча возможностей. Нет желания – найдется тысяча причин. Если люди хотят что-то изменить, то ситуация меняется, – добавляет эксперт фонда. – В нашем научном центре, благодаря поддержке фонда и администрации, которая не осталась равнодушной к проблеме дерматологии и открыла почти четыре года назад наше отделение на базе главного педиатрического института страны, мы имеем возможность для помощи таким пациентам.
По словам эксперта фонда «Дети-бабочки», три года назад сложно было представить, как вообще лечить таких детей. Сегодня им оказывается весь цикл помощи на базе отделения. Благодаря фонду специалисты прошли стажировку в Бирмингеме, успешно расширяют пищевод, научились лечить зубы таким детям, давать наркоз, провели первую успешную операцию по разделению пальцев кистей рук.
– С медицинской частью проблем нет, – поясняет Мурашкин. – Нам не стыдно показать наши достижения. Проблемы касаются финансирования этой деятельности государством. Мы не знаем, как нам бороться с системой ОМС. Неприлично сказать, но, например, уникальную операцию государство в лице ОМС оценило в тридцать три тысячи рублей.
Иначе говоря, все остальные расходы покрыл фонд. Мы пытаемся найти дополнительные прописанные в ОМС строки в оперативном лечении, например, по реконструкции пищевода, это я молчу еще о генетике. Все это сложные вопросы организации, хотя подвижки есть.
Не вместО, а вместЕ
Схема «Фонд вместО государства» не работает. Да и ставить это целью, по словам Алены Куратовой, было бы сверхамбициозно.
Возможен лишь вариант – «Фонд вместЕ с государством». Так и случилось несколько лет назад, когда фонд «Дети-бабочки» начал работать с научно-практическим центром дерматовенерологии и косметологии. Именно Москва стала первым регионом в 2012 году, который взял на себя обеспечение помощью детей с буллезным эпидермолизом. Сейчас фонд работает с другими регионами.
По словам Оксаны Поршиной, заместителя главврача по клинико-экспертной работе центра, обычно медицину и лечебный процесс принято воспринимать в духе сериала «Скорая помощь».
– Но к реальности это не имеет отношения. Медицина – это огромный документооборот и труд тех людей, которые с пациентами вообще не встречаются, – говорит Поршина. – Например, осуществить закупку лекарств и перевязочных материалов возможно лишь в рамках действующего законодательства, подзаконных актов федерального и регионального значения. Все закупки тщательно проверяются. Только так они гарантированно смогут принести пользу, а не вред пациентам. Поэтому сказать, что все это бюрократия – не верно. Слова «хочу» вообще недостаточно.
По словам Поршиной, в Москве благодаря реорганизации КВД, которые стали филиалами центра дерматовенерологии, то есть частью единого организма, имеющего доступ к последним открытиям, удалось сделать серьезные подвижки в оказании помощи пациентам.
– Как только нам поступает информация о рождении ребенка-бабочки, обычно это бывает в течение суток, фонд готов отправить патронажную сестру, которая не только покажет, как перевязывать ребенка, привезет образцы перевязочных средств, но и успокоит, не позволит запудрить голову маме, чтобы она оставила такого ребенка, «потому что неизвестно, что с ним делать», – довольно эмоционально говорит актриса Ксения Раппопорт.
– Основные травмы наносятся таким детям в первые месяцы жизни, когда врачи не могут поставить диагноз, не знают, например, как установить капельницу, наклеить пластырь, чтобы на всю жизнь не превратить руку ребенка в кровоточащую рану…
…Никто не мог сказать, что нужно делать, не сказал, что нужно прокалывать все эти пузырьки, а одежду носить швами наружу. Никто и ничего…
Сейчас, благодаря скорости нашего реагирования, информированности регионов, качество и длительность жизни таких детей имеет тенденцию к увеличению и улучшению. Мы можем помочь только детям до 18 лет. До и после – это две разные системы… Но у нас элементарно не хватает ресурсов.
– Мы надеемся на симбиоз и диалог с государством. Шесть лет назад нашу инициативу подхватила Москва и стала настоящим паровозом, – подхватывает выступление Раппопорт Куратова. – Но если за историю с детьми я относительно спокойна, то в истории с оказанием помощи взрослым мы только начинаем путь. Надеемся, что здесь слово за генетиками. Мы движемся по пути сохранения детей, чтобы дождаться, когда в бой вступят генетики.
Генетика дает нам надежду
– За последние пять лет в мировом научном сообществе совместно с клиническими специалистами достигнут серьезный прорыв, – признается Юлия Коталевская, заведующая консультативным отделением Медико-генетического центра МОНИКИ, врач-генетик, эксперт фонда «Дети-бабочки». – Благодаря имеющимся технологиям генной инженерии мы вступаем в новую эру. Если в последние пять лет вся информация касалась генной терапии у животных, то нашумевший случай о прорыве в генной терапии мальчика с буллезным эпидермолизом дает нам надежду.
Результату, то есть сделанной операции, уже два года, а для такого состояния это много. Мировая ассоциация, которая занимается буллезным эпидермолизом, более десяти лет вкладывает деньги в фундаментальные исследования причин, последствий и генетики БЭ. Одним словом, наука идет семимильными шагами.
Я уверена, что она будет приближаться к клинической практике. Я, как человек, серьезно занимающийся орфанными заболеваниями, могу признаться, что препараты генной инженерии находятся на второй стадии испытаний. Вот-вот они войдут в клиническую практику. Нет, это не значит, что через два года они станут массовой историей, лекарствами во флаконах. Но радикальный итог будет.
В России есть возможность заниматься такими исследованиями, хотя очевидно, что российская популяция с точки зрения генетики является для ученых загадкой. Мы, как народ, не русский народ, а популяция – комплекс национальностей, рассеянных по территории РФ, со своей генетической спецификой – отличаемся от всех остальных.
У нас есть мутации, которые неизвестны в Европе. При этом генная терапия основана на генной специфике. Европейские ученые разрабатывают терапию для своего населения, именно поэтому мы должны понять, чем отличаемся, как уже сделанные открытия применимы для нас.
Мы действительно до конца не знаем, что имеем в России с точки зрения генетики. Но мы надеемся, что реальный срок для результата – это два-три года.
Мы уверены, наши дети имеют шансы дожить до ситуации, когда заболевание будет для них остановлено радикально. Навсегда.
Фото: Благотворительный фонд «Дети-бабочки»