Что значит предлежащая часть головка
Что значит предлежащая часть головка
Предлежание плода (ргаesentatio) — отношение крупной части плода (головки или ягодиц) ко входу в малый таз. Если над входом в таз матери находится головка плода — предлежание головное, если тазовый конец — предлежание тазовое. Головное предлежание встречается в 96 % родов, тазовое — в 3,5 %.
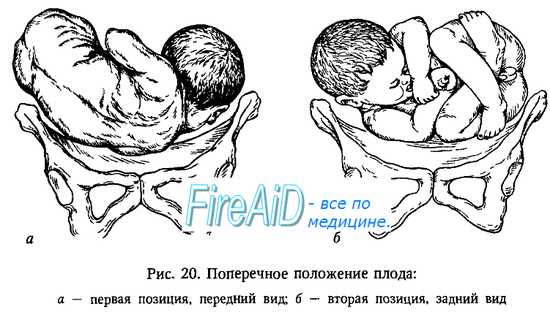
При поперечных и косых положениях плода позиция определяется не по спинке, а по головке: головка слева — первая позиция, справа — вторая позиция.
Предлежащей частью (pars praevia) называется та часть плода, которая расположена у входа в малый таз и первой проходит через родовые пути.
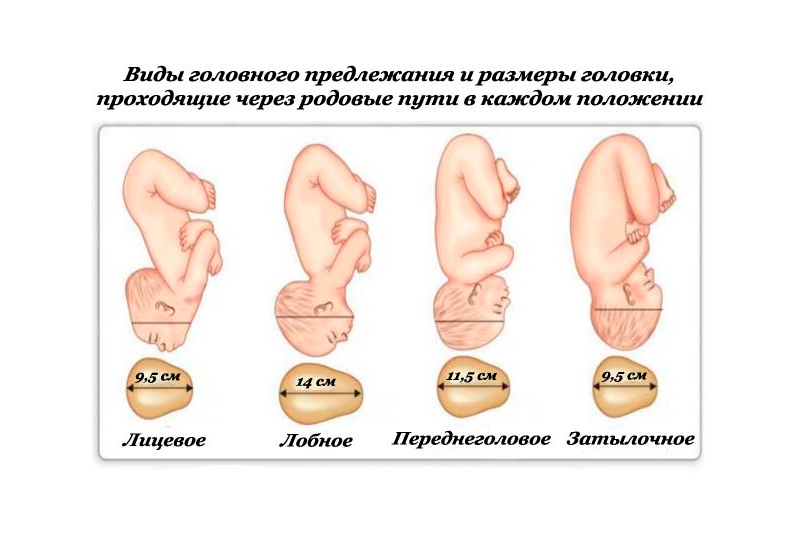
При головном предлежании ко входу в малый таз могут быть обращены затылок (затылочное предлежание), темя (переднелобное), лоб (лобное), личико (лицевое предлежание) плода. Типичным является затылочное предлежание (сгибательный тип). При переднеголовном, лобном и лицевом предлежаниях головка находится в различной степени разгибания. Разгибательный тип предлежания встречается в 1 % всех продольных положений плода.
При тазовом предлежании ко входу в таз матери могут быть обращены ягодицы плода (чистое ягодичное предлежание), ножки плода (ножное предлежание), ягодицы вместе с ножками (смешанное ягодично-ножное предлежание).
Что значит головное предлежание плода?
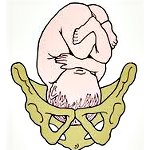
Головное предлежание плода — правильное расположение эмбриона в материнской утробе на последних неделях вынашивания. Плод расположен продольно головой вниз по направлению к выходу в малый таз. Верхней точкой являются ягодицы, а ноги поджаты к животу. Данное положение эмбрион принимает к 32-33 неделе беременности. Информация о предлежании плода на этих сроках особенно важна, по ней врач планирует течение родов. В случае тазового предлежания (ягодицами вниз) принимается решение о кесаревом сечении.
Виды головного предлежания плода
Эта позиция подразделяется на четыре типа по зоне, которая находится ближе всего к выходу:
При классификации головного предлежания также учитывается положение плода относительно стенок матки и собственной оси — приближен к правой или левой стенке, повернут спиной или боком. Таким образом, различают позиции:
Низкое головное предлежание
Определяется на 20-38 неделе. Это состояние опасно преждевременным родоразрешением, поэтому женщину с этим диагнозом берут под усиленное наблюдение. Беременным в этом случае врач рекомендует исключить всякую вероятность негативного воздействия на матку и малыша:
Головное предлежание с низкой плацентацией
Низкая плацентация — опасное осложнение беременности при любом предлежании плода, в том числе и при головном. Особенность этой патологии — в расположении плаценты в самой нижней зоне матки, ближе всего к выходу. Только потом, немного выше находится голова плода. Плацента закрывает собой внутренний зев матки, что вызывает преждевременные роды. Недоразвитый плод погибает в результате гипоксии из-за недостаточности плацентарного кровообращения. Вероятность гибели составляет 7-25%. Кровотечение при плацентарном предлежании может вызвать гибель матери в 1-3% случаев. В некоторых случаях плацента меняет положение. Тогда роды проходят вовремя без осложнений.
Диагностика головного предлежания плода
Головное предлежание плода окончательно диагностируется при беременности на 30 неделе. Позиция плода определяется и на 22 неделе, но до родов она может измениться — эмбрион меняет положение до 32 недели. Используются для диагностики методы пальпации и УЗИ.
Женщина может провести предварительную диагностику сама. Для этого нужно лечь на спину с согнутыми ногами руку положить на нижний отдел живота. При правильной позиции будет слегка прощупываться голова ребенка. При этом вид предлежания установить самостоятельно невозможно, как и при пальпации. Требуется УЗИ.
Плановое УЗИ позволяет оценить позицию эмбриона всесторонне. Посредством изменения положения датчика аппарата врач получает подробную картинку плода. Оценивается положение по отношению к стенкам матки и ее зеву, выносится предварительный диагноз. С этого момента акушер-гинеколог проверяет положение плода при каждом осмотре. При малейших изменениях возможно направление на дополнительное УЗИ.
Роды при головном предлежании плода
Если эмбрион расположен лицом к выходу, многие врачи рекомендуют кесарево сечение, особенно если ребенок крупный. Естественное родоразрешение возможно только при широком тазу матери и весе эмбриона до 3200 гр. Учитывается и активность родовой деятельности, и направление подбородка.
Лобное предлежание — прямое показание к кесаревому сечению. Риск получения сильных травм плода и повреждений у матери очень высок. То же касается и переднеголовного предлежания. Ввиду того, что ребенок продвигается по родовым путям родничком вперед, велика вероятность его гипоксии и травм.
Низкое предлежание — показание к нормальным естественным родам. Роды не отличаются осложнениями, проходят легко.
Как добиться головного предлежания плода
Расположение эмбриона в утробе поддается коррекции. Для этого беременной женщине нужно соблюдать отдыха и делать гимнастику. которую порекомендует врач. Если эти меры не действуют, женщину госпитализируют заранее и назначают наружный переворот плода в головное предлежание. Это процедура, во время которой врач направляет голову эмбриона вниз путем разворота всего тела. Эта манипуляция возможна при таких условиях:
Перед процедурой женщине опорожняют мочевой пузырь. Для снятия тонуса матки и болевого синдрома делают инъекцию раствора промедола. Пациентку укладывают на кушетку на спину с ногами, согнутыми коленях. Врач располагается справа от женщины и кладет одну руку на место, где находится головка плода. Затем он мягко смещает ее по направлению к шейке матки, одновременно перемещая тазовый конец ко дну органа. После процедуры для фиксации головного продольного предлежания плода на живот женщины накладывают два валика, сверху живот перебинтовывают. С этим приспособление пациента пребывает в роддоме до родов.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Положение и предлежание плода
Положение плода при беременности. Головное, тазовое, поперечное и косое предлежание плода.
Положение плода — это отношение его оси (которая проходит через головку и ягодички) к продольной оси матки. Положение плода может быть продольное (когда оси плода и матки совпадают), поперечное (когда ось плода перпендикулярна оси матки), а также косое (среднее между продольным и поперечным).
Предлежание плода определяется в зависимости от той его части, которая находится в области внутреннего зева шейки матки, то есть в месте перехода матки в шейку матки (предлежащая часть). Предлежащей частью может быть головка или тазовый конец плода, при поперечном положении предлежащая часть не определяется.
До 34 недель положение плода может меняться, после этого срока оно обычно становится стабильным.
Головное предлежание
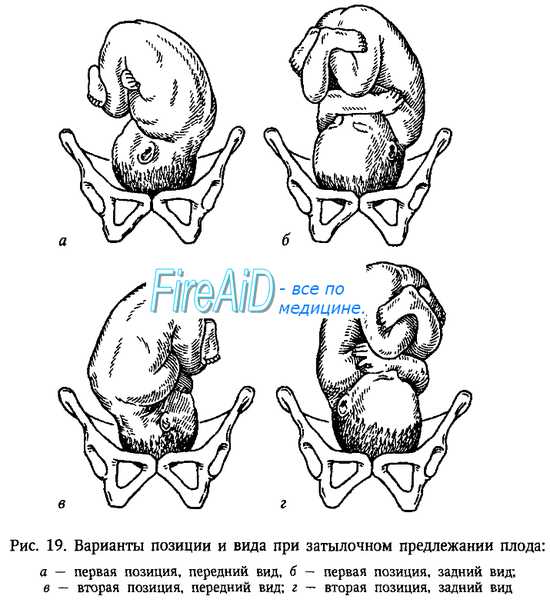
Головное предлежание определяется примерно в 95-97% случаев. Самым оптимальным является затылочное предлежание, когда головка плода согнута (подбородок прижат к груди), и при рождении малыша вперед идет затылок. Ведущей точкой (той, которая первой идет через родовые пути) является малый родничок, расположенный на стыке теменных и затылочной костей. Если затылок плода обращен кпереди, а личико кзади — это передний вид затылочного преджелания (в таком положении происходит более 90% родов), если наоборот — то задний. В заднем виде затылочного предлежание роды сложнее, в процессе родов малыш может развернуться, но роды при этом обычно более длительные.
При головном предлежании тазовый конец плода может отклоняться вправо или влево, это зависит от того, в какую сторону обращена спинка плода.
Также выделяются разгибательные виды головного предлежание, когда головка в той или иной степени разогнута. При небольшом разгибании, когда ведущей точкой является большой родничок (он расположен на стыке лобной и теменных костей), говорят о переднеголовном предлежании. Роды через естественные родовые пути возможны, но протекают они дольше и сложнее чем при затылочном предлежании, так как головка вставляется в малый таз большим размером.
Поэтому переднее-головное предлежание — это относительное показание для операции кесарева сечения. Следующая степень разгибания — это лобное предлежание (оно встречается редко, в 0,04-0,05% случаев). При нормальных размерах плода роды через естественные родовые пути невозможны, требуется оперативное родоразрешение. И наконец максимальное разгибание головки — это лицевое предлежание, когда первым рождается личико плода (оно встречается в 0,25% родов). Роды через естественные родовые пути возможны (при этом родовая опухоль располагается в нижней половине лица, в области губ и подбородка), но они достаточно травматичны для матери и плода, поэтому часто вопрос решается также в пользу кесарева сечения.
Диагностика разгибательных предлежаний осуществляется при влагалищном исследовании в процессе родов.
Тазовое предлежание плода
Тазовое предлежание встречается в 3-5% случаев и делится на ножное, когда предлежат ножки плода, и ягодичное, когда малыш как бы сидит на корточках, и предлежат его ягодички. Ягодичное предлежание более благоприятно.
Роды в тазовом предлежании считаются патологическими из-за большого количества осложнений у матери и плода, так как первым рождается менее объемный тазовый конец и при выведении головки возникают трудности. При ножном предлежании врач рукой задерживает рождение ребенка до тех пор, пока тот не присядет на корточки, чтобы не допустить выпадения ножки, после такого пособия первыми рождаются ягодички.
Тазовое предлежание не является абсолютным показанием для кесарева сечения. Вопрос о методе родоразрешения решается в зависимости от следующих факторов:
Для поворота плода после 31 недели рекомендуется следующее упражнение: лечь на правый бок, полежать 10 минут, быстро перевернуться на левый бок, через 10 минут снова на правый, повторять раза несколько раз в день перед едой. По минут в день нужно стоять в коленно-локтевом положении. Также способствуют повороту плода занятия в бассейне. Если малыш перевернется на головку, рекомендуется носить бандаж, чтобы зафиксировать его правильное положение.
Противопоказаниями для выполнения подобных упражнений являются осложненное течение беременности (гестоз, угроза преждевременных родов), рубец на матке после операции кесарево сечение в прошлом, предлежание плаценты, опухоли матки.
Ранее применялся наружный поворот плода (врач через живот пытался сместить головку плода внизу). Сейчас он не применяется из-за низкой эффективности и большого количества осложнений, таких как преждевременная отслойка плаценты, преждевременные роды, нарушение состояние плода.
Если тазовое предлежание сохраняется, то за 2 недели до родов беременную направляют в стационар, где составляется план родоразрешения.
Поперечное и косое положение плода
Поперечное и косое положения плода являются абсолютным показанием для операции кесарево сечение, роды через естественные родовые пути невозможны. Предлежащая часть не определяется. Такие положение определяются в 0,2-0,4% случаев. Применявшиеся ранее повороты за ножку в процессе родов сейчас не применяются ввиду большой травматичности для матери и малыша. Изредка подобный поворот может применяться при двойнях, когда после рождения первого плода, второй принял поперечное положение.
Поперечное положение может быть из-за опухолей в матке (например, миомы), которые мешают принять нормальное положение, у многорожавших женщин вследствие перерастяжения матки, при крупном плоде, при короткой пуповине или обвитии ее вокруг шеи.
При отсутствии причин, препятствующих повороту плода на головку, можно выполнять то же упражнения, что при тазовом предлежании. При косом положении нужно больше лежать на том боку, куда преимущественно обращена спинка.
За недели до родов женщина госпитализируется для подготовки к оперативному родоразрешению.
Положение плодов при двойнях
При двойнях роды через естественные родовые пути возможны, если оба плода находятся в головном предлежании, либо если первый (который находится ближе к выходу из матки и будет рождаться первым) находится в головном предлежании, а второй в тазовом. Если же наоборот первый находится в тазовом предлежании, а второй в головном, ситуация является неблагоприятной, так как после рождения тазового конца первого плода, малыши могут зацепиться головками.
При определении поперечного положения одного из плодов вопрос решается в пользу операции кесарева сечение.
Даже при благоприятном расположении плодов, вопрос о методе родоразрешения при двойне решается не только исходя из положения, но и в зависимости от многих других факторов.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Головное предлежание плода
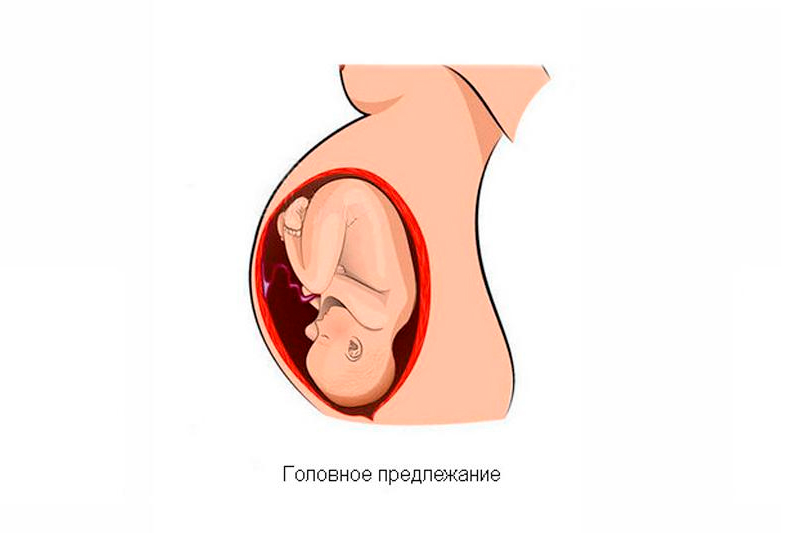
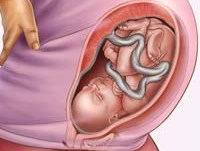
Головное предлежание плода – продольное положение плода с обращенной ко входу в малый таз головкой. В зависимости от предлежащей части головки плода различают затылочное, переднеголовное, лобное и лицевое расположение. Определение предлежания плода в акушерстве имеет значение для прогнозирования родов. Предлежание плода выясняется в ходе обследования с помощью специальных акушерских приемов и УЗИ. Головное предлежание является наиболее распространенным и желательным для самостоятельных родов. Однако в некоторых случаях (при лобном предлежании, заднем виде лицевого предлежания и др.) может быть показано хирургическое родоразрешение или наложение акушерских щипцов.
Общие сведения
Головное предлежание плода характеризуется обращенностью головки ребенка к внутреннему зеву шейки матки. При головном предлежании плода самая крупная часть тела ребенка – головка, первой продвигается по родовым путям, позволяя быстро и без особых затруднений вслед за ней родиться плечикам, туловищу и ножкам. До 28-30 недель беременности предлежащая часть плода может меняться, однако ближе к сроку родов (к 32-35 нед.) у большей части женщин плод принимает головное предлежание. В акушерстве различают головное, тазовое и поперечное предлежание плода. Среди них головное предлежание встречается чаще всего (в 90% случаев), и абсолютное большинство естественных родов протекает именно при таком расположении плода.
Варианты головного предлежания плода
При головном предлежании плода возможно несколько вариантов расположения головки: затылочное, переднеголовное, лобное и лицевое. Среди них наиболее оптимальным акушерство и гинекология считает сгибательное затылочное предлежание. Ведущей точкой продвижения по родовому каналу служит малый родничок.
При затылочном варианте головного предлежания плода во время прохождении по родовым путям шейка ребенка оказывается согнутой таким образом, что при рождении первым появляется обращенный вперед затылок. Таким образом протекает 90-95% всех родов. Однако при головном предлежании плода встречаются варианты разгибательного вставления головки, различающиеся между собой.
Разгибательные варианты головного предлежания плода составляют около 1 % от всех случаев продольных положений. Причинами различных нестандартных положений и предлежаний плода могут служить наличие у беременной узкого таза; аномалий строения матки, миомы матки, которые ограничивают доступное для ребенка пространство; предлежания плаценты, многоводия; дряблой брюшной стенки; наследственности и др. факторов.
Диагностика головного предлежания
Предлежание плода определяется акушером-гинекологом, начиная с 28 недели беременности с помощью приемов наружного акушерского исследования. Для этого врач располагает раскрытую ладонь правой руки над симфизом и охватывает предлежащую часть плода. При головном предлежании плода над входом в малый таз определяется головка, которая пальпируется как плотная округлая часть. Для головного предлежания плода характерно баллотирование (подвижность) головки в околоплодных водах.
Данные наружного обследования уточняются при влагалищном гинекологическом исследовании. Сердцебиение при головном предлежании плода выслушивается под пупком женщины. При помощи акушерского УЗИ уточняется положение, членорасположение, предлежание, позиция плода и ее вид.
Тактика родов при головном предлежании
Правильными и прогностически благоприятными в акушерстве считаются роды, протекающие при переднем виде затылочного головного предлежания плода (затылок обращен кпереди), что способствует созданию оптимальных взаимоотношений между размерами и формой головки, а также таза роженицы.
В этом случае при входе в малый таз головка плода сгибается, подбородок оказывается приближенным к грудной клетке. При продвижении через родовый канал малый родничок является ведущей проводной точкой. Сгибание головки несколько уменьшает предлежащую части плода, поэтому через малый таз головка проходит своим меньшим размером. Одновременно с продвижением вперед головка совершает внутренний поворот, в результате которого затылок оказывается обращенным к лонному сочленению (кпереди), а личико – к крестцу (кзади). При прорезывании головки совершается ее разгибание, затем происходит внутренний разворот плечиков и наружный разворот головки таким образом, что личико ребенка оказывается повернутым к бедру матери. Вслед за рождением плечевого пояса без труда появляются туловище и ножки ребенка.
В случае течения родов в заднем виде головного затылочного предлежания плода затылок разворачивается к крестцовой впадине, т. е. кзади. Поступательное продвижение головки при задне-затылочном головном предлежании плода затягивается, в связи с чем существует вероятность развития вторичной слабости родовой деятельности или асфиксии плода. Такие роды ведутся выжидательно; в случае слабой родовой деятельности производится стимуляция, при развитии асфиксии накладываются акушерские щипцы.
Механизм родов при переднем головном предлежании плода в основных моментах совпадает с предыдущим вариантом. Проводная точка при таком предлежании головки – большой родничок. Тактика родов носит выжидательный характер; оперативное родоразрешение предпринимается в случае угрозы здоровью матери или плода.
При лобном головном предлежании плода самостоятельные роды встречаются крайне редко, протекают длительно с затяжным периодом изгнания. При самостоятельных родах прогноз чаще неблагоприятный: нередки осложнения в виде глубоких разрывов промежности, разрывов матки, образования влагалищно-пузырных свищей, асфиксии и гибели плода. При подозрении или определении лобного головного предлежания еще до вставления головки может быть произведен поворот плода. В случае отсутствия возможности поворота показано кесарево сечение. При осложненном течении самостоятельных родов производится краниотомия.
Условиями благополучного самостоятельного родоразрешения при лицевом головном предлежании плода служат нормальные размеры таза роженицы, активная родовая деятельность, некрупный плод, передний вид лицевого предлежания (обращенность подбородка кпереди). Роды ведут выжидательно, проводят тщательный контроль динамики родовой деятельности и состояния роженицы, сердцебиения плода с помощью кардиотокографии, фонокардиографии плода. При заднем виде лицевого предлежания, когда подбородок обращен кзади, требуется кесарево сечение; при мертвом плоде выполняется плодоразрушающая операция.
Профилактика осложнений в родах
Ведение беременности у женщин групп риска сопряжено с аномальным течением родов. Такие женщины должны госпитализироваться в родильный дом заранее для определения оптимальной тактики родов. При своевременной диагностике неправильного положения или предлежания плода наиболее благоприятна для матери и ребенка операция кесарева сечения.
Что такое предлежание плаценты? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белкиной Людмилы Викторовны, врача УЗИ со стажем в 24 года.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Плацента (от лат. placenta — «лепёшка») — орган, который образуется у женщины во время беременности и обеспечивает связь плода с организмом матери. По виду плацента действительно похожа на объёмную лепешку, от которой отходит «отросток» — пуповина.
Чаще всего плацента располагается по передней, реже задней стенке матки с переходом на одну из боковых стенок. Ещё реже плацента локализуется на дне матки и в области трубных углов.
Причины предлежания плаценты
Чем опасно предлежание плаценты
Предлежание плаценты опасно возникновением кровотечения на любом сроке беременности, как на начальных сроках, так и в последнем триместре.
Кровотечение при предлежании плаценты
Всегда ли стоит беспокоиться
Если кровотечение отсутствует, то в случае предлежания плаценты угрозы жизни матери и плоду нет.
Симптомы предлежания плаценты
Основное клиническое проявление, которое может свидетельствовать о предлежании плаценты при беременности – это кровотечения из половых путей. Причиной является частичная отслойка плаценты, которая происходит по мере растяжения стенки матки.
Кровотечение при данной патологии имеет свои особенности [2] :
Полное предлежание плаценты провоцирует обильные кровотечения, которые могут прекратиться, но обычно через некоторое время они возникают снова. А могут продолжиться в виде скудных выделений, а в последние недели беременности возобновиться и/или усилиться.
Если предлежание плаценты неполное, кровотечения обычно появляются в начале родов или в конце беременности.
Факторы, провоцирующие кровяные выделения при беременности с предлежанием плаценты [7] :
Патогенез предлежания плаценты
При прогрессировании беременности нижние отделы стенки матки начинают растягиваться, формируя нижний сегмент. В этот момент мышечные волокна в нижних отделах матки сокращаются, а плацента неспособна растягиваться и сокращаться вслед за стенками матки. В результате происходит смещение поверхностей: участка нижнего сегмента матки и участка плаценты. Ворсинки, покрывающие плаценту, отрываются от стенок матки, что проявляется кровотечением из сосудов плацентарной ткани. Когда сокращение мышц и отслойка плаценты прекращается, происходит тромбоз сосудов и кровотечение останавливается. Повторяющиеся кровяные выделения возникают при повторных сокращениях матки.
С началом родовой деятельности появление кровотечений обусловлено натяжением плодных оболочек, которые удерживают край плаценты, за счёт чего она не сокращается вместе с нижними отделами матки. Вследствие этого натяжения нарушается связь между маткой и плацентой и появляется кровотечение. Когда плодные оболочки разрываются, плацента следует за сокращениями нижнего сегмента матки и дальше не отслаивается. При неполном предлежании после разрыва плодных оболочек головка плода, опустившаяся в таз, поджимает края плаценты, что объясняет остановку кровотечения во время родов.
При полном предлежании кровотечение не прекращается, так как в процессе сглаживания шейки матки плацента продолжает отслаиваться.
Классификация и стадии развития предлежания плаценты
Разделение на заднее и переднее предлежание плаценты в классификации не используется. Расположение плаценты само по себе может быть задним или передним, но оно может быть никак не связано с предлежанием.
Осложнения предлежания плаценты
Частым осложнением неправильного расположения плаценты является её плотное прикрепление (placenta adhaerens) или истинное приращение (placenta increment), возникающие из-за недостаточного развития децидуальной оболочки (слизистой оболочки матки, которая изменяется в течение беременности и отпадает после родов) в области нижнего сегмента матки.
В зависимости от глубины проникновения ворсин плаценты в миометрий (мышечную стенку матки) выделяют три варианта приращения плаценты [6] [8] [9] [10] :
В случае плотного прикрепления и приращения плаценты процесс её отслойки в третьем периоде родов нарушается, вследствие чего возникает кровотечение.
Возможны и другие негативные последствия предлежания плаценты.
Фетоплацентарная недостаточность (нарушение функции плаценты), гипоксия плода (нехватка кислорода для плода), задержка роста плода (дефицит веса плода) — такие осложнения могут стать следствием отслойки плаценты. Это объясняется тем, что отслоившаяся часть перестаёт участвовать в общей системе маточно-плацентарного кровообращения и в газообмене.
Анемия (снижение уровня гемоглобина в крови) часто развивается из-за повторяющихся кровотечений. При массивном кровотечении может наступить гибель плода.
Гестоз (преэклампсия) — грозное осложнение беременности, возникающее после 20 недель, характеризуется расстройствами функции сердечно-сосудистой системы, гемостаза, иммунитета, гемодинамики, микроциркуляции, что приводит к эндогенной интоксикации и полиорганной недостаточности. А это значительно ухудшает характер повторяющихся кровотечений.
Послеродовые осложнения и последствия
Послеродовые осложнения общепопуляционные, как и при нормальном расположении плаценты.
Диагностика предлежания плаценты
Анамнез. Диагностика предлежания плаценты начинается со сбора акушерско-гинекологического анамнеза. Стоит обратить внимание на наличие в нём перенесённых воспалительных процессов в матке и придатках, дисфункций яичников, аномалий развития матки, перенесённых абортов и операций (удаление миоматозных узлов, кесарево сечение) и осложнений после них.
Осмотр врачом. Наружное акушерское исследование. Подозрение на аномальное расположение плаценты должно возникнуть при неправильном положении плода и высоком расположении предлежащей части плода (головки) над входом в малый таз. При пальпации головка ощущается не так чётко: как будто через губчатую ткань (стенки матки и плацента), и её можно принять за тазовый конец.
Состояние плода. При расположении плаценты в нижнем сегменте по задней стенке предлежащая часть часто выступает над лоном, смещаясь кпереди. Когда головка смещается кзади и к мысу, появляется ощущение сопротивления, что может привести к урежению сердцебиения плода. Однако диагностическая ценность указанных признаков низкая.
Влагалищное исследование беременной. Имеются чёткие диагностические признаки (наличие плацентарной ткани в области внутреннего зева), указывающие на аномальное расположение плаценты. Однако такое исследование необходимо проводить максимально бережно с целью предотвращения кровотечения. Если УЗИ показало полное предлежание плаценты, то от влагалищного исследования стоит вовсе отказаться.
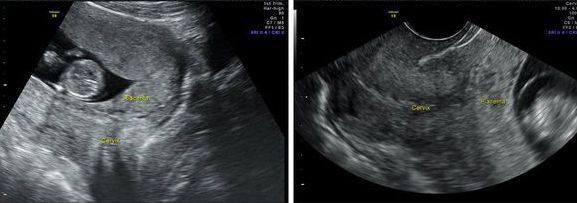
Инструментальные методы исследования. Самым безопасным и наиболее объективным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ).
УЗИ-диагностика предлежания плаценты
Раньше применялись непрямые методы исследования (цистография, ангиография, использование радиоизотопов), но ультразвуковая диагностика вытеснила их.
При отслойке плаценты с помощью УЗИ можно определить наличие гематомы (скопления крови) между плацентой и стенкой матки, если не произошло кровотечение из полости матки.
На каком сроке ставят диагноз предлежание плаценты
Диагноз ставят с 20 недель, так как 80 % предлежаний плаценты и низкое её расположение в ранних сроках беременности к доношенному сроку исчезают.
Лечение предлежания плаценты
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств [7] :
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
Показания к плановому кесареву сечению:
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Прогноз. Профилактика
Регулярное наблюдение акушером-гинекологом, своевременная диагностика аномального расположения плаценты, осложнений предлежания плаценты и их лечение дают благоприятный прогноз для матери и плода.
Для профилактики предлежания плаценты рекомендуется [7] [9] [10] :