Что значит подключить к ивл
Искусственная вентиляция легких – что это такое и когда нужна респираторная поддержка?
Искусственная вентиляция легких (ИВЛ) – это медицинская манипуляция для оказания помощи людям с острой или хронической дыхательной недостаточностью. В этой статье мы рассмотрим, как и когда применяется ИВЛ, какие его виды существуют и каким пациентам прежде всего необходима респираторная поддержка.
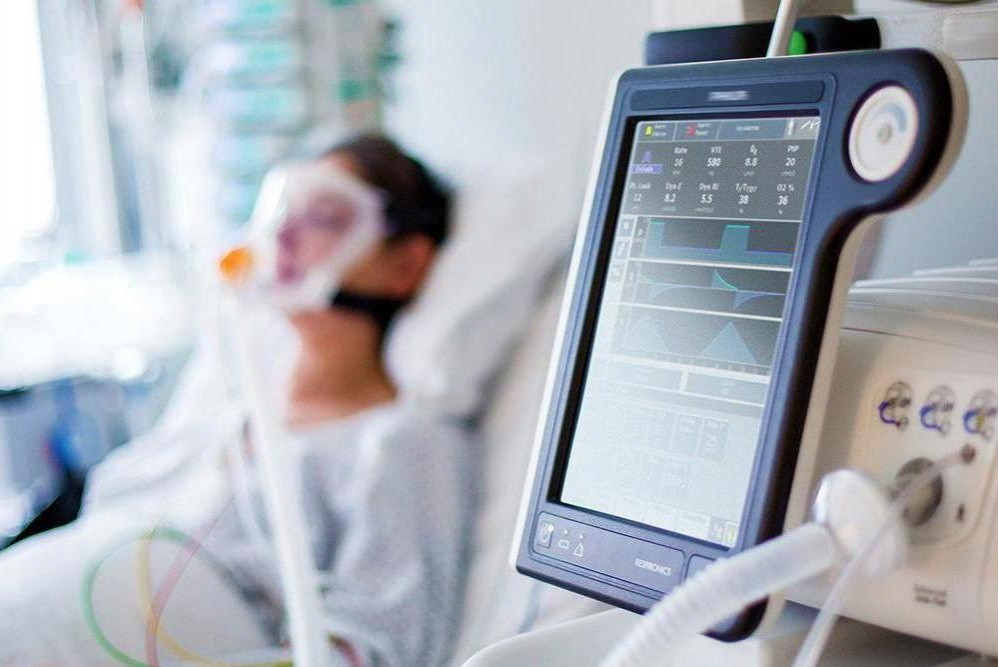
ИВЛ-аппараты используют для оказания помощи пациентам, которые не могут дышать самостоятельно
Когда требуется ИВЛ?
К искусственной вентиляции легких прибегают для оказания помощи в случаях, когда пациент не в состоянии самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода, а также выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, например, из-за травм, а также во время хирургических манипуляций под наркозом.
Важно понимать, что своевременное подключение пациента к аппарату искусственной вентиляции легких максимально увеличивает его шансы на выживание. Если переставшего дышать человека не подключить к аппарату ИВЛ, его внутренние органы перестают снабжаться кислородом. После останавливается сердце, а значит и кровоснабжение всего организма, и пациент умирает в течение пары минут.
Аппараты для ИВЛ – самый распространенный формат проведения искусственной вентиляции легких
Что такое искусственная вентиляция легких?
В процессе ИВЛ обеспечивается респираторная поддержка путем принудительного нагнетания воздуха или газовой смеси в легкие пациента и их вывода наружу. Процедуру можно проводить несколькими способами:
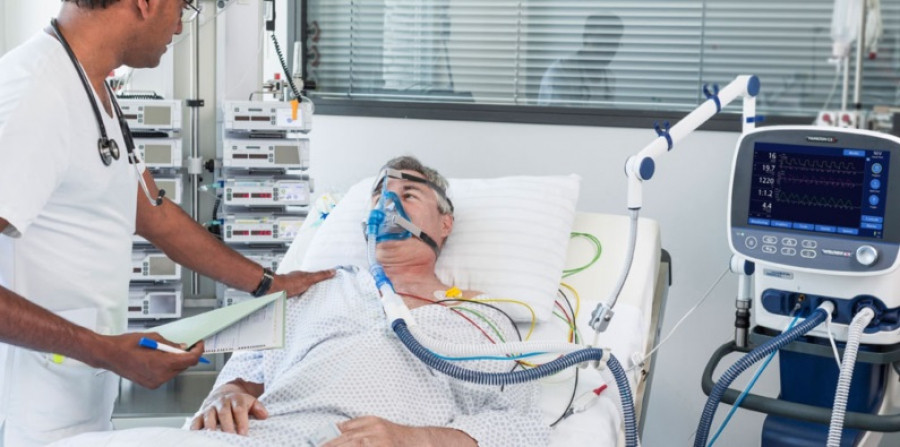
Современные аппараты ИВЛ обеспечивают полноценную респираторную поддержку пациента
Как работают аппараты ИВЛ?
Современные аппараты ИВЛ – высокотехнологичное, «интеллектуальное» медицинское оборудование. Они обеспечивают респираторную поддержку пациента как по объёму, так и по давлению, что принципиально важно для восстановления нормальной жизнедеятельности организма.
Принцип, по которому функционируют аппараты ИВЛ, называется вентиляцией с положительным давлением. Они закачивают насыщенный кислородом воздух в легкие и откачивают из них жидкость. Аппараты обладают множеством различных режимов вентиляции, которые используются в зависимости от конкретной ситуации и индивидуально подбираются каждому пациенту.
При ИВЛ с контролируемым давлением (Pressure Controlled Ventilation, PCV) аппарат создает в альвеолах и дыхательных путях его оптимальный уровень, что позволяет легким поглощать как можно больше кислорода. Как только давление достигает установленного максимального предела, начинается режим выдоха. Таким образом, оборудование берет на себя весь процесс дыхания пациента.
Одна из наиболее совершенных технологий синхронизации аппарата ИВЛ с пациентом – нейро-контролируемая вентиляция лёгких. При этом сигнал, поступающий из дыхательного центра продолговатого мозга человека по диафрагмальному нерву к диафрагме, фиксируется специальными высокочувствительными датчиками, расположенными в области перехода пищевода в желудок (кардии).
В любом аппарате обязательна возможность дозирования кислорода и контроль углекислого газа в выдыхаемом воздухе.
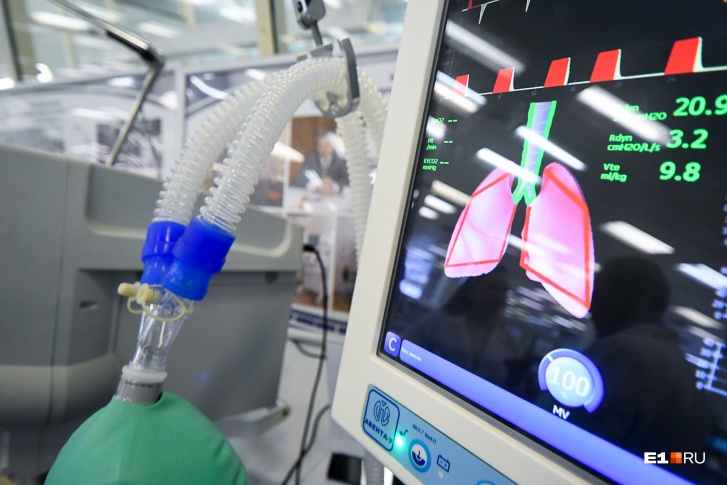
Выделяют как инвазивную, так и неинвазивную методику искусственной вентиляции легких
ИВЛ И НИВЛ – в чем разница?
Существует две возможности доставки воздуха в дыхательные пути пациента:
Для проведения инвазивной вентиляции легких в трахею устанавливается интубационная трубка. Ее можно ввести через нос (назотрахеальная интубация) и/или рот. Если нужна длительная ИВЛ и пациент находится без сознания или в тяжелом состоянии, выполняется трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
После завершения вышеописанных манипуляций, подключается аппарат ИВЛ. Достоинством инвазивной ИВЛ считают ее эффективность, ведь воздушная смесь поставляется непосредственно в легкие без потерь.
При бульбарных нарушениях у пациента теряется разобщение пищеварительных и дыхательных путей, и это также берется в расчет при определении показаний к трахеостомии. Через трахеостому у пациента удаляется и мокрота.
Инвазивную респираторную поддержку принято проводить в следующих случаях:
Хотя инвазивная вентиляция обладает высокой эффективностью, она используется лишь случае невозможности помочь пациенту более щадящим способом, т.е. без инвазивного вмешательства. Ведь подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Поэтому пациента на ИВЛ, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов, может иметь осложнения и побочные эффекты. В связи с вышесказанным, по возможности, предпочтение отдается неинвазивной вентиляции легких.
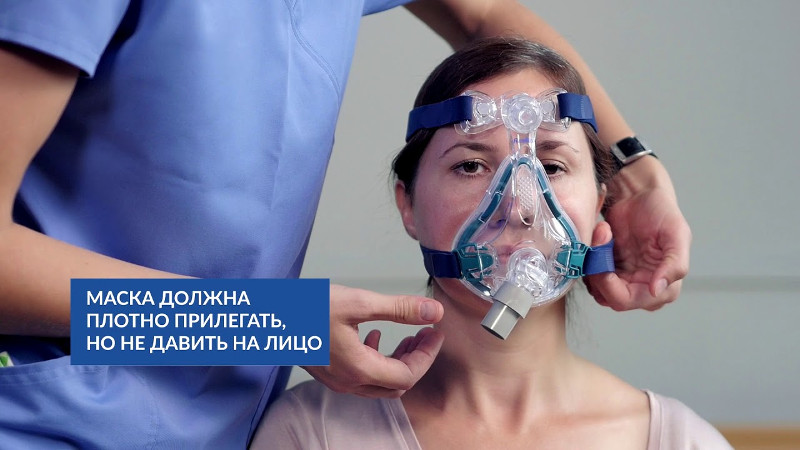
Принцип проведения неинвазивной вентиляции легких
Неинвазивная вентиляция легких (НИВЛ) – что это такое
Данный способ искусственной вентиляции легких показан пациентам без бульбарных нарушений. Он представляет собой вариант респираторной поддержки с помощью аппарата для вентиляции легких без инвазивного доступа. Иначе говоря – через маску, специальные носовые канюли, мундштук.
НИВЛ имеет свои преимущества. Они заключаются в том, что сохраняются все функции естественных дыхательных путей, а также нет необходимости в операционном вмешательстве. Это снижает количество возможных осложнений и побочных эффектов.
Ключ к успешному использованию неинвазивной вентиляции легких – понимание как ее преимуществ, так и ограничений. Необходим и тщательный отбор пациентов (уточнение диагноза, оценка состояния, схема дальнейшего лечения). Показаниями для НИВЛ можно назвать следующие критерии:
Кому и зачем нужен аппарат ИВЛ: 7 ответов анестезиолога-реаниматолога
Что такое аппарат ИВЛ?
Это высокотехнологичное медицинское оборудование, которое подает в легкие дыхательную смесь, насыщает кровь кислородом и удаляет из легких углекислый газ.
Искусственная вентиляция легких применяется в практике врача — анестезиолога-реаниматолога в различных ситуациях. Современный аппарат ИВЛ анализирует множество параметров, у него много датчиков, которые обеспечивают эффективность и безопасность проведения процедуры. Это позволяет настроить индивидуальный режим для каждого реанимационного пациента.
Проведение искусственной вентиляции легких можно сравнить с полетом на самолете. Здесь есть свой взлет, своя посадка и зоны турбулентности.
Где применяются аппараты ИВЛ?
Аппараты для проведения ИВЛ используются при общей анестезии, особенно при длительных и сложных хирургических вмешательствах. В этом случае пациент переводится на ИВЛ в операционной в процессе проведения наркоза.
Это делает хирургическое вмешательство более удобным для хирурга и безопасным для пациента, а наркоз — более управляемым. Тем самым улучшаются результаты хирургических вмешательств. После окончания операции пациент просыпается и снимается с искусственного дыхания.
Также ИВЛ используют при острой дыхательной недостаточности для спасения жизни человека. Причем неважно, чем обусловлена дыхательная недостаточность.
Пациентов переводят на искусственное дыхание при травмах, инсультах, отравлениях, при повреждениях головного мозга, чтобы предотвратить гипоксию (кислородное голодание). Она может возникнуть и при повреждении легких бактериальной или вирусной пневмонией, коронавирусной инфекцией.
После ИВЛ человек сможет дышать сам?
Среди людей бытует мнение, что если человек попал на ИВЛ, то снять его уже невозможно. Это не так. Искусственная вентиляция позволяет пациенту пережить критическое состояние, минимизировать его энергетические затраты. Тогда человек может направить все силы организма на борьбу с болезнью.
Аппарат ИВЛ защищает центральную нервную систему от кислородного голодания. Когда болезнь отступает, человека снимают с аппарата.
Современные аппараты обладают различными режимами, которые способны учитывать дыхательные попытки пациента и помогать ему дышать самостоятельно.
Как врачи понимают, что пациента нужно переводить на ИВЛ?
В каждой ситуации анестезиолог-реаниматолог принимает решение индивидуально. Он основывает его на лабораторных показателях, на клинической картине и согласует с различными протоколами ведения дыхательной недостаточности.
Есть определенные критерии, по которым врач оценивает состояние человека и масштаб поражения легочной ткани.
У пациента проверяют уровень кислорода и углекислого газа в крови, определяют кислотность крови, частоту дыхания, цвет кожных покровов, сатурацию кислорода (это доля насыщенного кислородом гемоглобина относительно общего гемоглобина в крови. — прим. ред.).
Как работает аппарат ИВЛ?
Аппарат вдувает в человека определенный объем воздуха, а человек выдыхает его. Грудная клетка у человека ригидна. Это можно сравнить с тем, как мы надуваем воздушный шар. Для того чтобы он сдулся, нужно лишь открыть клапан, дополнительных усилий не нужно. Так и в случае с выдохом при искусственной вентиляции легких.
При аппаратном дыхании врач задает многие параметры: поток воздуха, содержание кислорода во вдыхаемой смеси, давление, под которым осуществляется дыхание, давление в конце выдоха, частота дыхания. Критериев очень много.
Когда у человека восстанавливается дыхание, можно активировать режим, при котором аппарат лишь помогает ему сделать эффективный вдох. Он как бы предугадывает желание человека вдохнуть. Это помогает человеку адаптироваться к самостоятельному дыханию.
Когда дыхание человека становится эффективным, его можно отключить от аппарата.
Как аппарат ИВЛ помогает при COVID-19?
Абсолютно так же, как и при другой дыхательной недостаточности. При коронавирусной инфекции у человека нарушается газообмен в легких, их физические свойства, способность насыщать кровь кислородом.
При коронавирусной инфекции у пациента возникает одышка, истощаются мышцы, которые обеспечивают дыхание. В результате на каждый акт вдоха человек начинает тратить слишком много энергии. Перевод на ИВЛ помогает пациенту экономить силы и направить их на борьбу с болезнью. Кроме того, это позволяет бороться с кислородным голоданием.
Если состояние легких улучшается и человек может дышать сам, то его снимают с искусственной вентиляции. Таким образом, ИВЛ — это метод, который помогает пациенту пережить критическое состояние. Это дыхательный кокон аппарата ИВЛ, через который пациенту доставляется дыхательная смесь
Как долго человек может быть на ИВЛ?
В моей практике были люди, которые находились на искусственном дыхании по несколько месяцев. Все это время врач оценивал их состояние и менял вспомогательные режимы аппарата. И после у людей получалось или не получалось восстановить свое дыхание.
Есть много способов тренировки самостоятельного дыхания у пациентов. Это искусство реаниматолога «отлучить» человека от аппарата.
Сложно сказать, сколько времени пациенту с диагнозом COVID-19 потребуется для восстановления собственного дыхания, если он подключен к аппарату.
Пока клинические показания требуют ИВЛ, анестезиологи-реаниматологи его проводят. И неважно, чем вызвана патология, — коронавирусом, пневмококком, вирусом гриппа или другой болезнью.
Чурсин В.В. Искусственная вентиляция легких (учебно-методическое пособие)
Информация
Физиология дыхания
Анатомия
Проводящие пути
Нос — первые изменения поступающего воздуха происходят в носу, где он очищается, согревается и увлажняется. Этому способствует волосяной фильтр, преддверие и раковины носа. Интенсивное кровоснабжение слизистой оболочки и пещеристых сплетений раковин обеспечивает быстрое согревание или охлаждение воздуха до температуры тела. Испаряющаяся со слизистой оболочки вода увлажняет воздух на 75-80%. Длительное вдыхание воздуха пониженной влажности приводит к высыханию слизистой оболочки, попаданию сухого воздуха в легкие, развитию ателектазов, пневмонии и повышению сопротивления в воздухоносных путях.
Трахея — основной воздуховод, в ней согревается и увлажняется воздух. Клетки слизистой оболочки захватывают инородные вещества, а реснички продвигают слизь вверх по трахее.
Бронхи (долевые и сегментарные) заканчиваются концевыми бронхиолами.
при низком давлении растяжения, уменьшает действие сил, вызывающих накопление жидкости в тканях. Кроме того, сурфактант очищает вдыхаемые газы, отфильтровывает и улавливает вдыхаемые частицы, регулирует обмен воды между кровью и воздушной средой альвеолы, ускоряет диффузию СО2, обладает выраженным антиокислительным действием. Сурфактант очень чувствителен к различным эндо- и экзогенным факторам: нарушениям кровообращения, вентиляции и метаболизма, изменению РО2 во вдыхаемом воздухе, загрязнению его. При дефиците сурфактанта возникают ателектазы и РДС новорожденных. Примерно 90-95% альвеолярного сурфактанта повторно перерабатывается, очищается, накапливается и ресекретируется. Период полувыведения компонентов сурфактанта из просвета альвеол здоровых легких составляет около 20 ч.
увеличением скорости потока (форсирование вдоха или выдоха) сопротивление дыхательных путей увеличивается.
Сопротивление дыхательных путей зависит также от объема легких. При большом объёме паренхима оказывает большее «растягивающее» действие на дыхательные пути, и их сопротивление уменьшается. Применение ПДКВ (PEEP) способствует увеличению объема легких и, следовательно, снижению сопротивления дыхательных путей.
Сопротивление дыхательных путей в норме составляет:
Острая дыхательная недостаточность
Классификация ОДН
В соответствии с вышеизложенным (с позиции оказания экстренной помощи), в первую очередь нужно классифицировать ОДН по тяжести.
Наиболее удобно в реаниматологии классифицировать все синдромы, связанные с органной недостаточностью (точнее – с функциональной недостаточностью того или иного органа) по степени компенсации – способности выполнять свои функции. Любую недостаточность можно разделить на компенсированную, субкомпенсированную и некомпенсированную.
Взяв для аналогии классификации Дембо А.Г. (1957), Rossier (1956), Малышева В.Д. (1989) можно разделить ОДН на:
— Некомпенсированную, когда при выраженных нарушениях механики дыхания не поддерживается нормальный газовый состав крови и уже абсолютно не удовлетворяются метаболические потребности организма. Клинически в состоянии покоя ЧДД более 35 в мин или брадипноэ ( 1, увеличивается физиологическое мертвое пространство, сокращается площадь реального газообмена. Как итог, прогрессирует гипоксемия и гипоксия, которые невозможно компенсировать развивающимся тахипноэ. Для ТЭЛА, кроме того, характерны выраженные гемодинамические нарушения и явления правожелудочковой недостаточности, что усугубляет ситуацию.
Искусственная вентиляция легких
Однако на практике существенное отрицательное влияние ИВЛ на функцию почек наблюдается достаточно редко. Вероятно, положительное влияние на оксигенацию адекватно проводимой ИВЛ все-таки превалирует над отрицательным антидиуретическим эффектом. И в практике автора, и по данным литературы нередки случаи, когда при развивающейся олигурии на фоне гипоксии различного генеза (ОРДС, артериальная гипотен-зия, гестозы) перевод больных на ИВЛ (в комплексе с другой терапией) сопровождался увеличением диуреза вплоть до полиурии. Надо думать, это связано с устранением гипоксии, снижением уровня катехоламинов, купированием спазма артериол и т. д. Прогрессирование олигурии чаще всего обусловлено другой причиной (например, органическими изменениями почек, нескоррегированной гиповолемией, эндогенной или экзогенной интоксикацией).
Возможное отрицательное действие ИВЛ на функцию печени и ЖКТ связано со следующими механизмами:
Принципы работы аппаратов ИВЛ
Существуют несколько способов осуществления цикличности:
— По давлению – аппарат контролирует давление в дыхательном контуре и по заданным величинам давления в конце вдоха и выдоха обеспечивает цикличную ИВЛ. Принцип работы следующий – генератор сжатой газовой смеси (компрессор, турбина) осуществляет вдох – раздувает лёгкие, пока в них не поднимется давление, например до 18 см.вод.ст., после чего срабатывают клапана и лёгким пациента даётся возможность освободиться от избыточного давления, удалив отработанную газовую смесь и снизив давление, например до 0 см вод.ст. Затем опять начинается вдох, опять до достижения 18 см.вод.ст. и т.д. Изменяя величины давления для срабатывания клапанов и производительность генератора можно менять параметры ИВЛ – ДО, ЧД и МОД.
— По частоте – аппарат контролирует время фаз дыхательного цикла – вдоха и выдоха. Зная частоту дыхания и соотношения длительности фаз, можно рассчитать длительность вдоха и выдоха. Например, ЧД – 10 в минуту, значит на один дыхательный цикл (вдох+выдох) уходит 6 секунд. При соотношении вдох:выдох (I:E) – 1:2, длительность вдоха составит 2 секунды, выдоха 4 секунды. Принцип работы следующий – генератор сжатой газовой смеси (компрессор, турбина) осуществляет вдох – раздувает лёгкие в течении 2-х секунд, после чего срабатывают клапана и лёгким пациента даётся возможность освободиться от отработанной газовой смеси в течении 4-х секунд. Изменяя ЧД (и/или I:E) и производительность генератора можно менять ДО и МОД.
— По объёму – аппарат контролирует объём газовой смеси, нагнетаемой в лёгкие пациента, обеспечивая ДО. Затем даётся время для освобождения от отработанной газовой смеси. Изменяя ДО и производительность генератора (МОД), при заданном соотношении I:E, можно изменять ЧД.
Достаточно давно появился (ещё в РО-5), но только сейчас широко используется ещё один принцип управления цикличностью:
— По усилию пациента – когда сам больной инициирует вдох и генератор нагнетает в его лёгкие заданный ДО. В этом случае такие показатели как ЧД и, соответственно МОД, определяются самим пациентом. Эти триггерные (откликающиеся) системы определяют попытки самостоятельного вдоха а) по созданию небольшого отрицательного давления в дыхательном контуре или б) по изменению потока газовой смеси.
В более современном представлении классификацию по принципу обеспечения цикличности можно представить в следующем виде:
— Аппараты или режимы ИВЛ с контролем дыхательного объёма. Работая «по частоте», т.е. в рамках расчётного времени на вдох, аппарат рассчитывает с какой скоростью надо доставить заданный ДО в лёгкие пациента.
— Аппараты или режимы ИВЛ с контролем давления на вдохе. Работая также «по частоте», т.е. в рамках расчётного времени на вдох, аппарат с определённой скоростью и до достижения установленного давления в дыхательных путях, нагнетает в лёгкие пациента ДО, измеряя его величину.
Что значит подключить к ивл
Неинвазивная вентиляция легких при COVID-19
Во время пандемии COVID-19 у примерно 5–6% пациентов отмечается тяжелая гипоксемия с необходимостью интенсивной терапии, а некоторым из этих пациентов требуется инвазивная или неинвазивная вентиляция легких. Причиной гипоксемической дыхательной недостаточности является или тяжелая пневмония, или развившееся вследствие этой пневмонии состояние, сходное с ОРДС. Тяжелая пневмония характеризуется лихорадкой или подозрением на инфекцию дыхательных путей и частотой дыхания более 30 в минуту, тяжелым диспноэ или сатурацией (SpO2) менее 90% при дыхании атмосферным воздухом. Диагноз ОРДС ставится на основании действующих в текущий момент клинических руководств или рекомендации с соответствующей градацией по степени тяжести: ОРДС легкой, умеренной и тяжелой степени в зависимости от отношения парциального давления кислорода в артериальной крови к фракции кислорода вдыхаемого воздуха. В данной статье мы рассмотрим возможности и ограничения неинвазивной вентиляции легких (НИВЛ) при острой дыхательной недостаточности.
Причиной тяжелой дыхательной недостаточности при ОРДС традиционно принято считать нарушение вентиляционно-перфузионных отношений или внутрилегочный шунт. Более новые данные в отношении ОРДС, вызванного COVID-19, говорят о том, что патофизиологические изменения, лежащие в основе ОРДС, могут быть весьма разнообразными. В частности, у этих пациентов может наблюдаться не классический ОРДС, а так называемый атипичный ОРДС. Атипичный ОРДС характеризуется нарушением механизмов перфузии и снижением гипоксической вазоконстрикции на фоне сохраненной легочной механики.
У пациентов с COVID-19 динамика развития заболевания от возникновения первых респираторных симптомов до ОРДС и до интубации может быть очень быстрой и занимать всего несколько дней, поэтому может потребоваться принять быстрое решение в отношении проведения вентиляции легких. При наличии у пациента гипоксемии или дыхательной недостаточности первоначально на первый план выходят такие возможности терапии, как подача кислорода через носовые канюли, или маску Вентури и высокопоточная назальная оксигенотерапия. При ухудшении газообмена и повышении кислородозависимости в динамике следует рассмотреть наличие показаний для CPAP-терапии или ИВЛ. Наряду с определением показаний следует определить не только форму ИВЛ (будь то инвазивная или неинвазивная вентиляция легких), но и момент времени перевода на ИВЛ.
НИВЛ может способствовать благоприятному исходу при ее применении у пациентов с классическим ОРДС только в том случае, если с ее помощью удается обеспечить протективную вентиляцию легких с соответствующим высоким уровнем PEEP. У пациентов с гипоксемической дыхательной недостаточностью и недостаточной эффективностью применения чистого кислорода или же при легкой форме ОРДС, а также при гиперкапнической дыхательной недостаточности (например, при сопутствующем заболевании сердца, ХОБЛ, гипервентиляции, вызванной ожирением, нейромышечном заболевании) следует предпринять попытку лечения с применением НИВЛ или же с применением CPAP-терапии на первом этапе и затем переходом на НИВЛ. При этом порог интубации должен быть низким, и при ухудшении состояния (повышение кислородозависимости, резко или постоянно снижающийся показатель сатурации артериальной крови и/или частоты дыхания и усиление работы дыхания), следует незамедлительно выполнить интубацию и начать механическую ИВЛ. Таким образом, НИВЛ может применяться у отдельных пациентов на ранних этапах и с легкой формой острой гипоксемической дыхательной недостаточности. В то же время накапливается все больше данных, что у пациентов, у которых не наступило улучшение на раннем этапе, НИВЛ лишь откладывает проведение интубации, а не помогает ее избежать.
Как НИВЛ, так и высокопоточная назальная оксигенотерапия, которая проводится с интервалами (в зависимости от применяемых настроек и при увеличении показателей потока) сопровождается повышенным образованием аэрозоля, что в случае COVID-19 приводит к потенциальному риску контаминации вирусом. Поэтому обеспечению защиты персонала от инфекции следует уделить особое внимание. По этой же причине следует своевременно определять неэффективность неинвазивной ИВЛ, а затем правильно готовить и выполнять интубацию пациента. Это позволяет избежать экстренной интубации, которая не только сопряжена с менее благоприятным исходом для пациента, но и вследствие увеличения времени реакции и недостаточных мер предосторожности ведет к повышенному опасности для бригады за счет увеличения вирусной нагрузки. Ввиду тех же причин, при проведении инвазивной ИВЛ утечки воздуха следует свести к минимуму. Следует применять рото-носовые и полнолицевые кислородные маски, а также шлемы для кислородотерапии и отдавать предпочтение аппаратам с реверсивным контуром. При применении аппаратов ИВЛ с нереверсивным контуром между маской и клапаном сброса (или клапаном выдоха) следует установить вирусный фильтр.