Что значит отслоение плаценты у беременных
Отслойка плаценты
На сегодня в процессе беременности и при родах часто бывают осложнения. Очень опасно для малыша и для матери преждевременная отслойка плаценты. Это осложнение бывает, согласно статистике, в 0,3 – 1,5 случаях из 100. В первом триместре фиксируют большинство случаев. Но в основном всё заканчивается хорошо, если такое осложнение появилось на ранних сроках беременности.
Функции плаценты
Плацента считается временным органом. Формирование ее начинается только тогда, когда оплодотворенная спермием яйцеклетка имплантировалась в матку (на 10-13-е сутки после момента зачатия). Окончание формирования органа приходится на 16-18-ю неделю, когда зародыш начинает питаться гематотрофно (на ранних сроках это гистотрофное питание). На этом сроке формируется гематоплацентарный барьер, и плацента уже может полностью реализовать свою функцию.
Плацента также известна под народным названием «детское место» или послед. В процессе родов начинаются схватки, после чего плацента отделяется. Этот орган все 9 месяцев связывает организм матери и эмбриона. Функции детского места:
Плод не может дышать сам, у него на ранних сроках даже легкие до конца не развиты. Потому кислород поступает в тельце малыша из организма его мамы. В маленьком тельце происходит газообмен, и выделяется углекислый газ. И этот газ поступает в кровь будущей мамы. Так плод дышит.
Между ворсинками плаценты и стенкой матки пролегает межворсинчатое пространство. Туда поступает материнская кровь со всеми питательными веществами, которые есть в организме женщины. И плод таким образом «кушает» через плаценту.
Когда малыш развивается, формируются метаболиты. Это креатин, креатинин, мочевина. Плацента их выводит.
Поскольку эндокринная железа в теле малыша не развита, плацента «рулит процессом» вместо нее. Она вырабатывает гормоны, что важно для формирования плода. Наверняка вы слышали о том, что есть такой гормон беременных как хорионический гонадотропин. Он стимулирует функционирование последа и делает так, что желтое тело вырабатывает прогестерон.
В гестационном периоде молочные железы развиваются, в том числе, под влиянием лактогена, продуцируемого плацентой. Он нужен для того, чтобы в периоде лактации своевременно и в достаточном количестве выделялось молоко. Лактация зависит и от пролактина. Эстрогены и прогестерон стимулируют рост слизистого слоя матки и мешают новым созреваниям яйцеклетки состояться, пока в животе еще развивается ребеночек. Также плацента производит релаксин и серотонин и пр.
Плацента дает возможность антителам из организма матери попасть в организм плода. Потому у малыша ко многим болезням (которыми болела его мама ранее) формируется иммунитет. Также плацента предупреждает конфликт между организмом эмбриона и женщины, которая его вынашивает. Но помните, что те лекарства, что вы принимаете во время беременности, попадут к плоду. То же самое касается никотина, этилового спирта и наркотических веществ. Попадают через плаценту к плоду и вирусы.
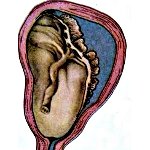
Что такое отслойка плаценты?
Плацента в норме находится на дне матки, переходя на заднюю (реже — на переднюю) стенку органа. Суть отслойки заключается в том, что детское место отделяется от стенок матки еще до того, как случились роды (в процессе вынашивания или слишком рано в процессе родов). На плаценту снаружи давят мышцы матки, а изнутри на нее давят амниотические воды. Поскольку детское место имеет губчатую структуру, то оно эластично (может растягиваться), благодаря чему не отслаивается во время гестации.
Та зона матки, куда крепится послед, может сокращаться меньше, чем остальные зоны органа. Это также предупреждает отслойку плаценты при нормальной беременности.
Причины отслойки
Точные причины на сегодня не известны. В основном выделяют несколько провоцирующих осложнение факторов:
Причины отслойки в процессе рождения ребенка:
Классификация
Отслойка плаценты делится на виды по сроку появления данного осложнения:
По площади отслойка последа может быть частичной или полной. По месторасположению патология может быть периферической или центральной. По течению осложнения: прогрессирующая или нет.
Симптомы
Типичные симптомы дают врачам возможность узнать отслойку плаценты, даже без проведения других исследований, помимо осмотра. В первом триместре, как уже отмечалось, больше шансов на благополучный исход вынашивания. Отслойка плаценты в первом триместре говорит о том, что есть угроза прерывания. При этом признаки такие:
Если мамочка пойдет к врачу сразу же, когда появились тревожащие симптомы, то удастся остановить осложнение, и беременность может быть выношена нормальный срок. Плацента будет постепенно расти, и участок, который отстал от матки, уже не будет играть большой роли в развитии плода и самочувствии будущей мамы.
При ультразвуковом исследовании отслойка последа в первом триместре определяется в виде ретрохориальной гематомы. Она не растет. Но УЗИ не всегда выявляет эту гематому. О диагнозе врачи и мама могут узнать уже после родов, когда увидят на детском месте сгусток крови или ямку, которая имеет серо-бордовый оттенок.
Во 2-м и 3-м триместре последствия рассматриваемого осложнения могут быть более серьезными. Вероятно кровотечение из матки. Вызвано оно нарушением целостности сосудиков, которые растут от матки до плаценты. В итоге начинается скопление крови в матке и плаценте, потому отслаивание продолжается. Формируется синяк внутри, то есть гематома. Она давит на плаценту, потому ее функция (детально описанная выше) нарушается.
Если в середине и к концу гестации происходит отслойка плаценты у беременной, то у женщины могут быть выделения более или менее интенсивные. Насколько много из будет, зависит от локализации отслойки, масштабов патологии и того, насколько в порядке свертывающая система крови пациентки. При отслойке плаценты есть 3 вида кровотечения:
В 4 из 5 случаев отслойки кровь выделяется наружу. Но это не значит, что часть ее не собирается внутри и не формирует гематому, угрожающую плоду. В основном наружное излияние крови бывает, если плацента отслоилась с краю. Тогда кровь попадает во влагалище и наружу. Если гематома находится на дне матки, то кровь не будет выходить через половые органы. Выделения будут темными.
Если кровь собирается внутри, то доктор диагностирует внутреннее кровотечение. Это бывает при центральной отслойке последа. По краям сцепление матки и последа нормальное. Гематома же может расти за часы и даже за минуты, что провоцирует всё большие масштабы отслоения. Стенка матки собирает в себя кровь, потому сокращается хуже, чем должна. Это называется «матка Кувелера». Если вовремя не остановить кровотечение, состояние женщины будет всё хуже, ведь она теряет кровь. В части случаев развивается геморрагический шок и нарушение свертывания крови (ДВС-синдром).
Отслойка плаценты проявляется также болью. Ее характеризуют как постоянную, распирающую или тупую. Боль может ощущаться в разных участках, в зависимости от того, где находится послед. Если плацента крепится в основном к задней стенке матки, то боль будет ощущаться в области поясницы. Если послед крепится к передней стенки, то будет болеть впереди — живот. В части случаев врач прощупывает напряженную и резкоболезненную припухлость.
Есть не только боль, но и гипертонус матки, потому что гематома внутри вызывает маточное раздражение. И возникают сокращения матки. Болевой синдром вызван давлением гематомы на стенки матки, их излишним растяжением, а также тем, что они впитывают кровь, а также раздражением брюшины.
Внутриутробная гипоксия плода — еще одно проявление такого осложнения при беременности как отслойка плаценты. У ребенка нарушается деятельность сердечка. В организм эмбриона не поступает нужное количество кислорода, результатом чего становится брадикардия или тахикардия. Если плацента отслоилась очень сильно, то для ребенка это еще хуже, чем отслойка небольшого участка.
Степени тяжести осложения
Рассматриваемое осложнение по течению может быть трех степеней тяжести:
Обнаруживается такая отслойка в основном после родов. Также могут обнаружить патологию в периоде гестации на УЗИ. При этом женщина чувствует себя нормально, и состояние плода также в норме. Симптомов, описанных выше, просто нет.
Это значит, что детское место отстало от матки на 1/3-1/4 общей площади. При этом из влагалища выделяется кровь в небольшом количестве. Врач обнаруживает гипертонус матки, брадикардию плода. При этом у больной может болеть живот. Проявления геморрагического шока постепенно усиливаются.
Абдоминальную боль характеризуют как распирающую и сильную. При этом боль появляется внезапно, вместе с головокружением и сильной слабостью. Некоторые женщины падают в обморок. Выделения крови из половых органов могут быть небольшими или умеренными. Врач отмечает, что матка ассиметричная, плотная, возникает резкая боль при пальпации.
Плацента при такой форме отслоилась на ½ и больше. Это огромная угроза для будущего ребенка. Нужно срочно предпринимать врачебные действия, чтобы ребенок не погиб в животе матери. Отмечается быстрое нарастание проявлений ДВС-синдрома, пациентка чувствует себя всё хуже и может умереть.
Лечение
Терапия зависит от таких показателей, которые определяются врачом:
Если отслойка плаценты была зафиксирована в начале гестации, то женщину кладут в больницу на сохранение. Ей назначаются кровоостанавливающие средства. Чтобы матка расслабилась (нужно для вынашивания ребенка), дают спазмолитические препараты. В основном это папаверин, но-шпа и магне-В6. Назначаются лекарства с прогестероном. Препаратами выбора являются дюфастон или утрожестан.
Важно при отслойке на ранних сроках соблюдать постельный режим, не нервничать и не переживать любые сильные сильные эмоции. Актуальны гемостатики, в основном это викасол или дицинон. Чтобы не было анемии, больная должна принимать препараты железа, например, тардиферон.
Лечение рассматриваемого осложнения на поздних сроках включает в части случаев консервативные методы. Но для этого должны быть такие условия:
Если больная отвечает этим критериям, ее наблюдают в стационаре. Нужно контролировать состояние плода, для чего часто делают УЗИ. Актуальны и такие методы как допплерометрия и кардиотокография. Будущая мама должна соблюдать постельный режим. Назначаются токолитики, например, партусистен, дезагреганты и спазмолитики. Для профилактики анемии назначают препараты с железом. Также в качестве терапии применяют препараты с седативным эффектов, если врач считает, что это нужно. Женщине могут перелить свежезамороженную плазму, но это также делается по показаниям, не во всех случаях.
Если доктор определяет степень отслоения последа как среднетяжжелую или тяжелую, то нужно срочно рожать, даже если 9 месяцев гестации еще не прошли. Если это нужно, женщину могут кесарить. Когда делают операцию, осматривают матку, напиталась ли она кровью. Если да, то делается экстирпация. Также вместе с этим восстанавливают кровопотери, предпринимают меры предупреждения ДВС-синдрома.
Если плацента начала отслаиваться рано в процессе родов и при этом мама и малыш чувствуют себя нормально, то роды продолжаются. При этом состояние ребенка мониторится. В части случаев актуальна ранняя амниотомия, чтобы отслойка не продолжалась. При отслойке в периоде потуг иногда актуально кесарево сечение или акушерские щипцы.
Преждевременная отслойка плаценты
Преждевременная отслойка плаценты – раннее отделение плаценты от стенок матки, произошедшее до рождения плода. Классическими проявлениями преждевременной отслойки плаценты служат боль, кровотечение, напряжение мышц матки, нарушения со стороны плода. Преждевременная отслойка плаценты диагностируется, основываясь на жалобах беременной, данных влагалищного исследования, УЗИ. Лечение преждевременной отслойки плаценты заключается в проведении токолитической, спазмолитической, кровоостанавливающей, противоанемической терапии; в ряде случаев ставится вопрос об оперативном родоразрешении.
Общие сведения
Преждевременная отслойка плаценты является серьезным осложнением, ставящим под угрозу жизнь матери и плода и требует проведения неотложных врачебных мероприятий. В акушерстве и гинекологии различают преждевременную отслойку нормально расположенной плаценты при ее локализации в верхних отделах матки, на стенках тела или дна, и отслойку предлежащей плаценты, расположенной в области маточного зева. Преждевременная отслойка плаценты может развиться, как в течение беременности, так и в процессе родов. Частота данной патологии встречается в 0,4-1,4% всех беременностей.
Причины преждевременной отслойки плаценты
Современные взгляды на этиологию преждевременной отслойки плаценты в качестве ведущего фактора выделяют развитие васкулопатии – сосудистых изменений, нарушающих маточно-плацентарное кровообращение. Сосудистые нарушения могут возникать при наличии у беременной соматических заболеваний (пиелонефрита, гипертонической болезни, ожирения, сахарного диабета), токсикозов (гестоза) и др.
Васкулопатии характеризуются повышенной проницаемостью, хрупкостью и ломкостью капилляров, множественными инфарктами и тромбозами в ткани плаценты. Нарушение контакта плаценты и стенки матки сопровождается скоплением крови между стенкой матки и плацентой с образованием ретроплацентарной (позадиплацентарной) гематомы, еще более усугубляющей отслойку плаценты.
Существует теория, что развитие преждевременной отслойки плаценты является следствием хронически протекающей маточно-плацентарной недостаточности, причины которой кроются в воспалительных, дегенеративных и других патологических процессах матки и плаценты. Такие изменения встречаются при хронических эндометритах, эндоцервицитах, миоме матки, анатомических аномалиях матки, переношенной беременности.
В качестве факторов риска преждевременной отслойки плаценты также выделяют травмы живота, многоплодие, многоводие, короткую пуповину, многочисленные роды или прерывания беременности, запоздалое вскрытие плодного пузыря, анемию, вредные привычки, аутоиммунные заболевания (СКВ). В редких случаях преждевременная отслойка плаценты развивается в ответ на введение каких-либо препаратов (белковых растворов, донорской крови).
Варианты преждевременной отслойки плаценты
По площади отторгнутого участка различают частичную и полную тотальную преждевременную отслойку плаценты. Тотальная (полная) отслойка сопровождается гибелью ребенка ввиду прекращения газообмена между организмами матери и плода.
Частичная отслойка плаценты происходит на ограниченном участке и может иметь прогрессирующее или непрогрессирующее течение. При непрогрессирующем характере преждевременной отслойки плаценты наступает тромбирование сосудов матки и дальнейшее отделение плаценты приостанавливается. Последующий ход беременности и родов при этом не нарушается. В случае прогрессирующей отслойки гематома нарастает, отделение плаценты продолжается, что приводит к патологическому течению беременности и родов.
По локализации зоны отделения плацентарной ткани выделяют краевую (периферическую) и центральную преждевременную отслойку плаценты. В случае преждевременной отслойки центральной части плаценты наружное кровотечение может отсутствовать; отслаивание краевой части обычно сопровождается вытеканием крови из половых путей. При отсутствии наружного кровотечения кровь пропитывает толщу миометрия, что приводит к повреждению нервно-мышечного аппарата матки, потере ее возбудимости и сократительной способности. В тяжелых случаях кровь может проникать в околоплодные воды и брюшную полость.
Симптомы преждевременной отслойки плаценты
Признаки преждевременной отслойки плаценты включают кровотечение, боль и напряжение в матке, гипоксию и нарушения сердечной деятельности со стороны плода. Кровотечение при преждевременной отслойке плаценты может быть наружным, внутренним и смешанным (внутренне-наружным) с выделением алой или темной крови в зависимости от давности отслоения. Величину кровопотери при внутреннем или внутренне-наружном кровотечении определить затруднительно, поэтому в практике ориентируются на объем наружной кровопотери и состояние беременной (показатели пульса, давления, Hb и пр.).
Напряженность матки и боли в животе при преждевременной отслойке плаценты присутствуют практически всегда. Боль может быть тупой, приступообразной, с иррадиацией в лоно, бедро или поясницу, локальной либо разлитой. При пальпации гинеколог определяет, что матка напряжена и имеет плотную консистенцию. Степень внутриутробного страдания плода при преждевременной отслойке плаценты обусловлена площадью отелившегося участка плацентарной ткани. При отслойке более 1/4 площади плаценты плод начинает испытывать гипоксию, при отслойке 1/3 – гипоксию тяжелой степени; при отторжении свыше 1/3-1/2 поверхности плаценты наступает внутриутробная гибель плода.
По тяжести клинических проявлений различают легкую, среднетяжелую и тяжелую формы преждевременной отслойки плаценты. Легкая степень преждевременной отслойки плаценты может не проявляться отчетливыми симптомами и часто обнаруживается при плановом УЗИ или при осмотре плаценты после родов. Среднетяжелая форма патологии характеризуется болями в животе и незначительными выделениями крови и сгустков из половых путей. Пальпаторно определяется несколько напряженная матка, локальная умеренная болезненность. При аускультации плода выслушиваются нарушения со стороны сердечной деятельности, свидетельствующие о гипоксии различной степени.
При тяжелой форме преждевременной отслойки плаценты наблюдаются внезапные интенсивные распирающие боли в животе, резкая слабость, головокружение, иногда – обморочные состояния, бледность кожи, тахикардия, гипотония. Из половых путей выделяется умеренное количество темной крови. Отмечается резкое напряжение и асимметрия матки: на одной ее стороне пальпируется болезненное выпячивание. Сердцебиение плода аускультативно не определяется.
Диагностика преждевременной отслойки плаценты
При развернутых проявлениях преждевременной отслойки плаценты диагностика незатруднительна. При этом учитывается наличие болевого синдрома, кровотечения, нарушений гемодинамики, гипоксических страданий плода. Проведение гинекологического исследования выявляет гипертонус матки, ее локальную или разлитую болезненность, асимметрию.
В процессе УЗИ устанавливается локализация плаценты, величина участка отслойки. При допплерографии маточно-плацентарного кровотока выявляются нарушения трансплацентарной гемодинамики. Степень гипоксии плода устанавливается с помощью кардиотокографии плода или фонокардиографии. Легкая степень преждевременной отслойки может быть обнаружена при осмотре уже родившейся плаценты по характерному небольшому вдавлению на ее поверхности, заполненному темными кровяными сгустками.
Лечение преждевременной отслойки плаценты
Тактика при преждевременной отслойке плаценты зависит от времени развития патологии (беременность, роды), выраженности кровотечения, состояния беременной и плода. Беременные с признаками преждевременной отслойки плаценты госпитализируются в акушерское отделение стационара.
При частичной непрогрессирующей отслойке на сроке до 36 нед. назначается постельный режим, спазмолитическая, токолитическая, кровоостанавливающая, антианемическая терапия. Лечение проводится под контролем коагулограммы, динамического УЗИ и допплерографии. При указаниях на прогрессирование преждевременной отслойки плаценты возникает необходимость в досрочном родоразрешении. При готовности родовых путей (укорочении, размягчении шейки матки, проходимости цервикального канала) производится амниотомия; роды могут вестись естественным путем с тщательным кардиомониторингом.
При среднетяжелой и тяжелой преждевременной отслойке плаценты выбор делается в пользу оперативного родоразрешения. При тяжелой степени отслойки кесарево сечение выполняется независимо от срока гестации и жизнеспособности плода. После извлечения плода и отделения плаценты удаляются сгустки, осматриваются стенки матки, уточняется состояние миометрия. При выраженных изменениях матки показана гистерэктомия.
Независимо от способа родоразрешения проводится восстановление кровопотери, противошоковая терапия, коррекция анемии и нарушений свертываемости крови с помощью инфузионной и трансфузионной терапии. Для профилактики послеродовых кровотечений назначаются утеротонические препараты (окситоцин, простагландины, метилэргометрин).
Прогноз и профилактика преждевременной отслойки плаценты
Легкая форма непрогрессирующей преждевременной отслойки плаценты прогностически наиболее благоприятна. При более тяжелом течении возникает опасность для беременной и плода. В тяжелых случаях может наступить внутриутробная гибель плода. Основная угроза для женщины состоит в развитии геморрагического шока с ДВС-синдромом.
Профилактика преждевременной отслойки плаценты заключается в своевременной терапии общесоматической и гинекологической патологии женщин, планирующих беременность; лечении позднего токсикоза, динамическом отслеживании маточно-плацентарного кровотока на всех этапах ведения беременности.
Плацентарная недостаточность
Большинство женщин знают, что плацента связывает маму и малыша во время беременности и при помощи нее к малышу поступают питательные вещества и кислород.
Бывают ли такие ситуации, когда плацента перестает правильно и полноценно выполнять свою функцию? Можно ли как то предотвратить это?
Какую функцию выполняет плацента
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
В плаценте происходит постоянный обмен веществ между мамой и ребенком. Из материнской крови к плоду поступает кислород и питательные вещества, от плода обратно к матери углекислый газ и продукты обмена, подлежащие выведению из организма.
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др.
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Виды и причины плацентарной недостаточности
Врачи различают острую и хроническую плацентарную недостаточность:
Острая плацентарная недостаточность
Это состояние, требующее экстренного вмешательства врачей. Она характеризуется стремительным ухудшением плацентарного кровотока. Острая плацентарная недостаточность возникает в основном в результате отслойки плаценты или гибели отдельных участков ткани плаценты например при образовании тромбов в сосудах. Причиной отслойки может послужить травма живота, антифосфолипидный синдром.
Фосфолипиды – это сложные жиры, которые входят в состав оболочек всех клеток организма. В ряде случаев иммунная система организма вырабатывает большое количество антител к некоторым собственным фосфолипидам и белкам, связывающим эти липиды. Они называются антифосфолипидные антитела и при взаимодействии с клетками организма вызывают повреждение клеток и активацию свертывающей системы крови, что приводит к тромбообразованию.
Антифосфолипидный синдром является самой частой причиной тромботических осложнений при беременности, в том числе причиной отслойки плаценты и острой плацентаной недостаточности.
Вызвать отслойку плаценты может также тяжелое течение гестоза – грозного осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Острая плацентарная недостаточность развивается при отслойке более 2/3 поверхности плаценты.
В случае развития острой плацентарной недостаточности необходимо максимально быстро провести операцию кесарева сечения для сохранения жизни малыша и мамы.
Хроническая плацентарная недостаточность
Значительно чаще у беременных женщин встречается хроническая плацентарная недостаточность. В этом случае происходит нарушение формирования и созревания плаценты, уменьшается маточно-плацентарный и плодово-плацентарный кровотоки, ограничивается газообмен и обмен веществ в плаценте, снижается синтез плацентарных гормонов. Все эти изменения определяют недостаточное поступление кислорода и питательных веществ малышу, вызывают задержку роста и развития плода.
Причинами плацентарной недостаточности чаще всего являются перенесенные аборты, особенно хирургический аборт при первой беременности, курение, при этом количество и крепость выкуриваемых сигарет значения не имеют, поскольку на формировании неполноценных сосудов плаценты негативное действие оказывает табачный дым, а не никотин.
В группу риска по развитию плацентарной недостаточности входят также женщины с хроническими заболеваниями, такими как артериальная гипертензия, железодефицитная анемия, пиелонефрит, сахарный диабет, заболевания щитовидной железы.
В последние годы наблюдается значительный рост плацентарной недостаточности, вызванной бактериями, вирусами, грибами. Причиной этого может быть как острая инфекция, перенесенная будущей мамой во время беременности, так и активация хронического инфекционного процесса в организме беременной женщины.
Немаловажное значение в формировании хронической плацентарной недостаточности играет патология матки: эндометриоз, пороки развития матки (седловидная, двурогая). Фактором риска врачи считают также миому матки. Безусловно, целый ряд лекарственных средств оказывает неблагоприятное влияние на формирование плаценты и развитие плода. В настоящее время определен список препаратов, не разрешенных к применению во время беременности.
В некоторых случаях плацентарная недостаточность может быть обусловлена наличием хромосомных нарушений у плода, в частности при синдромах Дауна (наличие дополнительной 21 хромосомы у плода) или синдроме Эдвардса (дополнительная 18 хромосома у плода) уже в ранние сроки беременности диагностируется нарушение функции плаценты.
Следует отметить, что среди осложнений беременности, наиболее часто приводящих к развитию хронической плацентарной недостаточности, существенным фактором является преэклампсия (или поздний гестоз) – это осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Независимо от факторов, способствующих развитию плацентарной недостаточности, в основе ее лежат нарушения кровообращения в маточно-плацентарном комплексе, приводящие к нарушению всех функций плаценты. Следовательно, симптомы хронической плацентарной недостаточности будут обусловлены недостатком поступления кислорода и питательных веществ к плоду.
Это прежде всего, задержка внутриутробного развития плода – отставание размеров плода и замедление темпов его роста. Часто имеют место изменение двигательной активности плода. Сначала может быть некоторое усиление движений, а затем уменьшение. Нарушение защитной функции плаценты приводит к внутриутробному инфицированию плода под действием проникающих через плаценту патогенных (болезнетворных) микроорганизмов. Плод, развитие которого происходит в условиях плацентарной недостаточности, в значительно большей степени подвержен риску травматизации в родах, у них отмечается нарушение адаптации к внеутробной жизни, повышенная заболеваемость в первый год жизни.
По времени возникновения врачи разделяют плацентарную недостаточность на раннюю и позднюю.
Ранняя (или первичная) плацентарная недостаточность
Развивается до 16 недель беременности. Она возникает уже на этапе формирования плаценты и связана с заболеваниями беременной женщины, имеющимися до беременности, к примеру с патологией матки, хронической артериальной гипертензией, эндокринологическими заболеваниями. При этом происходит формированием неполноценных сосудов в плаценте.
Поздняя (или вторичная) плацентарная недостаточность
Возникает после 16 недель беременности и чаще всего связана с заболеваниями, возникшими уже во время беременности. Чаще всего это железодефицитная анемия (то есть снижение концентрации гемоглобина и железа в крови), гестационный сахарный диабет (то есть нарушение усвоения организмом глюкозы, возникшее на фоне беременности), перенесенные вирусные и бактериальные инфекции.
Важным является подразделение плацентарной недостаточности на компенсированную и декомпенсированные формы.
Компенсированная плацентарная недостаточность
Развивается, к примеру, при угрозе прерывания беременности и нетяжелых формах позднего гестоза, в случае, если эти осложнения успешно поддаются медикаментозной коррекции.
Декомпенсированная плацентарная недостаточность
Вызывает развитие задержки развития плода, хронической внутриутробной гипоксии, вплоть до гибели плода.
Диагностика плацентарной недостаточности
Лечить уже развившуюся плацентарную недостаточность практически невозможно, поэтому врачи активно стремятся выявлять беременных женщин, угрожаемых в отношении формирования нарушений функции плаценты. Если плацентарная недостаточность выявляется в 3 триместре беременности, эффективного лечения, к сожалению, не существует. Поэтому очень активно в настоящее время применяются все способы выявления в ранние сроки беременности тех женщин, в формировании плаценты которых произошли нарушения.
В первую очередь, при постановке на учет по беременности выявляют максимально значимые факторы риска – курение, перенесенные аборты, отягощенную наследственность (низкий вес при рождении, склонность к тромбозам), наличие хронических заболеваний сердца, сосудов, сахарного диабета.
Профилактические мероприятия против развития плацентарной недостаточности особенно актуальны и необходимы до 16-17 недель беременности, когда происходит формирование структур плаценты.
Значимую помощь в оценке риска развития плацентарной недостаточности оказывает пренатальный скрининг, который проводится в 11-14 недель беременности. Он проводится для выявления синдромов Дауна, Эдвардса и др. хромосомных болезней у плода. В настоящее время самым актуальным является проведение комплексного ранний скрининг беременной на прогнозирование риска развития плацентарной недостаточности, преэклампсии и внутриутробной задержки развития плода. Поскольку данный вид диагностики относится к самым современным и передовым, к сожалению, он пока не включен в перечень услуг, предоставляемых в женской консультации в рамках ОМС, но доступен всем желающим в центрах пренатальной диагностики.
Определение белков, вырабатываемых плацентой
В первую очередь проводят определение белка РАРР-А, он является также маркером хромосомных аномалий плода. Снижение концентрации РАРР-А в крови в 11-14 недель беременности встречается у беременных женщин, имеющих высокий риск плацентарной недостаточности и задержки развития плода.
Второй гормон плаценты, который помогает в оценке рисков плацентарной недостаточности – PIGF (плацентарный фактор роста). Его концентрация в крови снижается задолго до первых проявлений плацентарной недостаточности. Его определение применяют не настолько широко, как PAPP-A, но тем не менее многие лаборатории уже включили данный белок в пренатальный скрининг 1 триместра. Крайне важное значение при проведении скрининга 1 триместра имеет измерение кровотоков в сосудах матки. Однозначно доказано, что сужение сосудов матки, определяемое при исследовании, свидетельствует о неполноценности формирования плаценты, которое будет ухудшаться с увеличением срока беременности и приведет к снижению питания малыша и снабжения его кислородов, то есть к развитию плацентарной недостаточности и задержки развития плода. При нормальных размерах маточных сосудов в 11-14 недель беременности риск тяжелой плацентарной недостаточности ничтожно мал.
Следующее обязательное скрининговое ультразвуковое исследование проводится в 20-21 неделю беременности. При этом обязательно проводят измерения плода, чтобы оценить, нет ли отставания в росте. Ведь при кислородном голодании замедляются темпы роста плода и размеры его начинают отставать от нормы для каждого срока беременности. Кроме того врач обязательно оценивает состояние и зрелость плаценты. Во время УЗИ проводится также допплерометрия сосудов матки для выявления ранних изменений, предшествующих клиническим проявлениям плацентарной недостаточности.
У пациенток, относящихся к группе высокого риска кроме УЗИ и допплерометрии проводят также суточное мониторирование колебаний артериального давления, определение количества белка в анализе мочи, собранном за сутки, оценивают показатели системы свертывания крови.
Третье УЗИ проводится всем будущим мамам в 30–34 недели беременности. Врач измеряет окружность головы и живота крохи, длину костей его ручек и ножек, и вычисляет предполагаемый вес плода. Эти измерения позволяют доктору убедиться в том, что малыш развивается нормально. Также имеет значение строение плаценты, наличие в ней признаков старения, вследствие чего она обычно перестает полноценно снабжать малыша кровью, а, значит, ему перестает хватать кислорода и питательных веществ и развитие ребенка нарушается. Во время УЗИ оценивается количество и вид околоплодных вод, которые также могут изменяться при внутриутробном страдании плода.
Допплерометрия
Допплерометрия сосудов плаценты и пуповины (метод исследования скоростей кровотоков в этих сосудах) так же позволяет оценить самочувствие малыша. Доктор исследует кровоток в артериях матки, пуповины, сердца и мозга ребенка. Это исследование позволяет определить, хорошо ли работает плацента, нет ли признаков нехватки кислорода у малыша, или развития гестоза у мамы. При снижении скорости кровотока в каком-либо сосуде можно говорить о нарушениях питания плода различной степени тяжести.
Вовремя проведенное обследование позволяет выявить начальные стадии дефицита кровоснабжения. В таких случаях лечение сможет предотвратить грозные осложнения, такие как гипоксия и внутриутробная задержка развития малыша. Допперометрию проводят в 20–21 неделю и в 30-32 недели беременности, при наличии изменений, контроль осуществляют минимум каждые две недели.
Кардиотокография
Это важный метод оценки состояния плода. Проводится КТГ при сроке беременности 33 недели и более, поскольку только на этом этапе внутриутробного развития малыша устанавливается полноценная регуляция деятельности сердечно-сосудистой системы плода центрами спинного и головного мозга. Запись сердцебиений плода проводят в течение 20–40 минут, а при необходимости исследование может быть продлено до 1,5 часов.
Аппарат регистрирует и записывает частоту сердцебиений малыша. Врач акушер-гинеколог оценивает кривую записи сердцебиений, эпизоды урежения и резкого учащения частоты сердечных сокращений плода и на основании этих данных делает заключение о том, насколько комфортно малыш чувствует себя в животе у мамы. К примеру, при снижении концентрации кислорода в крови плода, уменьшается и его поступление к клеткам нервной системы, что в свою очередь отражается на частоте сердечных сокращений. При нормальном течении беременности КТГ проводят после 33 недели 1 раз в 10–14 дней, иногда чаще. В некоторых клиниках в настоящее время предлагается услуга постоянного КТГ-мониторирования, что приобретает актуальность при наличии признаков плацентарной недостаточности. Беременной женщине выдается мониторчик, который регистрирует изменения сердечной деятельности малыша и эти данные по интернету передаются лечащему врачу.
Лечение плацентарной недостаточности
Специфических способов лечения плацентарной недостаточности в настоящее время не существует, поскольку нет лекарственных препаратов, которые избирательно улучшают маточно-плацентарный кровоток. Именно поэтому все меры борьбы с плацентарной недостаточностью направлены на профилактику. Если пациентка относится к группе высокого риска по развитию плацентарной недостаточности, с раннего срока беременности ей назначают лекарственные препараты, эффективность которых хорошо доказана и которые предупреждают раннее развитие выраженных нарушений функции плаценты.
Если во время проведения дополнительных методов оценки состояния плода выявляются начальные нарушения поступления кислорода к малышу, проводится медикаментозное лечение, направленное на увеличение притока крови и кислорода через плаценту и обязательные контрольные обследования на фоне проводимой терапии. Если изменения серьезные и малыш испытывает выраженный дефицит кислорода и питательных веществ, состояние его страдает, то в таких случаях проводится экстренное родоразрешение.