Что значит неполное предлежание хориона
Предлежание плаценты при беременности
Общие сведения
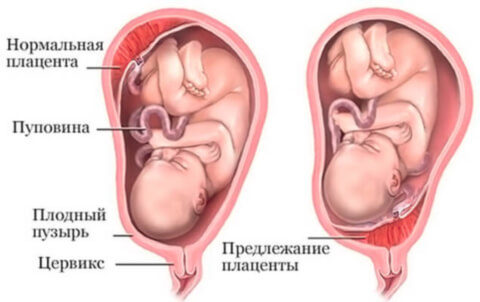
Что значит предлежание плаценты при беременности? Плацента при нормальном течении беременности располагается преимущественно в областях лучшей васкуляризации миометрия, то есть в зоне наилучшего кровоснабжения стенки матки к которой относятся тело/дно или задняя/боковая стенка матки. Кроме того, такое расположение плаценты минимизирует риск ее повреждения. Несколько реже плацента располагается на передней стенке матки, поскольку передняя стенка подвержена существенно большим изменениям. Одной из аномалий (патологий) беременности является предлежание плаценты, для которой характерно прикрепление плаценты по любой стенке матки к ее нижнему сегменту (нижнее прилежание), то есть, плацента находится перед предлежащей частью плода и полностью/частично перекрывает внутренний маточный зев (рис. ниже).
Как правило предлежание плаценты на ранних стадиях беременности выявляется на первом УЗИ-обследовании (чаще на 11-13 неделе) и определяется как аномальное расположение хориона — в последующем плаценты (краевое предлежание хориона). Нередко центральное предлежание хориона, определяемое в 1-м триместре беременности к ее окончанию, переходит в низкое расположение плаценты. Следует отметить, что краевое предлежание хориона на 12 неделе не означает, что у беременной к сроку родов обязательно будет краевое предлежание плаценты. Это обусловлено так называемым «феноменом миграции» плаценты, который проявляется в ее смещении вверх от внутреннего зева шейки матки по мере увеличения срока беременности.
По литературным данным почти в 10% случаев при сроке 12-13 недель беременности выявляется предлежание хориона, но лишь в 0,5% случаев сохраняется полное предлежание плаценты к сроку родоразрешения. Согласно данным исследований миграция плаценты при ее низком расположении происходит почти в 95% случаев. При этом происходит смещение подлежащего миометрия, а не движение самой плаценты. Процесс миграции плаценты протекает медленно и заканчивается ориентировочно к 32-35 неделям. Об этом свидетельствуют многочисленные отзывы многих женщин, посещающих специализированный форум для беременных. Миграция происходит чаще в случаях ее расположения по передней стенке, и реже при расположении по задней стенке.
Однако, краевое предлежание хориона является основанием для отнесения таких женщин в группу «потенциального риска» с тщательным динамическим наблюдением за ними, поскольку такая локализация хориона увеличивает риск маточных кровотечений с угрозой прерывания периода гестации (самопроизвольное прерывание беременности на ранних сроках). А если предлежание плаценты сохраняется до 26-28 недели гестации (при контроле УЗИ) показана обязательная госпитализация с постоянным наблюдением врачей до момента родов.
Согласно статистическим данным, частота предлежания плаценты варьирует в пределах 0,3%-1,04%, а частота низкой плацентации достигает 9,1%. При этом, при предлежании плаценты показатели материнской смертности колеблются в пределах 2,1%-10,5%, а перинатальная смертность достигает 22,5–41,8 %. Предлежание плаценты чаще встречается у женщин, беременных повторно, чем у первородящих.
Чем грозит низкое предлежание плаценты при беременности?
Низкое прилежание плаценты при беременности сопровождается повышенным риском ее повреждения/отслоения под давлением плода или при его активном поведении на поздних сроках беременности, а также при любом внешнем воздействии. Чем грозит предлежание плаценты для плода и беременной?
Предлежание плаценты сопровождается высоким риском формирования во 2-3 триместрах беременности хронической плацентарной недостаточности, оказывающей негативное влияние на развитие/рост плода, способствуя развитию гипоксии, неправильному положению/недоношенности плода, преждевременным родам. Основным осложнением при предлежании плаценты является кровотечение из половых путей. При этом, вероятность развития маточного кровотечения возрастает по мере развития беременности, что является ведущей причиной перинатальной заболеваемости/репродуктивных потерь.
Чем опасно краевое предлежание плаценты и чем полное предлежание плаценты грозит?
Как известно вид предлежания плаценты оказывает влияние также и на характер кровотечения. Для неполного предлежания плаценты более характерны кровотечения в 3 триместре беременности/в родах вплоть до геморрагического шока, а для полного предлежании более характерны ранние кровотечения (во 2 триместре беременности). Варьирует и частота кровотечений в зависимости от вида предлежания. Согласно литературным данным, при неполном предлежании плаценты кровотечение отмечается в 66,6% случаев, а при полном предлежании в 33,4%.
Если не возникает кровотечение/отслойка предлежащей плаценты при частичном предлежании возможны роды через естественные родовые пути, а при полном предлежании всегда проводится кесарево сечение.
Патогенез
Плодное яйцо в норме прикрепляется в области дна матки (верхней трети полости матки). Но при его неполноценности плодное яйцо своевременно прикрепиться в этой области не может, что способствует его имплантации в эндометрий, когда оно уже переместилось в нижние отделы матки. Это происходит при позднем появлении ферментативных процессов в трофобласте, наличии атрофических/дистрофических процессов в слизистой матки, которые нарушают процесс имплантации.
По мере развития беременности стенки нижнего отдела матки начинают растягиваться. При этом, мышечные волокна нижних отделах матки начинают сокращаются, а поскольку плацента сокращаться/растягиваться вслед за стенками матки неспособна, это приводит к смещению участка плаценты и участка нижнего сегмента матки.
Соответственно, ворсинки, покрывающие плаценту от стенок матки отрываются, что вызывает кровотечение из сосудистого русла плацентарной ткани. При прекращении сокращения мышц отслойка плаценты также прекращается, происходит тромбоз сосудов и остановка кровотечения. При повторных сокращениях матки возникают повторяющиеся кровотечения.
Когда начинаются роды (родовая деятельность) появление кровотечений вызвано натяжением плодных оболочек, удерживающих край плаценты, что не позволяет ей сокращаться с нижними отделами матки. Такое натяжение нарушается связь между плацентой и маткой, вызывая кровотечение. При разрыве плодных оболочек плацента сокращается вместе с мышцами нижнего сегмента матки и процесс отслаивания останавливается. Кроме того, при неполном предлежании головка плода во время родов, опустившаяся в таз после разрыва плодных оболочек, поджимает края плаценты, что способствует остановке кровотечения, а в случаях полного предлежания кровотечение продолжается, поскольку плацента в процессе сглаживания шейки матки продолжает отслаиваться.
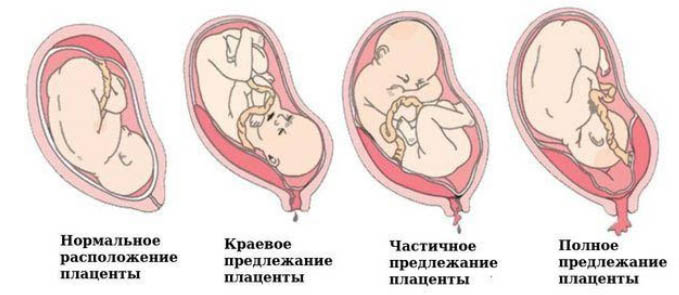
Классификация
Классификационным признаком прилежания плаценты является ее расположение относительно области внутреннего зева, в связи с чем принято выделять:
Причины
Предлежание плаценты может быть обусловлено множеством факторов, среди которых выделяют:
Вызвать кровотечение при прилежании плаценты могут гинекологические манипуляции, чрезмерная физическая нагрузка/напряжение при акте дефекации, половой акт, тепловые процедуры (горячая ванна, посещение бани).
Симптомы
Основной клинический симптом предлежания плаценты — маточные кровотечения в разные сроки беременности (от 1-го триместра до родов), различной степени выраженности. Кровотечение при предлежании плаценты часто провоцируется кашлем, натуживанием при дефекации, физической нагрузкой, влагалищным исследованием, половым актом, тепловыми процедурами. Накануне родов кровотечение как правило усиливается, что обусловлено периодическими сокращениями матки.
Симптомы предлежания плаценты (характер/интенсивность кровотечения) обусловлены видом предлежания плаценты. При этом, чем степень предлежания плаценты больше, тем интенсивнее и раньше бывает кровотечение. Так, для полного предлежания характерны обильность кровопотери, внезапное развитие кровотечения на фоне отсутствия болевых ощущений. При неполном предлежании кровотечение развивается преимущественно ближе к сроку родов и наблюдаются особенно часто в период сглаживания/раскрытия зева (в начале родов).
Кровотечения характеризуются рядом особенностей:
Часто рецидивирующая кровопотеря способствует быстрому развитию анемизации беременной. При этом, снижение количества эритроцитов и ОЦК может вызывать развитие ДВС-синдрома и гиповолемического шока.
Беременность при предлежании плаценты зачастую протекает с артериальной гипотонией, гестозом, угрозой самопроизвольного аборта. Преждевременные роды чаще встречаются на фоне полного предлежания плаценты. Важнейшим симптомом предлежания плаценты также является гипоксия плода, что обусловлено неучастием отслоившейся части плаценты в маточно-плацентарном кровообращении, а степень гипоксии определяется площадью отслойки плаценты.
Анализы и диагностика
При постановке диагноза «прилежание плаценты» учитываются:
Лечение
Методы лечения прилежания плаценты определяются рядом факторов:
В первой половине беременности при отсутствии кровянистых выделений женщина может наблюдаться амбулаторно. При этом, она должна соблюдать строгий режим с исключением стрессовых ситуаций, физической нагрузки, половой жизни, поездок. При появлении кровянистых выделений беременная должна быть срочно госпитализирована в стационар.
При установлении диагноза предлежания плаценты во 2-й половине беременности, пациентка должна быть госпитализирована в стационар, особенно в случаях полного предлежания или наличия кровотечения. При удовлетворительного состоянии плода/беременной лечение в стационаре направлено на продление срока родов до 37-38 недель. С этой целью пациентке назначают:
Повторные кровотечения, превышающие 200 мл, выраженная гипотония/анемия, одномоментное кровотечение с кровопотерей более 250 мл при полном предлежании плаценты являются показаниями к досрочному экстренному родоразрешению (кесарево сечение) независимо от жизнеспособности плода/срока гестации. При пролонгировании беременности до 36-38 недель родоразрешение проводится оптимальным методом. При полном предлежании плаценты/неполном предлежании, сочетающемся с отягощенным акушерско-гинекологическим анамнезом, тазовым/поперечным положением плода показано кесарево сечение. При неполном предлежании плаценты и наличии благоприятных условий (головное предлежание плода, зрелость шейки матки, хорошая родовая деятельность) возможны естественные роды.
Предлежание плаценты
Предлежанием плаценты называют патологию, при которой происходит прикрепление плаценты к нижнему сегменту матки, внутренний маточный зев при этом может быть полностью или частично перекрыт. Предлежание плаценты встречается примерно в одном случае на сотню родов. Возрастающую частоту подобных состояний объясняют ростом числа абортов и гинекологических манипуляций, имеющих отношение к матке.
Чтобы составить примерное представление о данной проблеме, следует ознакомиться с тем, что такое плацента и как она функционирует. Внешне плацента напоминает лепешку, имеющую толщину 3-5 см. Диаметр — 15-20 см, масса около полукилограмма.
Основной функцией плаценты является обеспечение питания плода при нахождении его в матке, кроме того, она защищает плод от проникновения ненужных и опасных веществ. Плацента обеспечивает выработку гормонов, важных для благополучного протекания беременности. Обменные процессы и выведение различных веществ осуществляются также благодаря работе плаценты.
Разновидности предлежания плаценты
Когда беременность только началась и возраст эмбриона составляет несколько недель, предлежание плаценты не должно вызывать беспокойства. Постепенно плацента начинает мигрировать и к концу беременности принимает положение, соответствующее норме. Только после срока в 24 недели можно будет с уверенностью заявлять о патологическом прикреплении плаценты, после подтверждения диагноза при помощи УЗИ.
Патология проявиться способна в таких видах:
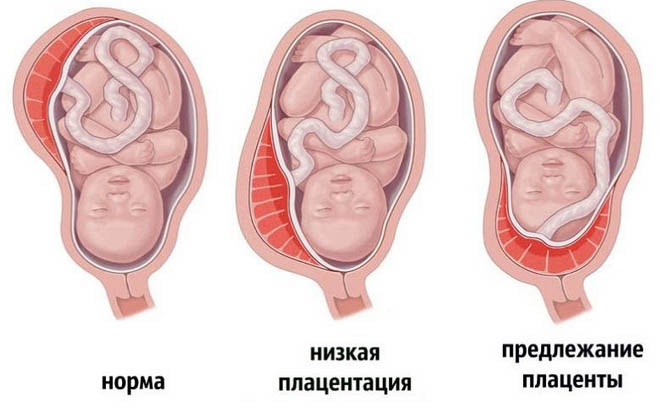
При низком предлежании плацента располагается на 5 см ниже зева матки, не закрывая его целиком. Неполное предлежание плаценты (краевое) выглядит как положение, когда плацента нижней частью доводится до области маточного зева, а порой и немного загораживает его.
Исключительно опасным считается полное предлежание плаценты. При нем зев матки оказывается целиком перегорожен.
Причины возникновения
Причины, которые вызывают предлежание плаценты, делятся на такие группы:
В первом случае, когда патологию вызывает общее состояние женщины, наиболее распространенными причинами можно назвать такие:
Можно рассмотреть и такие факторы, как наличие миомы матки или эндометриоза, врожденных аномалий строения матки, беременностей с многоплодием, эндоцервицита. Риск возникновения предлежания плаценты возрастает с каждыми последующими родами.
При рассмотрении второго случая, когда патология плаценты вызвана особенностями плода, можно указать специфические процессы. Например, это может быть проблема с нормальной имплантацией тробофласта, если ферментативные процессы проявились несвоевременно, при этом нарушается процесс прикрепления плодного яйца. Рассматривать этот момент следует только при опущении зародыша к нижнему отделу матки.
Симптомы предлежания плаценты
При предлежании плаценты кровотечение возникает примерно у трети женщин, у остальных оно возникает в процессе родов. При этом причиной кровотечения бывает отслоение плаценты. При увеличении матки или начале родов процесс идет особенно интенсивно. Начало отслойки плаценты случается, когда вскрывается межворсинчатое пространство — тогда кровь идет из сосудов матки. Для плода возникает опасность развития гипоксии, поскольку отслоившаяся область плаценты больше не принимает участия в газообмене и не доставляет кислород.
Кровотечение во время беременности может развиваться на фоне следующих факторов:
Как определяют предлежания плаценты
От того, каков вид предлежания плаценты, зависит и вид кровотечения. Если отмечено полное предлежание плаценты, кровотечение порой начинается без видимых причин, при этом нет боли, выделения обильные. Оно может стихать и возникать заново в виде небольших подтеканий. Этот вид предлежания плаценты представляет наибольшую опасность и требует срочного оказания помощи. Опасным это состояние будет и для матери, и для ребенка.
Обычно при угрожающем состоянии принимается решение о том, чтобы провести кесарево сечение. Подготовка ведется заранее, операцию проводят до того, как у беременной появятся первые родовые схватки.
При неполном предлежании плаценты кровотечение начинается, когда раскрывается шейка матки. Чем больший участок плаценты предлежит, тем будет сильнее кровотечение. Если часть предлежащей плацентарной ткани большая, кровянистые выделения начнутся раньше.
Данный вид предлежания образуется крайне редко. Маточный зев перекрыт не полностью, начало кровотечения приходится на роды и прерывается, когда головка ребенка входит в полость таза и прижимает отслоенный край плаценты. При отсутствии факторов риска врачи принимают решение о допустимости родоразрешения естественным путем.
Если во время беременности отмечено низкое расположение плаценты, оно почти не вызывает повода для беспокойства. Кровотечения зачастую отсутствуют, процесс родов осложняется крайне редко.
Следует знать, что не всегда кровотечение по своей интенсивности совпадает со степенью предлежания плаценты. Известно немало случаев, где при полном предлежании плаценты кровотечение незначительное, или, напротив, обильное при неполном.
Можно выделить особенности кровотечения, которые отмечают при такой патологии, как предлежание плаценты:
Повторное кровотечение невозможно предусмотреть. Во всех случаях будет высокая степень риска развития анемии из-за кровопотери. Анемия проявляется одышкой и слабостью, бледностью, частым сердцебиением, головокружением.
При предлежании плаценты может быть фетоплацентарная недостаточность, отмечается задержка в развитии плода вследствие развития гипоксии.
Диагностика предлежания плаценты
Для диагностики предлежания плаценты применяется УЗИ, которое помогает с большой точностью выявить область расположения плаценты. Попутно выясняют ряд других особенностей данной беременности — толщину и структуру плаценты, оценивают кровоток.
При гинекологическом осмотре дают оценку выделений, проверяют наличие кровотечений. Проводят осмотр стенок влагалища, шейки матки. Это помогает исключить патологию шейки матки, которая также может сопровождаться кровянистыми выделениями.
При выполнении влагалищного исследования, осмотре стенок влагалища, оценке состояния матки опытный гинеколог способен выявить четкие признаки, которые однозначно указывают на неправильное положение плаценты. Выполняют такое исследование как можно бережнее, чтобы не навредить беременности.
Если УЗИ выявляет полное предлежание плаценты, во время беременности стараются не проводить влагалищных исследований.
Лечение
Методы лечения при такой патологии, как предлежание плаценты, определяются в зависимости от состояния пациентки. В первой половине беременности, если нет кровотечений, допускается, чтобы пациентка находилась дома. При этом ей должен быть обеспечен внимательный амбулаторный контроль и строгое соблюдение режима. Должны быть исключены факторы, способные спровоцировать кровотечение — половая жизнь, физические и психические нагрузки. Лечение может проводиться также в условиях стационара.
Также применяются консервативные методы лечения, задача которых — продлить беременность на максимально возможный срок. Беременность стараются довести до 37-38 недель.
При предлежании плаценты может быть назначено кесарево сечение, оно проводится в следующих случаях:
Если кровотечение в случае с неполным предлежанием плаценты началась до родов, проводится вскрытие плодного пузыря. После манипуляции головка плода приближается к входу в таз и давит на отошедший край плаценты, прижимая его к стенке матки. Благодаря этому отслаивание плаценты прекращается, кровь перестает течь. Если кровотечение не прекращается или шейка матки раскрывается недостаточно быстро, выполняется кесарево сечение.
Ведение родов естественным путем при неполном предлежании плаценты возможно в следующих случаях:
Диагностирование такого заболевания, как и ведение беременности, осуществлять должен врач-гинеколог.
При любом методе, выбранном для завершения беременности, роженице с предлежанием плаценты необходимо оказывать повышенное внимание. После остановки кровотечения проводится лечение анемии, оксигенотерапия, нормализация родовой деятельности, также осуществляется лечение гипоксии плода.
Что такое предлежание плаценты? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белкиной Людмилы Викторовны, врача УЗИ со стажем в 23 года.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Плацента (от лат. placenta — «лепёшка») — орган, который образуется у женщины во время беременности и обеспечивает связь плода с организмом матери. По виду плацента действительно похожа на объёмную лепешку, от которой отходит «отросток» — пуповина.
Чаще всего плацента располагается по передней, реже задней стенке матки с переходом на одну из боковых стенок. Ещё реже плацента локализуется на дне матки и в области трубных углов.
Причины предлежания плаценты
Чем опасно предлежание плаценты
Предлежание плаценты опасно возникновением кровотечения на любом сроке беременности, как на начальных сроках, так и в последнем триместре.
Кровотечение при предлежании плаценты
Всегда ли стоит беспокоиться
Если кровотечение отсутствует, то в случае предлежания плаценты угрозы жизни матери и плоду нет.
Симптомы предлежания плаценты
Основное клиническое проявление, которое может свидетельствовать о предлежании плаценты при беременности – это кровотечения из половых путей. Причиной является частичная отслойка плаценты, которая происходит по мере растяжения стенки матки.
Кровотечение при данной патологии имеет свои особенности [2] :
Полное предлежание плаценты провоцирует обильные кровотечения, которые могут прекратиться, но обычно через некоторое время они возникают снова. А могут продолжиться в виде скудных выделений, а в последние недели беременности возобновиться и/или усилиться.
Если предлежание плаценты неполное, кровотечения обычно появляются в начале родов или в конце беременности.
Факторы, провоцирующие кровяные выделения при беременности с предлежанием плаценты [7] :
Патогенез предлежания плаценты
При прогрессировании беременности нижние отделы стенки матки начинают растягиваться, формируя нижний сегмент. В этот момент мышечные волокна в нижних отделах матки сокращаются, а плацента неспособна растягиваться и сокращаться вслед за стенками матки. В результате происходит смещение поверхностей: участка нижнего сегмента матки и участка плаценты. Ворсинки, покрывающие плаценту, отрываются от стенок матки, что проявляется кровотечением из сосудов плацентарной ткани. Когда сокращение мышц и отслойка плаценты прекращается, происходит тромбоз сосудов и кровотечение останавливается. Повторяющиеся кровяные выделения возникают при повторных сокращениях матки.
С началом родовой деятельности появление кровотечений обусловлено натяжением плодных оболочек, которые удерживают край плаценты, за счёт чего она не сокращается вместе с нижними отделами матки. Вследствие этого натяжения нарушается связь между маткой и плацентой и появляется кровотечение. Когда плодные оболочки разрываются, плацента следует за сокращениями нижнего сегмента матки и дальше не отслаивается. При неполном предлежании после разрыва плодных оболочек головка плода, опустившаяся в таз, поджимает края плаценты, что объясняет остановку кровотечения во время родов.
При полном предлежании кровотечение не прекращается, так как в процессе сглаживания шейки матки плацента продолжает отслаиваться.
Классификация и стадии развития предлежания плаценты
Разделение на заднее и переднее предлежание плаценты в классификации не используется. Расположение плаценты само по себе может быть задним или передним, но оно может быть никак не связано с предлежанием.
Осложнения предлежания плаценты
Частым осложнением неправильного расположения плаценты является её плотное прикрепление (placenta adhaerens) или истинное приращение (placenta increment), возникающие из-за недостаточного развития децидуальной оболочки (слизистой оболочки матки, которая изменяется в течение беременности и отпадает после родов) в области нижнего сегмента матки.
В зависимости от глубины проникновения ворсин плаценты в миометрий (мышечную стенку матки) выделяют три варианта приращения плаценты [6] [8] [9] [10] :
В случае плотного прикрепления и приращения плаценты процесс её отслойки в третьем периоде родов нарушается, вследствие чего возникает кровотечение.
Возможны и другие негативные последствия предлежания плаценты.
Фетоплацентарная недостаточность (нарушение функции плаценты), гипоксия плода (нехватка кислорода для плода), задержка роста плода (дефицит веса плода) — такие осложнения могут стать следствием отслойки плаценты. Это объясняется тем, что отслоившаяся часть перестаёт участвовать в общей системе маточно-плацентарного кровообращения и в газообмене.
Анемия (снижение уровня гемоглобина в крови) часто развивается из-за повторяющихся кровотечений. При массивном кровотечении может наступить гибель плода.
Гестоз (преэклампсия) — грозное осложнение беременности, возникающее после 20 недель, характеризуется расстройствами функции сердечно-сосудистой системы, гемостаза, иммунитета, гемодинамики, микроциркуляции, что приводит к эндогенной интоксикации и полиорганной недостаточности. А это значительно ухудшает характер повторяющихся кровотечений.
Послеродовые осложнения и последствия
Послеродовые осложнения общепопуляционные, как и при нормальном расположении плаценты.
Диагностика предлежания плаценты
Анамнез. Диагностика предлежания плаценты начинается со сбора акушерско-гинекологического анамнеза. Стоит обратить внимание на наличие в нём перенесённых воспалительных процессов в матке и придатках, дисфункций яичников, аномалий развития матки, перенесённых абортов и операций (удаление миоматозных узлов, кесарево сечение) и осложнений после них.
Осмотр врачом. Наружное акушерское исследование. Подозрение на аномальное расположение плаценты должно возникнуть при неправильном положении плода и высоком расположении предлежащей части плода (головки) над входом в малый таз. При пальпации головка ощущается не так чётко: как будто через губчатую ткань (стенки матки и плацента), и её можно принять за тазовый конец.
Состояние плода. При расположении плаценты в нижнем сегменте по задней стенке предлежащая часть часто выступает над лоном, смещаясь кпереди. Когда головка смещается кзади и к мысу, появляется ощущение сопротивления, что может привести к урежению сердцебиения плода. Однако диагностическая ценность указанных признаков низкая.
Влагалищное исследование беременной. Имеются чёткие диагностические признаки (наличие плацентарной ткани в области внутреннего зева), указывающие на аномальное расположение плаценты. Однако такое исследование необходимо проводить максимально бережно с целью предотвращения кровотечения. Если УЗИ показало полное предлежание плаценты, то от влагалищного исследования стоит вовсе отказаться.
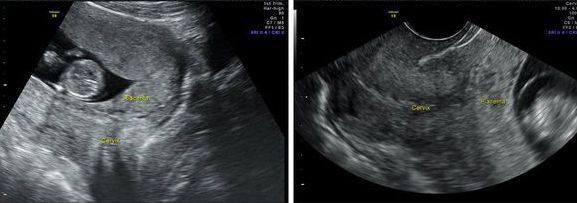
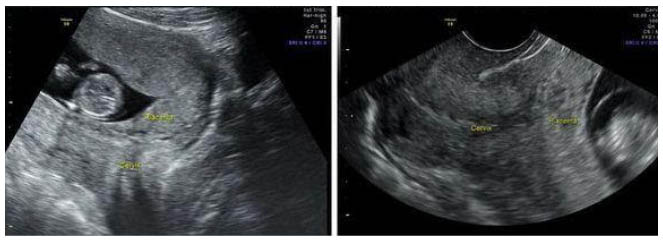
Инструментальные методы исследования. Самым безопасным и наиболее объективным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ).
УЗИ-диагностика предлежания плаценты
Раньше применялись непрямые методы исследования (цистография, ангиография, использование радиоизотопов), но ультразвуковая диагностика вытеснила их.
При отслойке плаценты с помощью УЗИ можно определить наличие гематомы (скопления крови) между плацентой и стенкой матки, если не произошло кровотечение из полости матки.
На каком сроке ставят диагноз предлежание плаценты
Диагноз ставят с 20 недель, так как 80 % предлежаний плаценты и низкое её расположение в ранних сроках беременности к доношенному сроку исчезают.
Лечение предлежания плаценты
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств [7] :
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
Показания к плановому кесареву сечению:
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Прогноз. Профилактика
Регулярное наблюдение акушером-гинекологом, своевременная диагностика аномального расположения плаценты, осложнений предлежания плаценты и их лечение дают благоприятный прогноз для матери и плода.
Для профилактики предлежания плаценты рекомендуется [7] [9] [10] :