Что значит мутный хрусталик глаза
Лечение помутнения хрусталика глаза
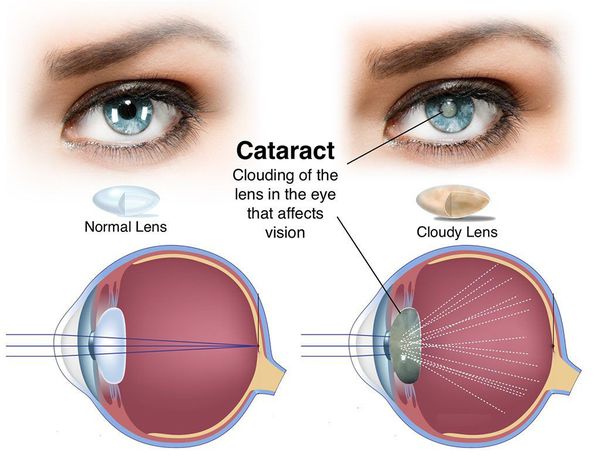
Орган зрения один из первых начинает чувствовать и отражать процесс старения в организме. Снижается острота зрения, глаз становится более чувствительным к изменениям в освещении, а также мутнеет хрусталик. Помутнение хрусталика глаза вызывается в девяноста процентах случаев возрастными изменениями и называется катарактой.
Хрусталик расположен между радужной оболочкой глаза и стекловидным телом, представляет собой естественную линзу органа зрения человека, которая собирает и преломляет световые лучи. Само собой разумеется, что для адекватного функционирования линзы обязательным условием является ее прозрачность. Пока линза прозрачна, глаз работает нормально и человек видит четкую картинку окружающего его мира.
Вследствие помутнения хрусталика глаза развивается катаракта, которая и характеризуется нарушением прозрачности естественной линзы органа зрения. Название болезни произошло от древнегреческого слова, которое дословно переводится как водопад. Приходилось ли вам хотя бы однажды видеть что-то через текущую плотным потоком воду? Если да, тогда вы можете себе представить, как видит мир человек с катарактой.
От чего мутнеет глаз?
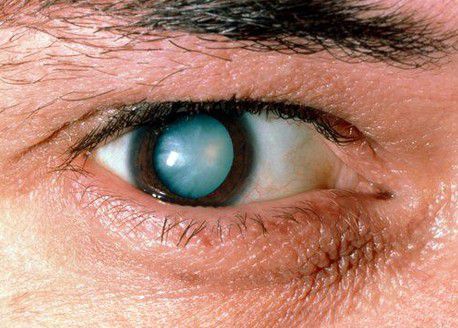
Когда в глазу происходят изменения, характерные для катаракты, появляется ощущение, что весь глаз мутнеет. Как проявляются эти изменения? Для окружающих зрачок больного человека из темного превращается в молочно-белый, мутный. Конечно же, это происходит не моментально. Все эти изменения поражают глаз исподволь, но, начавшись однажды, этот процесс приобретает характер необратимого.
Катаракта по сути своей имеет несколько видов.

К причинам возникновения помутнения хрусталика также относят:
Впрочем, даже при отсутствии вредных привычек, заботе о собственном здоровье и контроле гормонального фона с возрастом изменения в глазу все равно появляются. По статистике, каждый третий житель нашей страны после сорока лет подвержен начальным изменениям в органе зрения. К восьмидесяти годам практически каждый болен катарактой.
Симптомы помутнения хрусталика глаза

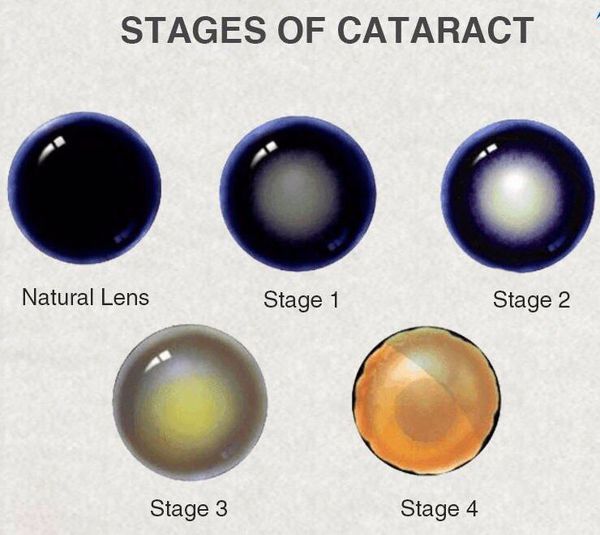
Наконец, самым явным признаком катаракты является непосредственно само помутнение хрусталика. Окончательное, видимое глазу помутнение происходит на последних стадиях болезни, которых всего четыре.
Помутнение хрусталика глаза: есть ли лечение?

Во всем мире на сегодня эта операция представляет собой «золотой стандарт» лечения данной болезни, избавляя человека от помутненного, набухшего или сморщенного/разжиженного хрусталика. В ходе операции на место измененной оптической структуры устанавливается искусственная линза с оптимально подобранной силой преломления, что позволяет человеку полностью вернуть зрение. Обратите внимание на то, что оперативное вмешательство, будь оно ультразвуковым или хирургическим, следует проводить на стадии зрелости процесса.
Существует также медикаментозное лечение, которое может дать положительный эффект на начальных стадиях болезни. Но, учитывая катастрофически низкую обращаемость к офтальмологу по поводу незначительных проблем со зрением, на столь ранних стадиях процесс выявляется крайне редко.
В Москве катаракта ежедневно лечится у десятков пациентов в медицинском центре имени Святослава Федорова. Офтальмологи-микрохирурги совершенствуются ради вас и ради того, чтобы вернуть вам радость полноценного видения мира. Это место, где собраны компетентные специалисты, готовые помочь людям в их проблемах со зрением. Если у вас таковые имеются, не откладывайте визит к доктору. Медцентр Федорова открыт для вас!
Хрусталик представляет собой оптически прозрачную структуру, расположенную позади радужки, перед стекловидным телом и сетчаткой. Форма, прозрачность и показатель преломления естественной линзы позволяют ей фокусировать свет на сетчатке.
Современный офтальмологический рынок изобилует интраокулярными линзами от различных производителей. Существенно разнится и стоимость ИОЛ. Для обычного человека, который не знает, какой хрусталик лучше при катаракте, такое разнообразие становится причиной сомнений.
Катаракта – распространенное заболевание глаз, связанное с помутнением хрусталика. Вызывает нарушение зрения. Заболевание характерно для людей старшего возраста, как правило, после 60 лет. Но наблюдаются случаи появления катаракты и в более раннем возрасте.
По сути катаракта является заболеванием, которое возникает вследствие помутнения хрусталика. В некоторых случаях катаракта возникает на фоне глаукомы, и обе болезни представляют собой комбинированную патологию.
Что такое катаракта? Причины возникновения, диагностику и методы лечения разберем в статье доктора Клюшниковой Елены Владимировны, офтальмолога-хирурга со стажем в 25 лет.
Определение болезни. Причины заболевания
Катаракта — это нарушение прозрачности биологической линзы внутри глаза (хрусталика). [1] [2] [3]
Помутнение хрусталика (особенно его центральной части) ведёт к снижению остроты зрения, выраженное помутнение — к потере зрения, а при отсутствии лечения — к слепоте.
Почти половина населения нашей планеты старше 40 лет страдает от катаракты глаза. Миллионы людей ежегодно делают операцию по удалению катаракты и снова радуются краскам мира.
Чаще всего помутнение линзы глаза происходит по следующим причинам:
Возрастная катаракта встречается чаще всего. После 80 лет этим заболеванием страдает почти 100% населения. [5] [6] [7] С развитием технологий в медицине общая продолжительность жизни людей растёт, а значит практически каждый пожилой человек, так или иначе, сталкивается с помутнением хрусталика. Когда организм стареет, плотность биологической глазной линзы увеличивается и она мутнеет. Такая катаракта может возникнуть уже в возрасте 45 лет.
Сахарный диабет является второй частой причиной развития катаракты глаза. По данным исследований, помутнение хрусталика на фоне этого недуга составляет до 40 % случаев, причём в любом возрасте. Важно, что появление катаракты при сахарном диабете будет свидетельствовать о тяжести эндокринного заболевания.
Помимо указанных причин катаракты, существуют ещё и факторы риска. К ним относят: курение, злоупотребление алкоголем и приём кортикостероидных гормонов. [7]
Симптомы катаракты
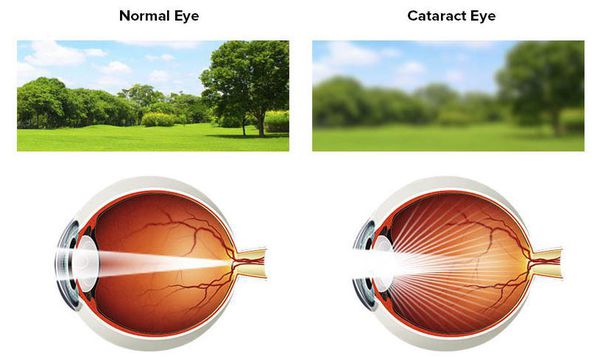
Зрение при катаракте снижается постепенно, без болевых ощущений. Очертания окружающего мира становятся размытыми (как будто смотришь сквозь стену падающей воды или через запотевшее стекло), цвета — тусклыми. Очки в этом случае практически не помогают.
Как видит человек с катарактой:
Усиление преломляющей способности глаза и сдвиг остроты зрения в сторону миопии (близорукости) также могут свидетельствовать о начале развития катаракты. [11] В начале заболевания зрение вблизи даже улучшается, что приводит к отказу от очков для близи. Однако с прогрессированием заболевания ситуация ухудшается. Кроме нечёткого изображения могут появляться ореолы вокруг предметов при ярком свете, а в вечернее и ночное время — светорассеяние, двоение изображения, изменение цветовосприятия, снижение контрастной чувствительности и т.д. Часто возникают трудности при чтении, написании текста, при занятиях шитьем и работе с мелкими деталями. [1] [2] [3] [6] Помимо этого пациенты отмечают повышенную чувствительность к свету, неспособность отличить оттенки близких по палитре цветов.
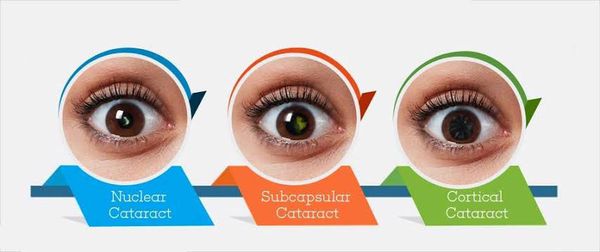
Степень выраженности симптомов катаракты зависит от локализации помутнений в хрусталике и от стадии болезни. Так при ядерной катаракте (когда мутнеет только центральная часть линзы глаза) чаще наблюдается ранняя миопия и улучшение зрения в сумерках. При корковой катаракте (когда пометнение начинается на периферии) острота зрения довольно долго остается высокой, до тех пор, пока поражение не достигнет центральной части хрусталика. На стадии зрелой катаракты предметное зрение полностью теряется, и на чёрном зрачке появляется белёсый оттенок.
Развитие катаракты — это постепенный процесс, требующий определённого времени. Скорость развития болезни у каждого человека индивидуальна и зависит от множества факторов: возраста, сопутствующих глазных и общих заболеваний и т. д. У кого-то этот процесс занимает месяцы, а у кого-то растягивается на годы.
Патогенез катаракты
В хрусталике нет собственных сосудов, все необходимые питательные вещества он получает из водянистой влаги передней и задней камер глаза. Механизм развития катаракты в первую очередь связан как раз с нарушением белкового обмена между тканями хрусталика и влагой передней камеры глаза.
Изменение биохимического состава жидкости передней камеры ведет к сбою метаболизма белка в тканях глазной линзы. Недостаток необходимых элементов или проникновение вредных метаболитов (промежуточных продуктов обмена) приводит к тому, что белки хрусталика (которые составляют 35% его вещества) теряют свои природные свойства, происходит их денатурация и, как следствие, помутнение биологической линзы.
В 1984 году А. Спектором была выдвинута теория о том, что возникновение катаракты связано с перекисным окислением липидов хрусталика. Иначе этот процесс называют окислительным стрессом. В результате этих реакций образуются продукты окисления, в вещество линзы глаза начинают поступать ионы кальция и воды, что становится причиной формирования непрозрачных белковых агрегатов или комплексов. Прогрессирование катаракты сопровождается оводнением волокон хрусталика и появлением мутных областей, вплоть до полного помутнения вещества глазной линзы. [9] [10]
Катаракту также связывают с нарушениями углеводного обмена, тканевого дыхания в хрусталике и проницаемости его капсулы. Помутнения линзы иногда распределены неодинаково. Это может указывать на разную проницаемость передней и задней капсулы хрусталика или на различия в химическом составе и обмене веществ передних и задних кортикальных слоев. В патогенезе старческой катаракты такая картина обычно является следствием возрастных изменений. При этом помутнение начинается под задней капсулой глазной линзы, так как она самая тонкая, а потом переходит в ядро и охватывает весь хрусталик.
Классификация и стадии развития катаракты
По времени возникновения катаракты делятся на два типа:
Приобретённые катаракты, исходя из причин развития, делят на две группы:
По локализации выделяют следующие типы катаракты:
Осложнения катаракты
При несвоевременном лечении заболевания может развиться набухающая катаракта. Если повреждённый хрусталик набухает, то передняя камера глаза становится меньше в объёме, а внутриглазное давление резко увеличивается. Постоянно повышенное внутриглазное давление приводит к атрофии головки зрительного нерва, и пациент необратимо теряет зрение от вторичной глаукомы. [13] Последующие оперативные вмешательства вернуть зрение уже не могут. Опасность вторичной глаукомы заключается в том, что повышение внутриглазного давления происходит совершенно безболезненно и незаметно для пациента, который и так плохо видит из-за катаракты. Наличие зрелой катаракты, мелкая передняя камера и высокое внутриглазное давление являются характерными признаками набухания катаракты и факторами риска потери зрения. В данном случае необходимо срочное оперативное лечение.
Перезрелая (морганиевая) катаракта. Если катаракту долго не удаляют и внутриглазное давление остается в норме, то катаракта перезревает, разжиженное корковое вещество постепенно рассасывается, а ядро глазной линзы опускается вниз. Зоннулярные хрусталиковые связки ослабевают и хрусталик может сместиться. При осмотре в проходящем свете или на щелевой лампе в просвете зрачка определяется верхний экватор хрусталика.
Оперативное лечение набухающей и перезрелой катаракты всегда очень затруднено, может сопровождаться различными осложнениями и требует высокой квалификации хирурга.
Длительно существующая катаракта также может вызвать вялотекущее воспаление радужки и сосудистой оболочки. Отсутствие прозрачной оптической среды затрудняет своевременную диагностику заболеваний сетчатки и зрительного нерва.
Нередко на фоне длительно существующей катаракты развивается одностороннее расходящееся косоглазие.
Диагностика катаракты
Диагноз «Катаракта» ставят на основании жалоб больного, анамнеза и клинической картины. Пациент жалуется на постепенное (нерезкое) ухудшение зрения в течение длительного времени. Возраст пациентов, обращающихся к окулисту с такими жалобами, как правило, старше 65 лет.
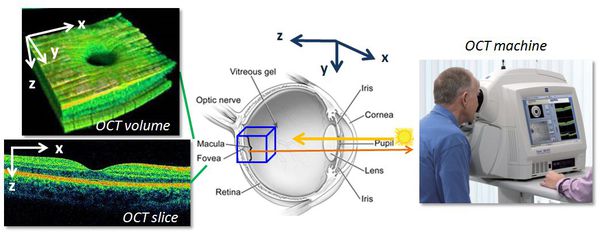
Для диагностики катаракты проводятся рефрактометрия (измерение преломляющей способности глаза) и кератометрия (измерение степени кривизны передней поверхности роговицы). Определяется острота зрения без коррекции и с коррекцией, внутриглазное давление, исследуется поле зрения, состояние сетчатки и зрительного нерва. При необходимости подсчитываются эндотелиальные клетки роговицы, проводится оптическая когерентная томография и другие высокоточные компьютеризированные исследования.
Небольшие помутнения в хрусталике выявляются с помощью фокального (бокового) освещения, исследования в проходящем свете и методом биомикроскопии переднего отрезка глаза.
При фокальном освещении видны помутнения в хрусталике серого или серовато-белого цвета. В проходящем свете при непрямой офтальмоскопии помутнения вырисовываются в виде черных полос, спиц или пятен на красном фоне глазного дна.
Однако основным методом для диагностики катаракты является биомикроскопия переднего отрезка глаза. Обследование проводится с помощью щелевой лампы, которую еще называют офтальмологическим микроскопом. [12]
Щелевая лампа позволяет детально рассмотреть роговицу, переднюю камеру, радужку и хрусталик. Этот метод дает возможность наиболее точно определить характер и величину помутнений хрусталика и их локализацию. Чтобы провести исследование нужно на некоторое время расширить зрачок. Этого можно добиться капельным введением в конъюнктивальный мешок следующих препаратов: «Мидриацил», «Цикломед», «Тропикамид» и др. По завершении диагностики согласно полученным результатам рассчитывается оптическая сила искусственного хрусталика.
Все исследования глаза — оперативные, в большинстве своем бесконтактные и совершенно безболезненные.
Лечение катаракты
На сегодняшний день единственно верным методом лечения катаракты является хирургический, так как ещё не изобретено средство, позволяющее без операции вернуть мутному хрусталику прозрачность. Раньше было популярным использовать для этих целей глазные капли, содержащие витамины, антиоксиданты и ферменты, сейчас эти средства считаются неэффективными. Таким образом, медикаментозная терапия для лечения катаракты не эффективна. Не показана для лечения катаракты и лазерная коррекция. Лазерная коррекция — это изменение лазером конфигурации роговицы с целью изменения преломляющих свойств. К хрусталику и катаракте эта процедура не имеет никакого отношения и в данном случае не показана.
Народные средства для лечения катаракты также не помогут — применять их не только бессмысленно, но и опасно, поскольку они могут повредить нежную структуру глаза.
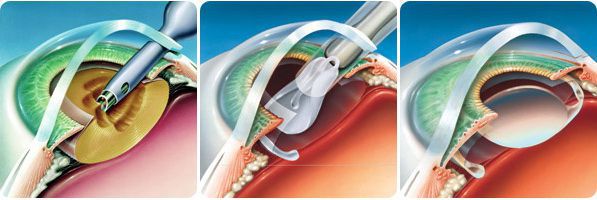
Стандартом хирургического лечения является бесшовная ультразвуковая факоэмульсификация (удаление) катаракты через малый разрез (2,0-2,2 мм). Эта малотравматичная, хорошо отработанная операция длится 15-20 минут. Она проводится под местным обезболиванием, поэтому хорошо переносится людьми даже очень пожилого возраста.
Уменьшение разреза при удалении катаракты делает операцию быстрой, менее травматичной и обеспечивает высокое зрение и быстрое заживление в послеоперационном периоде. [16]
Операция выполняется под микроскопом. Пациент находится в лежачем положении, на спине. Рядом постоянно находится врач-анестезиолог, он контролирует общее состояние пациента и обеспечивает обезболивание.
Операция проводится в шесть этапов:
Преимущества бесшовной операции:
Противопоказания к удалению катаракты
Противопоказаний к оперативному лечению катаракты немного — это острые воспалительные заболевания (например, ОРВИ), острые сердечно-сосудистые заболевания (острый инфаркт и инсульт), обострения хронических заболеваний, острые психические нарушения. Возраст не является противопоказанием, возрастной границы для операции не существует.
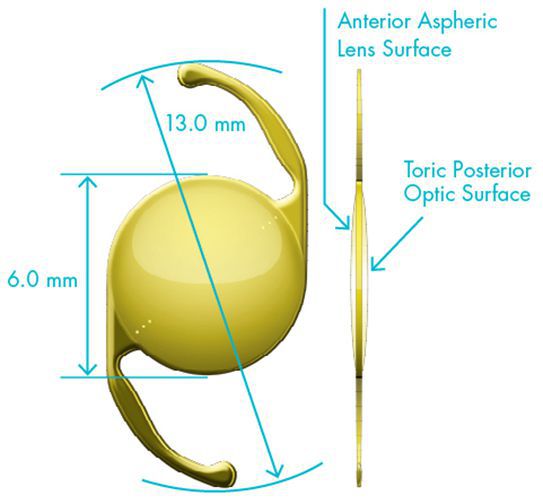
Выбор искусственного хрусталика
В результате факоэмульсификации катаракты на место естественного помутневшего хрусталика, а точнее в его капсульный мешок, помещается искусственная линза из специального полимерного материала. [14] [15] Он биологически совместим с тканями глаза и может служить бесконечно долго, не деградируя.
Существует множество видов интраокулярных линз:
Окончательный выбор конкретной модели делает хирург.
Монофокальная асферическая линза используется чаще всего. Она даёт пациенту возможность отлично видеть вдаль при различной степени освещённости, для зрения вблизи (чтения, работы за компьютером и т. д.) нужна незначительная докоррекция очками. Если человек готов носить очки для чтения, имплантация этой линзы является отличным выбором.
Асферический дизайн искусственного хрусталика усиливает четкость изображения (особенно в тёмное время суток). Жёлтая окраска линзы улучшает контрастность видимой картины, позволяет наблюдать цвета более натуральными и естественными, снижает неблагоприятное влияние рассеянного света и защищает сетчатку от вредного воздействия ультрафиолета и синего цвета.
Торическая интраокулярная линза практически аналогична монофокальной, единственная особенность — она позволяет исправить ещё и астигматизм, если это необходимо. Торическая линза обладает большей силой преломления в определенных областях, за счет этого у пациента с такой линзой уменьшается или полностью исчезает роговичный астигматизм и значительно повышается зрение вдаль без очков.
Для каждого конкретного пациента врач подбирает торическую линзу с помощью специальной компьютерной программы, где учитываются все анатомические особенности глаза, определяется тип интраокулярной линзы и планируемое её положение в глазу.
Мультифокальные линзы — последнее слово в микрохирургии катаракты и рефракционной хирургии. Имея не один, а несколько фокусов, линзы такого типа обеспечивают максимальную остроту зрения как вблизи, так и вдаль. В этом их главное преимущество.
Возможность выбрать линзы с различным фокусным расстоянием позволяет учесть профессиональные и индивидуальные потребности каждого человека и в большинстве случаев помогает полностью отказаться от очков при работе вблизи. Статистика показывает, что около 95% пациентов после имплантации мультифокальной интраокулярной линзы не пользуются очками.
С 2017 года для российских пациентов стала доступна трифокальная псевдоаккомодирующая интраокулярная линза AcrySof IQ PanOptix, выпущенная компанией Alcon.
Линза изготовлена из гидрофобного акрила — синтетического материала, который в течение длительного времени сохраняет цвет, прозрачность и форму. Благодаря эластичности конструкции провести имплантацию можно через минидоступ размером всего 1,8-2,0 мм. Три оптических фокуса линзы позволяют добиться высокой остроты зрения не только вдали и близи, но и на среднем расстоянии, что избавляет от необходимости носить очки.
AcrySof IQ PanOptix — асферичная линза. Благодаря ей пациент получает качественное изображение без искажений и повышенную контрастную чувствительность в любое время суток. Такой искусственный хрусталик защищает глаз от опасного ультрафиолета и в то же время доставляет до 88 % энергии света на сетчатку. Это обеспечивает широкий диапазон зрения при любой освещённости и диаметре зрачка.
С сентября 2018 года появилась возможность использовать еще один продукт компании Alcon — линзу PanOptix Toric. Она также восстанавливает зрение на всех расстояниях и помимо этого избавляет пациента от астигматизма.
Линза Ophtec Artisan имплантируется при осложнённых случаях катаракты. Она устанавливается не в капсульный мешок, а на переднюю или заднюю поверхность радужки. В этом случае может потребоваться шовная фиксация интраокулярной линзы к радужке или склере.
Для получения лучшего результата операции тип искуственного хрусталика нужно выбирать совместно с офтальмохирургом.
Таким образом, на сегодняшний день мы имеем в своём арсенале необходимые средства, чтобы пациенты с катарактой избавились от всех оптических проблем и могли вести активную, насыщенную жизнь без очков. [4] [17] [18] [19]
А что после операции?
Сразу после операции пациента на каталке с повязкой на оперированном глазу доставляют в палату. Стационарное наблюдение обычно длится меньше суток (хотя такая операция возможна и в амбулаторном порядке). В это время проводятся определённые лечебные мероприятия: закапывание комбинированных и противовоспалительных лекарственных средств, инъекции под слизистую оболочку глаза (при необходимости).
Желательно, чтобы в день выписки родные смогли помочь прооперированному пациенту добраться до дома.
Пациенту выдается выписная справка, которую нужно хранить и брать с собой при каждом посещении офтальмолога. Это важный документ, содержащий данные об остроте зрения до и после операции, её особенностях, типе установленного хрусталика. В справке прописаны врачебные рекомендации, например, какие капли использовать и как часто, а также дата и точное время, когда следует приехать в клинику для контрольного осмотра. Текущее наблюдение осуществляет офтальмолог по месту жительства. Он же может продлить больничный лист, если это потребуется.
В первый месяц после операции следует воздержаться от посещения бани, сауны, бассейна. Разрешается помыться под душем в домашних условиях. Во время мытья головы следить, чтобы в оперированный глаз не попадала вода и мыльная пена. После душа желательно закапать антибактериальные глазные капли.
В течение первого месяца рекомендуется воздержаться от физической работы и занятий спортом, связанных с подъёмом тяжести, сотрясением тела и резким наклоном головы. При хорошем общем самочувствии надо чаще бывать на воздухе, выполнять легкую работу по дому, можно смотреть телевизор и читать, но недолго. Избегать любых, даже самых незначительных травм глаза. Ни в коем случае не трогать оперированный глаз рукой, это может привести к инфицированию раны. Обязательно закапывать назначенные врачом глазные капли.
При выполнении этих рекомендаций риск осложнений минимальный и можно гарантировать отличный послеоперационный результат.
Прогноз. Профилактика
В случаях с приобретёнными возрастными катарактами прогноз лечения благоприятный, после операции зрение восстанавливается, часто до 100 %. Если пациент трудоспособного возраста, после операции он снова может работать. Чем раньше человек избавится от катаракты, тем скорее улучшится острота зрения и качество жизни в целом.
Зрение возвращается сразу же после операции. Окончательное восстановление функций происходит в течение первых нескольких дней после замены хрусталика и зависит от сопутствующих заболеваний глаза, возраста пациента, степени выраженности катаракты и т. д.
Иногда через несколько лет после операции (2-5 лет) может появиться вторичная катаракта — помутнение опорной структуры, на которой стоит искусственный хрусталик. Это состояние не является осложнением или следствием некачественно проведённой операции. Оно зависит от возраста пациента, его иммунологического статуса, сопутствующей патологии, дизайна и материала искусственного хрусталика и т. д. Даже если вторичная катаракта возникает, она не опасна и легко лечится лазером в течение нескольких минут. Чаще это случается с молодыми пациентами и детьми. В более зрелом возрасте риск развития вторичной катаракты уменьшается и составляет около 10 %. Чтобы снизить вероятность появления такого недуга, хирурги применяют специальные приёмы, совершенствуют хирургическую технику операции, используют самые современные модели искусственных хрусталиков.
Профилактика
Чтобы исключить врождённые катаракты стоит уделить внимание профилактике вирусных заболеваний у беременных, а также радиационных воздействий на организм.
Возникновение приобретённых катаракт можно предупредить своевременным и рациональным лечением заболеваний, которые могут способствовать её развитию. При работе на промышленных, сельскохозяйственных, химических предприятиях обязательно строго соблюдать технику безопасности.
Профилактика развития возрастной катаракты должна быть направлена на общее оздоровление организма и замедление процессов старения. Медикаментозная терапия для профилактики катаракты практически не используется, в связи с неэффективностью. Но по желанию можно назначить пациентам в каплях витаминные и антиоксидантные препараты. К основным немедикаментозным методам профилактики относятся: