Что значит фиолетовая сыпь
Как отличить аллергическую сыпь от инфекционной

Важно узнать, имеет ли сыпь инфекционную или аллергическую природу. То и другое требует своевременного лечения, а иногда и изоляции больного, если болезнь заразна. Наша клиника предлагает услуги опытных специалистов, а также достаточную базу для современных, точных лабораторных и диагностических исследований.
Виды аллергической сыпи
Аллергическая реакция появляется на попадание в организм какого-либо внешнего или внутреннего аллергена. Обычно выражается в виде высыпаний и зуда. Организм человека бросает все силы на нейтрализацию аллергена. Сосуды расширяются, кожа краснеет и воспаляется, появляется отек. Надо немедленно вызывать скорую помощь.
Иногда аллергия протекает в более легкой форме. Основные виды аллергических высыпаний:
Есть еще токсикодермия, нейродермит, синдром Лейелла и так далее. Опытный врач-дерматолог или аллерголог помогут определить диагноз и назначить соответствующее лечение.
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
Главные отличия аллергической и инфекционной сыпи
При внешней схожести аллергическая сыпь и инфекционная имеют свои особенности.

Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте.
У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Инфекционная сыпь, как правило, проявится, спустя время и у кого-то из членов семьи, так как она заразна. Аллергия не заразна.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Васкулиты кожи
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
Лечение геморрагического васкулита
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Литература
Что значит фиолетовая сыпь
Сыпь — это изменение внешнего вида кожи, ее цвета, структуры с локализацией поражений на лице, коже волосистой части головы, руках, ногах или, в тяжелых случаях, на всем теле.
Высыпания могут сопровождаться зудом, болью, образованием красных пятен, булл (пузырей), папул (узелков), гнойничков (пустул), волдырей, бляшек. Кожа становится сухой, шелушится, при расчесывании на коже могут появиться царапины, мокнутия, корки или эрозии. Хронический зуд и присоединение вторичной инфекции часто провоцируют развитие очагов атрофии кожи: изменение пигментации, истончение или утолщение кожного покрова.
Появление сыпи может сопровождаться следующими симптомами: зуд, боль, повышение температуры тела, боль в мышцах и суставах, головная боль, нарушения сна, аппетита, потеря веса, общее недомогание, слабость, тошнота и рвота, воспаление и поражения слизистых оболочек (глаз, полости рта, половых органов).
Самые частые вопросы на приеме у врача: аллергическая, инфекционная и угревая сыпь. Важно понимать, что причиной появления высыпаний чаще всего являются заболевания — волосяных фолликулов и сальных желез, аллергические реакции, инфекционные, аутоиммунные заболевания. То есть, сыпь не возникает сама по себе, а является внешним признаком патологических процессов в коже, внутренних органах и системах организма.
Причины сыпи
Сыпь на коже может быть вызвана рядом различных причин: инфекциями, аллергическими реакциями, аутоиммунными заболеваниями, воздействием тепла, солнечных лучей.
К причинам, вызывающим сыпь, относятся:
Когда при возникновении сыпи необходимо обратиться к врачу?
Зачастую сыпь не требует лечения и проходит самостоятельно, в других случаях лечение заключается в приеме антигистаминных препаратов и применении местных средств, уменьшающих зуд и отек, местных средств на основе кортикостероидов.
Сыпь может являться симптомом основного заболевания или указывать на развитие аллергической реакции.
Не следует заниматься самостоятельным установлением диагноза и самолечением, для выяснения причины появления сыпи, диагностики и правильного лечения необходимо обратиться к врачу.
Сыпи у младенцев зачастую не являются истинно аллергическими. О тактике при потнице, акне новорожденных, пеленочном дерматите и других видах сыпи читайте подробнее в материале «Сыпи у младенцев».
К педиатру необходимо обратиться, если воздушные ванны, профилактика перегрева, частая смена подгузников, применение местных средств не дают положительного результата, сыпь не проходит в течение нескольких дней; вы заметили признаки инфекции — нарастание боли, отека, покраснения кожи, высыпания сопровождаются выделением гноя, образованием корок, увеличением лимфатических узлов в подмышечных впадинах, на шее или в паху; ребенок вялый, отказывается от еды, возникла лихорадка.
Обратитесь за неотложной медицинской помощью, если сыпь появилась внезапно, быстро распространяется по всему телу, сопровождается сильным зудом, появлением волдырей, лихорадкой, отеком губ, век, щек, кистей рук, шеи, рвотой, затруднением дыхания, затруднением глотания, изменением цвета кожных покровов.
К каким врачам обращаться по поводу сыпи?
Для определения причин возникновения сыпи необходимо записаться на консультацию к терапевту (педиатру), дерматологу, аллергологу, иммунологу, инфекционисту, офтальмологу.
Геморрагический васкулит
Распространенным заболеванием иммунного генеза, проявляющимся как воспаление стенок капилляров кожи и внутренних органов, является геморрагический васкулит. Это асептическая патология, для которой характерно активное образование иммунных комплексов и поражение стенки микрососудов с возрастанием их проницаемости. Болезнь носит системный характер и поражает людей в любом возрасте, однако наибольшее число больных приходится на детей и подростков в возрасте от 4 до 12 лет. Мальчики заболевают в 2-2,5 раза чаще, чем девочки.
Что это за болезнь
Это заболевание носит инфекционно-аллергическую природу: основной причиной геморрагического васкулита служит присутствие в крови больных иммунных комплексов и активных компонентов защитной системы протеолитических ферментов. Иммунные комплексы накапливаются в кровотоке, а при чрезмерном количестве антигенов либо недостатке антител происходит отложение белковых образований на эндотелий стенки микрососудов. Факторами, способствующими развитию болезни, являются:
Существуют данные о наличии наследственной предрасположенности к заболеванию. В некоторых случаях невозможно выяснить, какой именно фактор послужил «спусковым крючком» для организма больного.
Проявления заболевания
Симптомы геморрагического васкулита достаточно разнообразны. Наиболее характерным внешним признаком служит поражение кожи, проявляющееся в виде так называемой пурпуры – яркой сыпи в виде небольших багрово-синюшных пятен, симметрично проявляющихся на голенях и ступнях, а с развитием болезни поднимающихся выше, до других участков тела. Помимо пурпуры, на теле больного могут появляться и другие виды сыпи – эритемы, петехии, везикулы. В тяжелых случаях возможно появление некротизированных участков кожи.
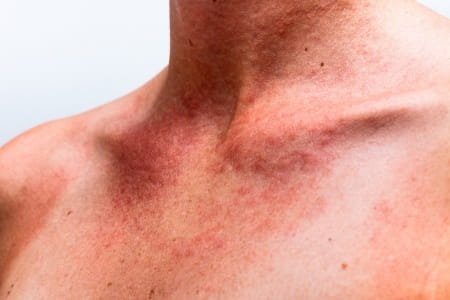
Существует определенная разница между проявлениями заболевания у детей и взрослых.
Геморрагический васкулит у детей отличается яркой симптоматикой, в том числе:
Случаи геморрагического васкулита у взрослых, как правило, характеризуются стертыми, маловыразительными проявлениями в начале болезни. Абдоминальный синдром присутствует не более чем у половины пациентов, в основном без тошноты и рвоты. При поражении почек практически всегда развиваются хронический гломерулонефрит и хроническая почечная недостаточность.
Диагностические методы
Поскольку у детей заболевание с самого начала проявляется яркой, острой симптоматикой, то с постановкой диагноза, как правило, проблем не возникает. Гораздо более сложной является диагностика геморрагического васкулита у взрослых, особенно при отсутствии характерной сыпи в начале болезни. Как правило, она базируется на лабораторных исследованиях, в числе которых назначают:
Важным этапом диагностики, позволяющим установить степень поражения внутренних органов, являются инструментальные исследования – УЗИ брюшной полости и почек, УЗДГ почечных сосудов, гастроскопия. При тяжелом течении болезни назначают биопсию кожи и почек для определения величины отложений иммуноглобулина, проницаемости сосудистой стенки.
Как лечить?

Терапия включает медикаментозное лечение в соответствии с показаниями. При тяжелом течении заболевания могут назначаться глюкокортикостероиды, а также проведение плазмафереза или трансфузионную терапию для детей. При наличии аллергических проявлений назначают антигистаминные препараты. Диета при геморрагическом васкулите направлена на исключение потенциально аллергенных продуктов, способных ухудшить состояние больного, – цитрусовых, клубники, шоколада, кофе, яиц и др. При выраженном почечном и абдоминальном синдроме назначают специальные диеты.
Часто задаваемые вопросы
Чем опасен геморрагический васкулит?
Это системное заболевание, поражающее многие органы. При отсутствии медицинской помощи у тяжелых больных возможен летальный исход, который становится следствием перитонита или перфорации кишечника, кровоизлияний в головной мозг либо развития почечной недостаточности. Кроме того, существует ряд осложнений болезни, в числе которых панкреатит, кишечная непроходимость, церебральные расстройства, невриты, тромбозы.
К какому врачу обратиться по поводу лечения?
Лечение геморрагического васкулита ведет ревматолог, который назначает диагностические исследования, определяет схему лечения и наблюдает за состоянием пациента. Во многих случаях требуются дополнительные консультации нефролога, дерматолога, гастроэнтеролога, пульмонолога, кардиолога и других специалистов.
Благоприятен ли прогноз течения болезни?
Прогноз зависит от формы заболевания. При легкой форме пациенты полностью восстанавливаются и в дальнейшем возвращаются к обычному образу жизни. Тяжелое течение болезни чревато рецидивами и риском развития осложнений. В любом случае, после выписки из стационара пациент должен строго соблюдать рекомендации врача.
Кожные высыпания
Кожа является своеобразным индикатором состояния организма. При многих заболеваниях внутренних органов существуют характерные кожные проявления. Высыпания, как правило, являются симптомом заражения вирусами и бактериями, аллергии. Сыпь может появляться на всем теле, иногда она приносит сильнейший дискомфорт (зуд, боль, жжение, стягивание, покалывание), иногда проходит безболезненно.
Высыпания различаются местом локализации, оттенком, скоростью появления, наполнением, ощущениями, текстурой, стадиями развития и т.д. Некоторые виды кожной сыпи являются неспецифичными и могут проявиться по разным причинам. Только специалист может точно поставить диагноз, собрав анамнез и проведя необходимые лабораторные и инструментальные исследования.
При появлении сыпи неясного происхождения необходимо своевременно обратиться к врачу. Промедление может привести не только к осложнениям и к неправильному самостоятельному подбору лечения, но и к заражению членов семьи и друзей в случае, если болезнь окажется заразной.
Виды сыпи
Высыпания бывают первичными и вторичными. Первичные появляются на здоровой дерме, а вторичные образуются на том же месте позднее, если первые проявления не были вовремя пролечены.
Первичные кожные высыпания
Существует несколько видов первичной сыпи. Рассмотрим эти виды подробнее – как выглядят, и при каких заболеваниях наблюдаются.
Папула (узелок) – кожная выпуклость иного цвета или консистенции, нежели здоровая кожа, не имеет содержимого, так же бесследно исчезает, как и появляется. По размеру распределяются на 3 группы: от мельчайших 1-3мм, до крупных 1-4см. Заболевание характеризуется по глубине залегания и наличию воспаления. Наблюдаются как на лице, так и на других частях тела.
Узел – также не имеет полости, как и описанный выше узелок, но в отличие от него имеет большие размеры (до 10см и более). Может быть воспалительным и не воспалительным высыпанием. Залегает на большой глубине. После его разрешения остается рубец.
Бугорок не имеет чем-либо заполненной полости, лежит в глубине кожи, размеры не превышают 1см. Цвет кожи может быть изменен, образование возвышается над поверхностью. После себя оставляет рубец.
Пустула (гнойничок) – элемент сыпи, покрытый тонкой пленкой с гноем внутри. Делится на 4 типа – фликтены, эктимы, поверхностные и глубокие фолликулярные гнойники:
Волдырь – выпуклое высыпание, бывает округлым в основании или имеет неправильную форму. Когда отекает сосочковый слой дермы, это и приводит к образованию волдыря. Он бывает красноватым, иногда чуть беловатым в центре. Исчезает без следа. Держится максимум несколько дней. Причины высыпаний – аллергии, крапивница, токсикодермия, укусы.
Пузырек – высыпание, имеющее крышку, дно и пространство с серозным или серозно-геморрагическим содержимым. Имеет размеры до 0,5 см. Пузырьки вскрываются, и вместо них появляются эрозии. Этот вид встречается на руках, ногах, лице и других частях тела без исключения. Причины появления – экзема, ветрянка, герпес, опоясывающий лишай, аллергии.
Пузырь – высыпание, аналогичное пузырьку, только с размерами более 0,5 см.
Розеола – пятно размером 1-5 мм, характерное для инфекционных заболеваний (например, наблюдается у людей, больных брюшным тифом). Главный признак – отсутствие выпуклости и побледнение при надавливании. Границы могут быть четкими и размытыми, округлыми и неровными.
Эритема – в отличие от розеолы при этом виде кожных изменений наблюдается выпуклость и не может иметь неопределенного контура. Цвет – ярко красный. Часто появляется при непереносимости некоторых фруктов, медикаментов, УФ-лучей. Так же может наблюдаться при ревматизме, инфекциях – в этих случаях в качестве симптома обнаруживается узловатая или экссудативная эритема.
Пятно – часть кожи с измененным цветом. Может быть воспаленным, невоспаленным, пигментным. Кожа может покраснеть, приобрести коричневатый, синеватый или любой другой оттенок, либо напротив побледнеть. Сюда относятся дерматиты, розеола при сифилисе, сыпной тиф, витилиго и т.д.
Пурпура – кровоизлияния, могут быть мелкими или довольно крупными, указывают на наличие заболевания, в частности их причиной может стать лейкоз, гемофилия, болезнь Верльгофа и т.д.
Вторичные кожные высыпания
Вторичные кожные высыпания образуются, когда человек не обращается к врачу, не устанавливает причины первичных образований, либо лечение производится недобросовестно или не дает результатов. Иногда вторичные элементы являются частью процесса разрешения дерматологических заболеваний – нейродермита, экземы и т.д. К вторичным высыпаниям, а скорее морфологическим элементам, относят рубцы, гиперпигментацию/депигментацию, ссадины от расчесов, которые остаются от части вышеперечисленных кожных проявлений.
Рассмотрим основные типы вторичных кожных проявлений:
Аллергическая сыпь
Кожным проявлением части аллергических реакций является дерматит. Он наблюдается у взрослых и малышей. Возникает благодаря работе иммунных клеток, которые стараются удалить инородный объект из организма. В процессе этой реакции расширяются сосуды, выделяется немалое количество гистамина, воспаляется кожа, она отекает и начинает зудеть.
Аллергические проявления наблюдаются, когда аллерген непосредственно влияет на кожу, пищеварительную систему, дыхательные пути. Список самых распространенных аллергенов:
Как правило контактный дерматит проявляется в месте соприкосновения с аллергеном. Если это одежда, то он возникнет в местах, где она наиболее плотно прикасалась и натирала, если косметика – в местах нанесения. Аллергический дерматит может сопровождаться дополнительными симптомами – слезотечением, насморком, болью в голове и т.д. При серьезных реакциях – учащенным сердцебиением, судорогами, тошнотой.
Сыпь при инфекциях
Инфекционная сыпь может возникнуть у взрослого и ребенка при заражении определенным вирусом. Некоторая покрывает все тело, другая размещается локально:
Это далеко не полный список заболеваний, сопровождаемых кожными проявлениями. Зачастую сыпь имеет неспецифичный вид, и самостоятельно определить, как ее лечить, и следствием какого заболевания она является, невозможно. Лечение инфекционной, неинфекционной, аллергической сыпи должен производить специалист на основе результатов анализов.
Записаться на прием в НИАРМЕДИК
Если на вашем теле появились какие-либо высыпания, запишитесь на прием к дерматовенерологу для подробной диагностики. Лечением в сети клиник занимаются опытные специалисты, кандидаты и доктора медицинских наук, пользующиеся современными методами для преодаления аллергических и хронических заболеваний. Собственная лаборатория позволяет быстро получать результаты анализов и своевременно назначать подходящее лечение. Записаться можно к конкретному врачу через формы связи на сайте или позвонив по телефону контакт-центра.