Что значит этиология заболевания
Вирусная пневмония
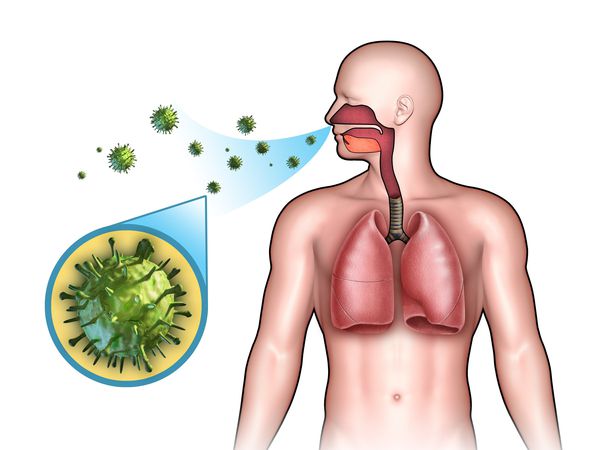
Пневмония — это воспаление легких, вызванное тем или иным инфекционным возбудителем — вирусом: коронавирусом, аденовирусом и др.
Патогенные микроорганизмы попадают в организм человека воздушно-капельным или контактно-бытовым путем. Если вирусная инфекция беспрепятственно проникает по дыхательным путям к паренхиме легких, а иммунитет человека не может ей противостоять, начинается воспалительный процесс — иногда с осложнениями (плевральный выпот, абсцедирование, фиброз легких).
Возбудителем пневмонии могут быть:
Этиология пневмонии
Такие респираторные инфекции по-разному ведут себя в организме человека: одни поражают альвеолы и интерстиций, другие — бронхиолы, в одних случаях вирусы провоцируют воспаление легких «молниеносно», в течение нескольких суток, в других — постепенно, «спускаются» по носоглотке, трахее и бронхам, вызывая пневмонию только через месяц. Наконец, инфекции предпочитают разные сегменты легких для локализации, а иногда распространяются хаотично и диффузно.
Таким образом, для каждой вирусной пневмонии, в зависимости от типа возбудителя, характерен типический паттерн. Иногда уже по одному «рисунку» пневмонии на КТ-сканах возможно отличить, например, аденовирусную пневмонию от респираторно-синцитиального вируса. Для уточнения типа инфекционного возбудителя пациенту назначается лабораторное исследование (анализ отделяемого из носоглотки, ПЦР, тест на иммуноглобулины и др.).
Вирусной пневмонии, как правило, сопутствует резкое ухудшение самочувствие, высокая температура, симптоматика острого респираторного заболевания (кашель, затрудненное дыхание), интоксикация организма. Однако известны случаи, когда внебольничная пневмония на ранней стадии развивалась без ярко выраженных симптомов, которые сложно отличить от ОРВИ.
Механизм развития вирусной пневмонии следующий — вирус проникает в альвеолоциты (клетки легких), закрепляется в них и начинает размножаться. В результате клетки погибают. В ответ на заражение крови вирусом, лейкоциты и лимфоциты — защитные клетки организма — выделяют цитокины. Однако это приводит к скоплению жидкого экссудата в альвеолах, вследствие чего легочная ткань отекает, а человеку становится трудно дышать, поскольку количество функциональных альвеол — маленьких ячеек, в которых хранится кислород — сокращается.
Атипичная пневмония — это воспаление легких вызванное ранее неизвестным и неопределимым возбудителем, при этом клинические проявления заболевания необычны и не поддаются известной медицинской классификации.
Вирусным пневмониям особенно подвержены маленькие дети и пациенты с иммунодефицитом, поскольку у организма таких пациентов не достаточно защитных ресурсов (антител). Более 90% всех пневмоний у детей — это вирусное поражение легких.
Симптомы вирусной пневмонии
В зависимости от типа возбудителя (вида пневмонии), заболевание развивается по-разному. Например, у аденовируса острое начало — высокая температура, конъюнктивит, сильная боль в горле и продолжительный ринит, при котором дышать носом невозможно.
Пневмония, ассоциированная с коронавирусом, развивается постепенно — сначала пациента беспокоит лишь невысокая температура (37-38 градусов) и слабость. Однако температура держится долго, а на 5-6 сутки может появиться явная одышка, боль в груди, сухой кашель, указывающие на поражение легких.
Тяжело протекает воспаление легких, которое возникает на фоне обычного гриппа. Болезнь начинается с высокой температуры (до 40 градусов), озноба, затуманенности сознания, болей во всем теле. Пациента беспокоят респираторные симптомы (кашель и насморк), выраженные однако не очень интенсивно. Иногда вирус поражает слизистую оболочку глаз (коньюктивит). Больному эпизодически становится лучше, однако за короткий срок самочувствие может резко ухудшиться. О критическом состоянии пациента свидетельствует посинение кожи, усиление кашля и одышки, боли и снижение артериального давления.
К наиболее распространенным, общим признакам вирусной пневмонии относятся:
При подозрении на вирусное поражение легких измеряют сатурацию крови кислородом с помощью пульсоксиметра. Если показатель ниже 95%, пациенту необходима медицинская помощь. В норме процент насыщенности крови кислородом = 100 или близок к этой цифре.
Полисегментарная вирусная пневмония
Если на КТ выявлено, что воспалительные очаги и инфильтраты присутствуют не в одном сегменте легкого, а в нескольких, такую пневмонию называют полисегментарной.
Легкие принято визуально делить на 21 сегмент — 11 с правой и 10 с левой стороны. Двусторонняя пневмония вирусного происхождения встречается наиболее часто. Например, «матовые стекла» при коронавирусной пневмонии обычно локализуются симметрично с обеих сторон вокруг бронхов или в боковых отделах легких. При пневмоцистной и гриппозной пневмонии они расположены с двух сторон диффузно.
Вирусная пневмония COVID-19
Все известные коронавирусы характеризуются стремительным (до 14 дней) развитием острой дыхательной недостаточности. Вирус быстро и агрессивно поражает легкие, вызывая не только обширный воспалительный процесс, но и сопутствующие осложнения: отек дыхательного органа, фиброз (рубцевание легких), острую сердечную недостаточность, миокардит.
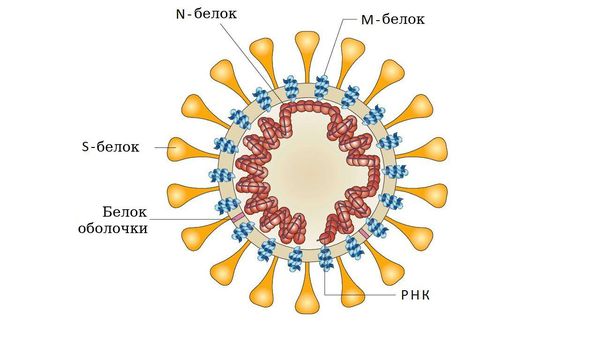
Первый коронавирус типа B (SARS-CoV) был зарегистрирован в 2002 году, считается, что его первичные носители — подковоносые летучие мыши. В 2012 году мир охватила эпидемия коронавируса типа C MERS-CoV (ближневосточный респираторный синдром). Наконец в 2019 году случилась вспышка нового коронавируса типа B COVID-19 (или SARS-Cov2). Их объединяет то, что новые вирусы устойчивы, легко прикрепляются к паренхиме легких белковыми шипами и в короткий срок провоцируют обширное острое воспаление. Показатель летальных исходов — около 10%.
Однако не всегда причиной смерти от этих вирусов является пневмония. Например, если анамнез пациента осложнен атеросклерозом или миокардитом, вирус в первую очередь поражает сердечно-сосудистую систему. В целом семейство коронавирусов объединяет около 46 видов вирионов.
Подробнее о пневмонии, ассоциированной с COVID-19, в наше статьеЧто показывает КТ легких при коронавирусе?
Поражение легких при вирусной пневмонии
Инфильтрация легких при вирусной пневмонии на 3D-реконструкции дыхательных путей (КТ-3)
Для сравнения — так выглядят легкие в норме
Симптом «матового стекла» (инфильтраты) при вирусной пневмонии на посрезовых КТ-сканах
Стадии коронавируса: КТ-1, КТ-2, КТ-3, КТ-4
Вирусно-бактериальная пневмония
В некоторых случаях вирусная пневмония осложняется присоединением вторичной бактериальной инфекции. Так бывает, например, при респираторно-синцитиальном вирусе и коронавирусе (манифестируется на 6-7 сутки, сопутствует более выраженному отеку легочной ткани). Лечение вирусно-бактериальной пневмонии проводится с применением курса антибиоткиков, которые подбираются только после точного определения вида бактериальной инфекции.
КТ при вирусной пневмонии
Компьютерная томография легких при вирусной пневмонии считается «золотым стандартом» диагностики. КТ покажет все воспалительные очаги в легких, скопление жидкости, воспаленные лимфоузлы на объемной 3D-томограмме. С помощью этого обследования можно наиболее достоверно оценить объем поражения легких, а в некоторых случаях предварительно определить, каким возбудителем вызвано заболевание, не произошло ли присоединение бактериальной инфекции к вирусной.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
Эпидемиология
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
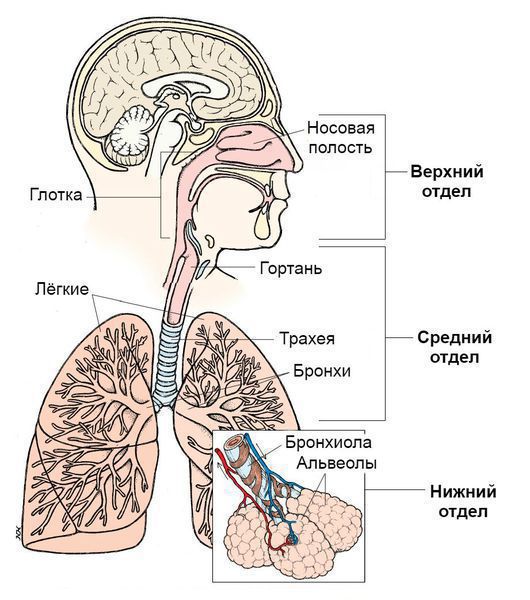
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
Дополнительными синдромами могут быть:
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Патогенез острых респираторных заболеваний (ОРЗ)
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей. Первым этапом колонизации человеческого организма является прикрепление инфекционного агента к поверхности клеток, имеющих специфические рецепторы для каждого вида возбудителя. Эта функция, как правило, выполняется одним из поверхностных белков оболочки патогена:
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
По вовлечению отдельных частей дыхательной системы:
По клинической форме:
По течению:
По степени тяжести:
По длительности течения:
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Один из важнейших компонентов в лечении ОРЗ — благоприятный микроклимат в помещении: воздух должен быть прохладным (18-20 °С) и влажным (влажность воздуха — 60-65 %). Больной не должен быть закутан в меховые одеяла (особенно при повышенной температуре тела), лучше всего надеть тёплую пижаму.
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии («Арбидол», «Кагоцел», «Изопринозин», «Амиксин», «Полиоксидоний» и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
Прогноз. Профилактика
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
ЭТИОЛОГИЯ
Этиология (греческий aitia причина + logos учение) — учение о причинах и условиях возникновения болезней; в более узком смысле термином «этиология» обозначают причину возникновения болезни или патологического состояния.
Вопрос о том, почему заболел человек, был в медицине одним из главных с древнейших времен, он остается таковым и в наст, время. Его постановка и решение в различные исторические периоды находились в прямой зависимости от уровня развития науки, философских и религиозных воззрений, господствующих социологических теорий. Нигде так четко, как в учении о причинах болезней человека, не прослеживается смена идеалистических взглядов на материалистические, связанная с успехами биологии, физики, химии. Однако до сих пор в значительной мере сохраняют силу слова И. П. Павлова о том, что «этиология — самый слабый отдел медицины».
Научная разработка этиологии,по существу, началась в 19 веке. Значительную роль при этом сыграли клеточная теория (см.) и созданная Р. Вирховом на ее основе целлюлярная патология (см.). Было показано, что болезни человека имеют вполне определенную структурную основу, заключающуюся в изменениях клеток, и разные болезни характеризуются специфическим для каждой из них повреждением органов, тканей и клеток. Хотя целлюлярная патология и не имела прямого отношения к выяснению причин возникновения болезней и сосредоточивала внимание лишь на непосредственном действии патогенных факторов на клетки, ее значение для развития этиологии заключается в том, что четкое обоснование материальной природы функциональных нарушений, характерных для той или иной болезни, уже само по себе направляло мысль исследователей на поиски конкретных материальных причин этих нарушений.
С момента открытия микроорганизмов и до начала 20 века этиологическим факторам придавали почти абсолютное значение в возникновении болезней и только с отсутствием или наличием этих факторов связывали здоровье или болезнь человека. В дальнейшем, однако, становилось все более очевидным, что не всегда одним воздействием патогенного фактора вызвано возникновение болезни; важную роль при этом играет и состояние организма. Так, в начале 20 века сформировалось учение о реактивности организма (см.), утверждающее, что на действие одного и того же фактора окружающей среды разные организмы реагируют неодинаково — одни бурно, другие очень слабо или совсем незаметно. Было установлено, что индивидуальные анатомо-физиологические особенности организма, его конституция (см.), возраст, пол также могут оказывать существенное влияние на развитие болезней, причем, некоторые из этих особенностей предрасполагают к одним болезням, иные — к другим. Стала очевидной роль наследственности (см.) в развитии различных инфекционных и неинфекционных болезней. Было подтверждено большое значение при возникновении болезней отрицательного влияния на организм таких социально обусловленных факторов, как неполноценное питание, изнурительный труд, антисанитарные бытовые условия, безработица, алкоголизм (см.), наркомания (см.), и других, играющих важную роль в предрасположении организма ко многим болезням и обусловливающих более тяжелые, чем обычно, их течение и исход. Существенное влияние на рост заболеваемости оказывают загрязнение окружающей среды (см. Охрана окружающей среды), различные профессиональные вредности (см.). В качестве патогенных факторов следует учитывать и специфические местные условия, которые являются объектом изучения географической патологии (см.). Таким образом, в этиологии болезней большое значение принадлежит социальным факторам, обусловленным характером экономического и политического строя государства: если в капиталистических странах эти влияния принимают все более угрожающие размеры, то в странах социализма против них осуществляются в государственном масштабе все более широкие и эффективные профилактические мероприятия (см. Профилактика первичная).
В настоящее время в связи с бурным развитием генетики, иммунологии, молекулярной патологии и других научных дисциплин характерно углубленное исследование тончайших механизмов жизнедеятельности клетки при известном отвлечении внимания исследователей от дальнейшего изучения общих регуляторных систем организма, делающих его единым целым: развитие частной патологии клетки опережает прогресс общей патологии человека. Это прежде всего касается менее интенсивной, чем прежде, разработки проблем нервизма (см.), роли нервной системы (см.) как главной интегрирующей системы организма, определяющей взаимодействие всех его частей между собой и уравновешивание с окружающей средой. Между тем клинический опыт подсказывает, что «нервный фактор» — хроническое перенапряжение нервной системы, отрицательные эмоции, конфликты в подсознательной сфере, то есть все то, что принято относить к так называемым психосоматическим расстройствам, а также дискинезии, вегетодистонии и другие состояния нередко предрасполагают к возникновению заболевания.
Таким образом, с начала 20 века этиология болезней человека развивалась по следующим основным направлениям: с одной стороны, ученые открывали причины болезней ранее неизвестного происхождения и на этой основе разрабатывали методы их эффективного этиологического лечения, а с другой — выявляли новые условия, способствующие или, наоборот, препятствующие их развитию. При этом философские дискуссии по вопросам этиологии развертывались не только в плоскости борьбы идеализма с материализмом, но и как бы внутри материализма между сторонниками упрощенной механистической трактовки взаимодействия организма с окружающей средой и теми, кто стоял на позициях диалектического понимания этого взаимодействия. Среди сторонников упрощенной механистической трактовки проблем этиологии также существовали разногласия. Одни исследователи утверждали, что определяющее значение в развитии болезни имеет ее основная причина, а все другие факторы существенной роли при этом не играют. Это направление получило название монокаузализма (см.). Сторонники противоположной точки зрения считали, что все определяется только совокупностью условий в данной конкретной обстановке, все эти условия равны (эквипотенциальны) и среди них нельзя выделить такое, на которое можно было бы указать как на единственную причину болезни. Это направление было названо кондиционализмом (см.); его родоначальником был М. Ферворн. Обе эти точки зрения являются односторонними: монокаузализм не учитывает при наличии основной причины болезни несомненно важного значения и различных условий, в которых возникает болезнь, а кондиционализм нивелирует столь же несомненное значение конкретной причины той или иной болезни, полностью приравнивая ее к прочим условиям и игнорируя принцип причинности. Причины и условия возникновения болезней необходимо рассматривать в их диалектическом единстве, то есть в постоянном и тесном взаимодействии тех и других при сохранении специфического значения каждого из них (см. Причинность).
Причиной болезни следует считать фактор, без которого она не может возникнуть ни при каких условиях. Так, в отсутствие микроорганизмов не могут развиться соответствующие инфекционые болезни, как бы тяжелы не были окружающие условия и какими бы особенностями не отличалась реактивность организма. Травмы также обусловлены действием конкретного повреждающего фактора. Основная причина болезни может подействовать на организм в далеком прошлом, но однажды вызванные ею изменения в биол. системе передаются из поколения в поколение, и каждый новый индивидуум оказывается больным, по существу, уже вне зависимости от этой причины. Это имеет место при наследственных болезнях (см.), когда в качестве главного этиологического фактора выступает непрерывно функционирующий мутантный ген (например, при гемофилии). В ряде случаев один и тот же патологический процесс (см.) возникает под действием различных по своему характеру факторов окружающей среды. В этом случае говорят о полиэтиологичности данной болезни. Так, установлено, что причиной злокачественного роста могут быть ионизирующее излучение, действие химических канцерогенов, вирусы, нарушение гормонального баланса организма и др. (см. Опухоли). При этом следует учитывать, что все эти разнообразные патогенные факторы влияют на генетический аппарат клетки, различные нарушения которого являются источником их неконтролируемой пролиферации. Иногда разные причины могут вызывать один и тот же клинико-анатомический синдром, действуя на разные пусковые механизмы этого синдрома, напр, артериальная гипертензия (см. Гипертензия артериальная) возникает при различных формах поражения почек, опухолевых процессах в надпочечниках. Однако в большинстве случаев за термином «полиэтиологичность» скрывается не действительное разнообразие причин, вызывающих данную болезнь, а незнание ее подменяемое различными гипотезами, предположениями, рассуждениями о так называемых факторах риска и т. п. Именно таким образом нередко объясняют в настоящее время причины атеросклероза (см.), язвенной болезни желудка (см. Язвенная болезнь), холецистита (см.) и др. В подобных случаях к термину «полиэтиологичность» следует относиться критически, учитывая, что он отражает лишь современное состояние вопроса и требует дальнейших исследований для точной идентификации действительных причин данного заболевания.
Часто, особенно в связи с удлинением средней продолжительности жизни, человек болеет не одной, а несколькими болезнями, то есть имеет место одновременное действие ряда этиологических факторов, каждый из которых обусловливает развитие определенной нозологической формы. Для проведения эффективного лечения в этих условиях требуется четкая идентификация всех действующих в данном случае этиологических факторов и установление удельного веса и значимости каждого из них в общей клинической картине. В связи с этим выделяют «основное» заболевание, «конкурирующее» с ним, «сопутствующее», «фоновое» и др.
Центральное место в современном учении о причинах болезней человека занимает положение о том, что действие любой из причин реализуется не прямо, а всегда опосредованно через взаимодействие с физиологическими системами организма. Со стороны организма это взаимодействие заключается в том, чтобы при изменениях условий существования, при действии даже самых сильных патогенных раздражителей, вызывающих острые и хронические болезни, сохранить постоянство своей внутренней среды, или гомеостаз (см.), и тем самым, как сказал К. Бернар, продолжить «свободную, независимую жизнь». По выражению И. В. Давыдовского, «факторы внешней среды постоянно „испытывают” приспособительные механизмы человека на „прочность”, подвижность структур и физиологических корреляций, лежащих в основе здоровья». Адаптация организма к непрерывным воздействиям окружающей среды (см. Адаптация) обеспечивается с помощью приспособительных реакций, среди которых выделяют группу компенсаторных, включающихся в случае выраженных нарушений структуры и функции органов. Таким образом, проблема возникновения той или иной болезни человека (см. Болезнь), ее этиология, далеко не ограничивается идентификацией этиологического фактора как такового, а значительно сложнее и заключается в установлении всего многообразия взаимоотношений между этим фактором и организмом в плане диалектического взаимодействия внешнего и внутреннего. И. В. Давыдовский писал: «Анализ этиологических факторов при индивидуальном заболевании всегда должен быть анализом внешнего (экология) и внутреннего (иммунитет, возраст, пол, конституция и т. д.). В конечном счете именно внутренний фактор (слагающийся исторически в фило- и онтогенезе) решает вопрос о возникновении болезней». К внутренним факторам относятся воспаление, иммунные реакции, повышение температуры тела при лихорадке, эритроцитоз при гипоксии и другие реакции, которые направлены на восстановление гомеостаза, нарушенного в результате действия патогенных факторов.
Нейтрализация действия патогенных факторов окружающей среды осуществляется организмом с помощью системы компенсаторных реакций (см. Компенсаторные процессы). Эта система отличается высокой мощностью и исключительными потенциальными возможностями. Она может полностью нейтрализовать действие патогенных факторов. Нередко болезнь проявляется в очень легкой, быстро проходящей форме и тогда говорят об ее абортивном течении. Если организму не удается быстро ликвидировать эффект патогенного воздействия, то он с помощью компенсаторных реакций может длительное время купировать действие того или иного патогенного фактора. В результате этого болезнь, медленно прогрессирующая в своем морфологическом выражении, клинически не проявляется, а человек остается практически здоровым до тех пор, пока не наступит срыв компенсации и не возникнут соответствующие субъективные и объективные симптомы болезни. Такая последовательность явлений затрудняет раннюю диагностику, поскольку первые признаки заболевания нередко появляются лишь тогда, когда болезнь уже далеко зашла в своем развитии, причем, чем выше компенсаторно-приспособительные возможности организма, тем позже появляются первые клин, симптомы заболевания — атеросклероза, опухоли, язвенной болезни, цирроза печени и др.
Экстремальные влияния окружающей среды, различные дефекты генетического аппарата, отрицательные социальные, психические и другие воздействия неблагоприятно сказываются на взаимоотношении организма с патогенными факторами, так как снижают эффективность его компенсаторно-приспособительных реакций.
Причины и условия развития болезней находятся в самых различных соотношениях. В связи с этим нередко трудно бывает определить, что является причиной данной болезни, а что условием, способствующим ее развитию. В этих случаях для дифференциации причин болезней и условий, способствующих их возникновению, следует ориентироваться на этиол. классификацию болезней и принцип нозологии (см.), то есть исходить из того, что каждая болезнь человека характеризуется строго специфической для нее комбинацией этиологического фактора, патогенеза (см.) и клинико-анатомической картины. Поэтому основной причиной пневмонии (см.) всегда будет тот или иной вид микроорганизма, а переохлаждение, оперативное вмешательство, после которого возникло воспаление легких, застойные явления в легких, связанные с сердечной недостаточностью, и другие обстоятельства — лишь различными условиями и пусковыми факторами, способствующими активации аутоинфекции. Главную роль в развитии специфической аллергической реакции (см. Аллергия) играет аллерген (см.), в то время как при неспецифической гиперергии основная причина патологического процесса заключается в нарушениях состояния самого организма, а аллергены, в первом случае являющиеся причиной болезни, выступают в качестве условий, вызвавших ее вспышку. Таким образом, условия, способствующие возникновению той или иной болезни, могут играть такую же существенную роль, как и ее причины. Это делает практически важным выяснение не только основного этиологического фактора данной нозологической формы, но и всех тех условий, которые, взаимодействуя с этим фактором, способствуют возникновению болезни или, наоборот, препятствуют ее развитию. Только при таком подходе может быть достигнута как эффективная терапия болезней человека, так и их профилактика: не причина и условия, взятые в отдельности, а только причина и условия в их диалектическом единстве могут быть основным ориентиром при выяснении того, почему и как развилась болезнь у данного субъекта (см. Кондиционализм, Причинность).
В теоретическом и особенно в практическом отношении очень важным является вопрос о дальнейшей судьбе этиологического фактора после того, как возникла болезнь. В одних случаях он, вызвав патологический процесс, сразу же исчезает, а болезнь развивается далее вследствие функциональных и структурных нарушений, сменяющих друг друга по принципу причинно-следственных отношений. Однако значительно чаще важная роль этиологического фактора может сохраняться на протяжении всей болезни. В отношении, например, инфекционных болезней накапливается все больше данных о длительном персистировании в организме вирусов гепатита (см. Гепатит вирусный), лимфоцитарного хориоменингита (см. Хориоменингит лимфоцитарный), острого рассеянного энцефаломиелита (см.), клещевого энцефалита (см. Энцефалит клещевой), а также о целом ряде особых вирусов, в течение многих лет присутствующих в организме и вызывающих развитие так наз. медленных инфекций (см. Медленные вирусные инфекции). Это свидетельствует о том, что «запуском» патол. процесса роль вируса не ограничивается, и на всем протяжении заболевания он играет важную роль в его прогрессировании и обострениях. При бактериальных инфекциях это подтверждают факты длительного персистирования микобактерий туберкулеза (см.), трансформированных в L-формы (см. L-формы бактерий), в очагах так называемых остаточных туберкулезных изменений у людей, практически здоровых в отношении этой болезни, случаи длительного персистирования микобактерий лепры (см.).
В отношении неинфекционных болезней вопрос о судьбе этиологического фактора, то есть о его исчезновении и персистировании после того, как он индуцировал болезнь, остается открытым, поскольку причины большинства этих болезней пока не выяснены. Именно поэтому в настоящее время не разработаны радикальные средства профилактики и лечения гипертонической болезни (см.), атеросклероза, язвенной болезни, холецистита, хронических форм нефрита (см.), пневмонии, ревматизма (см.) и других болезней, а применяемое лечение по преимуществу направлено не на причину болезни, а лишь на ее проявления и осложнения. Однако есть достаточные основания считать, что и в этих случаях этиологический фактор действует непрерывно и поддерживает хроническое течение болезни. Так, атеросклероз является непрерывно прогрессирующим процессом не потому, что атеросклеротические бляшки, начиная с какого-то момента увеличиваются сами по себе (экспериментальные данные говорят о том, что атероматоз обратим), а вследствие того, что непрерывно действует тот фактор (факторы), который приводит к известным нарушениям гомеостаза в сфере обмена веществ вообще и липидов в частности. То же самое в полной мере относится и к анатомическим последствиям атеросклероза: кардиосклероз прогрессирует не сам по себе, а только в связи с нарастанием атеросклеротического сужения венечных артерий или с повторными инфарктами миокарда. Даже крупные рубцы миокарда, образовавшиеся вокруг инородных тел (пуля, осколок), после удаления последних, то есть после полного устранения причины, вызвавшей патологические изменения мышцы сердца, больше не увеличиваются и годами могут сохранять те размеры, которых они достигли к моменту операции. Во многих случаях, когда известна причина болезни и ее можно полностью устранить, сразу прекращается и «саморазвитие» процесса, и его «самодвижение», «автономность», «независимость от этиологического фактора», если этого сделать не удается, болезнь продолжается. Например, так называемые симптоматические гипертензии устраняются после удаления феохромоцитомы (см. Хромаффинома), врожденного сужения почечной артерии, в то время как гипертоническая болезнь, причина которой еще неизвестна и прогрессирование которой можно только постепенно замедлять, неуклонно развивается, периодически обостряясь.
В патогенезе ау то аллергических болезней (см.) предполагают элемент саморазвития на основе замыкания порочного круга, но в отношении многих из них патогенетическая роль аутоантител и сенсибилизированных лимфоцитов не доказана, поэтому неизвестно, прогрессирует ли болезнь по этому замкнутому кругу автоматически, то есть сама по себе, или этот процесс непрерывно поддерживается какими-то привходящими пусковыми факторами.
Не совсем ясна роль этиологических факторов в дальнейшем прогрессировании и злокачественных новообразований, где, по-видимому, не все обстоит так просто, как это следует из известной формулы «канцероген исчез — рак продолжает развиваться», особенно если речь идет о клиническом, а не об экспериментальном аспекте этой проблемы, в частности не о перевивных опухолях, а о развившихся спонтанно.
В области нервных и психических болезней нередко ставится вопрос о независимости прогрессирования заболевания от вызвавшей его причины, однако само представление об исчезновении первопричины патологического процесса, например невроза (см.), применительно к психическим болезням условно и требует тщательного анализа в каждом конкретном случае. Так, известно, что неосторожно брошенное слово врача может быть источником ятрогенного заболевания (см.). В этом случае, несомненно, этиологическим фактором является слово, которое прочно западает в сознание больного и становится постоянно действующей причиной невроза. Этиологическая психотерапия в данном случае основывается на внушении больному, что он здоров.
Высказываемое некоторыми исследователями мнение о том, что часто этиологические факторы болезни только запускают ее, в дальнейшем полностью утрачивая свое определяющее значение, нуждается в уточнении. Подобный вариант течения болезни возможен, но в несравненно большем числе случаев инфекционных, вирусных, соматических болезней, многочисленных хронических отравлений, гиповитаминозов и других заболеваний этиологический фактор может длительно (годами) персистировать, исчезать, но потом вновь появляться, обусловливая рецидив. Таким образом, смена причинно-следственных отношений, которая обязательно имеет место в течении той или иной болезни, может происходить как при отсутствии этиологического фактора, запустившего ее, так и в условиях продолжающегося влияния не только этого фактора, но и наслаивающихся на него эффектов действия вторичных, третичных и других причин, последовательно индуцирующих друг друга по мере развертывания патологического процесса. Каждая последующая причина не снимает и не отрицает предыдущую, а суммируется с ней, отягощая течение болезни новыми осложнениями. Это обстоятельство особенно важно потому, что оно предостерегает от нередкой переоценки роли неспецифических факторов в становлении и течении патологических процессов.
Представление о так называемой пусковой роли этиологических факторов болезней человека, которые в дальнейшем прогрессируют уже вне зависимости от этих факторов на основе своих собственных внутренних закономерностей по принципу саморазвития, привело к разрыву между учением о причинах болезни — этиологией — и учением о механизмах ее развития — патогенезом (см.), что проявилось снижением внимания к первой и отведением ей, в известной мере, второстепенной роли в развертывании клин, картины болезни и особенно в ее прогрессировании. Между тем накапливается все большее число фактов, свидетельствующих, что этиология (в широком смысле) и патогенез стоят в общей динамике болезни, не обособлены друг от друга, а, напротив, органически связаны и сосуществуют на всем протяжении многих и особенно хронических болезней человека, теснейшим образом переплетаясь и обусловливая разнообразие их клинико-анатомических проявлений. Изучение механизмов патологических процессов, справедливо рассматриваемое как одна из центральных задач теоретической медицины, необходимо проводить с учетом роли этиологических факторов, индуцирующих, а во многих случаях и непрерывно поддерживающих активность этих механизмов. Следовательно, задача эта является не чисто патогенетической, а комплексной, то есть в равной мере и этиологической. Этиология и патогенез — две стороны любого патологического процесса, без которых не может существовать сам процесс. М. П. Кончаловский (1937) писал: «Всякая терапия есть терапия комбинированная. В настоящее время много говорят об активных методах терапии. Между тем эти методы никак не могут быть названы активными, ибо они не направлены на этиологию или сущность болезни». Именно под таким углом зрения следует рассматривать прогрессивное значение работ В. Д. Цинзерлинга и А. В. Цинзерлинга, четко поставивших вопрос о том, что нет пневмонии вообще, а есть пневмония стафилококковая, пневмококковая и другие виды пневмонии, то есть вновь подчеркнувших роль этиологического фактора не только в «запуске», но и в течении и исходах воспаления легких. Тщательные поиски малейших гнойных затеков и их ликвидация у больных с тяжелым септическим течением раневого процесса отражают критический пересмотр взгляда на подобную клиническую картину как на уже «саморазвивающуюся», ставшую независимой от первичного гнойного очага. Такой подход позволяет во многих случаях прекратить это «саморазвитие» септического процесса и спасти больного.
Клиническая практика показывает, что именно этиологическое лечение является особенно эффективным, обеспечивая полное выздоровление больного. Основные успехи в лечении инфекционных болезней обусловлены в первую очередь открытием антибактериальных средств. При этом радикальное лечение и даже полная ликвидация многих инфекционных болезней были достигнуты почти исключительно на основе знания этиологических факторов и разработки средств борьбы с ними при неполном представлении о патогенезе этих болезней независимо от точного знания механизмов их развития. Эффективность терапии хронических отравлений соединениями свинца (см.), ртути (см.), бериллия (см.) и других металлов, радиоактивными веществами (см.) также находится в прямой зависимости от повышения степени ее «этиологичности», то есть от того, в какой мере лечение обеспечивает нейтрализацию и удаление из организма токсического агента. Доказательством этого являются успехи, достигнутые в терапии хронических интоксикаций в связи с открытием и клиническим использованием комплексонов (см.) — веществ, позволяющих резко усилить выведение из организма того или иного постоянно действующего в нем токсического агента.
Напротив, отсутствие четких сведений об этиологии многих других болезней (атеросклероза, гипертонической болезни, холецистита, злокачественных опухолей и др.) является главной причиной того, что лечение их пока ограничивается воздействием лишь на то или иное отдельное звено патологического процесса. Это приводит в одних случаях к ликвидации наиболее тяжелых анатомических последствий процесса (удаление опухоли, язвы желудка, камней желчного протока), в других — к восполнению того или иного звена, «выпавшего» из целостной системы организма (так называемая заместительная гормональная терапия, трансплантация), в-третьих, наоборот, к ослаблению патологически усиленной деятельности одного из этих элементов (снижение высокого АД, гиперсекреции слизистой желудка и др.), однако при всех этих разновидностях патогенетической терапии мы еще далеки от того идеала врачебного вмешательства, который заключается в искоренении самих причин болезни. Это не исключает того, что иногда, например при шоке, коме, терминальных состояниях, развивающихся в течение болезни и после оперативных вмешательств, патогенетическая терапия в борьбе с этими состояниями в реанимационных отделениях занимает важное место. Если причина болезни известна и роль этиологического фактора сохраняется на всем ее протяжении, этиологическая терапия выступает на первый план, конечно, в сочетании с патогенетической. И лишь в тех случаях, когда этиологический фактор является лишь толчком, запускающим патологический процесс, врач ограничивается патогенетической и симптоматической терапией. Таким образом, только гармоничное сочетание этиологической и патогенетической терапии даст возможность медицине стать тем, чем она, по словам И. П. Павлова, «должна быть, то есть сознательной, а следовательно, всегда и вполне целесообразно действующей».
Библиогр.: Горизонтов П. О некоторых методологических ошибках: в проблеме этиологии и патогенеза, Пат. физиол. и эксперим. тер., № 2, с. 3, 1980; Давыдовский И. В. Учение об инфекции, М., 1956; он же, Проблема причинности в медицине. (Этиология), М., 1962; он же, Общая патология человека, М., 1969; Кербиков О. В. О многопричинности (полиэтиологии) в медицине, Вестн. АМН СССР, № 1, с. 9, 1964; О проблеме причинности в медицине, под ред. М. Г. Сироткина и др., М., 1965; Общая патология человека, под ред. А. И. Струкова и др., М., 1982; Петленко В. П. и Царегородцев Г. И. Философия медицины, Киев, 1979; Петленко В. П., Струков А. И. и Хмельницкий О. К. Детерминизм и теория причинности в патологии, М., 1978; Проблема причинности в современной биологии, под ред. В. М. Каганова и Г. В. Платонова, М., 1961; Философские вопросы медицины, под ред. Г. И. Царегородцева и др., с. 247, М., 1962; Философские и социально-гигиенические аспекты учения о здоровье и болезни, под ред. Г. И. Царегородцева, с. 94, М., 1975; Шор Г. В. О смерти человека, Д., 1925; Bauer J. Vorlesungen uber allgemeine Konstitutions und Vererbungslehre, B., 1921; Tendelоo N. P. Konstellationspathologie und Erblichkeit, B., 1921; Virchow R. Die Cellularpathologie, B., 1871.