Что означает ссд и тэн в медицине
Синдром Стивенса–Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН)
, MD, Harvard Medical School
Синдром Стивена-Джонса (ССД) и токсический эпидермальный некролиз (ТЭН) клинически сходны, за исключением распространенности высыпаний. Согласно одному широко используемому определению, поражение 10% площади поверхности тела наблюдается при CДС и > 30% поверхности тела – при ТЭН; поражение от 10 до 30% поверхности тела рассматривается как перекрестный синдром CДC/ТЭН.
Это заболевание поражает от 1 до 5 чаловек на миллион населения. Частота развития, степень тяжести или оба эти показателя потенциально повышены у реципиентов трансплантата костного мозга, у пациентов с ВИЧ-инфекцией, инфицированных Pneumocystis jirovecii, у пациентов с системной красной волчанкой и у больных с другими хроническими ревматологическими заболеваниями.
Этиология ССД и ТЭН
Прием лекарственных препаратов обусловливает более 50% случаев CДC и до 95% случаев ТЭН. Чаще всего развитие заболевания обусловлено приемом следующих препаратов:
Препараты, содержащие сульфо-группу (например, котримоксазол, сульфасалазин)
Другие антибиотики (например, аминопенициллины [обычно ампициллин или амоксициллин], фторхинолоны, цефалоспорины)
Противоэпилептические препараты (например, фенитоин, карбамазепин, фенобарбитал, вальпроат, ламотриджин)
Нестероидные противовоспалительные препараты (например, пироксикам и кетопрофен)
Антиретровирусные препараты (например, невирапин)
Различные другие препараты (например, аллопуринол, хлормезанон)
Случаи заболевания, не связанные с приемом лекарственных препаратов, рассматриваются как обусловленные:
Инфекционным процессом (главным образом при инфицировании Mycoplasma pneumoniae)
Реакцией ТПХ («трансплантат против хозяина»)
Изредка причину не могут выявить.
Патофизиология ССД и ТЭН
Точный механизм развития синдрома Стивенса-Джонсона и токсического эпидермального некролиза неизвестен; однако, согласно одной из теорий считается, что измененный метаболизм лекарственного препарата (например, неспособность выводить реактивные метаболиты) у некоторых пациентов является триггером цитотоксической реакции в кератиноцитах на антигены лекарственных средств, опосредованной Т-клетами. CD8 + T-клетки были идентифицированы как важные медиаторы в образовании волдырей.
Полученные данные указывают на то, что гранулизин, высвобождаемый цитотоксическими Т-клетками и натуральными киллерными клетками, может играть роль в гибели кератиноцитов; концентрация гранулизина в жидкости волдыря коррелирует с тяжестью заболевания. Интерлейкин-15 также повышен у пациентов с ССД/ТЭН и, как было установлено, увеличивает выработку гранулизина. Другая теория состоит в том, что взаимодействие между Fas (рецептор на поверхности клеток, участвующий в апоптозе) и его лигандами, в частности растворимой формой Fas-лиганда, высвобождаемой мононуклеарными клетками, ведет к гибели клеток и формированию волдырей. Предполагается возможность наличия генетической предрасположенности к СШД/TЭН.
Симптомы и признаки ССД и ТЭН
В течение 1–3 недель после начала приема препарата, вызывающего заболевание, у больных начинается продромальный период в виде недомогания, лихорадки, головной боли, кашля и кератоконъюнктивита. Затем внезапно на коже лица, шеи и верхней части туловища появляются пятна, часто мишеневидные. Эти пятна одновременно появляются на разных участках тела, сливаются с образованием крупных плоских пузырей, покрышка которых отторгается в течение 1–3 дней. Ногти и брови могут отторгаться вместе с эпителием. Могут быть вовлечены ладони и ступни. Характерны болезненность кожи, слизистых оболочек и глаз. В некоторых случаях диффузная эритема является первым патологическим состоянием кожи при токсическом эпидермальном некролизе.
При тяжелом токсическом эпидермальном некролизе крупные пласты эпителия отслаиваются со всей поверхности тела в местах давления (симптом Никольского), обнажая влажные болезненные участки кожи красного цвета. У почти 90% больных, помимо отслаивающегося эпидермиса отмечаются болезненные корки и эрозии в ротовой полости, кератоконъюнктивит и высыпания на гениталиях (например, уретрит, фимоз, синехии влагалища). Эпителий бронхов может также отслаиваться, вызывая кашель, диспноэ, пневмонию, отек легких и гипоксию. Могут развиваться гломерулонефрит и гепатит.
Диагностика ССД и ТЭН
Часто биопсия кожи
Диагноз часто очевиден по внешнему виду высыпаний и быстрому прогрессированию симптомов. При гистологическом исследовании отслоившейся кожи выявляется характерный признак – некротические изменения эпителия.
Синдромом токсического шока Синдром токсического шока (СТШ) Синдром токсического шока обусловлен экзотоксинами стафилококков или стрептококков. Симптомы включают высокую температуру, гипотонию, диффузную эритематозную сыпь и полиорганную недостаточность. Прочитайте дополнительные сведения 
Паранеопластической пузырчаткой Вульгарная пузырчатка Вульгарная пузырчатка – это редко встречающееся потенциально смертельное аутоиммунное заболевание, характеризующееся образованием внутриэпидермальных пузырей и обширных эрозий на видимо непораженной. Прочитайте дополнительные сведения 
Прогноз при ССД и ТЭН
Тяжелый токсический эпидермальный некролиз сходен с обширными ожогами; пациенты остро больны, могут быть не способны открыть глаза или принять пищу и страдают от массивной потери жидкости и электролитов. Они подвержены высокому риску присоединения вторичной инфекции, развития мультиорганной недостаточности и смерти. При раннем начале терапии выживаемость достигает 90%. Шкала оценки степени тяжести токсического эпидермального некролиза ( Шкала оценки степени тяжести токсического эпидермального некролиза (SCORTEN) Шкала оценки степени тяжести токсического эпидермального некролиза (SCORTEN) Синдром Стивенса–Джонсона (СДС) и токсический эпидермальный некролиз (ТЭН) – это тяжелые кожные реакции гиперчувствительности. Наиболее частой причиной является прием лекарственных препаратов. Прочитайте дополнительные сведения 
Лечение ССД и ТЭН
Возможно применение кортикостероидов, плазмафереза, внутривенных иммуноглобулинов (ВВИГ) или ингибиторов фактора некроза опухоли (ФНО)-альфа
Медикаментозное лечение синдрома Стивенса-Джонсона и токсического эпидермального некролиза является спорным. Циклоспорин (3–5 мг/кг перорально 1 раз/день) подавляет CD8-клетки и продемонстрировал способность уменьшать длительность активной фазы заболевания на 2–3 дня при некоторых условиях и, возможно, снижает уровень смертности. Использование системных кортикостероидов остается предметом споров. По мнению многих экспертов, это привело к повышению смертности из-за увеличения частоты инфицирования и повышения риска маскировки сепсиса. Тем не менее, некоторые сообщения свидетельствуют об улучшение исходов при ранней терапии кортикостероидами.
Плазмаферез Плазмаферез Аферез – это процесс разделения клеточных и растворимых компонентов крови с помощью прибора. Аферез часто проводится на донорах, цельная кровь которых центрифугируется для получения отдельных. Прочитайте дополнительные сведения позволяет удалить реактивные метаболиты или антитела и может рассматриваться в качестве метода лечения. Раннее лечение высокими дозами ВВИГ в дозе 2,7 г/кг в течение 3 дней блокирует антитела и Fas-лиганды. Однако, несмотря на некоторые впечатляющие начальные результаты, полученные при применении высоких доз ВВИГ при токсическом эпидермальном некролизе, дальнейшие клинические испытания с участием небольших когорт продемонстрировали противоречивые результаты, а ретроспективный анализ показал отсутствие улучшений и даже более высокую смертность, чем ожидалось (1 Справочные материалы по лечению Синдром Стивенса–Джонсона (СДС) и токсический эпидермальный некролиз (ТЭН) – это тяжелые кожные реакции гиперчувствительности. Наиболее частой причиной является прием лекарственных препаратов. Прочитайте дополнительные сведения 
Ингибиторы ФНО-альфа инфликсимаб и этанерцепт помогут уменьшить воспаление.
Талидомид также был проверен, но использование этого препарата увеличивает уровень смертности, и в настоящее время противопоказан.
Справочные материалы по лечению
1. Kirchhof MG, Miliszewski MA, Sikora S, et al: Retrospective review of Stevens-Johnson syndrome/toxic epidermal necrolysis treatment comparing intravenous immunoglobulin with cyclosporine. J Am Acad Dermatol 71(5):941–947, 2014. doi: 10.1016/j.jaad.2014.07.016
Ключевые моменты относительно ССД и ТЭН
Лекарственные препараты вызывают > 50% случаев синдрома Стивенса – Джонсона (ССД) и до 95% случаев токсического эпидермального некролиза (ТЭН), но потенциальными причинами могут быть инфекция, вакцинация и болезнь «трансплантат против хозяина».
Подтверждают диагноз с помощью биопсии (обнаружение некротического эпителия), если клинические характеристики (например, кольцевидные поражения прогрессируют в буллы, вовлечение глаз и слизистых оболочек, положительный симптом Никольского, шелушение кожи) не являются убедительными.
Раннее лечение позволяет снизить высокий уровень смертности, о котором часто сообщают в литературе.
За исключением легких случаев лечение СДC/ТЭН проводится в ожоговом отделении и отделении интенсивной терапии.
Если поражены глаза, требуется консультация офтальмолога.
В тяжелых случаях рассматривайте возможность применения циклоспорина и плазмафереза.
Синдром Стивенса — Джонсона — иммунная катастрофа
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Синдром Стивенса — Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН) относятся к редким острым жизнеугрожающим заболеваниям кожи и слизистых, индуцированным у детей преимущественно инфекциями и/или лекарственными средствами (ЛС). Согласно современной концепции ССД представляет «малую форму» ТЭН, когда общая площадь отслойки эпидермиса занимает не более 10%, однако при этом у пациента могут быть и глубокие поражения слизистых оболочек (как минимум двух органов): гортани, трахеи, бронхов, желудочно-кишечного тракта, мочевого пузыря или уретры. Собственно ТЭН сопровождается массивным эпидермолизом на площади более 30% поверхности тела. Полипрагмазия затрудняет распознавание индуктора заболевания, тяжесть синдрома зависит от скорости его отмены и элиминации. Болезнь редко встречается в практике педиатра. Верификация диагноза базируется преимущественно на клинической картине. Дебют ССД похож на ОРЗ и «сыпные» инфекции. Поздняя диагностика ухудшает прогноз. Алгоритмы лечения не унифицированы, требуется индивидуальный подбор лечебных схем. Представленный клинический случай подтверждает необходимость своевременной диагностики и ранней терапии.
Ключевые слова: синдром Стивенса — Джонсона, дети, триггер, маска, дебют, клиника, алгоритм лечения.
Stevens-Johnson syndrome (SJS) and toxic epidermal necrolysis (TEN) are rare acute life-threatening skin and mucosal disorders provoked in children mainly by infections and/or medications. According to the modern concept, SJS is a minor variant of TEN characterized by a total area of epidermal detachment less than 10% of the body surface area. However, a patient may present with deep mucosal lesions of at least two organs, e.g., larynx, trachea, bronchi, gastrointestinal tract, bladder or urethra. TEN is characterized by massive epidermolysis which involves more than 30% of the body surface area. Polypragmasia make difficulties for trigger identification while the severity depends on trigger withdrawal and elimination. This disorder is uncommon in paediatrics. Diagnosis is verified mainly by clinical manifestations. SJS debut is similar to acute respiratory infections and rash infections. Late diagnosis is associated with poor outcomes. There are no uniform treatment algorithms, individual treatment choice is required. Clinical case demonstrates that early diagnosis and treatment are vital.
Key words: Stevens-Johnson syndrome, toxic epidermal necrolysis, epidermolysis, life-threatening condition, apoptosis, children, trigger, mask, treatment algorithm.
For citation: Bardenikova S.I., Pentkovskaya O.S., Isaeva E.K. Stevens-Johnson syndrome is an immune catastrophe. Russian Journal of Woman and Child Health. 2019;2(1):66–72.
Представлен клинический случай синдрома Стивенса — Джонсона, относящегося к редким острым жизнеугрожающим заболеваниям кожи и слизистых, индуцированным у детей преимущественно инфекциями и/или лекарственными средствами. Представленный случай подтверждает необходимость своевременной диагностики и ранней терапии.
Актуальность
Патогенез апоптоза кератиноцитов
Триггерные факторы ССД
Клиническая картина ССД и ТЭН
Диагностика
Клиническая картина
Обсуждение
Заключение
Содержание
About the Edition
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Токсический эпидермальный некролиз
Токсический эпидермальный некролиз
Введение
История и эпидемиология
Первое описание ТЭН сделано шотландским дерматологом Аланом Лайеллом в 1956 году. Это тяжелое заболевание кожи, известное как синдром Лайелла, было изначально описано как токсическая сыпь, очень напоминающая тяжелый ожог кожи и было названо доктором Лайеллом некролизом. Он также описал вовлечение слизистых оболочек, как части синдрома. С появлением после первоначальной публикации Лайелла описаний новых случаев ТЭН стало ясно, что он связан с воздействием отдельных лекарственных препаратов. ТЭН является редким заболеванием, с ежегодной частотой приблизительно 0,4-1,2 случаев на 1 миллион населения. Повышают риск ССД и ТЭН региональные различия в структуре отпускаемых по рецепту лекарств, генетический фон населения, в т.ч. особенности антигена HLA и метаболизирующих ферментов, сопутствующая онкопатология, частота лучевой терапии, а также распространенность некоторых инфекционных заболеваний, таких как ВИЧ.
Кроме того, чтобы предсказать риск смерти у пациентов ТЭН, был предложен индекс тяжести заболевания в баллах (SCORTEN).
После заживления кожи при ССД и ТЭН часто сохраняются кожные осложнения, такие как кожная гипер- и гипопигментация (62,5% случаев), дистрофия ногтей (37,5% случаев), а также глазные осложнения (50% случаев).
В большинстве случаев ТЭН связан с предшествующим использованием лекарственных препаратов. Действительно, на предшествующее воздействие лекарств указывают более чем 95% пациентов с ТЭН, а тесная связь между оральными препаратами и возникновением кожных проявлений наблюдается в 80% случаев. Как вероятные триггеры ТЭН были идентифицированы приблизительно 100 соединений, к наиболее частым из которых относятся аллопуринол, антибиотики, нестероидные противовоспалительные и противосудорожные препараты.
Лечение
Диагностический алгоритм для пациентов с подозрением на тяжелые побочные реакции на лекарства со стороны кожи.
При подозрении на наличие тяжелой побочной реакции лекарственного средства
Отек лица, эозинофилия крови, поражение слизистых оболочек или конъюнктивы, болезненные высыпания в области глаз или кожи, отслойка кожи / эрозии
Содержание
Дерматология в России
Зарегистрируйтесь!
Если Вы врач, то после регистрации на сайте Вы получите доступ к специальной информации.
Если Вы уже зарегистрированы, введите имя и пароль (форма в верхнем правом углу или здесь).
Синдром Стивенса-Джонсона/токсический эпидермальный некролиз, предположительно обусловленный норфлоксацином
Синдром Стивенса-Джонсона/токсический эпидермальный некролиз, предположительно обусловленный норфлоксацином
Введение
Синдром Стивенса-Джонсона (ССД) и токсический эпидермальный некролиз (ТЭН) являются редкой, но потенциально смертельной острой побочной реакцией различной степени тяжести, характеризуется эритемой и эпидермальной отслойкой кожи и слизистых оболочек. ССД и ТЭН считаются одним патологическим процессом; разделение производится в зависимости от площади поражения кожи. ССД характеризуется отслоение эпидермиса на площади 30% [1]. Наиболее часто эти состояния вызывают следующие препараты: карбамазепин, аллопуринол, ко-тримоксазол, ламотриджин, невирапин, сульфаниламиды, цефалоспорины и тетрациклины. По нашим сведениям, это третий случай ССД/ТЭН, который может быть связан с приёмом перорального норфлоксацина 4.
Случай из практики
68-летний мужчина имеет несклонные к слиянию пятнистые высыпания на коже туловища, лица и верхних конечностей 2-х дней (рис. 1). На основании данных анамнеза он принимает аторвастатин (используется регулярно в течение последнего года) и Нейровит (тиамина гидрохлорид, пиридоксина гидрохлорид, цианокобаламин) (используется периодически в течение нескольких последних месяцев, последний приём за неделю до визита), и за 4 дня до начала высыпаний норфлоксацин 400 мг два раза в день, в связи с подозрением на инфекцию мочевыводящих путей.
При осмотре, поражения составляют около 20% площади поверхности тела. Через день высыпания появились на мошонке, в перианальной области и на коже ладоней. Пузыри с дряблой покрышкой и эрозии развивались на эритематозном фоне (рисунок 2). Симптом Никольского был положительным. В течение следующих 2 дней появились гиперемия пузыри конъюнктивы, эрозии и изъязвления слизистой оболочки полости рта, что приводило к трудностям при глотании и нарушению зрения. По шкале SCROTEN итоговая оценка была 3 и 2 балла в день приема и на третий день госпитализации, соответственно. Результаты общего физикального обследования были в норме, кроме пульса (130/мин).
По результатам лабораторных исследований при поступлении выявлен лейкоцитоз, гипоальбуминемия и гипокалиемия. Гистопатологическое исследование выявило некроз кератиноцитов, вакуольную дистрофию базального слоя, отек сосочкового слоя дермы и лимфоцитарные периваскулярные инфильтраты. В эпидермисе присутствовали тельца Сиватта, что подтверждало апоптоз кератиноцитов (рис. 3). Реакция непрямой иммунофлюоресценции была отрицательной. Методом прямой иммунофлюоресценции не выявлено иммунных комплексов ни в эпидермисе, ни в дермально-эпидермальной границе. Культуральное исследование крови, слизистой зева и мочи было отрицательным. На основании данных анамнеза, клинических проявлений и гистопатологического исследования был поставлен диагноз ССД/ТЭН.
Пациент получал внутривенно метилпреднизолон 500 мг в день (2 дня) и 250 мг ежедневно (последующие 3 дня), перорально циклоспорин А (3 мг/кг массы тела под контролем анализа крови, 19 дней), внутривенные инфузии, а также поддерживающий уход вместе с топической терапией слизистых полости рта, глаз и половых органов. Из-за массивной эрозии слизистой оболочки полости рта, проводилось парентеральное питание. Пациент был выписан после 30-дневной госпитализации в удовлетворительном общем состоянии.
Обсуждение
ССД и ТЭН являются редкими кожно-слизистыми непредсказуемыми, опасными для жизни побочными реакциями. Описаны редкие случаи развития реакций, в основе которых лежали mycoplasma spp., вирус простого герпеса или гепатита C и B. Наибольшая летальность среди потенциальных препаратов-триггеров была установлена при приёме антибиотиков, наименьшая при приёме нестероидных противовоспалительных препаратов [5]. Наиболее распространенными антибиотиками, вызывающими ССД/ТЭН являются аминопенициллины, цефалоспорины, макролиды, тетрациклины и хинолоны (главным образом ципрофлоксацин) [6, 7]. Очень сложно указать препарат вызвавший развитие ССД/ТЭН если больной принимает несколько лекарственных препаратов одновременно, как в описываемом случае. В большинстве случаев кожные симптомы лекарственно-индуцированного ССД/ТЭН появляются через 2-3 недели после приёма потенциального лекарства-триггера, но антибиотики могут действовать быстрее (несколько дней, даже после однократного приема) [5, 8]. Поэтому, мы считаем, что норфлоксацин является триггером ССД/ТЭН в приведенном клиническом случае. Не было найдено данных о связи приёма витаминов группы B с ССД или ТЭН, но, наверное, комплекс витаминов B может усугубить карбамазепин-индуцированный ТЭН [9]. Наш пациент принимал витамины группы B перед лечением норфлоксацином, что могло активизировать эпидермальные токсические реакции. Механизм такого возможного взаимодействия неизвестен, и он должен быть подробно изучен. Было предложено несколько методов терапий ТЭН с противоречивыми результатами. В настоящее время, внутривенные иммуноглобулины (ВВИГ) и плазмаферез считаются наиболее эффективным [10, 11]. Существует риск серьезных побочных эффектов плазмафереза аналогичных переливанию крови. Применение кортикостероидов является спорным, однако некоторые авторы предполагают, что кортикостероиды эффективны при приеме в течение 72 ч от момента появления первых симптомов [12].
Циклоспорин A применяется при лечении ТЭН с 1986 года. Он действует на Т-клетки, активность которых снижается и происходит ослабление иммунного ответа в результате ингибирования кальцинейрина. По данным Аревало и соавт., было 0% смертности при ТЭН у пациентов, получавших 3 мг/кг/сут. циклоспорина A по сравнению с 50% смертности в группе пациентов, получавших метилпреднизолон с циклофосфамидом [13]. Использование циклоспорина A было ассоциировано с более низким уровнем воздействия на печень, почки и сердце. Мы считаем, что циклоспорин A c краткосрочным ранним введением метилпреднизолона могут быть успешно использованы, когда ВВИГ и плазмаферез противопоказаны.
Выводы
ССД и ТЭН были зарегистрированы в качестве побочных эффектов ряда фторхинолонов. Несмотря на отсутствие веских доказательств медикаментозной стимуляции лимфоцитов и результатов исследований, не считая двух предыдущих докладов о норфлоксацин-индуцированном ССД и ТЭН, мы считаем, что осведомлённость о вызываемых норфлоксацином побочных реакций должна быть повышена среди лиц, назначающих эти препараты [2, 3]. Норфлоксацин-индуцированный ССД может имитировать пузырчатку, что делает диагностику более сложной.
Диагностика и лечение системной склеродермии
Системная склеродермия (ССД) – аутоиммунное заболевание, характеризующееся вовлечением в воспалительный процесс соединительной ткани и проявляющееся поражением кожи, внутренних органов, сосудов и суставов. В статье рассматриваются современные подходы к лечению ССД, которые изложены в недавно опубликованных рекомендациях Европейской антиревматической лиги (EULAR).
Системная склеродермия (ССД) – это аутоиммунное заболевание, в основе которого лежат генерализованная микроангиопатия и активация процессов фиброза кожи и внутренних органов. На ранних стадиях заболевание проявляется кожными изменениями в виде плотного отека пальцев и синдромом Рейно, которые могут не сопровождаться ухудшением общего состояния или признаками поражения внутренних органов (дисфагией, одышкой и др.), поэтому пациенты зачастую не сразу обращаются за медицинской помощью. В связи с этим ССД нередко диагностируют поздно, когда патологические изменения в органах необратимы, а лечение менее эффективно. По данным канадского регистра, у 408 пациентов диагноз ССД был установлен в среднем через 6,0 лет после развития феномена Рейно и через 2,7 года после появления первых “внекожных” проявлений [1]. В России ССД диагностировали через 2,0–2,7 года после появления феномена Рейно при диффузной форме заболевания и через 4,8–6,5 года при лимитированной форме, что связано с разной частой поражения внутренних органов, а также скоростью прогрессирования заболевания [2]. При этом результаты крупного исследования (n=5860) показали, что смертность пациентов с ССД достигает 68 на 1000 человек в год [3]. Таким образом, своевременная диагностика ССД представляет собой сложную, но очень важную задачу для врача.
В настоящее время ССД активно изучается в рамках проекта EUSTAR (European League Against Rheumatism Scleroderma Trials and Research Group). В Российской Федерации в нем принимают участие два центра – НИИ ревматологии им. В.А. Насоновой и клиника им. Е.М. Тареева.
Эпидемиология и факторы риска
Системной склеродермией женщины страдают чаще мужчин (3:1); большая часть пациентов находится в возрасте от 25 до 50 лет [4]. Заболеваемость отличается в разных регионах. Так, в Северной Европе и Японии она составляет менее 10 на 1 млн населения в год, а в Южной Европе, Северной Америке и Австралии достигает 14-21 на 1 млн в год [5]. Распространенность заболевания среди афроамериканцев, американских индейцев, австралийцев, японцев выше, чем среди европейцев и белого населения США [6].
Выявлено множество генов, участвующих в регуляции иммунной системы и повышающих риск развития ССД, в том числе BANK1, C8orf13-BLK, IL-23R, IRF5, STAT4, TBX21 и TNFSF4 [7]. Изучаются также потенциальные эпигенетические механизмы и роль факторов окружающей среды, в том числе кремниевой пыли, органических растворителей, лекарственных препаратов (блеомицина, карбидопы и др.), пестицидов, рапсового масла, кокаина [8].
Клиническая картина
Выделяют две основные формы ССД – диффузную и лимитированную. При лимитированной форме уплотнение кожи отмечается дистальнее локтевых и коленных суставов, при диффузной – изменения кожи могут быть выявлены на туловище, бедрах и плечах (поражение кожи лица встречается при обеих формах). Различия между двумя формами заболевания не ограничиваются распространенностью кожного процесса: диффузная форма характеризуется частым поражением внутренних органов и более быстрым прогрессированием заболевания. Если при диффузной форме ССД 10-летняя выживаемость составляет 65%, то при лимитированной она достигает 92% [9].
Феномен Рейно. Феномен Рейно встречается у 95% больных системной склеродермией и, как правило, оказывается первым признаком болезни [10]. Клинически он имеет две или иногда три стадии – побеление, цианоз и покраснение кожи пальцев, которые развиваются под действием холода и могут сопровождаться онемением и болью 12. Для первичного синдрома Рейно, в отличие от феномена Рейно при ССД, характерны отсутствие изменений при видеокапилляроскопии ногтевого ложа, антинуклеарных антител, симптомов ишемического повреждения тканей (гангрена, язвочки, рубчики), нормальное значение СОЭ [16].
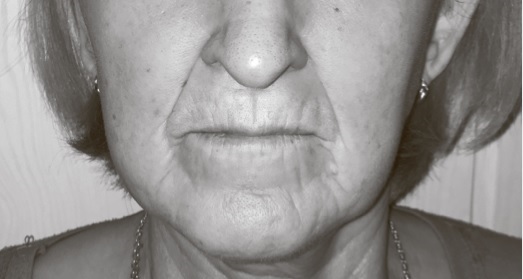
Поражение кожи. Другим признаком ССД является поражение кожи, которое развивается в три стадии: отек (например, плотный отек кистей), уплотнение ( например, склеродактилия), атрофия. На первом этапе отмечаются плотный отек и снижение эластичности кожи и подлежащих тканей, в дальнейшем формируется “склеродерма”, а на стадии атрофии кожа истончается и приобретает цианотично-бурый цвет, появляется специфический блеск, исчезает волосяной покров [17]. Характерны симптом “кисета” (радиальные складки вокруг рта) (рис. 1) и увеличение количества телеангиоэктазий [18]. В результате поражения сосудов микроциркуляторного русла нередко наблюдается ишемическое повреждение кожи – рубчики на дистальных фалангах пальцев по типу “крысиных укусов”, реже – сухие некрозы или гангрена [19]. Существуют и другие специфичные для ССД типы поражения кожи, такие как гипо- и гиперпигментация (“salt and pepper”), кожный кальциноз [20].
Для оценки выраженности кожных изменений применяют модифицированный кожный счет по Rodnan, предполагающий определение толщины кожного покрова в 17 участках тела в баллах от 0 до 3 (нормальная толщина, незначительное, умеренное и выраженное утолщение) с расчетом суммарного балла (максимальное значение 51) [21]. Другим методом, используемым для анализа степени повреждения кожи, является ультразвуковое исследование: гиперэхогенность расценивается как уплотнение кожи вследствие избыточного отложения коллагена, а гипоэхогенность – как признак отека тканей [22]. Реже в клинической практике используют дюрометрию – измерение твердости кожи [23].
Поражение внутренних органов. В России очень большой вклад в изучение висцеральных проявлений ССД внесла проф. Н.Г. Гусева, которая работала в клинике, возглавляемой Е.М. Тареевым, а затем в НИИ ревматологии под руководством акад. В.А. Насоновой [24,25].
У большинства пациентов с ССД (70-98%) развивается поражение желудочно-кишечного тракта, в частности гипотония пищевода, которая проявляется дисфагией и гастро-эзофагеальным рефлюксом. Возможно развитие синдрома мальабсорбции и избыточного роста патогенной флоры на фоне замедления пассажа химуса, а также поражение толстой кишки (диарея, недержание кала) [26]. В отечественном исследовании установлена взаимосвязь между гастроэзофагеальным рефлюксом и тяжестью легочного фиброза [27].
Поражение сердца встречается в 15-35% случаев [28,29] и проявляется сердечной недостаточностью, нарушениями ритма, болевым синдромом [30]. В редких случаях развиваются пороки клапанов, в том числе митральный стеноз [31].
Примерно у 75% больных уже в первые годы заболевания выявляют интерстициальное поражение легких, характеризующееся медленным прогрессирующим течением с исходом в фиброз разной степени тяжести [32]. Л.В. Теплова и соавт. с помощью компьютерной томографии высокого разрешения выявили признаки поражения интерстиция легких у 82% из 138 пациентов с ССД [33].
Для ССД характерно развитие легочной артериальной гипертензии (ЛАГ), иногда тяжелой. По данным недавно опубликованного исследования, в течение в среднем 4 лет умерли 60 из 132 пациентов с ССД, осложнившейся ЛАГ. Выживаемость от момента установления диагноза ЛАГ составила всего 4 (2,2-6,2) года [34]. Легочная гипертензия у пациентов с ССД может быть следствием следующих состояний: ЛАГ (в том числе как исход отложения коллагена в стенке сосудов), легочной веноокклюзионной болезни и/или легочного капиллярного гемангиоматоза, дисфункции левого желудочка, поражения легких с гипоксемией, хронической тромбоэмболической ЛГ [35,36].
Поражение почек встречается у 19% пациентов [29]. Частота развития острого склеродермического криза, проявляющегося быстрым ухудшением функции почек (острое почечное повреждение), составляет 10-15% при диффузной форме ССД и 1-2% при лимитированной форме [37,38]. В настоящее время поражение почек не является основной причиной гибели больных, уступив легочному фиброзу. Склеродермический почечный криз может быть заподозрен при впервые выявленном повышении АД >150/85 мм рт. ст., сохраняющемся в течение последующих 24 ч, а также снижении скорости клубочковой фильтрации на 10% или измеренной СКФ менее 90 мл/мин. Дополнительными признаками склеродермического почечного криза могут быть впервые возникшая гематурия и протеинурия, внезапный отек легких, олигурия или анурия, ретинопатия [39].
Диагностика
ССД следует подозревать у всех пациентов с феноменом Рейно. Важное диагностическое значение имеет поражение кожи (уплотнение кожи, “кисетный” рот, маскообразное лицо, склеродактилия, кальциноз, пигментация), хотя оно может и отсутствовать. При опросе следует также обращать внимание на симптомы поражения внутренних органов, такие как одышку и дисфагию. Для диагностики ССД на практике используют классификационные критерии, разработанные экспертами Американской коллегии ревматологии (ACR) и Европейской антиревматической лиги (EULAR) в 2013 г. (табл. 1) [40]. Необходимо учитывать, что критерии ACR-EULAR мало информативны на ранней и очень ранней стадии ССД, в то время как результаты исследования EUSTAR показали, что срок между развитием синдрома Рейно и других симптомов ССД составляет в среднем 4,8 года при лимитированной форме и 1,9 года при диффузной форме [41]. Полагают, что лечение, начатое в этот период (так называемое “window of opportunity”, или “окно возможностей”), может предотвратить развитие поражения внутренних органов и замедлить прогрессирование заболевания. В связи с этим были разработаны критерии ранней диагностики системной склеродермии (VEDOSS; табл. 2) [42]. На первом этапе диагностики предлагается выявлять ключевые признаки заболевания (так называемые “красные флаги”), такие как синдром Рейно и плотный отек пальцев кистей. На втором этапе проводят видеокапилляроскопию ногтевого ложа и определяют специфические антитела (например, антицентромерные или к топоизомеразе-1) [43]. При очень ранней ССД поражение внутренних органов отсутствует, в то время как при ранней ССД отмечают признаки субклинического их поражения, например, диастолическую дисфункцию левого желудочка по данным эхокардиографии (уменьшение отношения E/A), начальное снижение диффузионной способности легких ТАБЛИЦА 1. Классификационные критерии системной склеродермииACR-EULAR 2013 г
Не стоит забывать о существовании ССД без склеродермы, при которой поражение кожи (уплотнение и фиброз) отсутствует как на ранних, так и поздних стадиях заболевания. В этом случае диагноз устанавливают на основании наличия синдрома Рейно, дигитальных язв, специфических антител, изменений при видеокапилляроскопии, висцеральных поражений [45,46]. Также выделяют CREST-синдром – сочетание кальциноза кожи, синдрома Рейно, нарушения моторики пищевода, склеродактилии и телеангиоэктазий, а также антител к центромере. Для СREST-синдрома характерно достаточно благоприятное течение [47].
| I. Выявление “красных флагов” (феномен Рейно, плотный отек пальцев кистей/склеродактилия) |
| II.а) Проведение видеокапилляроскопии ногтевого ложа (ранние, активные, поздние изменения) |
| б) Серологические исследования: выявление специфических аутоантител (anti-Scl70, ACA, anti-RNA pol III и др.) |
| III. Установление диагноза очень ранней системной склеродермии при выявлении изменений, соответствующих пунктам I и II. |
| IV. Дальнейшее обследование пациентов, соответствующих критериям очень ранней системной склеродермии (компьютерная томография органов грудной клетки, эхокардиография, исследование функции внешнего дыхания, манометрия пищевода). |
| V. Установление диагноза ранней системной склеродермии при выявлении изменений, соответствующих пунктам I, II, IV. |
Важным лабораторным критерием диагностики ССД является наличие аутоантител, например, антител к топоизомеразе I (anti-Scl-70), антицентромерных антител (ACA), антител к рибонуклеопротеазе III (anti-RNA pol III), anti-Th/To, anti-U3RNP/Fibrillarin, anti-Pm/Scl, anti-Ku, антител к белкам сплайсосомы (anti-U1RNP, anti-Sm). В отечественном исследовании (n=300) было показано, что у большинства пациентов с ССД определялись антинуклеарный фактор (83,8%) и anti-Scl-70 (50,0%), реже встречались ACA (14,6%), anti-U1RNP (8,6%) и anti-RNA pol III (5,5%) [48]. Различные типы аутоантител могут ассоциироваться с определенными клиническими проявлениями ССД (табл. 3), поэтому их исследование имеет не только диагностическое, но и прогностическое значение.
Важное диагностическое значение имеют изменения при видеокапилляроскопии. Условно выделяют следующие стадии изменений, выявляемых при видеокапилляроскопии ногтевого ложа у больных с ССД: раннюю, активную и позднюю. При склеродермическом типе изменений на разных стадиях могут быть обнаружены гигантские капилляры, капиллярные кровоизлияния, уменьшение количества капилляров или аваскулярные участки, дезорганизация архитектуры капиллярного русла, “ветвистые” капилляры [49].
Лечение
Международные рекомендации по лечению системной склеродермии были разработаны рабочей группой EULAR/EUSTAR в 2016 году [85]. Они подразделены в зависимости от проявлений заболевания (феномен Рейно, язвы дистальных фаланг пальцев, легочная гипертензия, поражение кожи и легких, склеродермический почечный криз, поражение желудочно-кишечного тракта).
Феномен Рейно. Пациентам с феноменом Рейно следует избегать нахождения на холоде и бросить курить. Препаратами первой линии считают дигидропиридиновые антагонисты кальция, например, пролонгиро ванные формы нифедипина или амлодипин. Благоприятное влияние препаратов этой группы на частоту и тяжесть эпизодов ишемии подтверждается результатами мета-анализа клинических исследований [50]. При недостаточной эффективности антагонистов кальция возможно применение ингибиторов фосфоди эстеразы 5 типа (например, силденафила), эффективность которых также была показана при мета-анализе клинических исследований. Однако они несколько чаще вызывают нежелательные явления, в том числе вазомоторные реакции, миалгии, боль в груди, диспепсию и нарушения зрения [51]. При тяжелом феномене Рейно возможно внутривенное введение синтетического аналога простациклина илопроста (0,5-3 нг/кг/мин в течение 3-5 дней) или ингаляционное его применение в дозе 50-150 мкг два раза в сутки. В Российской Федерации для лечения синдрома Рейно чаще при меняют синтетический аналог простагландина Е1 альпростадил. В неконтролируемых клинических исследованиях альпростадил вызывал уменьшение или купирование боли, ускорял заживление язв и улучшал показатели микроциркуляции [24,52]. В 1985 году было проведено многоцентровое, двойное слепое, плацебоконтролируемое исследование, в которое было включено 55 пациентов с первичным феноменом Рейно и феноменом Рейно в рамках ССД. 72-часовое внутривенное введение альпростадила улучшало кровоток в микроциркуляторном русле по сравнению с плацебо [53].
При непереносимости вазодилататоров в качестве альтернативного препарата в рекомендациях указан флуоксетин 20 мг/сут (селективный ингибитор обратного захвата серотонина), хотя он изучался только в одном небольшом исследованием (n=27) пациентов), в котором по эффективности превосходил нифедипин у пациентов с тяжелым феноменом Рейно [54].
Обсуждается возможность применения топических аналогов нитроглицерина для лечения феномена Рейно. Так, в многоцентровом, двойном слепом, плацебоконтролируемом исследовании MQX-503 (аналог нитроглицерина, быстро абсорбирующийся с поверхности кожи) улучшал микроциркуляцию у пациентов с феноменом Рейно [55]. Длительное время считалось, что блокаторы эндотелиновых рецепторов (бозентан) эффективны только в профилактике новых дигитальных язв, но мало влияют на течение феномена Рейно. Однако недавно было показано, что бозентан может применяться для лечения феномена Рейно у пациентов с ССД, которым противопоказана терапия простаноидами [56,57].
Дигитальные язвы. Пациентам с дигитальными язвами следует избегать нахождения на холоде и бросить курить. Основными препаратами считают простаноиды (например, внутривенное введения илопроста) и ингибиторы фосфодиэстеразы 5 типа, эффективность которых подтверждена результатами мета-анализов клинических исследований [58]. Из ингибиторов фосфодиэстеразы 5 типа у пациентов с дигитальными язвами лучше всего изучен тадалафил, в то время как результаты применения силденафила оказались достаточно противоречивыми. По данным одного из последних исследований SEDUCE, при его применении частота возникновения язвенных дефектов была даже выше, чем в группе плацебо [59]. Тем не менее, авторы рекомендаций отмечают, что доза силденафила в указанном исследовании была ниже (60 мг/сут), чем в других исследованиях (100 мг/сут). При неэффективности ингибиторов фосфодиэстеразы может быть назначен бозентан (неселективный антагонист ЕТА и ЕТВ эндотелиновых рецепторов), эффективность которого была установлена в двух рандомизированных исследованиях (RAPIDS-1, RAPIDS-2). В этих исследованиях лечение бозентаном вызывало уменьшение количества новых язвенных дефектов, но не способствовало заживлению уже имевшихся язв [56,60]. Бозентан может оказывать гепатотоксическое действие, а также обладает тератогенностью. При этом он снижает эффективность пероральных контрацептивов, ингибируя систему цитохрома Р450. Таким образом, ввиду скорее профилактического действия препарата и серьезности нежелательных явлений, бозентан считается препаратом третьей линии [61]. В острую фазу или при подозрении на тромботические осложнения к терапии могут быть присоединены антиагреганты (аспирин, клопидогрел) и антикоагулянты (эноксапарин, варфарин) [58,62,63]. При наличии некротизированной ткани в области ишемического дефекта необходима первичная хирургическая обработка раны, назначение антибактериальной терапии при инфицировании язвы, применение специальных повязок для улучшения заживления язвы 66. Для купирования болевого синдрома применяют нестероидные противовоспалительные препараты, опиоиды, лидокаин [62].
Легочная артериальная гипертензия. Применение антагонистов эндотелиновых рецепторов, таких как бозентан, амбризентан, мацитентан, приводит к повышению толерантности к физическим нагрузкам и замедляет прогрессирование легочной гипертензии [6769]. Зависимость эффекта от дозы была отмечена только при лечении амбризентаном (доза 10 мг по эффективности превосходила дозу 5 мг). К такому же эффекту приводило применение ингибиторов фосфодиэстеразы 5 типа, в том числе силденафила (от 60 до 240 мг/сут) и тадалафила (40 мг/сут), а также риоцигуата – стимулятора растворимой гуанилатциклазы [67,69,70]. При этом эффективность риоцигуата (улучшение пробы с 6-минутной ходьбой) была доказана у пациентов как с ЛАГ, так и с хронической тромбоэмболической легочной гипертензией в исследованиях PATENT и CHEST [71]. Более высокая эффективность комбинированной терапии бозентаном и силденафилом у пациентов с ЛАГ (в том числе идиопатической, наследственной и в рамках диффузных заболеваний соединительной ткани) не была подтверждена в исследовании COMPASS [72]. При тяжелой ЛАГ возможно внутривенное применение эпопростенола (стартовая доза 2 нг/кг/мин), которое в двух исследованиях приводило к улучшению толерантности к физическим нагрузкам и показателей гемодинамики [73,74]. Недостатком препарата является короткий период полувыведения, в связи чем его приходится вводить с помощью центрального венозного катетера, а также синдром отмены, характеризующийся резким повышением давления в легочной артерии при прекращении лечения. Альтернативой может служить ингаляционное применение илопроста, хотя следует учитывать, что его эффективность в лечении ЛАГ у пациентов с ССД недостаточно изучена [67,69]. Ранее пациентам с ЛАГ назначали терапию варфарином, однако в регистре COMPERA не была подтверждена эффективность антикоагулянтов у пациентов с ССД [75,76].
Поражение кожи. Ранние кожные изменения при ССД могут поддаваться лечению метотрексатом. В двух рандомизированных клинических исследованиях препарат изучался в дозах 15 мг/нед в течение 2 лет и 10 мг/нед в течение года. Эти дозы ниже доз препарата, которые применяются при других ревматических заболеваниях, в частности ревматоидном артрите [40,77]. Применение циклофосфамида у пациентов с висцеральными проявлениями ССД в рандомизированных клинических исследованиях также приводило к улучшению состояния кожи [78]. Эффективность микофенолата мофетила и азатиоприна изучена недостаточно.
Интерстициальная болезнь легких. В рандомизированном клиническом исследовании (Scleroderma Lung Study) лечение циклофосфамидом в дозе 1-2 мг/кг/сут внутрь вызывало уменьшение одышки и изменений на компьютерных томограммах, улучшение качества жизни и показателей вентиляционной функции, причем наиболее выраженный эффект был отмечен у пациентов с тяжелым поражением легких [78]. В другом многоцентровом, проспективном, рандомизированном, двойном слепом, плацебо-контролируемом исследовании циклофосфамид применяли внутривенно в дозе 600 мг/м2/мес в течение 6 месяцев, а затем заменяли на азатиоприн (2,5 мг/кг/сут) в течение 6 месяцев. В этом исследовании был выявлен прирост форсированной жизненной емкости (ФЖЕЛ) легких в основной группе на 4,2% по сравнению с контролем [79]. Был сделан вывод, что циклофосфамид замедляет прогресси ро вание заболевания, а его применение оправдано у пациентов с прогрессирующим интерстициальным поражением легких. Режим дозирования и длительность терапии следует подбирать индивидуально, учитывая эффективность и токсичность препарата. Следует отметить, что при анализе отдаленных результатов исследования (через 24 месяца) было выявлено ухудшение показателей функции внешнего дыхания и рентгенологической картины, которые фактически возвращались к исходным значениям [80]. В рандомизированном двойном слепом исследовании была сопоставлена эффективность микофенолата мофетила (3000 мг/сут в течение 24 мес) и циклофосфамида внутрь (2 мг/кг/сут в течение 12 мес с дальнейшим приемом плацебо в течение 12 мес) у пациентов с ССД. Улучшение показателей функции внешнего дыхания было сопоставимым в двух группах, однако переносимость микофенолата мофетила была лучше, чем циклофосфамида [81].
В исследовании случай-контроль лечение ритуксимабом пациентов с ССД и интерстициальным поражением легких предотвращало снижение ФЖЕЛ по сравнению с контролем (p=0,02) [82]. Л.П. Ананьева и соавт. применяли ритуксимаб у 27 пациентов с ССД и поражением легких. У 82% пациентов был достигнут хороший эффект, а у 15% – удовлетворительный. Через 1 год после первого введения ритуксимаба было выявлено достоверное увеличение среднего значения ФЖЕЛ. Эффективность препарата у пациентов с длительностью болезни менее 5 лет была выше, чем у больных с более длительным анамнезом ССД: увеличение ФЖЕЛ на 11,4±12,2% и 3,7±5,7%, соответственно [83]. Мы применяли ритуксимаб у 8 пациентов с ССД и интерстициальным поражением легких. Через 6 мес ФЖЕЛ и диффузионная способность легких увеличились на 6,9±6,9% и 4,7±4,7% соответственно, а через 12 месяцев – на 8,9±6,9% и 6,7±4,6%.
В рандомизированном, двойном-слепом, плацебоконтролируемом исследовании лечение тоцилизумабом, блокирующим рецепторы интерлейкина-6, у 87 пациентов с ССД и интерстициальным поражением легких задерживало прогрессирование фиброза через 24 и 48 недель [84].
Склеродермический почечный криз. Основа лечения – ингибиторы АПФ, в частности каптоприл, который назначают в дозе 6,25-12,5 мг три раза в сутки, а затем постепенно увеличивают дозу до максимальной (50 мг три раза в сутки) [85]. Каптоприл не отменяют, даже если функция почек продолжает ухудшаться. После стабилизации АД можно перейти на прием ингибитора АПФ длительного действия. Постоянный прием ингибитора АПФ увеличил выживаемость пациентов со склеродермическим почечным кризом с 10% в течение года до 60% в течение 5 лет [86,87]. Если на фоне приема каптоприла в максимальной дозе не удается добиться нормализации АД в течение 72 ч, добавляют блокаторы кальциевых каналов, нитраты (особенно при появлении застойных явлений в легких) или другие вазодилатирующие средства. При сохранении олигурии может потребоваться лечение гемодиализом. Медлен ное (в течение 2 лет) восстановление или улучшение функции почек после склеродермического почечного криза происходит у 30% пациентов [88]. Если через 2 года сохраняется потребность в гемодиализе, возможна трансплантация почки [89].
Интересно отметить, что независимым фактором риска почечного склеродермического криза считают применение глюкокортикостероидов в дозе более 15 мг/сут, что недавно было показано в двух крупных исследованиях [90,91]. Возможно также развитие так называемого “нормотензивного” почечного криза, при котором АД не превышает 140/90 мм рт. ст. Выживаемость пациентов с нормотензивным кризом значительно ниже таковой пациентов с гипертензивным кризом – 13% и 35%, соответственно, ввиду поздней диагностики [92]. Рекомендаций по лечению данного состояния нет, в связи с чем терапия аналогична лечению гипертензивного почечного криза.
Поражение желудочно-кишечного тракта. При наличии гастроэзофагеального рефлюкса рекомендуется применение ингибиторов протонной помпы [93]. При необходимости могут быть использованы прокинетики [94]. Лечение антибактериальными препаратами для профилактики избыточного бактериального роста в тонкой кишке представляется спорным, учитывая отсутствие соответствующих рандомизированных клинических исследований [95].
Ранняя ССД. Количество исследований, в которых изучались подходы к лечению пациентов с ранней ССД, ограничено. В достаточно крупном проспективном обсервационном исследовании ESOS (European Scleroderma Observational Study) у 326 пациентов c диффузной формой ССД длительностью не более 3 лет изучалась эффективность различных режимов иммуносупрессивной терапии, в том числе метотрексатом (n=65), микофенолата мофетилом (n=118) и циклофосфамидом (n=87). Пятьдесят шесть пациентов не получали иммуносупрессивную терапию. 276 (84,7%) пациентов завершили 12-месячное наблюдение и 234 (71,7%) – 24-месячное. Во всех группах пациентов, получавших иммуносупрессивные препараты, отмечалось значительное снижение кожного счета по Rodnan. Через 24 месяца выживаемость была ниже в контрольной группе пациентов, хотя разница между группами не достигла статистической значимости [96].
Применение глюкокортикостероидов. Применение глюкокортикостероидов для лечения ССД по возможности следует ограничивать в связи с риском развития отдаленных осложнений, однако при прогрессирующем диффузном поражении кожи и других клинических признаках воспалительной активности (серозит, миозит, прогрессирующее интерстициальное поражение легких, рефрактерный синовит и/или теносиновит) целесообразно назначение глюкокортикостероидов в дозах до 15 мг/сут, так как прием этих препаратов в более высоких дозах увеличивает риск развития склеродермического почечного криза.
Заключение
ССД остается одним из самых неблагоприятных диффузных заболеваний соединительной ткани ввиду частого тяжелого поражения жизненно важных органов и ограниченных возможностей терапии. Многие вопросы лечения ССД остаются нерешенными, а прогнозирование эффективности терапии представляется затруднительным в связи с малым количеством исследований. Концепция ранней и очень ранней ССД, а также “окна возможностей” представляет интерес, однако опыт назначения иммуносупрессивного лечения в столь ранние сроки весьма ограничен. Перспективно дальнейшее изучение эффективности ритуксимаба, тоцилизумаба и, возможно, других ГИБП, однако до сих пор остается неясным, имеют ли препараты данной группы реальное преимущество перед стандартными препаратами.
