Что означает солидный в медицине
Солидная базалиома
Базальноклеточный рак (в том числе и солидная базалиома) является одной из самых распространенных онкоболезней в мире. По статистическим данным ежегодно регистрируется около 2,5 млн. новых случаев заболеваний. Всего 2 десятилетия назад медицинское сообщество считало базалиому «прыщиком в онкологии». Лечить её направляли к хирургу или дерматологу. Несерьезное отношение объяснялась медленным развитием болезни и практически отсутствием метастаз (0,3% клинических картин).
Практика показала неверность такого подхода. Локальная базалиома на ранних стадиях действительно хорошо поддается лечению. Но опухоль может прорастать в костные структуры, сосуды, хрящи, нервы. Сейчас медицина придерживается мнения, что лечить базалиому должны только дерматоонкологи – врачи, специализирующиеся на новообразованиях кожи и мягких тканей.
Что такое солидная базалиома
Солидная форма базалиомы наблюдается наиболее часто и составляет около 80% от общего числа базально-клеточных эпителиом. Её отличительной особенностью являются разрастания мелких тёмных клеток в дерме, представляющих сплошные тяжи и комплексы с фестончатыми очертаниями, зачастую сливающиеся в массивные образования. Наиболее часто она локализуется в верхней зоне лица и шеи.
Солидная базалиома кожи ( её также называют нодулярной или крупноузелковой) растет не в глубину ткани, а наружу. Внешне она представляет собой одиночный узел в форме полусферы, достигающий в диаметре 3 см. с часто кровоточащей поверхностью. Кожный покров над образованием имеет светло-розовый или желтоватый оттенок. Незначительная инфильтрация в глубину является положительным моментом клинической картины. Благодаря этому хирургической вмешательство эффективно даже при размерах опухоли, достигающих 2 см.
Солидная базалиома с изъявлением при отсутствии терапии переходит с узелковую или узелково-язвенную форму. Ткань в центре новообразования разрушается, а сформировавшаяся в результате язва имеет дно, покрытое гнойными некротическими корками. Чаще всего эта форма локализируется в коже век, внутренних углах глаз и носогубых складках. Величина язвы может достигать значительных размеров и глубоко прорастать в окружающие ткани, уже создавая опасность для жизни пациента.
Чем отличается доброкачественная опухоль от злокачественной
В медицине понятие доброкачественности означает лёгкое течение болезни, хорошие результаты лечения и неопасность для жизни. Под злокачественным процессом подразумевают разрушительное течение, сложность терапии, высокий риск смертности.
Для опухолей такое разделение условно. Тем не менее пациентам и врачам крайне важно определить вид опухоли. От этого зависят тактика лечения и прогноз.
Характеристика доброкачественных и злокачественных опухолей
Существуют чёткие критерии:
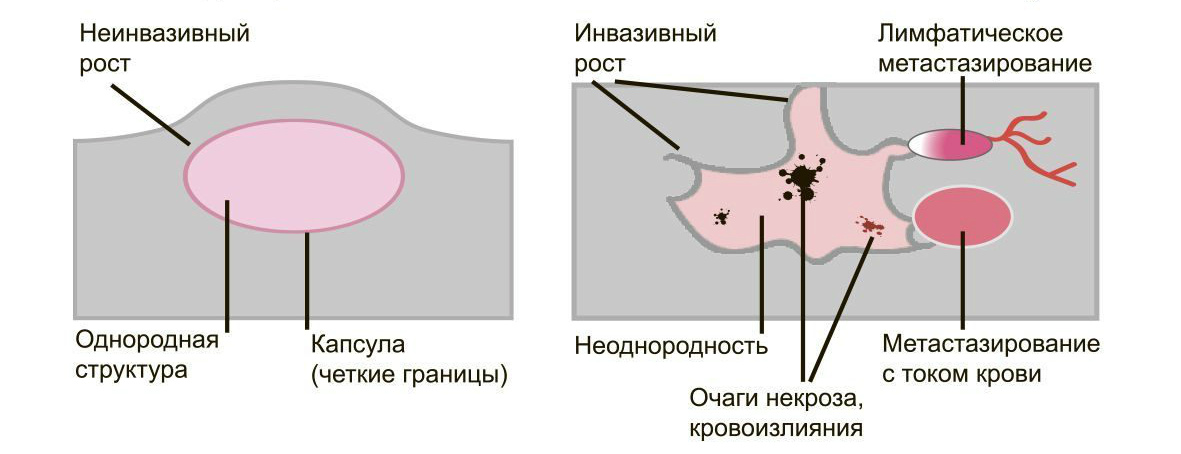
Доброкачественные опухоли чётко отграничены от здоровых тканей, часто имеют капсулу. Рак прорастает окружающие ткани, внедряется в сосуды, его контуры более аморфны.
Большинство доброкачественных опухолей могут расти годами, не проявляя симптомов. Карциномы растут быстро, нарушая функции органов и отравляя организм. Рост сопровождается утомляемостью, слабостью, потерей веса, болью.
Доброкачественные образования “сидят” на одном месте, постепенно растут и раздвигают здоровые ткани, подвижны при прощупывании. Раковые клетки слабо скреплены друг с другом, легко отделяются и разносятся лимфой и кровью по организму. Они оседают в лимфоузлах, костях, внутренних органах, образуя новые опухолевые очаги — метастазы. При пальпации узел спаян с тканями и не сдвигается.
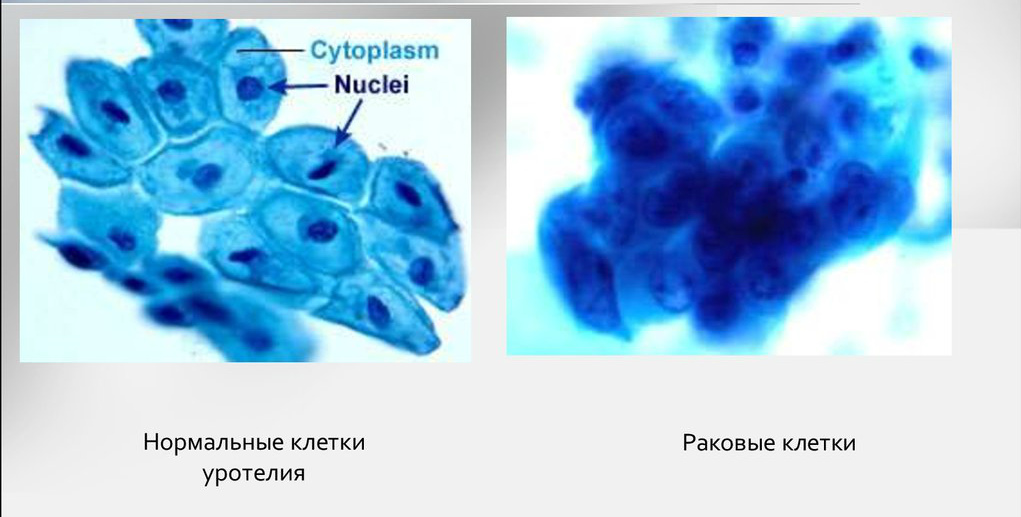
Много информации даёт биопсия. Исследование показывает, что доброкачественные клетки похожи на здоровые, их структура более чёткая. Структура злокачественных клеток сильно изменена из-за выраженных мутаций. Чем меньше клетки напоминают ткань, из которой выросли, тем хуже прогноз для лечения и жизни.
Доброкачественную опухоль, такую как аденома простаты, можно удалить и добиться полного излечения. Если возникнет рецидив, он будет на том же месте, где нашли первичный очаг. Злокачественные образования трудно удалить полностью. Даже одна оставшаяся клетка даст новую опухоль либо на старом месте, либо там, куда она попала по сосудам. Выживаемость больных существенно ниже.
Общие свойства доброкачественных и злокачественных опухолей
Есть моменты, объединяющие оба вида новообразований:
Тяжесть симптомов зависит не только от степени сдавления тканей опухолью, но и от неспособности новообразования выполнять функцию здоровых клеток.
Виды опухолей
Различия не всегда очевидны. Нужна тщательная диагностика для поиска атипичных клеток.
Может ли доброкачественная опухоль стать злокачественной
Любая опухоль способна к малигнизации. Миомы, липомы, фибромы редко переходят в рак. Кисты — крайне редко. Невусы, аденомы, полипы в желудке или кишечнике — очень часто. Многое зависит от условий, в которых находится опухоль, питания, экологии, уровня стресса, гормональных сбоев, наличия предраковых болезней.
В Клинике урологии имени Р. М. Фронштейна доступна современная диагностика опухолей, разработаны эффективные методики лечения. Обращайтесь на консультацию и наши специалисты вам помогут.
Стадии рака: классификация онкологических заболеваний
Стадия онкологического заболевания дает информацию о том, насколько велика опухоль и распространилась ли она по организму. Это помогает врачам определять прогноз пациента и план лечения.
С помощью врача-онколога, резидента Высшей школы онкологии Сергея Югая разбираемся, как врачи устанавливают стадии рака и что каждая из них означает.
На что влияет стадия онкологического заболевания?
Стадирование нужно, чтобы спрогнозировать, какие у пациента шансы на выздоровление, а также чтобы определить, какой метод лечения будет наиболее эффективен в конкретном случае, — поясняет Сергей Югай.
Все начинается с медицинского осмотра и обследований — УЗИ, КТ, МРТ, ПЭТ-КТ и других методов в зависимости от вида рака. Затем врач берет кусочек опухоли — биопсию или удаляет опухоль целиком во время операции, а после отправляет материал на гистологический анализ, чтобы поставить диагноз.
Стадии рака по TNM-классификации
Стадии онкологического процесса описывают разными способами — это зависит от вида опухоли. Один из самых распространенных способов — стадирование с помощью TNM-классификации.
Т характеризует первичную опухоль, ее размеры и вовлечение окружающих структур в опухолевый рост, например, прорастание в стенку кишки или желудка. N говорит о наличии в лимфоузлах метастазов и количестве пораженных лимфоузлов, а М — о наличии отдаленных метастазов (во внутренних органах, костях, ЦНС или лимфоузлах, которые расположены далеко от первичной опухоли), — объясняет Сергей Югай.
Индекс Т принимает значения от 0 до 4. 0 означает, что первичная опухоль не обнаружена, 1 — опухоль маленькая, а 4 — опухоль проросла в прилегающие ткани. Таким образом, чем больше цифра рядом с Т, тем ситуация сложнее. При некоторых видах рака N принимает значение 0 или 1, при других — 0, 1 или 2, а иногда — 0, 1, 2 и 3. 0 означает, что опухоль не проникла в ближайшие лимфоузлы, а 3 — что поражено множество лимфоузлов. M0 показывает, что метастазов нет, а 1 — что метастазы есть.
Онкологи выставляют стадию по TNM клинически — до операции или когда операция не планируется и патоморфологически — при изучении удаленной во время операции опухоли, — объясняет Сергей.
Клиническая стадия обозначается буквой «c», например, cT2. Патоморфологическая — буквой «p», например, pN1.
От правильной стадии зависит тактика лечения. Например, пациент — мужчина с раком желудка и стадией cT1N0M0. Это значит, что опухоль прорастает в слизистую и подслизистый слой стенки желудка. В этом случае пациенту показана операция. Если же стадия выше (cT2N1M0, например), то есть опухоль пациента прорастает в мышечный слой, и есть метастазы в лимфоузлах, то может понадобиться химиотерапия перед операцией, которая позволит улучшить результаты лечения, — добавляет Сергей.
Стадию рака могут обозначать с помощью цифр — 0, I, II, III, IV. Что это значит?
Клинические стадии (0, I, II, III, IV) тесно связаны с системой TNM. Как правило, одна клиническая стадия включает в себя несколько вариантов стадирования по TNM. Эти варианты характеризуются схожими прогнозом и подходом к лечению. Например, стадии T1N3M0, T2N3M0, T3N2M0 рака легкого объединяются в IIIВ стадию, так как при любой из этих ситуаций пациент будет иметь примерно одинаковый прогноз и тактику лечения. В этом конкретном примере необходима химиолучевая терапия, а не операция, — комментирует Сергей Югай.
Меняется ли стадия после лечения, при прогрессировании заболевания?
Нет, стадия выставляется один раз. Но есть нюансы:
Например, мы хотим посмотреть, как опухоль ответила на лечение, чтобы понять, можно ли делать операцию. После лечения опухоль уменьшилась, и мы добавляем к стадии новые данные. При прогрессировании опухолевого процесса первоначальная стадия также остается прежней, но, к сожалению, прогноз будет менее благоприятный. Например, у человека II стадия рака желудка. Он прооперирован, и прогноз у него хороший. Через 2 года врачи обнаруживают у пациента метастазы в легких. Стадия остается II, но рак у пациента уже метастатический, что очень усложняет положение, — говорит Сергей.
Бывает, что люди сравнивают свою ситуацию с историями других пациентов. Если речь идет о разных онкологических заболеваниях, то такие сравнения некорректны — это заболевания с разными прогнозами и схемами лечения:
Например, с нейроэндокринным раком поджелудочной железы люди могут жить десятилетиями, а при метастатической стадии рака поджелудочной железы — полгода или год, — объясняет врач-онколог.
Что может повлиять на прогноз людей с одинаковой стадией и одним видом рака?
Сергей Югай выделяет три фактора:
Злокачественное новообразование: причины появления, виды и стадии развития
Существует более двухсот разновидностей онкологических заболеваний, которые могут развиваться в любой области человеческого организма. Болезнь провоцируется неконтролируемым появлением атипичных мутировавших клеток, что со временем вызывает нарушение работы отдельных органов и систем организма, а также ухудшает общее самочувствие человека.
Проявление симптомов зависит от того, где расположено злокачественное новообразование и какова стадия его развития. Основными симптомами становятся: общая слабость, ухудшение аппетита, резкая потеря веса, субфебрильная температура, чрезмерная потливость, озноб.
Лечение и шансы на полное выздоровление зависят от стадии злокачественных новообразований, их вида и реакции на различные препараты. Чтобы предотвратить появление онкологии или быстро ее обнаружить, важно знать причины болезни и первые симптомы. Если есть подозрения на злокачественное новообразование, рекомендуется обратиться за консультацией опытного врача-онколога. Наилучшую помощь оказывают в иностранных клиниках.
В Турции пациентам обеспечивается максимально эффективное лечение, быструю и точную диагностику, демократичные цены на услуги.
Причины злокачественных новообразований
Ученые определили ряд причин злокачественных новообразований, способных спровоцировать развитие рака. Для удобства их принято разделять на две большие группы: эндогенные и экзогенные.
Рассмотрим подробнее каждую из них.
Эндогенные причины злокачественных новообразований:
Экзогенные причины злокачественных новообразований:
Виды злокачественных новообразований
Злокачественное образование по строению в первую очередь зависит от тканей, в которых оно сформировалось. По этому признаку различают следующие виды злокачественных новообразований:
По принципу деления злокачественных клеток выделяют гистологические, клинические и морфологические виды опухолей.
По сложности строения бывают простые (образование из одного типа ткани) или сложные виды злокачественных новообразований. Также рак различают по органу или системе, в которых он сформировался: костей, кишечника, яичников, кожи, желудка, молочных желез, предстательной железы, шейки матки, легких и т.п.
Виды злокачественных новообразований по строению клеток, на основе которых они развиваются:
Стадии злокачественных новообразований
По степени агрессивности болезни и ее распространению по организму, различают 4 стадии злокачественных новообразований.
Рассмотрим признаки каждой из них:
Стадии злокачественных новообразований определяются после тщательного обследования и консультации врача-онколога.
Современные классификации солидных опухолей
 Что такое солидные опухоли и в чем их отличие от другой группы — опухолевых заболеваний кроветворной и лимфоидной ткани — лейкозов
Что такое солидные опухоли и в чем их отличие от другой группы — опухолевых заболеваний кроветворной и лимфоидной ткани — лейкозов
Солидные опухоли – собирательное обозначение опухолей, которые имеют определенную локализацию – место расположения, и этим отличаются от другой группы – опухолевых заболеваний кроветворной и лимфоидной ткани – лейкозов.
П.А. Налескина, вед. науч. сотр. лаборатории онкогенетики Института экспериментальной патологии, онкологии и радиобиологии им. Р.Е. Кавецкого НАН Украины (ИЭПОР), д-р мед. наук.
Успех лечения онкологических больных, особенно со злокачественными новообразованиями, зависит прежде всего от своевременной и правильной постановки диагноза. Это предполагает определение не только нозологической формы и гистологического типа опухоли, но и степени ее распространения в организме. Решающую роль как на первом, так и последующих этапах лечебно-диагностического процесса призвана сыграть классификация опухолей, выступающая в каждом конкретном случае в качестве ключа к раскрытию сущности опухолевого процесса. Классификация опухолей – это своеобразный язык общения врачей различных специальностей, с помощью которого они приходят к взаимопониманию.
Необходимость классифицировать онкологические заболевания диктуется большим многообразием различных форм опухолей, различающихся между собой гистогенезом, цитологическими и гистологическими характеристиками, особенностями возникновения, локализации, метастазирования, клинического течения опухолевого процесса, что является определяющим в прогнозе болезни, а также при выборе лечебных мероприятий, тактики их проведения и последующего динамического наблюдения за больным.
Несмотря на разные подходы, используемые при делении опухолей на группы, основными принципами их классификации остаются морфологический и клинический. На протяжении нескольких десятилетий в ряде стран мира создавались и претерпевали изменения различные классификации, одни из которых носили морфологический, цитологический, другие – клинический или смешанный клинико-морфологический характер. Это свидетельствует о трудностях при систематизации опухолей человека, которые возникают в связи со спорными и не до конца решенными проблемами первоочередной важности. Одной из них является проблема гистогенеза опухолей, тем более что нет ясности относительно происхождения ряда нормальных клеток, тканевых структур, целых органов, которые могут быть источниками опухолей. Например, неясно происхождение структур, способных вырабатывать биологически активные вещества, во многом не решен вопрос с так называемыми стволовыми клетками, обеспечивающими регенерацию органов, и т. д.
В настоящее время в онкологии используются различные классификации для разграничения возникающих у человека опухолей. Одни из них охватывают как доброкачественные, так и злокачественные новообразования, другие касаются только злокачественных опухолей.
Все большее признание в мире приобретают международные классификации опухолей. Это объясняется стремлением врачей-онкологов к единству взглядов на характер и биологическую сущность опухолевого процесса и ко взаимопониманию в вопросах как диагностики, прогноза заболевания, так и лечения больных с использованием современных схем и методов, соответствующих международным стандартам. Для суждения о спектре и природе существующих форм новообразований, их гистогенезе, морфологическом строении, локализации, особенностях структуры в отдельных органах (органоспецифичности), а также доброкачественности или злокачественности используется Международная классификация, согласно которой выделены 7 основных групп опухолей, что в целом составляет около 300 нозологических единиц:
Следует отметить, что данная классификация имеет лишь ориентировочную, в основном морфологическую направленность, и поэтому не удовлетворяет требованиям всех специалистов-онкологов, в частности клиницистов.
Специальными комиссиями Всемирной организации здравоохранения (ВОЗ) была создана Международная гистологическая классификация опухолей. Серия публикаций, состоящая более чем из 20 самостоятельных книг, изданных на протяжении 80-х годов XX столетия, представляет собой результат значительных международных усилий по созданию единых критериев для гистологического определения, номенклатуры и классификации доброкачественных и злокачественных новообразований. Каждая книга охватывает основную локализацию опухоли или систему органов. Несмотря на то, что классификация является базовой для верификации опухолей прежде всего патоморфологами, при ее создании предусматривалось, что изложенные данные будут служить исходными для клиницистов в диагностике, лечении и прогнозировании опухолевого процесса. Это нашло отражение в предисловии к изданию: “Согласованная Международная классификация опухолей, приемлемая в равной мере для врачей, хирургов, рентгенологов, патоморфологов и статистиков, даст возможность онкологам во всех частях мира сравнивать свои результаты и облегчать сотрудничество между ними”.
Тем не менее понятная и удобная для морфологов “Гистологическая классификация опухолей” оказалась недостаточно информативной и поэтому малоприемлемой для применения в клинической практике врачами-онкологами.
В рамках указанной разработки ВОЗ была также издана “Цитологическая классификация опухолей”.
По наблюдениям клиницистов важными факторами прогноза заболевания для большинства солидных злокачественных опухолей являются их размер, степень прорастания в окружающие органы и ткани и распространение в организме в виде регионарных и отдаленных метастазов. Это послужило основанием для градации опухолей в соответствии со стадией их развития. Такое деление базируется на том, что при локальных опухолях процент выживаемости больных выше, чем при поражениях, которые распространяются за пределы органа. Выделяемые стадии часто расцениваются как “ранние” или “поздние” по отношению к последовательности развития опухолевого процесса во времени. Полагают, что стадия процесса в момент установления диагноза может отражать не только распространенность и темп роста опухоли, но также ее тип и взаимоотношение с ней организма.
В Украине, как и в других странах бывшего СССР, принята следующая классификация злокачественных новообразований по стадиям:
Несмотря на простоту и удобство использования, приведенная классификация имеет определенные недостатки: с ее помощью трудно оценить результаты лечения, что усложняет разработку оптимальных схем лечения; она недостаточно отражает прогностические данные (степень местного распространения опухоли и ее дифференцировки, характер поражения лимфатических узлов), что в свою очередь затрудняет анализ отдаленных результатов. Таким образом, классификация по стадиям является недостаточно информативной. Тем не менее она до настоящего времени применяется в клинической практике.
За рубежом используются иные классификации опухолей по стадиям. Нередко они предусматривают выделение опухолей определенных локализаций (например, опухолей женской репродуктивной системы, согласно классификациям AJCC, FIGO). Многие зарубежные хирурги широко применяют классификацию Дюкса (Dukes), предложенную для стадирования рака толстой кишки, в то время как онкологи в нашей стране с ней мало знакомы. Согласно градации Дюкса, в развитии колоректального рака отмечаются следующие стадии:
А – опухоль ограничена стенкой кишки, не прорастает в окружающие ткани, в регионарных лимфатических узлах нет метастазов;
В – опухоль прорастает в окружающие ткани, но отсутствуют метастазы в регионарных лимфатических узлах;
С1 – опухоль прорастает или не прорастает в окружающие ткани, но в околокишечных лимфатических узлах имеются метастазы;
С2 – опухоль пенетрирует все слои кишечной стенки; лимфатические узлы, расположенные в области перевязанных питающих сосудов, поражены метастазами;
D – имеются отдаленные метастазы.
Показатели 5-летней выживаемости четко коррелируют со стадией заболевания.
Несовершенство существующих классификаций, отсутствие должной систематизации качественных и количественных характеристик злокачественного роста влекут за собой разночтение клинических данных, связанное с отсутствием унифицированных критериев.
Для того, чтобы классификация была доступной для понимания всеми специалистами, участвующими в лечебно-диагностическом процессе, в ней должны быть использованы объективная информативная база клинико-морфологических данных об анатомическом распространении поражения и общепринятые, лаконичные, информативные терминология и номенклатура. Этим требованиям отвечает классификация злокачественных опухолей TNM, в появлении которой большая роль принадлежит Международному противораковому союзу. Она основывается на детальном клиническом и, когда это возможно, гистологическом определении анатомического распространения злокачественных опухолей. То, что клиническая классификация впоследствии может быть дополнена сведениями, полученными при патогистологическом исследовании, и/или данными хирургического вмешательства, является наиболее важной ее особенностью, поскольку именно это служит основой прогнозирования болезни.
Система TNM базируется на трех компонентах:
На основании полученных данных в соответствии с системой TNM и pTNM злокачественные опухоли группируют по стадиям. Формирование таких групп ориентировано на прогноз заболевания, который главным образом зависит от распространенности новообразования к моменту установления диагноза.
Хорошим подспорьем в определении прогноза заболевания является накопленный за последние годы спектр данных по молекулярной биологии, иммуногистохимии, цитогенетике, которые широко используются патоморфологами и постепенно приобретают практическую значимость. Поэтому для грамотной интерпретации таких данных большое значение имеет тесное сотрудничество между клиницистами и патоморфологами.
При пользовании классификацией TNM необходимо учитывать следующие правила.
1. Во всех случаях требуется гистологическое подтверждение диагноза; если его нет, случаи описываются отдельно.
2. Для каждой локализации используют две классификации: а) клиническую, основанную на данных клинического, рентгенологического, эндоскопического и других методов исследования, которое проводилось до лечения; б) патогистологическую (pTNM), постхирургическую, базирующуюся на данных хирургического вмешательства, а также гистологического исследования удаленной опухоли.
3. До лечения необходимо установить анатомическое распространение опухолевого процесса согласно всем трем компонентам системы TNM.
4. Нужно помнить, что клиническая классификация особенно важна для выбора и оценки методов лечения, тогда как данные патогистологического исследования позволяют получить наиболее точные сведения для прогноза и анализа отдаленных результатов лечения.
5. Если есть сомнения относительно того, правильно ли определены компоненты категории TNM, следует выбирать низшую категорию – в сторону меньшего распространения опухолевого процесса.
Большим прогрессом является дальнейшее внедрение в классификацию TNM современных маркеров опухолевого роста. Так, если в TNM-5 при стадировании рака яичника стали учитывать такие опухолевые маркеры, как альфафетопротеин, хорионический гонадотропин и лактатдегидрогеназа, то в TNM-6 при классификации рака молочной железы предусматривается учитывать показатель, именуемый “отдельные клетки опухоли”. Это образования, не превышающие 0,2 мм, меньших размеров, чем микрометастазы, которые трудно определить традиционными методами гистологического исследования. Для их идентификации необходимо иммуногистохимическое или молекулярно-биологическое исследование.
В 6-м издании в отличие от 5-го учитываются так называемые сторожевые лимфатические узлы – первые на пути оттока лимфы от опухоли. Результаты их исследования имеют важное значение при установлении категории N у больных раком молочной железы и меланомой кожи.
Относительно опухоли молочной железы кроме перечисленных выше нововведений внесены также следующие изменения:
В новый вариант классификации внесены существенные изменения, касающиеся меланомы кожи:
Наряду с рассмотренными выше клинико-анатомическими классификациями, которые нужно обязательно использовать для правильного, единообразного формулирования диагноза, определения стадии опухолевого процесса, в Украине применяется клинико-статистическая классификация, предусматривающая распределение больных со злокачественными новообразованиями по клиническим группам. По мере развития опухолевого процесса и в зависимости от результатов лечения клиническая группа для конкретного больного изменяется. Выделяют следующие клинические группы:
1а – больные, у которых подозревают рак; диагноз подлежит верификации;
1б – больные с различными предраковыми состояниями, нуждающиеся в наблюдении и соответствующем лечении;
II – больные с установленным диагнозом “рак”, нуждающиеся в применении специальных методов лечения; среди них выделяют группу лиц, подлежащих радикальному лечению (Па);
III – практически здоровые лица, которые прошли радикальное лечение и не имеют признаков, свидетельствующих о наличии у них опухоли;
IV – больные с первично-запущенным процессом и те, для которых лечение оказалось неэффективным.
В процессе повседневной работы при проведении клинических исследований у врачей-онкологов нередко возникает ряд вопросов, на которые требуются конкретные ответы; появляется также необходимость сопоставить свои данные или принять определенные решения в соответствии с объективными результатами наблюдений, накопленных и обобщенных опытными, авторитетными специалистами. Такая возможность существует – благодаря коллективу ведущих специалистов Европейского общества медикаментозной онкологии (ESMO), которые разработали принципы отбора клинических доказательств целесообразности предлагаемых ими стандартов диагностики и эффективного лечения больных с основными типами злокачественных опухолей. Главным стержнем этой ценной разработки является стадирование опухолей с использованием современных международных классификаций рака.
Предложенные рекомендации изданы под названием “Минимальные стандарты” и переведены на украинский язык официальным представителем Украины в ESMO Ярославом Шпариком.
По каждой из вошедших в издание нозологических форм рака рекомендованы наиболее целесообразные подходы к постановке правильного диагноза и проведению стадирования, а также к оценке факторов риска возникновения рака. Предложен стандартизированный план лечения больных и последующего наблюдения за ними.
Онкологи в большей мере, чем специалисты других областей медицины, преуспели не только в унификации базы данных клинико-морфологических исследований, но и в создании унифицированной статистической информации об онкологических болезнях. Единый подход к оценке и документации сведений о степени распространения опухолей необходим как для формирования диагноза, планирования лечения, анализа его результатов, прогноза заболевания, так и для обмена информацией между медицинскими учреждениями, стимулирования дальнейших исследований.
Рабочая группа, утвержденная Международным агентством по изучению рака, при активном содействии Национального института рака США проделала большую работу по формированию и упорядочению Международной классификации болезней (МКБ) класса II (новообразования) и созданию Международной классификации онкологических болезней – МКБ-0 (первое издание опубликовано в 1976 г., второе, на английском языке, – в 1990 г.).
МКБ-0 содержит специальные инструкции по ее использованию не только патоморфологами, специалистами других профилей, но и работниками канцер-регистров.
В целом МКБ-0 базируется на двух важных аспектах медицинской информации об онкологическом больном – о первичной локализации опухоли и сформулированном патоморфологическом диагнозе, отражающем гистологический тип новообразования и степень его злокачественности – и предназначена для кодирования топографии и морфологии опухолей.
Злокачественные новообразования обозначаются буквой “С”.
Первые четыре из 10 знаков составляют топографический код – С00.0 – С80.9. Следующие шесть знаков отражают морфологическую природу опухолевого процесса.
Шифры 8.000-9989 характеризуют морфологическую картину, пятая цифра после косой линии указывает на характер процесса (О – доброкачественный, 1 – пограничный, 3 – злокачественный. 6 – метастатический), шестая – степень зрелости. В основе морфологического раздела МКБ-0 лежит гистологическая терминология, которая использована в серии “Международная гистологическая классификация опухолей” ВОЗ.
Таким образом, современные “рабочие” классификации опухолей – это важный источник клинико-морфологической информации, составляющий основу для своевременной, правильной диагностики новообразований, прогнозирования заболевания, назначения рационального комплекса лечебных мероприятий, адекватных установленному диагнозу, и последующего динамического наблюдения за больными. По мере накопления новых фундаментальных данных о морфолого-гистогенетических особенностях опухолей, их иммунологических, молекулярно-генетических характеристиках в существующие классификации вносятся уточнения, изменения, дополнения, что в конечном итоге направлено на оптимизацию лечебно-диагностической помощи онкологическим больным.
Статья из журнала “DOCTOR” №4 2003 г.


 Что такое солидные опухоли и в чем их отличие от другой группы — опухолевых заболеваний кроветворной и лимфоидной ткани — лейкозов
Что такое солидные опухоли и в чем их отличие от другой группы — опухолевых заболеваний кроветворной и лимфоидной ткани — лейкозов