Что означает слово скрининг в онкологии
Раннее выявление злокачественных опухолей – скрининг
Цель и оценка эффективности скрининга
Цель скрининга – раннее активное выявление и лечение бессимптомного рака. Необходимо четко отличать скрининг от ранней диагностики, т.е. выявления заболевания у больных, которые сами обратились за медицинской помощью и, чаще всего, имеют те или иные жалобы и симптомы. Скрининг не всегда эффективен, что противоречит укоренившемуся среди врачей мнению, будто любой скрининг должен дать положительный результат.
Для оценки эффективности скрининга необходимо проведение контролируемых исследований, желательно с рандомизацией. Хороший пример использования этого метода – работы, посвященные маммографическому скринингу рака молочной железы и рака толстой кишки с применением теста на скрытую кровь. Об эффективности того или иного метода скрининга можно предварительно судить на основании результатов эмпирических исследований, а именно проспективных (когортных) и ретроспективных (методом «случай-контроль»). Снижение смертности от рака в регионе, в котором проводился скрининг, по сравнению с регионами, в которых скрининг не проводился, также может служить подтверждением эффективности скринингового теста. Но для этого требуется длительное наблюдение за популяцией; кроме того, необходимо исключить другие возможные причины снижения смертности. Известно, что эффективность цитологического скрининга рака шейки матки была ретроспективно подтверждена на основании сравнения смертности от рака этого органа в Исландии и Финляндии, где проводился массовый цитологический скрининг женского населения, и Дании, где организованной программы скрининга рака шейки матки не было.
Скрининг должен привести к снижению смертности от той формы рака, для предклинического выявления которой он проводится. Промежуточные признаки эффективности метода – снижение частоты выявления распространенных форм, увеличение частоты ранних форм рака и улучшение выживаемости. Нельзя оценивать эффективность скрининга только на основании улучшения выживаемости. Показатель выживаемости всегда лучше у больных, которым диагноз поставлен в результате скрининга, а не вследствие обращения к врачу из-за появления симптомов заболевания.
Во-первых, продолжительность жизни больного растет за счет увеличения отрезка времени между выявлением заболевания и смертью, причем это увеличение происходит не из-за истинного удлинения жизни больного, т.е. переноса летального исхода на несколько лет вперед, а в результате того, что скрининговый тест отодвигает точку отсчета выживаемости, т.е. время постановки диагноза, назад.
Во-вторых, в скрининговые программы чаще попадают больные с менее агрессивными формами рака и, соответственно, с лучшей выживаемостью. Больные с быстро прогрессирующими формами рака чаще обращаются непосредственно к врачу, в связи с ранним появлением симптомов.
И, наконец, в-третьих, скрининг часто приводит к гипердиагностике, т.е. выявлению опухолей, которые в отсутствие скрининга могут никогда не проявиться клинически и, соответственно, имеют прекрасную выживаемость. Таким образом, улучшение выживаемости может быть результатом систематических ошибок, связанных с перечисленными биологическими и клиническими особенностями злокачественных опухолей. В англоязычной литературе эти систематические ошибки принято называть lead time bias и length bias.
Для планирования скрининговых программ необходимо учитывать следующие критерии целесообразности его проведения. Предполагаемая для скрининга форма рака должна быть важной проблемой здравоохранения для страны или региона, в которой проводится скрининг, т.е. заболеваемость и смертность должны быть высокими. Скрининг редких опухолей проводить не рекомендуется. Например, для России по этому критерию целесообразно проводить скрининг рака легкого, рака молочной железы, желудка, толстой кишки и рака шейки матки. В то же время целесообразность проведения скрининга рака простаты в нашей стране сомнительна, т.к. заболеваемость и смертность от рака этого органа еще относительно невысока.
Скрининг должен быть направлен на выявление образований, которые прогрессируют и дают метастазы и, соответственно, могут привести к смерти. Нецелесообразно проводить скрининг тех форм рака, которые, несмотря на активное выявление на предклинических стадиях и соответствующее лечение, всё равно прогрессируют, метастазируют и приводят к смерти больного. В то же время скрининг, направленный на выявление образований, которые в его отсутствие никогда себя не проявляют и, соответственно, не могут быть причиной заболевания и смерти, является лишней тратой времени и ресурсов, и, что самое главное, зачастую наносит вред здоровью человека.
Скрининговый тест должен быть высокочувствительным и специфичным. Чувствительность теста – это вероятность того, что у больного с предклинической формой рака применяемый для скрининга тест будет положительным. Специфичность определяет вероятность того, что у лиц, не имеющих рака, скрининговый тест будет отрицательным. Эффективность также зависит от того, насколько правильно используемый тест предсказывает наличие или отсутствие искомого рака, что принято называть предсказывающей способностью теста (ПСТ). Положительная ПСТ должна с высокой вероятностью предсказывать, что у человека с положительным тестом есть рак.
Чувствительность теста определяется процентом позитивных результатов среди всех случаев рака с подтвержденным диагнозом. Специфичность теста – процент отрицательных тестов от количества случаев, при которых диагноз рака не был подтвержден. ПСТ рассчитывается как процент рака среди всех тест-положительных людей. При приемлемых показателях чувствительности и специфичности ПСТ выше для тех форм рака, у которых высока заболеваемость и смертность в популяции. Чем ниже заболеваемость и смертность, тем ниже ПСТ, а значит, и эффективность скрининга (Табл. 1).
Таблица 1. Гипотетическая модель скрининга среди населения
с высокой и низкой частотой искомой формы рака.
Метод лечения выявленных при скрининге предклинических образований должен быть обоснован соответствующими клиническими исследованиями и общепризнан. Опыт показал, что тактика лечения выявленных при скрининге образований иногда чрезмерно радикальна и зачастую наносит ущерб здоровью человека.
Необходимые условия эффективности программы массового скрининга:
Эффективность методов скрининга
Ниже перечислены различные методы скрининга: с доказанной эффективностью, действенность которых находится на стадии изучения, и методы, которые оказались неэффективными.
Методы скрининга рака, эффективность которых доказана:
Методы скрининга, эффективность которых находится на стадии изучения:
Методы скрининга, неэффективность которых доказана:
Раннее выявление злокачественных опухолей – скрининг – играет важную роль в снижении смертности, а в некоторых случаях, когда речь идет о выявлении предрака, и заболеваемости от злокачественных опухолей. В связи с этим разработка новых методов скрининга, включая выявление молекулярных маркеров ранних стадий канцерогенеза, имеет большое значение.
Что такое скрининг рака и как работает диагностика в онкологии?
В России продолжается рост показателей онкологической заболеваемости. Число заболевших злокачественными опухолями больше, чем число новорожденных.
По данным статистики 2017 года, на первом месте среди всех злокачественных заболеваний у женщин — рак молочной железы (21 %), затем — рак шейки матки, рак яичника, рак эндометрия. Мужчины чаще всего болеют раком легкого и раком предстательной железы. Ситуация может измениться, если грамотно сочетать профилактику со скринингом рака.
Скрининг рака
Скрининг — это использование различных тестов и методов исследований, чтобы выявить рак, который пока себя никак не проявляет. Он подходит, если у пациента нет ни жалоб, ни признаков опухолевого процесса. Скрининг должен проводиться на уровне государства с охватом более 80 % жителей страны. Если применяемая методика скрининга приводит к снижению смертности от конкретного вида рака, то ее можно считать эффективной и широко использовать.
«Сейчас в России говорят о скрининге рака как стартовавшего опухолевого процесса. Во многих других странах переходят к другой модели: выявлению пациентов с повышенным риском развития злокачественной опухоли или выявлению морфологических форм предрака.
Предрак — такая группа заболеваний, при которой уже выявляются атипичные клетки, но они расположены на поверхности органа, кожи или слизистой и не поражают окружающие ткани и органы, не приводят к слабости, потере веса, появлению боли, не метастазируют.
К таким морфологическим предопухолевым заболеваниям относятся, например, дисплазия шейки матки, атипическая гиперплазия эндометрия, атрофический гастрит, неспецифический язвенный колит и многие другие. Именно эти заболевания целесообразно выявлять и эффективно лечить, чтобы снизить риск заболеть инвазивными опухолями, которые труднее поддаются лечению и могут привести к гибели больного», — отмечает заведующая отделением онкологии клиники «Скандинавия», доктор медицинских наук, профессор кафедры онкологии СПбГУ Анна Протасова.
Не все диагностические методы одинаково хороши для скрининга. Например, маммография — единственный метод, снижающий смертность от рака молочной железы на 20 %. В свою очередь, ультразвуковое исследование не может применяться с целью скрининга, так как не приводит к снижению смертности женщин от данного заболевания. То же касается и флюорографического обследования, цитологический анализ мокроты на выявление атипичные клеток также не снижает смертность от рака легкого.
Виды скрининга
Популяционные программы скрининга. Их необходимо проходить всем пациентом с определенного возраста. К популяционным программам относятся:
Селективный скрининг
Он необходим группе пациентов с изначально повышенным риском развития рака. В эту группу входят курящие, женщины с мутацией гена BRCA, люди с ожирением и синдромом Линча.
К селективному скринингу относятся:
У женщин с ожирением увеличен риск развития рака молочной железы, поэтому существуют рекомендации о более частом обследовании данной категории пациентов.
Снижение смертности
На сегодня 50 % наиболее часто встречающихся онкологических заболеваний можно предотвратить.
Первичная профилактика
Как бы ни был полезен скрининг, лучше всего заняться первичной профилактикой онкологических заболеваний. Это значит снизить риски, которые вы можете контролировать:
Диагностика онкологических заболеваний в «Скандинавии»
Если врач заподозрил или выявил у вас злокачественный процесс, вам могут потребоваться углубленная диагностика и оценка распространения опухоли. Когда дело касается уточнения диагноза, любые манипуляции должны быть предельно качественными, а результаты — точными. Здесь возможности клиник сети «Скандинавия» практически неограничены — есть все методы исследований, необходимые для эффективной диагностики:
«Мы работаем с лучшими патоморфологами страны, в том числе и с Григорием Александровичем Раскиным, а также с лучшим генетиком Евгением Наумовичем Имянитовым. В “Скандинавии” главное правило для всех врачей — внимание и комплексный подход к пациенту. Это позволяет оценить риски развития разных заболеваний, в том числе и онкологических», — подчеркивает Анна Протасова, заведующая отделением онкологии клиники «Скандинавия», врач-онколог, доктор медицинских наук.
Скрининг рака: кому и когда стоит проходить? Отвечает израильский онколог
По данным Минздрава, каждый год более 500 тысяч жителей России узнают, что у них рак. Почти у половины этих людей врачи выявляют онкологические заболевания на III–IV стадии, когда опухоль уже проросла в соседние органы или дала метастазы. Бороться с таким раком очень сложно.
Чем раньше обнаружен рак, тем больше шансов, что лечение пройдет успешно, и человек избавится от болезни. Выявить опухоль на ранних стадиях, пока еще нет симптомов, помогают специальные скрининговые исследования. Это простые и недорогие методы диагностики, их можно пройти практически в любой поликлинике. Они не могут точно диагностировать рак, но помогают его заподозрить. В таком случае пациента направят на углубленное обследование.
Какие виды скрининга применяют в современной онкологии?
Скажем сразу: скрининговые обследования предусмотрены не для всех типов рака. Иногда в них просто нет смысла. Например, доказано, что скрининг рака поджелудочной железы не помогает продлить жизнь больных. То же касается рака яичников, яичек, простаты, щитовидной железы.
Массовый скрининг на рак желудка есть только в Японии, потому что там эти злокачественные опухоли встречаются очень часто. А в США, Израиле и других странах считается, что делать гастроскопию каждый год не нужно (но врачи все же рекомендуют пройти её хотя бы раз в жизни).
В Израиле и других современных развитых странах проводят скрининг на рак молочной железы, шейки матки, толстой и прямой кишки, легких.
Каждой женщине нужно раз в месяц проводить самообследование молочных желез. Обнаружили уплотнение? Без паники, скорее всего, это не рак. Чаще всего это мастопатия – состояние, которое никак не связано со злокачественными опухолями. Но онкологический диагноз исключить всё же нужно, поэтому визит к врачу обязателен.
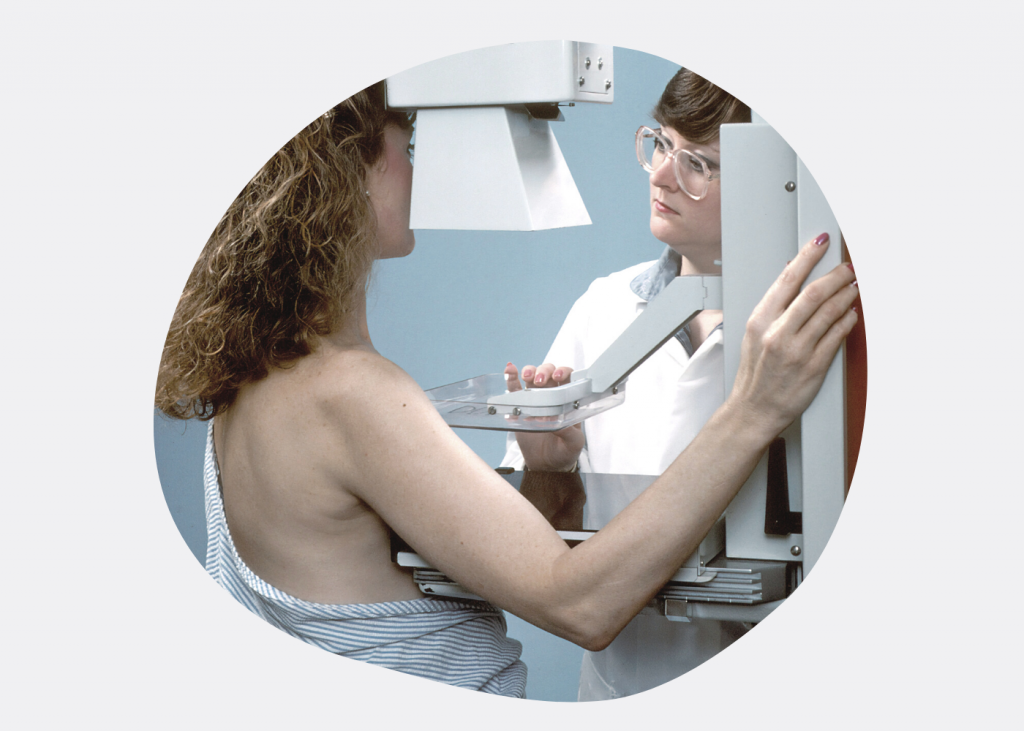
То, что не удалось обнаружить самостоятельно, выявит доктор во время осмотра. Все женщины должны посещать врача-маммолога хотя бы раз в год, даже если ничего не беспокоит. После 45–50 лет нужно регулярно проходить маммографию – рентгенографию молочных желез. Израильские врачи рекомендуют проходить маммографию всем женщинам после 50 лет один раз в два года.
Что касается УЗИ, то его для раннего выявления рака молочной железы почти не применяют. Оно может дополнить маммографию, если у женщины очень плотная ткань молочной железы.
Рак шейки матки
Когда-то рак шейки матки был одной из самых распространенных и смертоносных злокачественных опухолей у женщин. Сейчас в развитых странах он опустился на десятую строчку, а среди причин смертности не вошел даже в первую десятку. И ситуация продолжает улучшаться – число заболевших женщин с каждым годом сокращается на 2–3%. Во многом это заслуга скрининговых программ.
Регулярно проверяться нужно с начала половой жизни или с 21 года:
Рак толстой и прямой кишки
Эти злокачественные опухоли входит в десятку самых распространенных. Каждая десятая злокачественная опухоль у жителей России – рак толстой или прямой кишки. Риски повышаются с возрастом, поэтому после 50 лет всем стоит пройти скрининг – колоноскопию. Во время этой процедуры врач использует инструмент, напоминающий тот, что применяют для ФГДС, но вводит его не через рот, а через анальное отверстие.
Во время колоноскопии доктор осматривает всю слизистую оболочку толстой и прямой кишки. Обнаружив подозрительный участок, врач может провести биопсию – получить фрагмент ткани и отправить в лабораторию.
Если во время первой колоноскопии не обнаружено никаких заболеваний – хорошо, но исследование стоит повторить через 5 лет. Не нужно бояться колоноскопии: в современных клиниках ее проводят в состоянии легкого наркоза – «медикаментозного сна». Вы ничего не почувствуете.
Людям из группы повышенного риска – например, если колоректальным раком страдали многие родственники, при хронических воспалительных заболеваниях кишечника, – начинать скрининг рекомендуется раньше, обычно в 45 лет.
Если во время первой колоноскопии в 50 лет не обнаружено каких-либо патологических изменений, повторить исследование нужно через пять лет. Если же были обнаружены полипы, дивертикулиты, другие патологические изменения, – колоноскопию уже придется проходить чаще, раз в три года. Иногда может потребоваться чаще, раз в год, например, если был обнаружен один или несколько полипов, после того, как они были удалены. Если у пациента было обнаружено десять и более полипов в кишке, он обязательно будет состоять на учете у врача и регулярно наблюдаться. Потому что есть наследственные полипозные формы рака кишечника.
Рак легких
При словосочетании «ранняя диагностика рака легких» многие сразу вспоминают флюорографию. На самом деле нет никаких научных доказательств того, что флюорография хоть как-то помогает диагностировать на ранних стадиях рак легкого. Такой «снимок» в первую очередь нужен, чтобы выявить туберкулез.
По-настоящему эффективный метод скрининга – низкодозная компьютерная томография. Но ее нужно проходить не всем и не всегда. Этот вопрос решают индивидуально с врачом-пульмонологом. Эксперты из Американского онкологического общества (American Cancer Society) предлагают проводить КТ в следующих случаях:
Анализы на онкомаркеры – не скрининг
Многие клиники в России предлагают сдать анализы на онкомаркеры – вещества, уровни которых в крови повышаются при раке. Эти исследования преподносят как простой и быстрый способ выявить рак. Не стоит верить рекламе.
Дело в том, что такие анализы слишком ненадежны. Уровень онкомаркера может оказаться повышен у здорового человека или при доброкачественном заболевании. Справедливо и обратное: при раке уровни маркеров иногда бывают очень низкие.
Например, простатспецифический антиген (ПСА) – один из самых популярных онкомаркеров. Раньше его уровень часто проверяли для ранней диагностики рака простаты. Но многие специалисты уже давно разочаровались в этом скрининге – и не без поводов. В норме уровень ПСА в крови меньше 4 нг/мл. У 15% мужчин с такими «нормальными» показателями в итоге диагностируют рак простаты. Если ПСА повышен, это говорит лишь о повышенном риске, но не о том, что рак точно есть. Как видите, вероятность ошибки весьма высока. А ведь из-за этого мужчине придется перенести бесполезную биопсию простаты. Либо же рак не будет выявлен вовремя.
Многие злокачественные опухоли простаты не очень агрессивны, медленно растут, и зачастую по прогнозам человек просто не доживет до того момента, когда злокачественная опухоль будет угрожать его жизни. В таких случаях лечение не проводят вообще. То есть уровень ПСА не повлияет ни на что.
Анализы на онкомаркеры в России весьма популярны. Разные клиники предлагают исследования, причем, на такие вещества, которые уже давно нигде не используются. Любят проводить анализы на рак поджелудочной железы, яичников. Потом пациенты не знают, что делать с результатами этих анализов. Показатель может быть повышен, но это ни о чем не говорит. А человек может испытывать стресс. Например, маркеры опухолей желудочно-кишечного тракта повышаются, если человек перенес инфекцию с температурой, или у него была диарея. Это нормально, ведь мы живые люди. Сегодня утром уровень онкомаркера пять, а через две недели вечером – три. Показатели могут меняться даже в течение дня.
Можно ли выявить рак по генам?
Генетические анализы не помогают выявить рак на ранних стадиях. Если у человека нашли «неправильный» ген, это говорит лишь о том, что у него повышен риск рака, но не о том, что он уже болен. Обычно с помощью генетических анализов выявляют наследственные мутации, полученные от родителей. Из-за них возникает лишь 5–10% всех злокачественных опухолей.
Генетические анализы обычно назначают людям, у которых в семье было много случаев рака, или есть другие серьезные факторы риска. Это помогает в профилактике, но никак не в ранней диагностике. Если вам где-то предлагают проверить гены на рак, нужно сильно насторожиться.
Общий вывод будет таким: от рака не застрахован никто, но не нужно становиться параноиком. Знайте о своих рисках, спросите у врача, какие виды скрининга нужны в вашем случае, и регулярно их проходите. А еще важно внимательно относиться к своему здоровью. Появились необычные симптомы? Посетите доктора. Скорее всего, окажется, что никакого рака у вас нет, но провериться не помешает. Иногда это может спасти жизнь.
Онкоскриниг — что это и зачем?
Онкоскрининг — исследование или группа исследований формально здоровых людей для выявления опухолевых заболеваний на ранних бессимптомных стадиях. Раковая опухоль никогда не возникает одномоментно сразу больших размеров. Как и многие другие заболевания злокачественные опухоли имеют свою природу, факторы, которые их провоцируют, стадии развития. Конечно же, ни для кого не секрет, что гораздо проще и быстрее вылечить заболевание, выявленное на ранней стадии, чем запущенную болезнь. Злокачественные опухоли не являются исключением, а даже статистически подтверждают эту известную аксиому: приблизительно 80 % раковых опухолей молочных желез, выявленных на начальных стадиях, поддаются успешному лечению. Согласно данным Всемирной организации здравоохранения (ВОЗ), пятилетняя выживаемость после лечения рака на I стадии — 93%, на II стадии — 75 %, на III и IV — 45 % и 13 % соответственно.
Целью скрининга является раннее активное выявление бессимптомного рака. Необходимо отличать скрининг от ранней диагностики. Ранняя диагностика — выявление заболевания у лиц, которые при появлении у них симптомов заболевания сами обратились за медицинской помощью. Скрининговые программы рака должны проводиться с учетом их целесообразности для тех форм рака, которые являются важной проблемой здравоохранения страны или региона ввиду высокой заболеваемости и смертности от них.
В России считается целесообразным проведение скрининга рака легкого, молочной железы, желудка, толстой кишки, шейки матки, щитовидной железы, простаты, так как заболеваемость и смертность от этих видов рака остается высокой.
Скрининг для выявления рака молочной железы включает маммографическое исследование. Рак толстой кишки выявляют исследованием теста на скрытую кровь. Флюорография — стандарт обследования легкого. Для обнаружения рака шейки матки применяют цитологическое исследование мазка с поверхности шейки. В настоящее время популяционный цитологический скрининг представляет собой идеальную модель вторичной профилактики рака шейки матки: цитологическое исследование мазков с шейки матки выполняется у всех обратившихся в поликлинику впервые в текущем году. Вследствие этого мероприятия значительно увеличилось выявление ранних форм этого заболевания.
Скрининговые программы осуществляются в рамках всеобщей ежегодной диспансеризации, профилактических осмотров, а также в смотровых кабинетах. Данные программы позволяют выявить не только рак на ранней стадии, но и предопухолевые заболевания, правильное лечение которых спасает человека от потенциальной возможности заболеть раком. В этих группах осуществляется диспансерное наблюдение до момента установления факта излечения предракового заболевания. Это значительно повышает качество профилактических осмотров, позволяет эффективно использовать инструментальные методы обследования, осуществлять направленный поиск патологического процесса и обеспечивает преемственность в диагностике и лечении больных.
Таким образом, важнейшим аспектом борьбы с онкопатологией и смертностью от нее является проведение скрининга, направленного на выявление и лечение предопухолевых состояний и ранних стадий рака. Именно поэтому необходимо ежегодно посещать смотровой кабинет, выполнять флюорографию и маммографию, следить за графиком проведения диспансеризации и неустанно следить за состоянием своего здоровья.
Врач-онколог Брянского областного онкологического диспансера
Александра Игоревна Косарева
Найти рак без симптомов: как устроен скрининг в онкологии
«Чем раньше обнаружить рак, тем выше шанс выздороветь» — наверняка вы не раз слышали об этом от врачей или читали в СМИ. Успех лечения онкологического заболевания зависит от многих факторов — гистологических особенностей опухоли, ее размера, состояния здоровья пациента и, не в последнюю очередь, стадии заболевания. «Поймать» болезнь помогают различные программы диагностики. Разбираемся, какие они бывают, кому и когда они нужны, всегда ли они полезны и с какими рисками сталкивается пациент чаще всего.
Какие методы диагностики бывают
В диагностике заболеваний — в том числе, онкологических — есть несколько ключевых понятий: скрининг, ранняя диагностика, диспансеризация, чек-ап и самообследование. Чем они отличаются друг от друга, кому и когда показаны — давайте разберемся.
Скрининг — организованное обследование здоровых людей, которое помогает выявить заболевание и предшествующие ему состояния на ранних стадиях, когда симптомов еще нет. В онкологии скрининг показан пациентам, которые входят в группу риска развития нескольких видов рака.
Вот основные факторы риска развития онкологических заболеваний:
Необходимость проведения скрининговых исследований зависит от наличия этих факторов риска, среди которых основные — пол и возраст. Календарь и объем обследований во многом опирается от них.
Чек-ап — условное название набора медицинских обследований для проверки общего состояния здоровья. Если коротко, он помогает ответить на вопрос: «А все ли в порядке с моим организмом?».Чек-апы — это в большей степени попытка частных медицинских организаций удовлетворить запрос пациентов на качественную диспансеризацию.
«Часто люди выбирают чек-апы вместо диспансеризации, потому что уровень доверия к бесплатной медицине в России оставляет желать лучшего. Частные клиники пользуются этим и формируют различные пакеты услуг, в том числе — по комплексному обследованию организма.
Но проблема в том, что сегодня не существует исследований, которые бы доказывали, что чек-апы помогают здоровому человеку избежать развития тех или иных заболеваний в будущем. Кроме того, растет медикализация — то есть расширяется представление о том, какие состояния считаются болезнью, и пациент проходит дополнительные дорогостоящие обследования, которые ему не нужны, а иногда и могут навредить», — отмечает онкоэпидемиолог Антон Барчук, научный сотрудник НМИЦ онкологии им. Н.Н. Петрова, директор Института междисциплинарных медицинских исследований Европейского Университета в Санкт-Петербурге, соавтор сервиса Скрин 3.0 (проект Фонда «Не напрасно»), с помощью которого можно узнать о предрасположенности к раку.
Скрининг, ранняя диагностика, диспансеризация и чек-ап требуют взаимодействия с медицинскими организациями. А вот самообследование — осмотр тела — можно проводить дома самостоятельно.
Например, если женщина во время самоосмотра нащупала уплотнение в груди, которого раньше не было, это повод обратиться за консультацией к врачу и составить план обследований. Кроме того, самообследование помогает обнаружить новые родимые пятна и подозрительные изменения кожи — в этом случае также есть смысл незамедлительно обратиться к онкологу или дерматологу-онкологу, чтобы исключить меланому (рак кожи). Однако к самостоятельному методу диагностики самообследование отнести нельзя.
Как появился скрининг в медицине
Мы уже выяснили, что принципиальное отличие скрининга от других подходов к медицинской диагностике — наличие организованной программы. Перечень и календарь обследований подбирается с учетом риска развития заболеваний, которые планируется выявлять. При этом решение о включении того или иного исследования в скрининговую программу основано на результатах масштабных научных исследований. Но так было не всегда.
Первые скрининговые (профилактические) обследования появились еще в первой половине ХХ века, когда понятия «скрининг» как такового не было. Например, в 1927-1929 годах ученые Георгиос Папаниколау и Аурел Бабеш изобрели известный каждой женщине Пап-тест — взятие образцов клеток со стенок шейки матки для лабораторной диагностики, которая помогает понять, есть ли предраковые или раковые клетки.
В 1937 году доктор Элиза Л’Эсперанс основала Центр раннего выявления рака в Нью-Йорке. В первый год работы Центра обследование прошла 71 женщина. Им проводили Пап-тест, и если врачи выявляли патологию, пациентку отправляли на биопсию — брали небольшой участок ткани для гистологического исследования. Если патоморфолог обнаруживал предраковое состояние, женщине проводили операцию, чтобы удалить пораженный участок, или оставляли под наблюдением в клинике.
Уже через девять лет через Центр прошли 1356 женщин, и его модель быстро скопировали по всей стране: профилактические клиники открылись в Филадельфии (1938 год) и Чикаго (1943 год), а к в 30 штатах Америки открыли 181 центр.
Еще один интересный пример — появление скрининга рака молочной железы. Он начался в 60-х годах ХХ века, когда доктор Роберт Иган из Университета Хьюстона (США) вместе с коллегами предположил, что с помощью маммографии можно обнаружить не пальпируемую опухоль груди и отличить злокачественное новообразование от доброкачественного. Тогда скрининговое обследование состояло из пленочной маммографии и осмотра груди врачом-хирургом. Если у доктора возникали подозрения, пациентку направляли на биопсию.
В ней ВОЗ и авторы привели понятие скрининга:
«Скрининг — это предположительная идентификация невыявленной болезни или дефекта путем использования тестов, анализов или других процедур, которые можно применить быстро. Скрининг-тесты позволяют выделить внешне здоровых лиц, которые предположительно страдают от тех или иных болезней, среди тех, которые предположительно этих болезней не имеют. Скрининг-тесты не претендуют на диагностическое значение. Лица с положительными или подозрительными результатами должны направляться к врачам для установления диагноза и необходимого лечения».
«Ко мне на прием часто обращаются пациенты без каких-либо симптомов заболевания — они просто хотят знать о своем здоровье больше и обезопасить себя от рака в будущем. В этом случае на первом этапе консультации я задаю человеку ряд вопросов, которые помогают понять, какие скрининговые исследования ему можно рекомендовать.
А дальше начинается самое интересное — я рассказываю человеку о всех возможных вариантах, почему в его случае могут помочь именно они, и объясняю, какие плюсы и минусы у них есть. И только после этого мы вместе с пациентом принимаем решение, когда и какие исследования ему стоит пройти», — поясняет онколог-химиотерапевт Полина Шило, программный директор Высшей школы онкологии (ВШО) и соавтор сервиса Скрин 3.0.
Какие программы онкологического скрининга существуют сегодня
Скрининговые программы проводятся только в том случае, когда их эффективность доказана и есть все необходимые ресурсы (оборудование, лаборатории, учреждения для лечения и наблюдения пациентов, персонал и так далее) — поэтому сегодня в мире их всего пять.
Хороший плохой скрининг
Как мы уже выяснили, задача любой скрининговой программы — снижение смертности от того или иного заболевания и увеличение продолжительности жизни. Если скрининг не решает эту задачу, его не используют. При этом ожидаемая польза обследований должна превышать их потенциальный вред.
«Когда программа скрининга внедряется на уровне популяции, рассчитывается сумма спасенных лет жизней и количество потраченных на это денег в год. Такая практика есть во многих странах, и некоторые скрининговые программы, запущенные с оглядкой на такие расчеты, действительно экономически эффективны. Они не превышают порог выделенных на них расходов. Но надо понимать, что в задачу скрининга не входит экономия денег на здравоохранении. И мы намеренно в него вкладываемся, чтобы спасти годы жизни тысячам людей.
Это можно сравнить со страхованием — когда вы вкладываете определенную сумму в надежде, что рано или поздно это поможет предотвратить какую-то большую проблему у небольшого числа людей. Случится это или нет в каждом конкретном случае — скорее нет, но на уровне популяции это работает», — поясняет Антон Барчук.
Так, например, Всемирная организация здравоохранения (ВОЗ) четко регламентирует, как должны приниматься решения о внедрении той или иной скрининговой программы. В документе также прописано, как соотносятся вред и польза скрининга и как их соотношение может меняться в зависимости от возможностей страны. Подробнее о пользе и вреде скрининговых обследований читайте в следующей главе.
Вот несколько примеров рабочих программ скрининга:
Скрининг рака шейки матки (РШМ) в Финляндии. Программа охватывает женщин от 30 до 60 лет (возраст зависит от муниципалитета, в некоторых границы быть могут шире — 25-65): по достижении стартового для скрининга возраста их в индивидуальном порядке приглашают записаться в лабораторию для проведения Пап-теста (а теперь и теста на вирус папилломы человека).
В течение месяца после забора материала на исследование женщина получает на почту письмо с результатами теста, и если врачи обнаруживали какие-либо патологии, ее приглашают на дополнительное обследование. Сегодня программа охватывает более 70% женской части населения Финляндии.
Скрининг рака молочной железы в Нидерландах. Как и в финском кейсе, эта программа охватывает более 70% женщин. 1 раз в 2 года они получают приглашение пройти маммографию, а каждое действие врача-рентгенолога и диагноста тщательно анализируется — насколько все сделано правильно.
Скрининг колоректального рака в Словении. Людей также в индивидуальном порядке приглашают сдать тест на скрытую кровь в кале, и если анализ положительный, пациентам предлагают пройти колоноскопию, чтобы исключить заболевание.
Всегда ли скрининг полезен
У каждой скрининговой программы есть как польза, так и вред. Соотношение между ними зависит от организации программы скрининга, оборудования, которое используется в скрининговых исследованиях, от качества предоставляемых медицинских услуг в конкретном регионе или медучреждении и других факторов. Это значит, что стандарты проведения скрининговых программ в каждой стране могут быть свои — например, возраст для старта обследований может отличаться. Так, в США маммография показана женщинам с 50 до 74 лет раз в 2 года, а в России — начиная с 40 лет с той же периодичностью.
«Чтобы понять, какие исследования должны входить в ту или иную скрининговую программу, проводятся многочисленные исследования. Однако иногда они не дают исчерпывающий ответ на вопрос, когда конкретно нужно начинать обследования. Яркий пример — генетические тесты, которые помогают выявить мутации, увеличивающие риск развития рака.
Мы знаем, что скрининг у носителей BRCA-мутаций, повышающих вероятность развития рака груди, спасает жизни и проводить его нужно пациентам в возрасте 25-30. Однако показаны эти тесты далеко не всем женщинам, и задача врача — выяснить, нужно ли обследоваться конкретной пациентке», — отмечает Полина Шило.
Главное преимущество скрининга — он помогает обнаружить рак на ранних стадиях, когда шансы вылечиться выше, и вовремя начать терапию. При этом на ранних стадиях заболевания часто можно избежать радикальных методов лечения. Например, полного удаления молочной железы при раке груди.
«Сократить риск гипердиагностики очень просто — проходите скрининговые обследования согласно возрасту и согласованному с врачом графику. При этом выбирайте доктора, который в своей клинической практике придерживается принципов доказательной медицины — его решения основаны не на личном опыте, а на результатах научных исследований и международных стандартах», — рекомендует онколог-химиотерапевт Полина Шило.
Поскольку скрининговые программы разработаны далеко не для всех видов рака, возникает вопрос: «Как не пропустить начало заболевания и обезопасить себя?» К сожалению, не существует универсального средства: рак — своего рода лотерея, в которой никому не хочется участвовать. И главный совет здесь — не откладывайте поход к врачу, если заметили ухудшение самочувствия. Неприятные симптомы не обязательно указывают на развитие онкологического заболевания, но могут сигнализировать о других патологиях, которые так же важно вовремя лечить.
Что вы знаете о скрининге?
Итак, мы разобрались, что такое скрининг, как он появился и каким он бывает. Предлагаем вам пройти небольшую проверку знаний и убедиться, что теперь вы знаете о скрининге рака достаточно.
Нет. У скрининга есть как плюсы, так и минусы. С одной стороны, он помогает обнаружить заболевание на ранней стадии и оперативно начать лечение, а с другой — во время обследований человек проходит через не всегда приятные процедуры, находится в стрессе и рискует получить ложноположительный или ложноотрицательный результат тестов, а иногда — ненужное ему лечение.