Что означает эхогенность печени повышена
Эхогенность – что это такое и при каких болезнях изменяются эхографические признаки
Для выявления заболеваний внутренних органов в медицине используется ультразвуковая диагностика. Для понимания этого метода нужно знать, что такое показатели эхогенности и другие ультразвуковые признаки нормального или измененного органа.
Понятие об эхогенности
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
Эхогенность
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера:
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Гипоэхогенные
Эхонегативное образование имеет плотность ниже, чем здоровый орган. Такой признак наблюдается при воспалениях, появлениях полостей.
Эхогенность снижена при воспалении любого органа. При этом он увеличивается в размере. Такой признак наблюдается при гепатите, панкреатите, простатите.
Низкой эхогенностью обладают полости, содержащие воздух или жидкость. Они называются кистами, у них есть стенка, которая на снимке выглядит светлой. Внутри же обнаруживается темное пятно, потому что воздух или жидкость плохо отражают ультразвук.
Сниженная эхогенность типична для большинства злокачественных и доброкачественных опухолей. На снимке они имеют цвет более темный, чем окружающие ткани.
Низкой эхогенностью характеризуются фиброзные мастопатии. Доброкачественные опухоли молочной железы развиваются на фоне гормональных нарушений.
Равномерно низкая эхогенность внутри полости матки — признак эндометрита. Так называют воспаление слизистой матки.
Новообразования с низкой эхогенностью имеют различные формы, их контуры чаще расплывчатые. Гипоэхогенная эхоструктура бывает диффузной, когда поражается весь орган. При опухолях и кистах гипоэхогенность имеет локальный характер.
Смешанные
Некоторые патологические образования имеют смешанную эхогенность. Так выглядит начальная стадия цирроза печени, когда еще не вся здоровая ткань превратилась в рубцовую.
Гиперэхогенные включения в гипоэхогенной опухоли — это кальцинаты. Признак характерен для рака щитовидной железы или туберкулеза. Подобные изменения наблюдаются в поджелудочной железе при сахарном диабете.
Смешанная эхогенность наблюдается при гломерулонефрите — заболевании почек. Воспалительный процесс развивается только в части органа, а часть его остается здоровой.
Анэхогенные
Новообразования, которые поглощают ультразвук, называются анэхогенными. Такими свойствами обладают кисты, содержащие много жидкости. Чаще всего это паразитарные поражения печени. Они аваскулярные, то есть к ним не подходят кровеносные сосуды.
Тонкостенные анэхогенные образования, до половины заполненные жидкостью — абсцессы. Они появляются в результате гнойного воспаления органа. Абсцессы образуются в любом органе, чаще страдает печень или почка. На снимке абсцесс выглядит как темное пятно со светлой каемкой.
Анэхогенное содержимое появляется в щитовидной железе при диффузном зобе. Заболевание характеризуется разрастанием железистой ткани.
Зная о существующих типах эхогенных образований, что это такое и какими признаками они обладают, можно диагностировать заболевание у человека. Ультразвуковая диагностика обнаруживает даже малейшие изменения, что позволяет своевременно поставить диагноз. Благодаря этому, возможно провести лечение как можно раньше.
Заболевания печени на УЗИ и в анализах
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/zabolevaniya-pecheni-na-uzi-i-v-analizah.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/zabolevaniya-pecheni-na-uzi-i-v-analizah.jpg?fit=807%2C537&ssl=1″ />
Печень — это самая крупная железа, отвечающая за пищеварение. В печени вырабатывается желчь, полезный холестерин, в ней протеины расщепляются до аминокислот, лишняя глюкоза превращается в гликоген, происходит жировой обмен, синтезируются различные гормоны. Она фильтрует кровь и защищает организм от проникновения токсинов.
заболевания печени на узи и в анализах
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/zabolevaniya-pecheni-na-uzi-i-v-analizah-1.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/zabolevaniya-pecheni-na-uzi-i-v-analizah-1.jpg?fit=807%2C537&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/zabolevaniya-pecheni-na-uzi-i-v-analizah-1.jpg?resize=807%2C537″ alt=»заболевания печени на узи и в анализах» width=»807″ height=»537″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/zabolevaniya-pecheni-na-uzi-i-v-analizah-1.jpg?w=807&ssl=1 807w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/zabolevaniya-pecheni-na-uzi-i-v-analizah-1.jpg?w=450&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/08/zabolevaniya-pecheni-na-uzi-i-v-analizah-1.jpg?w=768&ssl=1 768w» sizes=»(max-width: 807px) 100vw, 807px» data-recalc-dims=»1″ />
Печёночная ткань, паренхима, состоит из долек, напоминающих по виду соты. Каждая долька пронизана кровеносными сосудами и протоками, она отделена от соседней соединительной тканью.
Клетки печени имеют свойство обновления, но при воздействии токсинов печень не справляется с нагрузкой, и в ней происходят изменения. Особенно негативно на работу печени оказывает влияние алкоголь, обилие жирной пищи, токсические вещества, вирусы.
Клетки печени гепатоциты гибнут либо меняют свою структуру, приводя к нарушению работы органа. На сегодняшний день существует около 50 заболеваний печени, в России 40% патологий вызвано чрезмерным употреблением алкоголя.
Согласно данным ВОЗ, 30% взрослого населения планеты страдает заболеваниями печени, из них 2,2% относится к раку печени, вызванному гепатитом В или С. Вирусом заражён каждый 3-й житель планеты, в странах СНГ лидирует гепатит С, который поражает в основном молодое население в возрасте от 15 до 29 лет, а также в 3,6% случаев диагностируется у детей до 15 лет.
Помимо вирусного поражения печени, у каждого 5-го жителя России имеются камни в желчевыводящих путях и печени.
Состоянию печени не все уделяют должного внимания, списывая на способность органа к самовосстановлению. Однако это относится только к здоровой печени, не подверженной воздействию неблагоприятных факторов. Она действительно справляется с выведением поступившими с пищей и водой токсинами, но иногда случаются сбои, и печень подвергается изменениям, приводящим к развитию заболевания.
Какие существуют заболевания печени
В зависимости от провоцирующего фактора болезни печени делятся на 4 группы:
Вызванные воздействием инородного микроорганизма (вирусные, бактериальные и паразитные).
Гепатит является самым распространённым вирусным заболеванием печени. Он имеет 6 разновидностей, каждая из которых характерна для определённого региона планеты.
Остальные три разновидности вируса являются сопутствующими трём основным. Наиболее опасны гепатит В и гепатит С, они приводят к разрушению печени и смерти человека.
Вызванные нарушением обмена веществ:
Жировой гепатоз заключается в отмирании функциональных клеток печени гепатоцитов вследствие их поражения клетками жира. Это происходит по причине метаболических нарушений, когда поступивший с пищей жир накапливается в печени, вызывая воспаление и некроз клеток. В итоге они заменяются соединительной тканью, нарушая нормальную работу органа.
Жировой гепатоз имеет различную природу: у людей, страдающих алкогольной зависимостью, жировые клетки скапливаются в результате гибели клеток печени под воздействием альдегидов.
Холестатический гепатоз возникает как следствие избытка «вредного» холестерина. Неалкогольный гепатоз в 65% встречается у людей, имеющих превышение массы тела. Также у 1% женщин, ожидающих ребёнка, возникает гепатоз беременных.
Вызванные воспалительным процессом в печени:
Цирроз печени — это воспаление органа, при котором паренхима (губчатая ткань) заменяется стромой (соединительной тканью). В 70% случаев цирроз является следствием злоупотребления алкоголем, остальное — это результат поражения вирусами, паразитами или инфекциями. Цирроз возникает и вследствие тяжёлой интоксикации, например, при употреблении ядовитых грибов. Однако в 10% случаев невозможно установить точную причину возникновения цирроза печени.
Доброкачественные и злокачественные опухоли
Чаще всего рак печени диагностируется у мужчин в возрасте старше 40 лет и реже у женщин старше 55 лет. Самым распространённым является вторичный рак печени как следствие проникновения метастаз в органе. Риск развития первичного рака печени увеличивается у курящих и употребляющих алкоголь людей, а также работающих на вредном производстве, страдающих сахарным диабетом и ожирением.
Гемангиома представляет собой опухоль из сплетения кровеносных сосудов, которая имеет склонность к увеличению в размерах без склонности к перерастанию в злокачественное новообразование. Она встречается у женщин в 5 раз чаще, чем у мужчин. Считается, что закладка опухоли происходит ещё во внутриутробный период развития, когда на мать малыша оказывается неблагоприятное воздействие.
Пуском к росту опухоли служит гормональная перестройка, связанная с беременностью, климаксом, приёмом противозачаточных препаратов. Опухоль развивается бессимптомно и даёт о себе знать только по достижении 4 см, когда пациента беспокоят боли в правом боку. Однако в большинстве случаев гемангиома никак себя не проявляет и обнаруживается случайно во время медицинского осмотра.
Биохимический и общий анализы крови не выявляют нарушений, только при очень больших размерах опухоли увеличивается билирубин. Гемангиома сама по себе не опасна, но по мере роста опухоли перекрываются печёночные протоки, затрудняя выведение желчи.
Также высока вероятность перекрытия главной питающей артерии, что провоцирует инфаркт печени и нарушение в работе соседних органов. Осложнения гемангиомы встречаются у 15% пациентов, при разрыве опухоли в 85% возникает внутреннее кровотечение, приводящая к смерти пациента.
Как обнаружить болезнь печени на ранней стадии
Долгое время заболевания печени развиваются без каких-либо существенных симптомов. Гепатоз не имеет никаких проявлений, и только УЗИ показывает структурные изменения органа.
Гепатит имеет относительно долгий инкубационный период, поэтому сразу после заражения его можно обнаружить только по увеличению показателей АЛТ и АСТ в биохимическом анализе крови. Цирроз схож по симптомам с ОРВИ или обычным пищевым отравлением (метеоризм, рвота, слабость), а рак становится заметен уже тогда, когда со стороны печени образуется увеличение живота.
Также общим симптомом для всех заболеваний печени является желтушность кожи. Но все эти проявления характерны для поздней стадии, когда заболевание уже развилось и сказывается на качестве жизни пациента.
Единственный способом ранней диагностики заболеваний печени является обследование, включающее ряд анализов и ультразвуковую диагностику.
Лабораторные анализы на выявление заболеваний печени
Оценку работы печени помогает сделать биохимический анализ крови. Забор делается натощак в клинике, а через несколько дней специалист расшифрует результаты. К основным показателям относят:
Билирубин. Это главный антиоксидант, пигмент желчи, образуемый при распаде гемоглобина. Содержится в общей, свободной и связанной фракции. Первый в 96% находится в комплексе с альбумином, в 4% — с глюкуроновой кислотой. При закупорки печёночных протоков, воспалении печени билирубин повышается. Разрушение свободного билирубина происходит в печени, а выведение связанного производится через почки. При нарушении работы органа концентрация билирубина в крови увеличивается. Этот пигмент токсичен, поэтому его увеличение вызывает ухудшение самочувствия.
Уровень билирубина в крови свидетельствует о нарушении работу печени и почек.
АСТ и АЛТ. Ферменты, синтезируемые печенью. У здорового человека содержится в крови в небольшом количестве, но при распаде клеток печени показатели значительно увеличиваются, а при нарушении работы сердца поднимается АСТ.
Щелочная фосфатаза. Это компонент мембраны клеток, участвует в фосфорно-кальциевом обмене. Её концентрация увеличивается при различных процессах в печени и других органах, понижается при разрушении костной ткани, пониженной функциональности щитовидной железы, при малокровии.
Холестерин. Это низкоплотный липид, производимый печенью и идёт на синтез желчи, клеточных мембран и пр. В сутки печенью вырабатывается около 1 грамма холестерина, и этого достаточно для потребностей организма. В печёночных протоках из молекул низкоплотного холестерина образуется желчная кислота, которая всасывается в кровь после соединения с протеинами. Излишки липидов выводятся из организма через кал.
При нарушении работы печени концентрация холестерина увеличиваются. Это приводит к развитию сердечно-сосудистых заболеваний и ожирения. Наиболее опасным последствием избытка низкоплотного холестерина является жировой гепатоз.
Со временем при постоянном высоком холестерине развивается атеросклероз, поражающий сосуды и артерии и приводящий к инфаркту или инсульту.
Расшифровку анализов проводит только врач, потому что в разных лабораториях приняты разные единицы измерения. При жировом гепатозе печени повышается уровень билирубина и понижается альбумин в крови.
УЗИ при болезнях печени
100% диагностику даёт только комплексное обследование, однако УЗИ печени выявляет заболевания даже на начальной стадии в 70% случаев. В остальных 30% процессы происходят глубоко в печени, орган ещё не успел увеличиться в размерах, а его ткани сохранили целостность и однородность. Также визуализируется незначительное скопление жидкости в брюшине.
Цирроз печени
Цирроз печени можно увидеть на УЗИ только на 2 и 3 стадии, когда заметны эхо-признаки повреждения органа. В качестве ориентиров берутся показатели здорового органа: однородные ровные края, левая доля до 7 см в длину, правая — до 13 см, диаметр желчного протока до 7-8 мм, диаметр портальной вены — 12 мм. Отклонение от нормы требует более детальной диагностики.
Цирроз печени имеет 3 стадии:
Жировой гепатоз на УЗИ
Жировой гепатоз крайне редко встречается у абсолютно здоровых людей. Он развивается как следствие уже имеющихся заболеваний, таких, как сахарный диабет, панкреатит, язвенная болезнь желудка, алкоголизм и др. Для гепатоза характерно крайне быстрое развитие заболевания. Так, после токсического поражения печени в результате отравления (грибами, химическими веществами) жировая инфильтрация наступает в течение недели. Обнаружить жировой гепатоз легко с помощью ультразвукового исследования. В зависимости от размещения жировых отложений заболевание бывает трёх видов:
В отличие от здорового органа, при диффузном гепатозе свободность проводить ультразвук снижается, что отображается белыми пятнами на экране. Глубокие отделы печени визуализируются плохо, мелкий венозный рисунок не просматривается. Контуры печени остаются чёткими, однако размеры органа несколько увеличиваются.
Общими признаками гепатоза является «светлая» печень — преобладание низкоэхогенных участков ткани, плохо проводящих ультразвук. Поражённые жировыми клетками участки не дают органу нормально функционировать, что приводит к серьёзным последствиям: застою желчи, интоксикации организма, снижению иммунитета. желчь не поступает в полном объёме, пища переваривается хуже, поступает в кишечник не до конца переваренной, провоцируя дисбактериоз и кишечные инфекции.
Печень хуже очищает организм от токсинов, уменьшая поступление питательных веществ и витаминов. При жировом гепатозе страдает сердечно-сосудистая система, развивается гипертония, миопия, нарушение сердечной деятельности. Общая интоксикация снижает иммунитет, создавая благоприятные условия для ОРВИ, гриппа и других инфекций.
Гепатит и печень на УЗИ
Гепатит — это вирусная инфекция, приводящая к воспалению органа. При острой форме воспаления наблюдается скопление жидкости в тканях, а она хорошо проводит ультразвук, поэтому воспалительные процессы характеризуются гиперэхогенностью.
Также увеличиваются размеры печени. Её поверхность становится слишком гладкой и ровной, но контуры при этом размытые.
При гепатите С применяется допплеровское сканирование, выявляющее участки с усиленным кровотоком и места, в которых он нарушен или отсутствует. При гепатите В и С можно увидеть поражённые участки паренхимы, замещённые гиперэхогенной соединительной тканью.
Кисты печени на УЗИ
Кисты печени диагностируются у 0,8% населения, причём у женщин они выявляются чаще, чем у мужчин. Обычно сопровождаются такими заболеваниями, как поликистоз яичников, цирроз печени, желчекаменная болезнь.
При сужении протоков печени желчь не может проходить, она закупоривает канал, и в нём образуется полость, напоминающая по виду капсулу. Со временем она наполняется анэхогенной жидкостью, появляются новые кисты, имеющие диаметр до 25 см. В простой кисте кровоток отсутствует.
Эхинококковые кисты образуются в результате откладывания в печени личинок паразитов. Они имеют вид капсулы с плотными стенками, которые постепенно расширяются и оказывают давление на паренхиму, перекрывают протоки и кровеносные сосуды.
Растущая киста способна передавить печёночную вену, став причиной инфаркта миокарда. Опасность эхинококковой кисты заключается в том, что капсула может лопнуть и её содержимое распространится по всему организму.
Эхинококковое поражение достигает головного мозга, лёгких. Также при прорыве капсулы наступает анафилактический шок и летальный исход. Пустая капсула имеет свойство кальцинации, паренхима печени теряет функциональность, приводя к нарушению работы органа.
Если не лечить болезнь, развивается альвеококкоз, при котором паразитные узелки распространяются по всей печени. При выявлении признаков эхинококковой кисты пациента направляют для более детального обследования.
Гемангиома печени на УЗИ
Гемангиома — это сосудистое образование внутри печени, состоящее из сплетения кровеносных сосудов. Оно носит доброкачественный характер, но имеют склонность к увеличению в размерах. Кавернозная опухоль достигает в диаметре до 20 см, и при отсутствии лечения превращается в атипичную гемангиому, покрытую ороговевшей тканью.
Опухоль легко диагностируется на УЗИ, она имеет чёткие бугристые контуры и гиперэхогенность. Повышенный кровоток подтверждается при помощи допплеровского сканирования. Однако УЗИ только подтверждает сам факт наличия опухоли, но более достоверные сведения даёт МРТ.
Гиперэхогенные образования на УЗИ
Практически всегда плотные гиперэхогенные образования в печени — это метастазы. При раке толстой кишки они кальцинируются, при раке молочной железы имеют гипоэхогенную тень. Также при метастазах увеличены лимфоузлы, что вызывает расширение протоков. Но даже при наличии всех эхо-признаков рака пациенту не выносится окончательный диагноз. Он направляется на дальнейшее, более детальное обследование.
Что не видно на УЗИ: камни в печени
Гепатолитаз — это образование камней в печени из сгустков желчи, которая по каким-то причинам не может пройти по протокам, густеет и застаивается. Из-за того, что печень не имеет нервных окончаний, камни долгое время не дают о себе знать.
Ультразвуковая диагностика является малоинформативной из-за специфического расположения органа.
Печень перекрывается рёберной дугой, поэтому камни в протоках датчик не визуализирует. единственным методом диагностики остаётся МРТ и биохимический анализ крови. При камнях значительно повышается билирубин, что указывает на застой желчи. МРТ показывает точное расположение и размеры камней.
Выводы
Наша клиника УЗИ предлагает полное обследование печени, включающее консультацию высококвалифицированного врача, полный спектр анализов крови и мочи, а также УЗИ-диагностику.
Рекомендовано пройти обследование печени мужчинам в возрасте старше 40 лет и женщинам после 50, а также лицам более молодого возраста, работающим на предприятиях тяжёлой промышленности, жителям мегаполисов, а также пациентам, в роду у которых имелись случаи печёночных патологий.
Неалкогольная жировая болезнь печени: клиника, диагностика и лечение
В настоящее время неалкогольная жировая болезнь печени (НЖБП) является одним из самых распространенных заболеваний в гепатологии, приводящим к ухудшению качества жизни, инвалидизации и смерти. В первую очередь, это обусловлено высоким риском прогрессирова
В настоящее время неалкогольная жировая болезнь печени (НЖБП) является одним из самых распространенных заболеваний в гепатологии, приводящим к ухудшению качества жизни, инвалидизации и смерти. В первую очередь, это обусловлено высоким риском прогрессирования НЖБП с развитием неалкогольного стеатогепатита (НАСГ), печеночной недостаточности и гепатоцеллюлярной карциномы. Общая распространенность НЖБП в популяции колеблется от 10 до 40%, тогда как частота НАСГ составляет 2–4% [1, 2, 3].
Эпидемиология и патогенез НЖБП
Понятие НЖБП объединяет спектр клинико-морфологических изменений печени, представленных стеатозом, НАСГ, фиброзом и циррозом, развивающихся у пациентов, не употребляющих алкоголь в гепатотоксичных дозах (не более 40 г этанола в сутки для мужчин и не более 20 г — для женщин). НЖБП встречается во всех возрастных группах, но наибольшему риску ее развития подвержены женщины в возрасте 40–60 лет с признаками метаболического синдрома (МС) [4, 5].
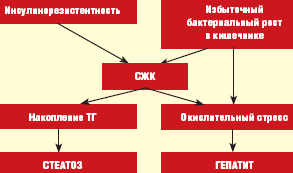
Патогенез НЖБП тесно связан с синдромом инсулинорезистентности (ИР), вследствие которого в печени накапливаются триглицериды (ТГ) и формируется жировой гепатоз (ЖГ) — первый этап или «толчок» заболевания. В последующем происходит высвобождение из жировой ткани и синтез de novo в гепатоцитах свободных жирных кислот (СЖК), способствующих возникновению окислительного стресса, являющегося вторым «толчком» заболевания и приводящего к развитию воспалительно-деструктивных изменений в печени в виде стеатогепатита [6].
Максимальный риск развития НЖБП отмечен в группе лиц с МС — это пациенты с сахарным диабетом (СД) 2 типа, ожирением, гипертриглицеридемией. Частота НЖБП у больных СД 2 типа и ожирением по данным различных исследований варьирует от 70 до 100%. При этом СД 2 типа или нарушение толерантности к глюкозе (НТГ) отмечаются у 10–75%, ожирение — у 30–100%, гипертриглицеридемия — у 20–92% пациентов с НЖБП [1, 4, 7, 8]. В то же время признаки НЖБП обнаруживаются у 10–15% людей без клинических проявлений МС, что может быть обусловлено другими патогенетическими механизмами формирования НЖБП, например, синдромом избыточной пролиферации бактерий в кишечнике или дисбиозом, как это принято формулировать в отечественной литературе [5, 10].
Основные механизмы развития НЖБП при кишечном дисбиозе связаны с нарушением синтеза апо-липопротеидов классов А и С, являющихся транспортной формой для ТГ в процессе образования липопротеидов очень низкой плотности (ЛПОНП), а также кишечным эндотоксикозом, что позволяет рассматривать это состояние в качестве дополнительного источника окислительного стресса (рис.) [11, 12].
Взаимосвязь патогенеза НЖБП с ИР позволяет считать это заболевание одним из независимых компонентов МС, клиническая значимость которого заключается в значительном прогрессировании атеросклеротического поражения сосудов.
В ряде работ показано, что НЖБП повышает риск возникновения сердечно-сосудистых заболеваний (ССЗ) независимо от других предикторов и проявлений МС [13]. Это подтверждается несколькими фактами, к которым относится связь НЖБП с концентрацией адипонектина в плазме. Известно, что адипонектин обладает антиатерогенным действием и по данным многих проспективных исследований снижение его уровня является ранним предиктором ССЗ и МС. У пациентов с НЖБП была отмечена более низкая концентрация адипонектина в плазме, чем у здоровых лиц [13].
Кроме этого, у указанной категории больных по сравнению с контрольной группой отмечается значительное увеличение толщины интимы (ТИ) сонной артерии, которое также признано достоверным субклиническим признаком атеросклероза. Доказано, что величина ТИ менее 0,86 мм связана с низким риском ССЗ, а более 1,1 — с высоким. У пациентов с НЖБП ее значение составляет в среднем 1,14 мм [14–18].
Другим субклиническим признаком атеросклероза, обнаруженным у больных НЖБП, служит выявление эндотелиальной дисфункции, что подтверждается снижением эндотелийзависимой вазодилатации плечевой артерии у пациентов с НЖБП. При этом уменьшение этого показателя коррелирует со степенью морфологических изменений в печени независимо от пола, возраста, ИР и других компонентов МС [19, 20].
Таким образом, патогенез НЖБП неразрывно связан с МС, а сам факт развития указанной патологии изменяет прогноз для этих пациентов, как в виде прогрессирования печеночной недостаточности, так и в виде значительного увеличения частоты осложнений ССЗ.
Клиника и диагностика
В целом для НЖБП характерно бессимптомное течение, поэтому наиболее часто в практике врач сталкивается со случайно обнаруженным при биохимическом исследовании синдромом цитолиза. При этом пациент с НЖБП, как правило, либо не предъявляет жалоб, либо они являются неспецифичными в виде астеновегетативного синдрома (слабость, утомляемость) и дискомфорта в правом подреберье. Наличие кожного зуда, диспепсического синдрома, наряду с развитием желтухи и портальной гипертензии, свидетельствует о далеко зашедшей стадии НЖБП [2, 3].
При объективном осмотре больных НЖБП обращают на себя внимание гепатомегалия, которая встречается у 50–75%, и спленомегалия, выявляемая у 25% пациентов [4].
При лабораторном исследовании для НЖБП характерны следующие изменения:
Основным дифференциальным отличием ЖГ от НАСГ, доступным в клинической практике, может быть выраженность биохимического синдрома цитолиза.
Следует отметить, однако, что отсутствие изменений лабораторных показателей, характеризующих функциональное состояние печени (АЛТ, АСТ, ЩФ, ГГТП), не исключает наличия воспалительно-деструктивного процесса и фиброза [10].
Как указывалось выше, диагностический поиск проводится в связи с выявлением у больного синдрома цитолиза, при этом наличие у него СД 2 типа, абдоминального ожирения, артериальной гипертензии и нарушения липидного обмена свидетельствует о высокой вероятности НЖБП. Постановка этого диагноза достаточно сложна ввиду необходимости исключения всех других причин, вызывающих цитолиз, макровезикулярный стеатоз и воспалительно-деструктивные изменения в печени. Следует исключить вторичный характер поражения печени (табл. 1) [2].
Для уточнения диагноза могут использоваться инструментальные методы (ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ)), которые позволяют верифицировать гепатомегалию, косвенно оценить степень стеатоза печени и зарегистрировать формирование портальной гипертензии.
УЗИ является недорогим и, по мнению некоторых авторов, достаточно информативным инструментальным методом диагностики стеатоза печени. Выделяют 4 основных ультразвуковых признака стеатоза печени:
К преимуществам УЗИ относится также возможность регистрировать динамику признаков стеатоза, в том числе на фоне лечения [20].
При проведении КТ печени основными признаками, свидетельствующими о наличии стеатоза, являются:
В целом КТ менее информативна, чем УЗИ при диффузных поражениях печени, однако она является методом выбора при очаговых заболеваниях [23].
Преимуществами современной высокопольной МРТ по сравнению с другими методами визуализации являются: высокая тканевая контрастность изображения за счет выгодного соотношения сигнал–шум, возможность получения целостного изображения органа в любой проекции, а также большие ресурсы программного обеспечения, используемые для дифференциальной диагностики.
Однако все визуализационные методы диагностики, несмотря на достаточно высокую информативность, не позволяют оценить наличие признаков стеатогепатита, степень его активности и стадию фиброзных изменений в печени [24, 25]. Поэтому с целью верификации диагноза необходимо проведение пункционной биопсии.
Значение пункционной биопсии печени в клинической практике неоднозначно. С одной стороны, только биопсия печени позволяет провести дифференциальный диагноз между стеатозом и стеатогепатитом, оценить стадию фиброза и на основании гистологических данных прогнозировать дальнейшее течение заболевания, а также исключить другие причины поражения печени. Однако отсутствие информированности врачей о целесообразности, а пациентов о безопасности метода сдерживают активное внедрение пункционной биопсии в практику.
Помимо этого, до сих пор активно обсуждаются морфологические критерии НЖБП. До настоящего времени в практике широко использовалась классификация, предложенная Brunt Е. (1999, 2001), которая подразделяет НЖБП в зависимости от степеней стеатоза, активности воспаления и стадии фиброза печени:
I. Степени крупнокапельного стеатоза:
0 степень: нет стеатоза;
1 степень: стеатоз до 33% гепатоцитов;
2 степень: стеатоз 33–66% гепатоцитов;
3 степень: стеатоз более 66%.
II. Степени НАСГ:
1 степень (мягкий НАСГ) — стеатоз 1–2 степени, минимальная баллонная дистрофия в 3 зоне ацинуса, лобулярное воспаление — рассеянная или минимальная лимфоплазмоцитарная инфильтрация, портальное воспаление отсутствует или минимальное;
2 степень (умеренный НАСГ) — стеатоз любой степени (крупно- и мелкокапельный), умеренная баллонная дистрофия в 3 зоне ацинуса, мягкое или умеренное портальное и лобулярное воспаление в 3 зоне ацинуса, может быть перисинусоидальный фиброз;
3 степень НАСГ (тяжелый НАСГ) — панацинарный стеатоз (смешанный), выраженная баллонная дистрофия, выраженное лобулярное воспаление, мягкое или умеренное портальное воспаление.
III. Стадии фиброза:
1 стадия — перисинусоидальный/перицеллюлярный фиброз в 3 зоне ацинуса, очаговый или распространенный;
2 стадия — перисинусоидальный/перицеллюлярный фиброз в 3 зоне ацинуса, очаговый или распространенный перипортальный фиброз;
3 стадия — очаговый или распространенный мостовидный фиброз;
4 стадия — цирроз печени [26].
Однако, по мнению ряда авторов, эта классификация не отражает целый спектр морфологических признаков, выявляемых у больных НЖБП при гистологическом исследовании. Недавно на основе существующей классификации была разработана и предложена Шкала активности НЖБП (NAFLD activity score — NAS), представляющая комплексную оценку морфологических изменений в баллах и объединяющая такие критерии, как стеатоз (0–3), лобулярное воспаление (0–2) и баллонную дистрофию гепатоцитов (0–2). Сумма баллов менее 3 позволяет исключить НАСГ, а более 5 свидетельствует о наличии у пациента гепатита. Данная шкала используется преимущественно для оценки эффективности лечения НЖБП, поскольку позволяет определить достоверность динамики морфологических изменений на фоне терапии за относительно короткий период времени [27].
В тех случаях, когда выполнение пункционной биопсии невозможно, диагноз НЖБП устанавливается в соответствии с алгоритмом, позволяющим пошагово исключить другие заболевания печени (табл. 2).
В связи с тем, что все пациенты с МС относятся к группе риска развития НЖБП, то больные с ожирением, СД 2 типа или НТГ, нарушением липидного обмена нуждаются в дополнительном обследовании, включающем клинические, лабораторные и инструментальные методы диагностики НЖБП и, в особенности, НАСГ. Однако до настоящего времени НЖБП и ее проявления не входят ни в критерии постановки диагноза МС, ни в алгоритм обследования больных с подозрением на его наличие (табл. 3).
Скрининг больных на стадии доклинических проявлений МС включает:
С учетом частоты, роли и значения НЖБП, в алгоритм обследования больных с МС должны входить клинико-лабораторные и инструментальные методы, позволяющие оценить морфофункциональное состояние печени:
Обязательными показаниями для биопсии являются:
Оценивать течение НЖБП возможно на основании данных гистологического исследования печени. Однако когда выполнение биопсии недоступно, существуют предикторы, позволяющие предположить высокий риск прогрессирования НЖБП с развитием гепатита и фиброза, которые были установлены при проведении статистической обработки результатов большого количества наблюдений [28–30].
Выявление более 2 критериев свидетельствует о высоком риске фиброза печени.
Для формулировки полноценного клинического диагноза необходимо учитывать данные клинико-лабораторного и инструментального обследования, выявление факторов неблагоприятного течения заболевания и других компонентов МС. Поскольку диагноз «неалкогольная жировая болезнь печени» в МКБ-10 (ВОЗ, 1998) пока отсутствует, его формулировка практическими врачами может производиться с учетом правил диагностики алкогольной болезни печени и вирусных гепатитов. В диагнозе на первом месте лучше указывать ту нозологическую единицу, на фоне которой развилась НЖБП, далее идет форма заболевания (гепатоз или НАСГ), степень стеатоза (по данным УЗИ), активность гепатита и стадия фиброзных изменений в печени в случае проведения гепатобиопсии. Если морфологическое исследование не выполнялось, допустимым, как и при других заболеваниях печени, является заключение: неустановленный фиброз. Примеры диагностических заключений:
Лечение НЖБП
В связи с высокой вероятностью неблагоприятного течения НЖБП, особенно в сочетании с другими проявлениями МС, все больные независимо от тяжести заболевания нуждаются в динамическом наблюдении и лечении. Однако до сих пор не разработаны стандартизированные терапевтические подходы к ведению пациентов с НЖБП.
Используемые направления терапии больных НЖБП основываются на механизмах развития заболевания, к которым в первую очередь относятся синдром ИР и окислительный стресс, поэтому наиболее важными задачами у данной категории пациентов являются:
Диета. С учетом современных представлений об этиологии, патогенезе и факторах прогрессирования НЖБП больным рекомендуются следующие диетические принципы:
Для пациентов с избыточной массой тела и ожирением — снижение общей энергетической ценности пищевого рациона. Суточная калорийность подбирается индивидуально в зависимости от массы тела, возраста, пола, уровня физической активности с использованием специальных формул. Сначала рассчитывают количество калорий, необходимых для основного обмена:
18–30 лет: (0,06 × вес в кг + 2,037) × 240
31–60 лет: (0,034 × вес в кг + 3,54) × 240
старше 60 лет: (0,04 × вес в кг + 2,76) × 240
18–30 лет: (0,06 × вес в кг + 2,9) × 240
31–60 лет: (0,05 × вес в кг + 3,65) × 240
старше 60 лет: (0,05 × вес в кг + 2,46) × 240.
Полученное значение умножают на коэффициент физической активности (1,1 — низкая активность, 1,3 — умеренная, 1,5 — тяжелая физическая работа или активное занятие спортом) и получают калорийность суточного рациона. Для снижения массы тела из рассчитанной величины суточных энергозатрат вычитают 500–700 ккал. Однако минимальное потребление калорий в сутки должно быть не менее 1200 ккал для женщин и не менее 1500 для мужчин. Доказано, что снижение массы тела на 5–10% сопровождается уменьшением гепатоспленомегалии, активности АЛТ, АСТ и коррелирует с регрессированием стеатоза печени [4]. Следует учесть, что быстрая потеря веса может привести к развитию «острого» НАСГ с формированием портального фиброза, центральных некрозов на фоне значительного повышения воспалительной активности вследствие увеличения поступления СЖК в печень на фоне периферического липолиза [5, 31]. Для больных ожирением и НЖБП безопасным и эффективным является снижение массы тела на 500 г в неделю для детей и на 1600 г в неделю для взрослых [31].
Кроме этого, всем пациентам с НЖБП рекомендуется:
Физическая нагрузка. Обязательным условием лечения больных НЖБП является физическая нагрузка. Она оказывает положительный эффект на снижение массы тела и чувствительность к инсулину, при этом увеличивается поступление СЖК в мышечную ткань, где происходит их окисление, тем самым уменьшается ИР [4]. Степень снижения ИР, как правило, коррелирует с интенсивностью физических упражнений, которые рекомендуется проводить не менее 3–4 раз в неделю, продолжительностью 30–40 минут.
Повышение чувствительности клеточных рецепторов к инсулину. К базисным медикаментозным средствам лечения синдрома ИР у больных НЖБП могут быть отнесены инсулиновые сенситайзеры — бигуаниды (метформин) и тиазолидиндионы (пиоглитазон, росиглитазон) — препараты, повышающие чувствительность клеточных рецепторов к инсулину. Опыт применения данных лекарственных средств свидетельствует о положительном влиянии на клинико-морфологические проявления НЖБП в виде уменьшения активности показателей цитолитического синдрома, степени стеатоза и воспаления. Но в целом вопрос применения этих препаратов у больных НЖБП требует проведения дальнейших исследований, что обусловлено отсутствием адекватных методов контроля эффективности лечения (гепатобиопсия) в выполненных работах [32].
Гиполипидемические средства. Учитывая патогенез заболевания, у пациентов с НЖБП эффективным может оказаться применение гиполипидемических средств из группы фибратов. Однако результаты исследования с назначением клофибрата больным НЖБП показали его неэффективность [33]. Не следует забывать и о возможности развития фибрат-индуцированных гепатитов. В отношении статинов также существует ряд противопоказаний, связанных с их гепатотоксическим действием. В целом данные выполненных работ противоречивы и указывают на необходимость дальнейшего изучения возможности использования этих препаратов у пациентов с НЖБП.
Пентоксифиллин. Снижение концентрации тумор-некротизирующего фактора-a (TNFa) имеет значение для прогрессирования НЖБП. Обладая высокой биологической активностью, TNFa усиливает ИР и приводит к развитию окислительного стресса. Уменьшение его уровня в крови связано с регрессом клинических и морфологических проявлений НЖБП. Подобный эффект был обнаружен у пентоксифиллина. Назначение этого препарата у пациентов с НАСГ в суточной дозе 1200 мг на протяжении 12 месяцев было связано со снижением показателей цитолитического синдрома и достоверным улучшением гистологических показателей у 67% больных [34].
Антагонисты рецепторов ангиотензина II. Формирование данного подхода обусловлено ролью ангиотензина в прогрессировании НАСГ. Установлено, что он, способствуя пролиферации миофибробластов, клеточной миграции, синтезу коллагена и провоспалительных цитокинов, активирует процессы фиброгенеза в печени. Поэтому в настоящее время исследуется возможность применения блокаторов ангиотензиновых рецепторов у пациентов с НЖБП. Так, прием лозартана у пациентов с НАСГ и артериальной гипертензией в суточной дозе 50 мг в течение 38 недель приводил к достоверному снижению АЛТ и ГГТП, что сочеталось с уменьшением степени стеатоза и воспалительной активности [35].
Антиоксиданты. Применение антиоксидантов у больных НЖБП оправдано наличием окислительного стресса, что подтверждается повышением в плазме у больных НАСГ маркера окислительного стресса — тиоредоксина и снижением концентрации антиоксидантных факторов. В настоящее время активно изучается возможность использования витамина Е, эффективность которого была продемонстрирована в ряде исследований [36]. Также имеется ряд зарубежных и отечественных работ, посвященных оценке влияния УДК на морфофункциональное состояние печени. Механизмы действия этой гидрофильной кислоты связаны с тем, что, нормализуя гепатоэнтеральную циркуляцию желчных кислот и целого ряда биологически активных веществ, вытесняя токсичные желчные кислоты, она способствует ликвидации избытка холестерина в гепатоцитах, путем уменьшения его синтеза и всасывания из кишечника. УДК также обладает цитопротективным и антиапоптотическим действием, препятствуя развитию окислительного стресса, что позволяет применять ее на обоих этапах НЖБП [33].
В отношении АЛК установлено, что она обладает плейотропным действием на весь организм, оказывая положительное влияние на энергетический, липидный (тормозит синтез холестерина, подавляя высвобождение СЖК из жировой ткани, что предупреждает развитие стеатоза гепатоцитов) и углеводный (снижает ИР, усиливает захват и утилизацию глюкозы клеткой, повышает чувствительность клеточных рецепторов к инсулину) виды обменов.
Кроме этого, АЛК, имея низкий оксислительно-восстановительный потенциал, обладает мощным антиоксидантным эффектом, действуя непосредственно на печень, способствует повышению детоксицирующих субстанций в гепатоцитах (восстанавливает глутатион) и улучшению морфологических изменений [36].
Восстановление микробиоценоза кишечника. К сожалению, большинство работ, подтверждающих патогенетическую роль дисбиоза кишечника в формировании НЖБП и эффективность антибактериальных препаратов в лечении указанной нозологии, относится к 80–90-м годам прошлого столетия.
Поэтому вопрос проведения санации кишечника антибактериальными препаратами остается открытым. Антибиотики рекомендуются только при наличии верифицированной чувствительной условно-патогенной флоры в кишечнике или формировании заболевания после оперативного лечения на брюшной полости, например «синдрома приводящей петли». Преимуществом выбора при этом принадлежит препаратам, обладающим способностью хорошо накапливаться в желчи с эффектом вторичного прохождения через желудочно-кишечный тракт, к которым относятся фторхинолоны первого поколения (ципрофлоксацин). Также могут использоваться кишечные антисептики, типа метронидазола или нифуроксазид, и невсасывающиеся в кишечнике препараты, например рифаксимин.
Во всех остальных случаях, когда нет показаний для применения антибиотиков, кишечную санацию у больных НЖБП следует проводить пребиотиками, а препаратом выбора в данном случае является Эубикор. Его преимуществом является сбалансированный состав, куда входят пищевые волокна и винные дрожжи (S. vini). Кроме мощного пребиотического эффекта, Эубикор обладает хорошими сорбционными свойствами, что позволяет не только восстанавливать нормальную микрофлору, но и проводить дезинтоксикацию. По результатам исследований, прием Эубикора у данной категории пациентов способствовал дополнительному уменьшению дислипопротеидемии и повышению чувствительности к инсулину [37, 38].
Лечение неалкогольного ЖГ
В целом требования, предъявляемые к лекарственным средствам, используемым в лечении НЖБП, достаточно высоки. В первую очередь, они должны быть максимально безопасны с точки зрения гепатотоксичности, также желательно их позитивное действие на улучшение клинико-лабораторных и морфологических изменений в печени.
Собственный опыт лечения больных НЖБП на стадии гепатоза состоит в использовании комбинации АЛК с Эубикором. АЛК (препарат «Берлитион», производитель — Берлин-Хеми, Германия) назначалась по 600 ЕД внутривенно в течение 14 дней, с переходом на пероральный прием в той же суточной дозе, однократно в течение 6 месяцев. Эубикор назначался по 2 пакетика 3 раза в день во время еды. Результаты работы показали положительное влияние Берлитион и Эубикора не только на показатели липидного и углеводного обменов, но и на степень жировой дистрофии в печени по результатам ультразвукового и морфологического исследований. Положительная динамика указанных изменений имеет значение как для формирования системной ИР, являющейся основной причиной развития МС, так и для течения собственно НЖБП и развития НАСГ. Поэтому данные препараты, наряду с немедикаментозной терапией, могут рассматриваться как средства базисной терапии первой стадии НЖБП — ЖГ.
Лечение НАСГ
При развитии у пациентов НАСГ терапия заболевания усиливалась дополнительной комбинацией метформина (препарат «Сиофор», производитель — Берлин-Хеми, Германия) в дозе 1500 мг в сутки с УДК (препарат «Урсосан» фирмы PRO.MED.CS Praha a.s.) в дозе 15 мг на 1 кг массы тела, с однократным приемом через час после ужина. Длительность лечения подбиралась индивидуально, как правило, она составляла не менее 6 месяцев, иногда достигая 12 и более месяцев. Продолжительность курса зависела от выраженности клинических проявлений, комплайнса и динамики лабораторно-инструментальных показателей на фоне лечения. Назначение этих препаратов сопровождалось уменьшением не только клинико-лабораторных проявлений заболевания, но и достоверно способствовало улучшению гистологической картины печени. При этом комбинированная терапия у данной категории пациентов являлась методом выбора, поскольку именно в группе, получавшей одновременно Сиофор, Берлитион и Урсосан, динамика показателей синдромов цитолиза, холестаза, а также жирового и углеводного обменов была более значимой. На фоне лечения у больных НАСГ также отмечалось обратное развитие жировой дистрофии, достоверно уменьшилась выраженность воспалительных изменений и отсутствовало прогрессирование стадии фиброза в печени. Таким образом, комбинированная терапия воздействует на основные этиопатогенетические механизмы формирования метаболических нарушений, приводит к улучшению показателей липидного и углеводного обменов в виде нормализации уровней ЛПВП, ТГ и индекса ИР у пациентов с НАСГ.
Предложенная схема лечения НЖБП не является стандартизированной, но она патогенетически обоснована, а ее рабочий вариант может рассматриваться как применение:
На практике рациональный выбор того или иного препарата может определяться сочетанием НЖБП с другими компонентами МС.
Рекомендуемые алгоритмы выбора терапии пациентов с НЖБП и ожирением:
ИМТ менее 40 кг/м 2 :