Что относится к заболеваниям эндокринной системы
Нарушение эндокринной системы
Общие сведения
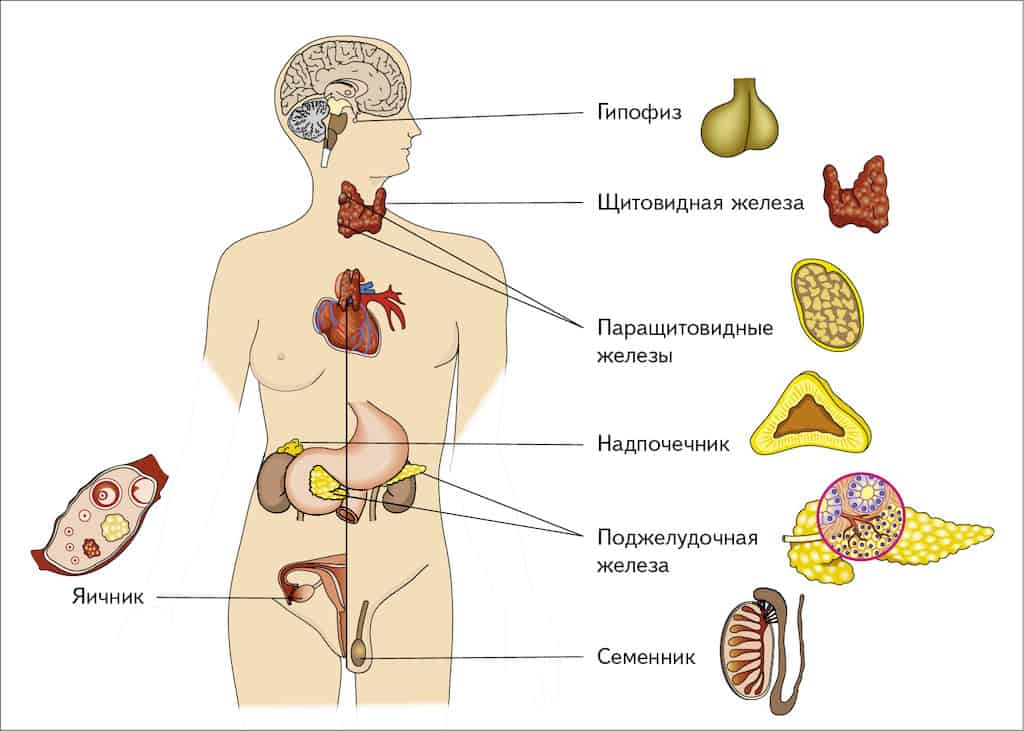
Нарушениями эндокринной системы являются патологические состояния, наступающие в результате неправильной деятельности эндокринных желез или желез внутренней секреции, выделяющих вырабатываемые ими вещества (гормоны) непосредственно в кровь или лимфу. К эндокринным железам относятся:
щитовидная и околощитовидные железы;
надпочечники и железы со смешанной функцией;
Основная роль эндокринных желез в организме выражается в их влиянии на процессы обмена веществ, роста, физического и полового развития. Нарушение эндокринной системы ведет к возникновению различных нарушений жизнедеятельности организма. В основе эндокринных нарушений лежит либо чрезмерное усиление, либо понижение функций той или иной железы.
Нарушения эндокринной системы
Гипофиз считается центром регуляции деятельности эндокринной системы, поскольку он вырабатывает гормоны, специфически стимулирующие рост, дифференцировку и функциональную активность некоторых желез внутренней секреции.
Нарушение сложных функций гипофиза влечет развитие ряда гипофизарных нарушений: чрезмерная функция передней доли гипофиза вызывает акромегалию. Понижение функции передней доли гипофиза может вызвать:
атрофию половых желез;
Понижение функции задней доли гипофиза провоцирует развитие несахарного диабета. У больного наблюдается обильное выделение мочи и сильная жажда.
Повышение функции щитовидной железы проявляется в увеличении ее объема. Возникают следующие нарушения:
При резко выраженном повышении функции щитовидной железы наблюдается выпячивание глазных яблок или пучеглазие.
Понижение функции щитовидной железы сопровождается уменьшением щитовидной железы, замедлением сердечных сокращений и западанием глазных яблок. Появляется наклонность к ожирению, запорам, сухость кожи, понижение общей возбудимости, изменение кожи и подкожной клетчатки, которые становятся отечными. Это состояние носит название микседемы.
Повышение функции надпочечников сопровождается преждевременным половым созреванием (чаще всего в связи с образованием опухолей). Понижение функции коры надпочечников в выраженных случаях дает картину болезни Аддисона (бронзовая болезнь), при которой появляется характерная темная, бронзовая пигментация кожи, истощение, понижается кровяное давление, понижается сахар в крови, снижается сопротивляемость организма.
Повышение функции мозгового слоя надпочечника вызывает развитие артериальной гипертонии в виде приступов. Повышение функции половых желез наблюдается редко (чаще в связи с развитием злокачественных опухолей этих желез), большей частью в детском возрасте. Половые железы преждевременно достигают своего полного развития. Понижение функции этих желез ведет к евнухоидизму, усилению роста с непропорциональным удлинением нижних и верхних конечностей, наклонности к ожирению, с распределением жира у мужчин по женскому типу и недоразвитию половых органов, отсутствию вторичного волосяного покрова.
Регуляция эндокринных желез
Регуляция деятельности эндокринных желез осуществляется вегетативными нервными центрами межуточного мозга через вегетативно-нервные волокна и через гипофиз под контролем коры больших полушарий. Нервная и эндокринная системы тесно связаны между собой и постоянно взаимодействуют.
Железы внутренней секреции оказывают большое влияние па рост и развитие организма, процессы обмена, возбудимость и тонус нервной системы. Особенности функционирования отдельных звеньев эндокринной системы играют большую роль в формировании организма вообще и его конституциональных особенностей в частности.
Закономерное течение возрастных изменений в организме может резко нарушаться под влиянием расстройств внутренней секреции со стороны одной или нескольких эндокринных желез.
Причины нарушения эндокринной системы:
Первичные нарушения функции периферических эндокринных желез. Различные патологические процессы могут развиваться в самой железе и приводить к нарушению образования и секреции соответствующих гормонов.
Периферические формы эндокринных расстройств. Причинами периферических эндокринных расстройств могут быть нарушения связывания гормонов с белками на этапе их транспорта к клеткам-мишеням, инактивация или разрушение циркулирующего гормона, нарушения рецепции гормонов и их метаболизма, нарушения пермиссивных механизмов.
Важное место среди причин поражения периферических эндокринных желез занимают инфекции. Некоторые из них (например, туберкулез, сифилис) могут локализоваться в различных железах, вызывая их постепенное разрушение, в других случаях наблюдается определенная избирательность поражения (например, менингококковый сепсис нередко сопровождается кровоизлиянием в надпочечники, вирусный паротит часто вызывает орхит и атрофию яичек, а орхит может возникать также при гонорее).
Причиной повреждения желез и нарушений гормонообразования служат опухоли, которые могут развиваться в любой железе. Характер эндокринных расстройств при этом зависит от природы опухоли. Если опухоль происходит из секреторных клеток, обычно продуцируются избыточные количества гормонов и возникает картина гиперфункции железы.
Если опухоль не секретирует гормон, а лишь сдавливает и вызывает атрофию или разрушает ткань железы, развивается ее прогрессирующая гипофункция. Нередко опухоли носят метастатический характер. В некоторых случаях опухоли эндокринных желез продуцируют гормоны, не свойственные данной железе, возможны также эктопические очаги образования гормонов в опухолях неэндокринных органов.
Нарушения эндокринной системы могут быть обусловлены врожденными дефектами развития желез или их атрофией. Последняя вызывается различными причинами, а именно:
гормонально-активной опухолью парной железы;
В основе повреждения и атрофии железы иногда лежат ауторшмунные процессы (при некоторых формах сахарного диабета, заболеваний надпочечников, щитовидной железы).
Образование гормонов нарушается в связи с наследственными дефектами ферментов, необходимых для их синтеза, или инактивацией ферментов. Таким путем возникают некоторые формы кортико-генитального синдрома, эндемического кретинизма и другие эндокринные заболевания. Возможно также образование в железе аномальных форм гормонов. Такие гормоны обладают неполноценной активностью или полностью ее лишены. В некоторых случаях нарушается внутрижелезистое превращение прогормона в гормон, в связи с чем в кровь выделяются неактивные его формы.
Причиной нарушений биосинтеза гормонов может стать дефицит специфических субстратов, входящих в их состав (например, йода, необходимого для образования гормонов щитовидной железы).
Одной из причин эндокринных расстройств является истощение биосинтеза гормонов в результате длительной стимуляции железы и ее гиперфункции. Таким путем возникают некоторые формы недостаточности бета-клеток островкового аппарата поджелудочной железы, стимулируемых длительной гипергликемией.
Повышенное внимание обращают на антирецепторные антитела. Считается, что механизмы выработки антирецепторных антител могут быть связаны с некоторыми особенностями самой иммунной системы.
Гормональные нарушения
Причиной образования антител может быть вирусная инфекция; предполагают, что в таких случаях вирус соединяется с гормональным рецептором на поверхности клетки и провоцирует образование антирецепторных антител. Одна из форм недостаточности гормональных эффектов может быть связана с нарушением пермиссивного действия гормонов.
Недостаток кортизола, оказывающего мощное и разностороннее пермиссивное действие в отношении катехоламинов, резко ослабляет гликогенолитические, липолитические эффекты адреналина, прессорное действие и некоторые другие эффекты катехоламинов. При отсутствии необходимых количеств тиреоидных гормонов не может нормально реализоваться действие соматотропного гормона на ранних этапах развития организма.
Эндокринопатии могут возникать в результате нарушения метаболизма гормонов. Значительная часть гормонов разрушается в печени, и при ее поражениях (гепатитах, циррозах и др.) нередко наблюдаются признаки эндокринных нарушений. Возможна и чрезмерная активность ферментов, участвующих в метаболизме гормонов.
При этом далеко не всегда в основе этих расстройств лежит недостаточная или избыточная продукция соответствующих гормонов, но всегда неадекватность их периферических эффектов в клетках-мишенях, приводящая к сложному переплетению метаболических, структурных и функциональных нарушений. Эндокринолог поможет разобраться в причинах возникновения нарушения, а также подберет правильное лечение.
Что относится к заболеваниям эндокринной системы
Эндокринные заболевания. Где лечить в Нижнем Новгороде?
Эндокринные заболевания лечит в Нижнем Новгороде врач – эндокринолог.
Эндокринных заболеваний множество.
Как выявить эндокринные заболевания в Нижнем Новгороде?
Симптомы эндокринных заболеваний коварны и схожи с другими заболеваниями.
Эндокринная система в организме человека регулирует работу внутренних органов посредством выработки особых веществ — гормонов.
Гормоны влияют на физические параметры человека, психическое и эмоциональное состояние человека и физиологические процессы в организме человека.
Определить уровень гормонов в своем организме можно в Онли Клиник!
Если работа эндокринной системы дает сбой, то нарушается процесс выработки гормонов: гормоны вырабатываются в уменьшенном или увеличенном количестве, нарушаются процессы транспортировки или всасывания гормона, продуцируется аномальный гормон, вырабатывается устойчивость против гормонального действия.
Врачи – эндокринологи в Нижнем Новгороде констатируют нарушения в работе эндокринной системы человека, которые приводят к различным заболеваниям и нарушениям гормонального фона:
Симптомы эндокринных заболеваний, определяемые в Нижнем Новгороде доктором – эндокринологом.
Эндокринная система включает в себя все железы внутренней секреции.
Среди основных симптомов эндокринных заболеваний в Нижнем Новгороде, врачи – эндокринологи Онли Клиник называют усталость, мышечную слабость, резкое изменение веса (его набор или похудение при неизменном рационе питания), боль в сердце, учащенное сердцебиение, лихорадку, потливость, перевозбудимость, сонливость, проблемы с мочеиспусканием, постоянное чувство жажды, повышенное артериальное давление, головные боли, проблемы с памятью, нарушение стула.
Все эти симптомы могут долгое время игнорироваться больным, или могут быть приняты за обычное переутомление.
А тем временем болезнь может прогрессировать и проблемы с иммунной и гормональной системами нарастать.
Только обследование профессионального врача – эндокринолога, сдача необходимых анализов на гормоны смогут установить правильный диагноз и выявить причину недомогания.
Почему развиваются эндокринные заболевания в Нижнем Новгороде?
Есть люди, которые находятся в группе риска для заболеваний эндокринной системы.
Врачи – эндокринологи в Нижнем Новгороде называют такие факторы риска:
Выявление заболеваний эндокринной системы в Нижнем Новгороде.
Почему нужно обратиться в Онли Клиник?
Самостоятельно выявить эндокринное заболевание невозможно.
Только комплекс обследований и анализов смогут правильно установить диагноз.
Поэтому обратиться к врачу – эндокринологу в Онли Клиник в Нижнем Новгороде нужно обязательно при появлении симптомом эндокринных нарушений.
Врач – эндокринолог Онли Клиник проводит комплекс обследований эндокринной системы организма человека, на основании которых устанавливают диагноз:
Многие эндокринные заболевания являются наследственными. Это происходит из – за мутаций на уровне генов.
Очень велик риск для ребенка заболеть, если оба или один родитель болеет каким – либо эндокринным заболеванием.
Эндокринные заболевания имеют последствия для всего здоровья человека.
Гормоны играют важнейшую роль и в мужском, и в женском в организмах.
Если нарушается выработка гормонов – это может привести к самым тяжелым последствиям для здоровья человека.
Нарушения в работе эндокринной системы, в работе щитовидной железы, гормональный дисбаланс приводят к неправильной работе внутренних органов, обменных процессов, функций желез внутренней секреции, возникновению соматических нарушений и косметических дефектов.
При малейших подозрениях на эндокринное заболевание нужно срочно обратиться к врачу – эндокринологу в Нижнем Новгороде.
Наличие эндокринного заболевания заставляет человека быть постоянно зависимым от прием лекарственных препаратов, гормонов.
Эндокринные заболевания могут спровоцировать развитие других «болячек».
Самолечение эндокринных заболеваний опасно для жизни!
Эндокринные заболевания
Болезни эндокринной системы
Причины развития патологий
Клиническая картина заболеваний
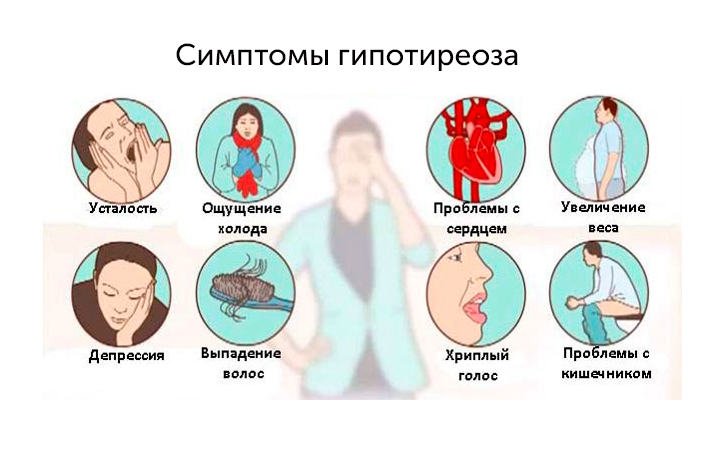
Симптоматика эндокринных нарушений разнообразна. Больные могут жаловаться на стремительную потерю веса либо набор массы, частые приступы тахикардии, нарушение сердечного ритма, чувство жара и гипергидроз, нервозность, диарею, головную боль из-за повышения АД, сонливость, апатию, снижение памяти.
Методы лабораторной и инструментальной диагностики
Методы лабораторный и инструментальной диагностики направлены на определение уровня определенного гормона, помогают оценить состояние соответствующей железы, развитие возможных осложнений.
Радиоизотопный метод обследования с применением йод-131 рекомендуется для выявления патологий щитовидной железы. Проведенное после этого сканирование дает возможность обнаружить узлы на ее поверхности, а также оценить степень их активности. При появлении симптомов онкопатологии органа проводится дополнительно термография.
Во время рентген-обследования врач может выявить изменения формы турецкого седла, что свидетельствует о формировании новообразования в гипофизе, заметное утолщение костей свода черепа при диагностированной акромегалии.
Широко применяется УЗИ, особенно в рамках диагностики кист щитовидной железы, патологий надпочечников.
Лечение и осложнения. Профилактические меры
** Размещенная на сайте информация и прейскурант не являются публичной офертой.
Россия, Московская обл., г. Красноармейск, ул. Комсомольская, дом 4, корпус 1
10 важных вопросов эндокринологу Юрию Потешкину
О гормонах, лишнем весе и эндокринных болезнях
Поговорили с Юрием Потешкиным — эндокринологом, кандидатом медицинских наук, медицинским директором сети клиник «Атлас».
Вы узнаете, какие заболевания эндокринной системы часто встречаются, можно ли их предотвратить, кому и когда надо проверять гормоны, как они влияют на лишний вес и старение организма.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Какие заболевания эндокринной системы чаще встречаются?
Три лидера по обращаемости в эндокринологии — это узловой зоб, сахарный диабет и гипотиреоз, или снижение функции щитовидной железы.
Узлы щитовидной железы сейчас стали выявлять чаще. Это связано с тем, что развивается диагностика, в частности УЗИ. Из-за этого чаще находят изменения в щитовидной железе, которые не дают клинической картины. Такие изменения не всегда означают, что есть серьезная болезнь, тем не менее их наблюдают, и люди с ними приходят к эндокринологу.
Еще в развитых странах растет число людей с сахарным диабетом второго типа, связанным со снижением чувствительности клеток к инсулину. Так отчасти происходит потому, что его стали выявлять с помощью скрининга до появления симптомов.
Например, по анализу крови на гликированный гемоглобин легко определить, есть ли у человека преддиабет, развился ли уже диабет или он здоров. Есть и другие анализы крови, показывающие нарушение толерантности к глюкозе, например оральный глюкозотолерантный тест. Их назначают людям с повышенным индексом массы тела и другими факторами риска.
Диабет первого типа встречается реже, число людей с ним — величина примерно постоянная, их доля не меняется. При этом заболевании поджелудочная железа не вырабатывает инсулин, оно обычно развивается еще в детском возрасте.
Как поставить цель и не бросить ее
Каковы факторы риска и профилактика эндокринных заболеваний?
Сахарный диабет второго типа. Факторы риска этого заболевания делят на модифицируемые и немодифицируемые.
Профилактика сахарного диабета второго типа — Американский центр по контролю и профилактике заболеваний, CDC
Немодифицируемые — это наследственность. Если у человека был родственник с сахарным диабетом, есть вероятность, что у него тоже разовьется это заболевание.
В то же время варианты генов, повышающие риск сахарного диабета, могут быть полезны: у таких людей быстро растут мышцы, они хорошо поддерживают мышечную массу. Плохо то, что так же хорошо они набирают и жир.
То есть самый мощный модифицируемый фактор риска сахарного диабета второго типа — это вес. Чем он выше, тем больше вероятность заболеть.
При этом без наследственной предрасположенности получить сахарный диабет маловероятно. За исключением симптоматического диабета — например, в результате избыточного потребления алкоголя, из-за хронического панкреатита и других деструктивных процессов в области поджелудочной железы.
В алгоритмы профилактики почти любого заболевания входят рекомендации не употреблять алкоголь и не курить — эти факторы риска актуальны для всех.
Гипотиреоз. Его профилактики не существует, как и профилактики сахарного диабета первого типа. Такие заболевания можно назвать случайностью. Единственное, есть статистика, что гипотиреоз и некоторые другие заболевания щитовидной железы могут быть связаны с избыточным потреблением йода.
Гипотиреоз — Национальная служба здравоохранения Великобритании
Узлы щитовидной железы. Их профилактикой будет употребление йода, так как они часто появляются при его дефиците. Для этого достаточно использовать йодированную соль, больше ничего делать не надо.
Дополнительно принимать препараты йода нужно только беременным и кормящим женщинам в дозировке, назначенной врачом.
При каких симптомах стоит обратиться к эндокринологу и нужны ли скрининговые обследования?
Эндокринных заболеваний много. Давайте остановимся на распространенных, о которых мы говорили выше, — это сахарный диабет, гипотиреоз, узлы щитовидной железы.
При сахарном диабете классическими симптомами будут избыточное выделение мочи и сильная жажда. Это обязательно требует обращения к врачу. Еще лучше — не дожидаться симптомов, а раз в три года проходить скрининговое обследование на диабет:
Скрининг диабета второго типа — Американская диабетическая ассоциация
В качестве скрининга делают анализ крови на гликированный гемоглобин или любой другой тест на нарушения углеводного обмена. Гликированный гемоглобин кажется мне самым точным и наиболее гуманным, потому что не нужно пить раствор глюкозы, это не всем приятно.
Симптомы гипотиреоза могут маскироваться подо что угодно. Например, запор — может быть гипотиреоз, а может быть что угодно другое. Или выпадение волос — может быть гипотиреоз, а может быть что угодно другое. Или слабость — симптом, свойственный гипотиреозу, может быть при многих других заболеваниях.
Из-за этого общая рекомендация такая: при любых жалобах на здоровье можно сдать кровь на тиреотропный гормон гипофиза, или ТТГ. Еще его стоит сдать беременным и планирующим беременность женщинам. Регулярный скрининг на ТТГ для людей без симптомов не рекомендован.
У узлового зоба симптомов нет, обычно это случайная находка на УЗИ. Кроме агрессивных раков, когда опухоль быстро растет, щитовидная железа увеличивается, и человек это замечает.
Обычно щитовидная железа ничего не сдавливает и никак не ощущается, пока не достигнет значительного объема — как правило, не менее 60 мл. Чаще, когда люди чувствуют сдавление в области шеи или ком в горле, это связано с тревожностью и другими аналогичными проблемами.
При узлах щитовидной железы, когда они уже выявлены, УЗИ щитовидки обычно повторяют через полгода вместе с анализом на ТТГ, а далее делают УЗИ и анализ на ТТГ ежегодно.
Как правило, в первый раз на УЗИ щитовидной железы направляет терапевт. Если при обследовании нашли узлы, он направляет к эндокринологу, который уже дает рекомендации по дальнейшему наблюдению.
Бывают ли нарушения гормонального фона?
У меня с нарушениями гормонального фона ассоциация такая: человек смотрит на горы издалека и думает, что это отличный фон для рабочего стола. А если к ним приблизиться, то окажется, что на горах растут деревья, там своя экосистема, все сложно устроено.
Так и с гормональным фоном: нет такого диагноза, есть множество конкретных заболеваний с конкретными диагностическими критериями. Врачи такой термин, как гормональный фон, не используют, он ничего не значит.
Возможно ли истощение надпочечников?
Такого диагноза не существует по той простой причине, что у него нет нормальных диагностических критериев. На истощение надпочечников можно списать многие заболевания — например, под него подпадают депрессия и другие психические расстройства.
То есть людям надо лечить не слабость надпочечников, а свою настоящую болезнь. Проблема в том, что по какой-то причине им не поставили верный диагноз или не сумели донести, что у них на самом деле.
Бывает, что человек ходит от одного врача к другому с симптомами, типичными для тревожного или депрессивного расстройства. Если каждый врач ему говорит: по моей части все в порядке, вам надо к психотерапевту или психиатру, — человек в итоге сходит. А если один врач сказал, другой не сказал, третий подумал, четвертый успокоил — тогда человек не сходит, куда нужно, будет дальше искать причину, может даже попасть к шарлатанам.
Например, когда я вижу у человека признаки тревожных расстройств, то даю ему специальный опросник. Человек отвечает на вопросы и сам видит проблему — это помогает обосновать рекомендацию по обращению к психиатру.
Стоит ли бояться узлов щитовидной железы?
Узлы щитовидной железы часто встречаются, как правило, они доброкачественные. Врачи ими занимаются, потому что иногда узлы — это рак, примерно в 1—5% случаев. Это маленький процент, рак щитовидной железы редко бывает. В эти 5% входят разные виды раков, они различаются по степени опасности.
Узлы щитовидной железы — статья для пациентов на Uptodate
Развившийся рак щитовидной железы часто можно обнаружить, пропальпировав железу, но основная задача — его не допустить. Поэтому за узлами нужно наблюдать, чтобы выявить онкологию на ранней стадии.
В ряде случаев рекомендуют анализ на кальцитонин — это маркер медуллярного рака щитовидной железы. Например, при маленьких узлах, когда нельзя сделать пункцию, так можно все равно исключить медуллярный рак.
Стоит ли проверять антитела к щитовидной железе?
Например, если у человека была стрептококковая инфекция в носу или в горле, стрептококк вырабатывал белок, похожий на тиреопероксидазу. В итоге к ней появились антитела и теперь определяются в крови. Это не имеет никакого отношения к щитовидной железе. Другая ситуация: щитовидная железа была повреждена вирусом, из-за этого выработались антитела, а железа восстановилась и функционирует прекрасно.
Для диагностики крайне важен анализ на ТТГ — тиреотропный гормон. Если он в порядке, с щитовидной железой все нормально, какие бы антитела ни были. Сдавать анализ на них просто так не стоит.
Если ТТГ повышен, нужно проверить гормоны щитовидной железы:
Анализы на АТ-ТПО и АТ-ТГ могут назначать беременным женщинам с повышенным ТТГ — это может быть важно для ведения беременности.
Еще есть история с подавлением антител к щитовидной железе — это также бесполезное занятие. Снижать их для профилактики гипотиреоза неэффективно. Процесс идет в одном направлении — что бы вы ни делали, он будет туда идти. А если антитела повышены не из-за процесса в щитовидной железе, подавлять их тем более не стоит.
Как часто избыточный вес связан с эндокринными заболеваниями?
Избыточный вес связан с эндокринными заболеваниями не более чем в 5% случаев. С набором веса могут быть связаны гипотиреоз, болезнь Иценко — Кушинга, при которой вырабатывается много гормонов надпочечников, и нарушения выработки половых гормонов.
Причины ожирения — Национальная служба здравоохранения Великобритании
При гипотиреозе человек набирает вес, но немного — не больше 5% от массы тела. Для 70-килограммового человека это три килограмма. А при болезни Иценко — Кушинга перераспределяется жировая ткань и может увеличиться вес, но это происходит не всегда. Кроме того, если человек не лечится, он будет постоянно с этим заболеванием попадать в стационар, в том числе в реанимацию, и вес будет уходить. У таких людей обычно ожирение первой степени, не больше.
Если есть связь между весом и гормонами, то при подборе лечения его можно сбросить. Плохая новость: над снижением массы тела все равно придется работать. Вес сам собой обычно не уходит.
Единственное исключение — гипотиреоз. Когда человек начинает принимать гормоны щитовидной железы, набранный вес уходит быстро, примерно в течение месяца. Так происходит потому, что набор веса больше связан с накоплением жидкости.
В случаях, если человек обращается с избыточным весом, конечно, всегда исключают гормональные причины, но вероятность того, что у человека есть эндокринное заболевание, небольшая. Как правило, у людей с избыточным весом нет эндокринной патологии.
Как вы относитесь к применению гормонов для продления жизни и молодости?
В медицине не стоит ничего делать просто так. У людей старше 50 лет, как правило, уже есть изменения, при которых им нужна гормональная терапия. Нужно ли использовать ее до этого — большой вопрос.
Например, если люди применяют тестостерон без показаний до 50 лет в больших дозах — в физиологических дозах его использовать смысла нет, еще есть свой, — они могут получить проблемы. В частности, нарушение обмена липидов, проблемы с сердцем. То есть человек скорее ухудшит здоровье, чем улучшит и продлит жизнь.
Другой пример — гормон роста. Существует мнение, что он улучшает состояние суставов и восстановление тканей. Однако сейчас есть данные, что, наоборот, чем выше активность гормона роста, тем ниже продолжительность жизни.
Биохакинг, на мой взгляд, интересное движение, которое мотивирует медицину развиваться, потому что есть запрос людей на улучшение здоровья. Но здесь важно соблюдать баланс: когда люди самостоятельно занимаются продлением жизни, они часто используют несовместимые друг с другом или опасные методы.
Гормоны против старения — разбор на сайте эндокринологического общества
Излечимы ли эндокринные заболевания?
Посмотрим на примере сахарного диабета второго типа. К этому заболеванию есть предрасположенность — по сути, это как путь из точки А в точку В, по которому человек идет и не может вернуться, если дошел до конца. То есть сахарный диабет мы не можем вылечить — но можем воздействовать на то, как быстро он разовьется и какие у него будут осложнения.
Например, у людей с диабетом выше риск инфарктов и инсультов, но их реально предотвратить — и заболевание никак не скажется на продолжительности жизни человека.
С сахарным диабетом нужно постоянно принимать препараты, но мы точно так же едим, спим и не рефлексируем на тему: «мне опять сегодня спать» или «мне опять сегодня есть, я завишу от еды».
Человек будет плохо себя чувствовать, если не будет есть или спать. С лечением диабета и других эндокринных заболеваний то же самое: принимать каждый день препараты — это свойство и особенность вашего организма.