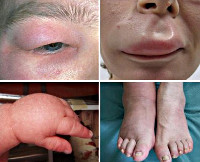
Что относится к тяжелым аллергическим реакциям

Если говорить об острых формах проявления аллергической реакции, то они происходят тогда, когда возникает особенно сильный конфликт иммунитета с раздражителем. В такие моменты человек испытывает сильную боль, кроме того, в организме могут повреждаться ткани, а сам иммунитет значительно снижаться.
На сегодняшний день различают несколько видов острых аллергических реакций организма:
Этот вид аллергической реакции происходит на определенную группу лекарственных препаратов и проявляется в виде высыпаний на коже, которые могут быть выражены различно. Самой острой формой проявления аллергической реакции на медикаменты могут быть высыпания в виде больших волдырей. Для того, чтобы облегчить состояние человека, необходим прием препарата, который купирует приступ аллергии. Если же у человека к общей аллергической реакции добавляется еще и аллергический шок, то необходимо незамедлительно вызвать скорую помощь.
2. Анафилактическая аллергия.
Важно помнить, что такая реакции на аллерген может начаться мгновенно и будет сопровождаться отдышкой, кожные покровы могут приобрести синюшний цвет, понизится артериальное давление, человеку будет тяжело глотать. Для того чтобы облегчить состояние человека при таком виде острой аллергической реакции, нужно будет уложить больного и слегка приподнять ноги, затем открыть окно или двери, чтобы в помещение поступал свежий воздух. Очень важно сразу убрать то, что спровоцировало появление аллергии. Так же надо будет очистить рот и нос от слизи. Если есть рвотные массы,от них так же нужно будет избавиться. После этого нужно будет между зубов положить валик из марли или других подручных материалов, например, чистого носового платка. Таким образом, можно будет предупредить заглатывание языка, что является довольно частым явлением при анафилактической аллергической реакции.
Острые аллергические реакции
К острым аллергическим заболеваниям относят:
Чаще всего развитие той или иной аллергической реакции обусловлено воздействием:
Начальный период любой аллергии проявляется в виде плохого самочувствия, общего недомогания, а также головной боли и озноба, тошноты, отдышки и головокружения. Довольно часто возникают кожный зуд, жжение во рту и в носу, а также заложенность носа и частое чихание.
Также аллергические реакции можно подразделить в зависимости от выраженности проявлений:
Клинические проявления аллергических реакций разнообразны:
Аллергический ринит. Основными его проявлениями являются характерная заложенность носа и / или затруднённость носового дыхания. Аллергический ринит также проявляется чиханием, чувством жжения в глотке и выделением обильного водянистого слизистого секрета.
Аллергический конъюнктивит отличает гиперемия и покраснение конъюнктивы. Он сопровождается также отеком, слезотечением и зудом, отечностью век, сужением глазной щели и светобоязнью.
Крапивница. Характеризуется внезапным возникновением зудящих волдырей. Края их приподняты над поверхностью кожи. Сами волдыри отличаются бледным центром и ярко-красными краями. Они могут появляться как по всей поверхности тела, так и сосредотачиваться на определённом участке кожи. Такая сыпь не оставляет пигментации и может сохраняться на коже от 1 до трех суток.
Первая помощь при острой аллергической реакции.
1. Прекратить контакт с аллергеном!
Первой помощью при развитии острой пищевой аллергии является незамедлительное промывание желудка. В том случае, если после приёма пищи прошло более одного часа наиболее эффективными методами будут прием слабительных препаратов и, так называемая, очистительная клизма. Также нужно дать сорбентные препараты (активированный уголь, фильтрум, энтерос-гель и т.п.). Приём данных препаратов остановит поступление в кровь аллергенов из просвета кишечника.
Если речь идёт об укусе насекомых, то в данном случае первой помощью является быстрое извлечение жала. Для уменьшения отёка необходимо приложить холодный компресс либо лёд на место укуса не менее чем на 20 минут. Компрессом может послужить полотенце, смоченное в холодной воде. Целесообразно также наложить жгут выше места укуса (на минимальном расстоянии).
Когда имеем дело с ингаляционными аллергенами (такими как пыль, пыльца либо шерсть) первой помощью будет быстрое переодевание ребёнка и оперативное смывание водой аллергенов, которые успели попасть на кожу и слизистые оболочки пациента. Первым делом необходимо принять душ, а также промыть нос и глаза.
2. Приём антигистаминных препаратов.
Для детей можно использовать супрастин, фенкарол, фенистил и т.п. Данные препараты препятствуют развитию острой аллергической реакции, угнетая симптомы, связанные с высвобождением гистамина.
3. Гипоаллергенная диета.
Очень важно придерживаться неспецифической гипоаллергенной диеты не менее двух недель после возникшей аллергической реакции. В её основе лежит исключение из рациона питания продуктов, наиболее часто вызывающих аллергические реакции. Придерживаясь диеты, вы предотвратите повторные аллергические реакции!
В том случае, если после устранения контакта с аллергеном и применения антигистаминных препаратов не наступило улучшения, срочно вызывайте «скорую помощь»!
Если имеет место тяжёлая аллергическая реакция, в данном случае вводятся гормональные препараты (такие как дексаметазон или преднизолон), а также адреналин. Они могут применяться только под строгим контролем врача (ввиду того, что относятся к сильнодействующим средствам). В некоторых случаях требуется экстренная госпитализация и лечение в стационаре.
Муравлева Е.Ф. – заведующая отделением пульмонологии Борисовской больницы №2
Острые аллергические реакции
Острые аллергические реакции – это патологические состояния, возникающие вследствие гиперчувствительности организма к проникающим извне аллергенам и характеризующиеся внезапным развитием локализованных или генерализованных аллергических реакций. К локализованным формам относят крапивницу, ангиоотек, ларингоспазм и бронхоспазм, к системным – анафилактический шок и распространенные токсико-аллергические дерматиты. Проявления острой аллергической реакции зависят от ее формы, состояния организма, возраста и других факторов. Лечебные мероприятия включают элиминацию аллергена, восстановление жизненно важных функций, введение антигистаминных средств и глюкокортикостероидов.
МКБ-10
Общие сведения
Острые аллергические реакции – это заболевания, развивающиеся при наличии повышенной чувствительности иммунной системы к проникающим в организм извне аллергенам. Обычно при этом выявляются признаки аллергической реакции немедленного типа с внезапным острым началом, распространением патологического процесса на различные органы и ткани, выраженным нарушением жизненно важных функций организма. По статистике каждый десятый житель нашей планеты когда-либо переносил острую аллергическую реакцию. Выделяют легкие (локализованные) проявления гиперчувствительности в виде обострения аллергического риноконъюнктивита и ограниченной крапивницы, среднетяжелые – с развитием распространенной крапивницы, отека Квинке, ларингоспазма, бронхоспазма и тяжелые – в виде анафилактического шока.
Причины
Развитие острых аллергических реакций обычно связано с воздействием чужеродных веществ, проникающих в организм с вдыхаемым воздухом (бактериальные, пыльцевые, содержащиеся в атмосферном воздухе и домашней пыли аллергены), продуктами питания, лекарственными препаратами, вследствие укусов насекомых, при использовании латекса, нанесении на кожу и слизистые различных неорганических и органических веществ.
Провоцирующими моментами могут выступать экзогенные факторы: экологическое неблагополучие, вредные привычки, неконтролируемое употребление лекарственных средств и бытовой химии. К эндогенным факторам риска относят отягощенную по аллергии наследственность, стрессовые ситуации, иммунные нарушения.
Патогенез
Патологический процесс чаще всего характеризуется развитием острой аллергической реакции немедленного типа. При этом формируется IgE-опосредованная гиперчувствительность к проблемному чужеродному веществу, становящемуся антигеном. Развивающаяся иммунная реакция протекает в присутствии клеток трех типов – макрофагов, T- и B-лимфоцитов. Синтезируемые B-клетками иммуноглобулины класса E располагаются на поверхности клеток-мишеней (тучных клеток, базофилов).
Повторное поступление аллергена в организм приводит к развитию аллергической реакции с активацией клеток-мишеней и выбросом большого количества медиаторов воспаления (это, прежде всего, гистамин, а также серотонин, цитокины и др.). Такая иммунная реакция обычно наблюдается при поступлении пыльцевых, пищевых, бытовых аллергенов, лекарственных средств и сывороток, проявляясь симптомами поллиноза, атопического дерматита и бронхиальной астмы, анафилактическими реакциями.
Механизм возникновения острых аллергических заболеваний может быть обусловлен формированием цитотоксических, иммунокомплексных, клеточно-опосредованных иммунных реакций. В результате развивающихся после сенсибилизации патохимических и патофизиологических изменений появляются типичные симптомы острой аллергии.
Симптомы аллергических реакций
Легкое течение острых аллергических реакций чаще всего проявляется симптомами аллергического ринита (затруднение дыхания через нос, ринорея, приступы чихания) и конъюнктивита (зуд и отечность век, покраснение глаз, светобоязнь). Сюда же можно отнести появление признаков крапивницы на ограниченном участке кожи (округлые пузыри, гиперемия, зуд).
При среднетяжелом течении острых аллергических реакций поражение кожных покровов становится более выраженным и характеризуется развитием генерализованной крапивницы с захватом практически всей поверхности кожи и появлением новых пузырей в течение нескольких суток. Нередко при этом отмечаются признаки ангионевротического отека Квинке с возникновением ограниченного ангиоотека кожи, подкожной клетчатки, слизистых оболочек. Патологический процесс чаще локализуется в области лица, поражая губы и веки, иногда встречается на кистях, стопах и мошонке, может приводить к отеку гортани и слизистой оболочки желудочно-кишечного тракта. Острая аллергическая реакция с развитием воспаления слизистой оболочки гортани и бронхов может вызывать тяжелые осложнения вплоть до летального исхода от асфиксии.
Диагностика
Диагностика острых аллергических реакций предусматривает тщательный анализ анамнестических данных (переносимость лекарственных препаратов и сывороток, перенесенные ранее аллергические заболевания), клинических проявлений аллергии (поражение кожи, верхних дыхательных путей, признаки удушья, обморок, наличие судорог, нарушение сердечной деятельности и т. д.). Необходим осмотр аллерголога-иммунолога и других специалистов: дерматолога, оториноларинголога, гастроэнтеролога, ревматолога и пр.
Выполняются общеклинические лабораторные исследования (крови, мочи), биохимический анализ крови, по показаниям – определение ревматоидного фактора и антинуклеарных антител, маркеров вирусного гепатита, наличия антител к другим микроорганизмам, а также необходимые в данном конкретном случае инструментальные диагностические процедуры. При возможности могут проводиться кожные пробы, определение общего и специфических иммуноглобулинов класса E, а также другие используемые в аллергологии обследования.
Дифференциальная диагностика острых аллергических реакций требует исключения широкого круга различных аллергических, инфекционных и соматических заболеваний, сопровождающихся кожными проявлениями, поражением слизистых оболочек внутренних органов, нарушением функции дыхания и кровообращения.
Лечение острых аллергических реакций
Лечебные мероприятия при острых аллергических реакциях должны включать скорейшую элиминацию аллергена, проведение противоаллергической терапии, восстановление нарушенных функций дыхания, кровообращения и других систем организма. Чтобы прекратить дальнейшее поступление вещества, вызвавшего развитие повышенной чувствительности, необходимо остановить введение лекарственного средства, сыворотки или кровезаменителя (при внутримышечных и внутривенных инъекциях, инфузиях), уменьшить всасывание аллергена (наложение жгута выше места введения лекарства или укуса насекомого, обкалывание этого участка с использованием раствора адреналина).
Проведение антиаллергической терапии предусматривает использование антигистаминных препаратов и глюкокортикостероидных гормонов местно, внутрь или парентерально. Конкретные дозировки препаратов и способ их введения зависят от локализации патологического процесса, тяжести острой аллергической реакции и состояния больного. Симптоматическая терапия направлена на коррекцию нарушенных функций организма и, прежде всего, дыхания и кровообращения. Так при бронхоспазме ингаляционно вводятся бронхолитические и противовоспалительные препараты (ипратропия бромид, сальбутамол и др.), при выраженной артериальной гипотензии назначаются вазопрессорные амины (допамин, норадреналин) с одновременным восполнением объема циркулирующей крови.
В тяжелых случаях неотложная помощь оказывается в условиях реанимационного отделения стационара с применением специальной аппаратуры, поддерживающей функцию кровообращения и дыхания. После купирования острых проявлений аллергических реакций лечение осуществляется врачом-аллергологом-иммунологом с использованием индивидуально подобранной схемы медикаментозной терапии, соблюдением элиминационной диеты, при необходимости – проведением АСИТ.
Терапия острых аллергических состояний на догоспитальном этапе
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими заболеваниями страдает в среднем около 10% населения земного шара. Особую тревогу вызывают данные ННПО скорой медицинской помощи, согласно которым за последние 3 года число вызовов по поводу острых аллергических заболеваний в целом по РФ возросло на 18%.
Основные причины возникновения и патогенез
Патогенез аллергических реакций на сегодняшний день достаточно полно изучен и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. Центральная роль в реализации иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при укусах насекомых. Лекарственная аллергия чаще всего развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%). Кроме того, в настоящее время возросло число случаев развития латексной аллергии.
Клиническая картина, классификация и диагностические критерии
С точки зрения определения объема необходимой лекарственной терапии на догоспитальном этапе оказания помощи и оценки прогноза острые аллергические заболевания можно подразделить на легкие (аллергический ринит — круглогодичный или сезонный, аллергический конъюнктивит — круглогодичный или сезонный, крапивница), средней тяжести и тяжелые (генерализованная крапивница, отек Квинке, острый стеноз гортани, среднетяжелое обострение бронхиальной астмы, анафилактический шок). Классификация и клиническая картина острых аллергических заболеваний представлены в табл. 1.
При анализе клинической картины аллергической реакции врач СМП должен получить ответы на следующие вопросы (табл. 2).
При начальном осмотре на догоспитальном этапе следует оценить наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отека Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного отмечаются стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как угрожающее жизни.
Лечение острых аллергических заболеваний
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по следующим направлениям:
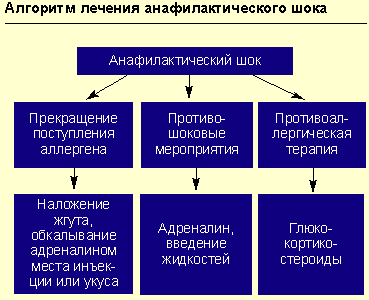
Прекращение дальнейшего поступления в организм предполагаемого аллергена.
Например, в случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
Противоаллергическая терапия (антигистаминными препаратами или глюкокортикостероидами).
Введение антигистаминных препаратов (блокаторов Н1-гистаминовых рецепторов) показано при аллергическом рините, аллергическом конъюнктивите, крапивнице. Выделяют классические антигистаминные препараты (например, супрастин, димедрол) и препараты нового поколения (семпрекс, телфаст, кларотадин и др.). Необходимо отметить, что для классических антигистаминных препаратов в отличие от препаратов нового поколения характерно короткое время воздействия при относительно быстром наступлении клинического эффекта; многие из этих средств выпускаются в парентеральных формах. Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью (например, фармакокинетика семпрекса не меняется даже у больных с нарушенными функциями печени и почек) и не вызывают тахифилаксии. Эти препараты обладают длительным воздействием и предназначаются для приема внутрь.
При анафилактическом шоке и при отеке Квинке (в последнем случае — препарат выбора) внутривенно вводится преднизолон (взрослым — 60-150 мг, детям — из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон (дипроспан в дозе 1-2 мл внутримышечно), состоящий из динатрия фосфата (обеспечивает быстрое достижение эффекта) и дипропионата бетаметазона (обусловливает пролонгированное действие). Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будесонид). При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (семпрекс, кларитин, кларотадин) с глюкокортикостероидами (ГКС).
Побочные эффекты системных ГКС — артериальная гипертензия, повышенное возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС — осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз — атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и 12-перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Симптоматическая терапия.
При развитии бронхоспазма показано ингаляционное введение b2-агонистов и других бронхолитических и противовоспалительных препаратов (беродуала, атровента, вентолина, пульмикорта) через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия — 500-1000 мл, стабизола — 500 мл, полиглюкина — 400 мл). Применение вазопрессорных аминов (допамина — 400 мг на 500 мл 5%-ной глюкозы, норадреналина — 0,2-2 мл на 500 мл 5%-ного раствора глюкозы, доза титруется до достижения уровня систолического давления 90 мм рт. ст.) возможно только после восполнения ОЦК. При брадикардии допускается введение атропина в дозе 0,3-0,5 мг подкожно (при необходимости инъекцию повторяют каждые 10 мин). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
Противошоковые мероприятия (см. рисунок).
При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть (при наличии съемных зубных протезов их нужно удалить).
Адреналин вводят подкожно в дозе 0,1-0,5 мл 0,1%-ного раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 мин в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение адреналина. При этом 1 мл 0,1%-ного раствора адреналина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в минуту). При необходимости скорость может быть увеличена до 2-10 мкг/мин. Внутривенное введение адреналина проводится под контролем частоты сердечных сокращений, дыхания, уровня артериального давления (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт. ст. у взрослых и более 50 мм рт. ст. у детей).
Побочные эффекты адреналина — головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также случаи развития некрозов тканей при повторном подкожном введении адреналина в одно и то же место вследствие местного сужения сосудов. Противопоказания — артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; неанафилактический шок; беременность. Однако даже при этих заболеваниях возможно назначение адреналина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Типичные ошибки, допускаемые на догоспитальном этапе
Изолированное назначение Н1-гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения, и на догоспитальном этапе это лишь приводит к неоправданной потере времени; использование дипразина (пипольфена) опасно усугублением гипотонии. Использование таких препаратов, как глюконат кальция, хлористый кальций, вообще не показано при острых аллергических заболеваниях. Ошибочным следует считать также позднее назначение ГКС, необоснованное применение малых доз ГКС, отказ от использования топических ГКС и b2-агонистов при аллергическом стенозе гортани и бронхоспазме.
Показания к госпитализации
Пациенты с тяжелыми аллергическими заболеваниями должны быть обязательно госпитализированы.
А. Л. Верткин, доктор медицинских наук, профессор
А. В. Тополянский, кандидат медицинских наук
Аллергические реакции
Аллергические реакции
Concilium Provisorum, Том 2, №3, 2002
Аллергическими реакциями, или гиперчувствительностью, называют чрезмерное или неадекватное проявление реакций приобретенного иммунитета, с развитием воспаления и повреждением тканей. Механизмы, посредством которых иммунная система защищает организм, и механизмы аллергических реакций сходны. В них принимают участие антитела, лимфоциты и другие клетки иммунной системы.
Диагноз
Поскольку каждая аллергическая реакция запускается определенным аллергеном, идентификация этого аллергена является основной целью диагностики.
Разработаны специальные тесты, которые позволяют выяснить, являются ли симптомы результатом аллергии, а также идентифицировать аллергены. Используются определение содержания в крови IgE-антител, специфичных к определенным аллергенам и кожные скарификационные тесты.
Для кожных тестов готовят растворы из потенциальных аллергенов (экстракт трав, деревьев, пыльцы, эпидермиса животных, яда насекомых, пищи, лекарств). Полученные растворы вводят в минимальных количествах внутрикожно. Если у пациента аллергия на одну или несколько из перечисленных субстанций, то развивается местный отек вокруг инъекции соответствующего аллергена.
Лечение
I. Удаление аллергена
Для прекращения аллергической реакции достаточно установить кондиционеры с фильтрами, удалить из дома животных, отказаться от того или иного вида пищевых продуктов и лекарственных препаратов. Иногда приходится сменить работу, если имеется аллергия к субстанции, с которой пациент постоянно сталкивается на рабочем месте. Лицам с выраженной сезонной аллергией рекомендуется на время переезжать в область, где причинный аллерген отсутствует.
II. Уменьшение интенсивности воздействия аллергена
Например, при аллергии на домашнюю пыль целесообразно убрать мягкую мебель, ковры и шторы; покрыть матрасы и подушки пластиковыми защитными чехлами; чаще осуществлять влажную уборку комнат; пользоваться кондиционерами с целью уменьшения влажности воздуха в помещениях, которая благоприятствует размножению клеща домашней пыли; установить высокоэффективные воздушные фильтры.
III. Медикаментозное лечение
Так как некоторых аллергенов (особенно воздушных) трудно избежать, часто назначаются лекарства, которые блокируют аллергические реакции и соответственно облегчают симптомы.
1. Специфическая иммунотерапия (СИТ)
Суть метода заключается в том, что минимальные количества аллергена вводятся подкожно с постепенным увеличением дозы, до тех пор пока не будет достигнут поддерживающий уровень. СИТ стимулирует выработку в организме блокирующих или нейтрализующих антител, которые предотвращают аллергическую реакцию. Иммунотерапия чаще проводится при аллергии на пыльцу, клеща домашней пыли, яды насекомых и эпидермис животных. При аллергии на пищевые продукты СИТ не применяется из-за опасности анафилаксии.
2. Антигистаминные средства
Эти препараты наиболее широко используются для лечения аллергии (но не используются при лечении бронхиальной астмы). В организме есть два вида гистаминовых рецепторов: рецепторы 1-го типа (Н1-рецепторы) и рецепторы 2-го типа (Н2-рецепторы). Термином «антигистаминные средства» обычно обозначают именно препараты, блокирующие Н1-рецепторы; стимуляция этих рецепторов гистамином ведет к повреждению тканей. Н1-гистаминоблокаторы не следует путать с Н2-гистаминоблокаторами, которые применяются для лечения кислотозависимых заболеваний.
Все антигистаминные средства имеют сходные терапевтические эффекты; различаются они главным образом побочными эффектами.
Многие антигистаминные средства продаются без рецептов, имеют как короткодействующие, так и пролонгированные формы, часто комбинируются с деконгестантами, которые суживают кровеносные сосуды и тем самым уменьшают заложенность носа. Есть и такие антигистаминные препараты, которые необходимо принимать под врачебным контролем.
Большинство антигистаминных средств вызывают сонливость. В связи с их мощным седативным эффектом антигистаминные средства входят в состав многих легких снотворных препаратов. Выраженные антихолинергические свойства антигистаминных веществ обусловливают нарушения сознания, головокружения, сухость во рту, запоры и нарушения мочеиспускания, нарушения зрения, особенно у пожилых. Многие пациенты, однако, не испытывают побочных эффектов и без проблем принимают такие лекарства. Сонливость и другие побочные эффекты можно свести к минимуму, если принимать антигистаминные средства, начиная с небольшой дозы и постепенно увеличивать ее до поддерживающей. В настоящее время появилось новое поколение антигистаминных средств, не оказывающих ни антихолинергических эффектов, ни сонливости. Это такие препараты, как цетиризин, лоратадин, астемизол и фексофенадин.
С началом сезона цветения появляются ощущение зуда в верхних дыхательных путях, чиханье, выделения из носа, зуд глаз и слезотечение. Многие пациенты становятся раздражительными и подавленными, теряют аппетит, страдают от бессонницы.
Диагностика САР, как правило, не вызывает трудностей. Проведение кожно-аллергических тестов позволяет врачу определить, какая именно пыльца вызывает аллергию.
Лечение
Лечение САР начинают с антигистаминных средств. Для уменьшения заложенности носа и количества выделений наряду с антигистаминными средствами применяют пероральные деконгестанты, такие как псевдоэфедрин или фенилпропаноламин. Лицам с повышенным артериальным давлением эти препараты противопоказаны.
Также используется кромолин-натрий в виде назального спрея. Кромолин выписывается по рецептам и более дорог, чем большинство антигистаминных средств. Если антигистаминные средства и кромолин не устраняют симптомы аллергии, врачом могут быть выписаны кортикостероидные спреи. Кортикостероидные спреи весьма эффективны, большинство из них практически не оказывает побочных эффектов. Если все эти меры оказываются неэффективными, может быть назначен короткий курс пероральных кортикостероидов.
Симптомы
Клинически аллергический конъюнктивит проявляется покрасненим белков глаз, зудом глаз и слезотечением. Веки становятся отечными и красными.
При явлениях конъюнктивита не рекомендуют пользоваться контактными линзами.
У многих людей отмечается непереносимость каких-то определенных продуктов по причинам неаллергическим, например отсутствие или недостаток пищеварительных ферментов. При употреблении пищи, которую пациент не переносит, у него развивается метеоризм, появляются тошнота, понос или другие проблемы. Аллергические реакции не характеризуются такими симптомами.
Симптомы
Проявления пищевой аллергии начинаются еще в младенческом возрасте; ее возникновение более вероятно в семьях, в которых имеются атопические заболевания (аллергический ринит или атопическая бронхиальная астма). Первым указанием на аллергическую предрасположенность могут быть экземоподобные кожные высыпания. С возрастом у детей, имеющих пищевую аллергию, развиваются другие атопические заболевания, в том числе астма и аллергический ринит.
Диагноз
В диагностике пищевой аллергии иногда могут помочь кожные кожные скарификационные тесты, пероральный нагрузочный тест и элиминационная диета, когда пациент соответственно съедает или перестает употреблять в пищу подозреваемый в отношении аллергии продукт.
Лечение
Специфического лечения пищевой аллергии не существует, за исключением отказа от продуктов, ее вызывающих. Особенно острожными следует быть пациентам с поливалентной аллергией и тем, у кого пищевая аллергия проявляется сыпью, отеком Квинке, одышкой.
Антигистаминные препараты в качестве профилактических средств неэффективны, но могут оказаться полезными при острой реакции с крапивницей или отеком Квинке.
Физическая аллергия
Физической аллергией называются состояния, при которых симптомы аллергии развиваются в ответ на физические стимулы, такие как холод, солнечный свет, тепло или минимальные механические воздействия.
Симптомы
Типичными симптомами физической аллергии являются зуд и различные кожные высыпания. В редких случаях развивается затруднение дыхания в результате бронхообструкции. Мощная реакция на солнечный свет называется фотосенсибилизацией. Фотосенсибилизация часто развивается при приеме некоторых лекарств или пользовании наружными средствами (мазями, кремами и т.д.).
Лечение аллергический заболеваний в МЦИК им. Р.Н. Ходановой проводят:
Кандидат медицинских наук, врач терапевт, аллерголога-иммунолог Удалова Валентина Александровна;
Врач аллерголог-иммунолог Якубов Дмитрий Маратович;
Врач аллерголог-иммунолог Кожелупенко Мария Владимировна
Записаться на прием
Заполните все обязательные поля, пожалуйста