Что относится к периферической нервной системе человека
Что относится к периферической нервной системе человека
Периферическая нервная система состоит из двух отделов — афферентного и эфферентного. Центростремительные нервы передают в ЦНС сигнал, воспринимаемый физиологическими рецепторами, которые реагируют на температуру, свет, вкус пищи, положение тела, давление и газовый состав крови, кислотность и механорецепторы, для обработки в спинном мозге и на более высоких уровнях в головном мозге. Спинной и головной мозг объединяют поступающую информацию вместе с информацией в пределах более высоких центров мозга и отправляют сигнал в виде потенциала действия к соответствующей ткани на периферии по эфферентным нервам ПНС.
Эфферентный отдел ПНС имеет две части: соматическую (или двигательную) часть, которая иннервирует поперечнополосатые скелетные мышцы, и вегетативную (или автономную) часть, которая иннервирует железы, гладкие мышцы в органах и кровеносных сосудах. Соматическая и вегетативная части ПНС имеют анатомические отличия в строении нервов. Многие лекарства оказывают определенное действие (благоприятное или неблагоприятное), взаимодействуя с ПНС. Главные медиаторы ПНС — ацетилхолин (АХ) и норэпинефрин (НЭ). Соматические нервные волокна, начинающиеся непосредственно от спинного и головного мозга, в качестве медиатора имеют АХ в нервно-мышечном синапсе (окончание для нейроэффекторного соединения между нервами и скелетной мышцей).
АХ является также главным медиатором в вегетативной нервной системе (ВНС) во всех ганглиях (парасимпатических и симпатических; см. далее) и в постганглионарных волокнах парасимпатических нервов.
Особый отдел ВНС — мозговой слой надпочечников (специализированный нервный узел, который высвобождает норадреналин в кровоток и при этом не имеет постганглионарные волокна).
Знание иннервации ВНС и важности ее активации или ингибирования очень полезно в прогнозировании благоприятных и неблагоприятных эффектов лекарств, которые взаимодействуют с ВНС. Например, воздействие на парасимпатическую систему вызывает выраженную активацию желудочно-кишечного тракта, усиление потоотделения, гиперсекрецию и бронхоспазм (симптомы отравления антихолинэстеразными препаратами). Лекарства, которые блокируют никотиновые рецепторы в ганглиях, имеют наиболее «глубокие» эффекты, поскольку они изменяют все функции ВНС.
Это ведет к постуральной (ортостатической) гипотензии, брадикардии, сухости во рту, сухости кожи, нарушению эрекции и эякуляции, мочеиспускания и дефекации, параличу аккомодации и мидриазу (расширению зрачков, соответственно повышенной чувствительности к свету). С другой стороны, блокада Р-рецепторов не дает существенного эффекта у здоровых людей, хотя вызывает бронхоспазм у пациентов с астмой. Блокада а-адренорецепторов может приводить к гипотензии и нарушению эякуляции. Лекарства, увеличивающие адренергические влияния, вызывают тахикардию, гипертензию, тремор, возбуждение и нервозность. Кроме того, на ВНС могут влиять и другие классы лекарств (помимо своего основного действия).
Научная электронная библиотека
Сетко Н. П., Сетко А. Г., Булычева Е В., Бейлина Е Б., Сетко И. М.,
3.1. Оценка функционального состояния центральной нервной системы
Функциональное состояние центральной нервной системы является важным критерием в оценке состояния здоровья детей и подростков. Исследование показателей состояния нервной системы позволяет оценить качество регуляторных механизмов в организме, являющихся основными в формировании адекватного и своевременного адаптационного ответа организма на изменяющиеся условия окружающей среды. От функционального состояния нервной системы зависит и здоровье, и работоспособность человека.
Оценку деятельности нервных центров спинного мозга проводят на основе исследования сухожильных рефлексов (ахиллова, коленного, локтевого). У человека с функциональными расстройствами центральной нервной системы, в частности, с повышенной возбудимостью, наблюдаются повышенные сухожильные рефлексы (т.е. выраженная ответная реакция). Полное отсутствие рефлекторной реакции свидетельствует о патологических изменениях по ходу рефлекторной дуги.
Координация движений в организме человека осуществляется за счет согласованной деятельности коры больших полушарий головного мозга, мозжечка, вестибулярного аппарата. Ведущим органом координации движений является мозжечок, который регулирует и мышечный тонус – при его поражении возникает гипотония.
Для исследования координационной функции нервной системы проводят пробу Ромберга, пальценосовую, пяточно-коленную пробы, определяют нистагм.
Исследование и оценка статической координации (устойчивость стояния) осуществляется по пробе Ромберга. Обследуемому предлагают стоять со сдвинутыми носками и пятками ног и с опущенными руками. При поражении мозжечка отмечают покачивание туловища, которое увеличивается, если:
а) обследуемый протягивает руки вперед;
в) ставит одну ногу впереди другой (в одну линию);
г) стоит на одной ноге;
д) стоит на пальцах.
При грубых нарушениях статики человек не может стоять даже с широко расставленными ногами. При оценке пробы обращают внимание на степень устойчивости (исследуемый стоит неподвижно или покачивается), наличие дрожания (тремора) век и пальцев, на длительность сохранения устойчивости в положении стоя на одной ноге.
К динамическим координационным пробам относят пальценосовую и пяточно-коленную пробы, используемые при исследовании координации движений конечностей. При нарушении динамической координации наблюдается промах и дрожание кисти руки. Такое нарушение может быть выявлено и при проведении коленно-пяточной пробы (исследуемый не может коснуться пяткой одной ноги колена другой).
Нистагм – непроизвольные ритмические, судорожные движения глазных яблок, регистрируемые под влиянием раздражения какого-либо отдела вестибулярного анализатора или зрительной стимуляции. Нистагм исследуется в неврологической клинике для диагностики болезней ЦНС, в частности, для оценки деятельности мозжечка. В норме колебательные движения глазных яблок отсутствуют. При поражении мозжечка отмечают колебательные движения при отведении глаз в сторону и попытке задержать взгляд в данном положении.
Основными инструментальными методами оценки центральной нервной системы является электроэнцефалография (ЭЭГ), реоэнцефалография (РЭГ).
Электроэнцефалография (ЭЭГ) – метод регистрации электрической активности (биотоков) мозговой ткани c целью объективной оценки функционального состояния головного мозга. Она имеет большое значение для диагностики травмы головного мозга, сосудистых и воспалительных заболеваний мозга, а также для контроля за функциональным состоянием спортсмена, выявления ранних форм неврозов, для лечения и при отборе в спортивные секции (особенно в бокс, карате и другие виды спорта, связанные с нанесением ударов по голове). При анализе данных, полученных как в состоянии покоя, так и при функциональных нагрузках, различных воздействиях извне в виде света, звука и др.), учитывается амплитуда волн, их частота и ритм. У здорового человека преобладают альфа-волны (частота колебаний 8–12 в 1 с), регистрируемые только при закрытых глазах обследуемого. При наличии афферентной световой импульсации открытые глаза, альфа-ритм полностью исчезает и вновь восстанавливается, когда глаза закрываются. Это явление называется реакцией активации основного ритма. В норме она должна регистрироваться. Бета-волны имеют частоту колебаний 15–32 в 1 с, а медленные волны представляют собой тэта-волны (с диапазоном колебаний 4–7 с) и дельта – волны (с еще меньшей частотой колебаний). У 35–40 % людей в правом полушарии амплитуда альфа-волн несколько выше, чем в левом, отмечается и некоторая разница в частоте колебаний – на 0,5–1 колебание в секунду. При травмах головы альфа-ритм отсутствует, но появляются колебания большой частоты и амплитуды и медленные волны. Kроме того, методом ЭЭГ можно диагностировать ранние признаки неврозов.
Реоэнцефалография (РЭГ) – метод исследования церебрального кровотока, основанный на регистрации ритмических изменений электрического сопротивления мозговой ткани вследствие пульсовых колебаний кровенаполнения сосудов. Реоэнцефалограмма состоит из повторяющихся волн и зубцов. При ее оценке учитывают характеристику зубцов, амплитуду реографической (систолической) волн и др. О состоянии сосудистого тонуса можно судить также по крутизне восходящей фазы. Патологическими показателями являются углубление инцизуры и увеличение дикротического зубца со сдвигом их вниз по нисходящей части кривой, что характеризует понижение тонуса стенки сосуда. Метод РЭГ используется при диагностике хронических нарушений мозгового кровообращения, вегетососудистой дистонии, головных болях и других изменениях сосудов головного мозга, а также при диагностике патологических процессов, возникающих в результате травм, сотрясений головного мозга
и заболеваний, вторично влияющих на кровообращение в церебральных сосудах (шейный остеохондроз, аневризмы и др.).
Становится очевидным, что в условиях донозологической диагностики при проведении профилактических осмотров такие методы оценки являются затратными по времени и по задействованию медицинских работников, имеющих соответствующую специализацию в проведении таких исследовании. Кроме того, выше перечисленные методы оценки центральной нервной системы не позволяют констатировать уровень функционирования центральной нервной системы, а направлены на выявление органических поражений нервной системы или изменений, относящихся к клинической диагностике.
Характеристику функционального состояния центральной нервной системы и её возможностей можно определять по показателю умственной работоспособности, оценка которой может проводится широким рядом корректурных проб. Существуют различные подходы оценки диагностической направленности корректурных проб. Многие авторы рассматривают их как методы диагностики различных параметров внимания, другие – как методы определения психомоторного темпа. А некоторые авторы считают корректурные тесты методами выявления состояния работоспособности человека, его утомляемости и других трудовых качеств. К примеру, наиболее известными является методика «Кольца Ландольта», корректурные таблицы Анфимова В.П. (1908)
Так, диагностика работоспособности с помощью методики «Кольца Ландольта» позволяет оценить общую работоспособность, выделить ее составляющие. Продуктивность и скорость, а также точность, выносливость, надежность – составляющие работоспособности – остаются достаточно стабильными вне зависимости от вида деятельности. Методика может использоваться в широком возрастном диапазоне, начиная со школьного возраста.
Перед началом тестирования обследуемому выдается Бланк c кольцами. Задание состоит в том, чтобы c максимальной скоростью просмотреть бланк и зачеркнуть в нем кольца c определенным положением разрыва. Бланк лежит перед обследуемым той стороной, на которой снизу расположена «Пробная строка».
«На бланке имеется набор колец c разрывом в одном из восьми направлений: на 13, 15, 17, 18, 19, 21, 23 и 24 часа, если ориентироваться на циферблат часов. Вы должны последовательно слева направо просматривать строки бланка, не пропуская ни одной, и зачеркивать кольца c разрывом на 15 (12) часов. Найдите внизу бланка Пробную строку. Зачеркните, пожалуйста, для тренировки все кольца Пробной строки, имеющие разрыв на 15 (12) часов».
Обследуемый заполняет Пробную строку, экспериментатор проверяет правильность работы и продолжает инструкцию: «Через каждые 2 минуты я буду подавать команду «Черта», по которой Вы должны поставить вертикальную черту за последним просмотренным к этому моменту кольцом и, не останавливаясь, продолжать работу дальше. По истечении 10 минут я подам команду «Стоп», после которой Вы подчеркнете последнее просмотренное кольцо. Работать надо как можно быстрее, но вместе c тем безошибочно. Задайте, пожалуйста, возникшие y Вас вопросы. Во время работы никаких вопросов задавать нельзя».
После ответов на вопросы экспериментатор просит перевернуть Бланк, подписать его, затем подает команду «Начали» и включает секундомер.
Бланки c результатами теста обрабатываются – экспериментатор помечает на Бланке невычеркнутые (пропущенные) и неправильно вычеркнутые кольца. Затем подсчитывает и заносит в Бланк фиксации результатов следующие показатели:
1. Q – общее количество колец, просмотренных за каждые 2 минуты работы.
2. N – число пропущенных и неправильно вычеркнутых колец за каждые 2 минуты.
3. M – число колец, которые следовало вычеркнуть за каждые 2 минуты.
4. A = (M – N)/M – показатель точности работы за каждые 2 минуты.
5. P = А?Q – показатель продуктивности работы за каждые 2 минуты.
6. S = (0,5436?Qt – 2,807?Nt)/600 – показатель скорости переработки информации,
общее количество просмотренных колец за 10 минут;
Заболевания периферической нервной системы
К самым распространенным заболеваниям периферической нервной системы относятся:
• туннельные синдромы (туннельный синдром запястья (карпальный синдром) с поражением срединного нерва, туннельный синдром в канале Гийона с поражением локтевого нерва)
• нейропатия малоберцового нерва
• нейропатия лицевого нерва
• диабетическая полинейропатия
В ХХ веке эту болезнь называли «рука машинистки». В ХХI веке заболевание переместилось в офисы и клубы — риск получить туннельный синдром особенно высок у тех, кто проводит за компьютером более 3−4 часов в день, интенсивно печатая или постоянно двигая мышку. Помимо «белых воротничков», туннельному синдрому подвержены водители, парикмахеры, кассиры, музыканты, фотографы. Средний возраст начала болезни — 40−50 лет, однако, болезнь молодеет, и боль в руках появляется уже и в 25.
Причина туннельного синдрома запястного канала — это ущемление срединного нерва уплотненной или провисающей связкой, сухожилиями или костями в узком канале запястья. Возникает отек нерва с нарушением его проводимости, отек связок, сухожилий, нарушение оттока по лимфатическим и венозным сосудам. Все это сопровождается онемением, парестезиями (мурашки) в кисти, пальцах, слабостью в мышцах пальцев и кисти вплоть до невозможности удерживать в руке стакан, ручку, держать сумку или поручень. Появляется отек, тугоподвижность и скованность во всем суставе, а также в мелких суставах пальцев. Иногда развивается заметная на глаз деформация суставов. Изменяется почерк. Пациенты перестают выполнять мелкую ручную работу свыше 10−15 минут. Кисти меняют чувствительность — становятся постоянно холодными или горячими. Во время сна боль в руках заставляет просыпаться и массировать, встряхивать кисти.
В начальных стадиях заболевания можно обойтись и домашними средствами. Вспомните бабушкины митенки — перчатки из шерсти с обрезанными пальцами, лучше из собачей. Тепло от перчаток снимет боль, шерсть обеспечит постоянный микромассаж, а упругая манжетка на запястье снимет с сустава нагрузку. Неплохой эффект дадут компрессы и растирания с согревающими и растирающими маслами (камфора, мята, эвкалипт), а также ванночки с морской солью или погружение рук в горячий песок на пляже. Нельзя забывать о ежедневном самомассаже, использовании мягких и упругих игрушек, перебирании четок прямо на рабочем месте. Делая перерыв, перебирайте, как Золушка, зернышки и горох. Забудьте о тяжелых сумках.
Необходимо рационально организовать свое рабочее место и время. Избегайте форсажей и цейтнотов. Смотрите за качеством компьютерной клавиатуры, столом и мышью. Не забывайте вовремя уходить в отпуск и в выходные дни давать покой рукам.
Если самопомощь оказывается неэффективной, обращайтесь к врачу. Грамотные врачи-неврологи и нейрохирурги Дорожной клинической больницы назначат необходимые обследования при туннельном синдроме, проведут анализ проводимости по нервам и выяснят причину возникновения симптомов. При исключении таких заболеваний, как диабет, гипотиреоз, патология кровообращения и самих суставов, а также остеохондроза шейного отдела позвоночника с конфликтом шейных дисков с нервами, ряда других состояний, будет составлен индивидуальный план лечения.
Диагностика заболевания: диагноз подтверждается при проведении клинических тестов, одним из ведущих методов диагностики заболеваний периферической нервной системы является — электронейромиография (ЭНМГ), такой метод диагностики широкого используется в нашей больнице.
СПЕЦИАЛИСТЫ
Пашков Александр Владимирович
руководитель неврологического центра, заведующий неврологическим отделением, врач-невролог высшей квалификационной категории, к.м.н
Скородумова Людмила Вячеславовна
врач-невролог высшей квалификационной категории, к.м.н
Мухаметзянов Ильнур Ильясович
врач-невролог высшей квалификационной категории
Позин Александр Виленович
заведующий неврологическим отделением, врач-невролог высшей квалификационной категории
Сергиенко Мария Евгеньевна
врач-невролог высшей квалификационной категории
Фадеева Юлия Владимировна
врач-невролог высшей квалификационной категории
Башкирский государственный медицинский университет
Анатомия
Теория
Функциональная анатомия периферической нервной системы
1. Что относится к периферической нервной системе? Как и где образуются спинномозговые нервы и на какие ветви они делятся?
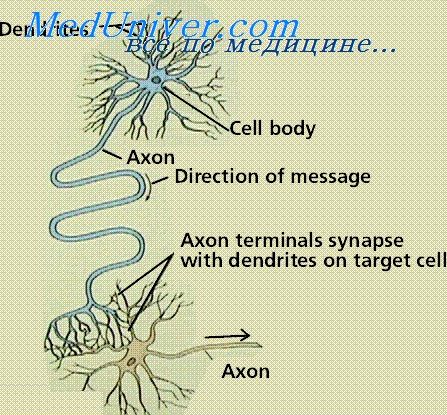
Периферическая нервная система – часть НС, которая связывает ГМ и СМ с чувствительным аппаратом, а также с органами и аппаратами, отвечающие на внешние и внутренние раздражения приспособительными реакциями (движение, секреция).
СМН отходят от СМ попарно и образуют сегмент(31).
СМН образуется двумя корешками:
13 СМН содержат вегетативные волокна от вегетативных отростков нейронов латерального промежуточного ядра боковых рогов (С8-L2).
Ствол с/м нерва делится на ветви :
2. Задние ветви спинномозговых нервов: их зона иннервации и особенности распределения
Но: 2 задние ветви:
3. Передние ветви спинномозговых нервов: их зона иннервация и отличие от задних
4. Почему передние ветви спинномозговых нервов образуют сплетения? Передние ветви каких нервов их не образуют? Почему?
Передние ветви СМН иннервируют трункопитальные и трункофугальные мышцы, мышечные волокна которых перемещаются и пересекаются, поэтому образуются сплетения.
5. Какие сплетения вы знаете? Их зона иннервации
Сплетение – это место, где нервы обмениваются между собой волокнами. В области сплетений нервы изменяют состав волокон (меняется количество нервов).
4 нервных сплетения :
6. Черепные нервы: чем они отличаются от спинномозговых и на какие группы по составу волокон они делятся?
7. Из чего состоят периферичекие нервы? Какие соединительнотканные оболочки они имеют? Что такое периневральное пространство, его значение?
Нерв – часть ПНС, представляющий собой длинный тяж, образованный пучками нервных волокон, окруженный соединительнотканными оболочками.
Функциональная структура периферического нерва — нервное волокно (отростки нервной клетки, окруженных оболочкой.
Соединительнотканная оболочка трех видов:
Между пластинками — периневральное пространство (есть у всех ЧН, у СМН спорно) – сообщается с подпаутинным пространством, содержащим СМ жидкость
8. Что такое нервное волокно? Их классификация по калибру и скорости проведения импульсов
Нервное волокно — отростки нервной клетки, окруженных оболочкой из леммоцитов.
По диаметру и скорости проведения нервных импульсов :
Толщина нервного волокна обусловлена миелиновой оболочкой – изолирующая оболочка, покрывающая проводник.
9. Внутриствольное строение нервов
Помимо того, что в состав нерва могут входить разные по функции нервные волокна, окруженные соединительнотканными оболочками, и имеющими периневральное пространство, пучки нервных волокон могут располагаться по разному.
По Синельникову выделяют:
10. Закономерности расположения экстраорганных нервов
Закономерности расположения экстраорганных нервов (от ЦНС до органа):
11. От чего зависят типы разветвления интраорганных нервов? Какие их типы знаете в мышцах с различной структурой и функцией?
Интраорганные нервы распределяются в органе в соответствии с его строением.
Развитие нервов в мышцах – три вида иннервации :
12. Классификация связей в периферической нервной системе, их значение
Связи выполняют приспособительную функцию.
13. Что такое сегментарная иннервация?
Сегментарная иннервация – участок кожи, группы мышц, суставы, органы, работу которых обеспечивает один СМН. На туловище горизонтальные полоски, на конечностях вертикальные полоски.
14. Что такое зональная иннервация?
Зональная иннервация – участок кожи, группы мышц, суставы, органы, работу которых обеспечивает один периферический нерв.
15. Зоны Захарьина-Геда. Как вы их объясняете?
Зоны Захарьина-Геда – участки кожи, соответствующие определенным внутренним органам. При изменении состояния внутренних органов на этих участках кожи появляются любые изменения. Воздействия на эти участки кожи приводит к изменению состояния внутренних органов. Эти участки кожи и внутренние органы иннервируются из одного сегмента СМ.
Диагностика и лечение поражений нервной системы при ревматических заболеваниях
Ревматические болезни относятся к группе заболеваний, которые характеризуются развитием аутоиммунных процессов против антигенов почти всех органов и тканей организма, что сочетается с образованием аутоантител с органонеспецифическими с
Ревматические болезни относятся к группе заболеваний, которые характеризуются развитием аутоиммунных процессов против антигенов почти всех органов и тканей организма, что сочетается с образованием аутоантител с органонеспецифическими свойствами.
Аутоиммунные процессы осуществляют информационный обмен между нейроэндокринной и иммунной системами, при этом главную роль играют аутоантитела к гормонам, медиаторам и их рецепторам. Продемонстрирован синтез нейропептидов в иммунокомпетентных клетках, а в клетках нейроэндокринной системы доказана возможность синтеза лимфокинов и монокинов.
Получены данные о нейрогенной регуляции функций иммунитета и их нарушений, в то же время иммунокомпетентные клетки и их медиаторы могут влиять на функцию центральной нервной системы (ЦНС) по принципу нейроиммуномодуляции. Показано, что свойством нейросекреции обладает вся центральная и периферическая нервная система. Влияние иммунной и нервной систем друг на друга реализуется через рецепторные структуры клеток, взаимодействие которых создает связи «рецептор-рецептор» и таким образом организует молекулярный механизм совместной работы обеих систем.
Функционирование клеток и сигнальная информация обеспечиваются медиаторами и нейротрансмиттерами в обеих системах, между нервной и иммунной системой происходит взаимообмен информацией с помощью цитокинов, стероидов и нейропептидов [1, 2].
Таким образом, доказана общность и взаимосвязь нервной и иммунной систем, сходство между их структурами и функциями и развитие нового направления современной иммунологии — нейроиммунологии [3, 4]. Широкий диапазон неврологических синдромов при аутоиммунных системных заболеваниях позволяет рассматривать их как модельные системы для изучения патогенетической роли иммунных механизмов поражения центральной и периферической нервной системы [5].
Потенциальными мишенями для аутоиммунной агрессии могут быть различные антигены нервной ткани, включая миелин, в том числе ассоциированный с гликопротеином, и его основной белок, ганглиозиды, белок ядер нейрональных клеток и другие [6]. Так, мишеневидные антигены при нейролюпусе представлены антигенами нейрональной ткани, рибосомальным Р-белком, рДНК, малым ядерным рибонуклеопротеидом, а также анионными фосфолипидами при антифосфолипидном синдроме, что обуславливает широкий спектр неврологической симптоматики при данной патологии [7, 8].
По данным различных авторов, частота поражений нервной системы при ревматических заболеваниях (РЗ) колеблется от 40% до 70% и выше, если учитывать психические синдромы и головную боль. Неврологические синдромы включены в классификационные критерии системных васкулитов, опубликованные Американской коллегией ревматологии в 1990 году, в диагностические критерии и критерии активности системной красной волчанки (СКВ), а также в ряд других диагностических критериев, в частности узелкового полиартериита у детей. Неврологические нарушения при РЗ требуют проведения дифференциальной диагностики и назначения адекватного лечения совместно ревматологом и неврологом.
При СКВ в диагностические критерии неврологических поражений включены судороги или психозы. Поражение ЦНС обусловлено в основном сосудистой патологией, к которой относят васкулопатию, тромбозы, истинные васкулиты, инфаркты и геморрагии [7]. В цереброспинальной жидкости обнаруживаются антинейрональные антитела, определяется повышение уровня белка, увеличение клеточного состава. Описаны разные виды судорожных припадков: большие, малые, по типу височной эпилепсии, а также гиперкинезы. При ЦНС-люпусе имеет место головная боль типа мигрени, устойчивая к анальгетикам, но отвечающая на лечение глюкокортикостероидами. Параличи черепных нервов обычно сопровождаются офтальмоплегией, мозжечковыми и пирамидными симптомами и нистагмом. Имеют место зрительные нарушения, преходящие нарушения мозгового кровообращения. Острый поперечный миелит встречается редко и имеет неблагоприятный прогноз. Психические синдромы разнообразны и характеризуются аффективными, органическими мозговыми или шизофреноподобными проявлениями [9, 10].
В рамках СКВ был описан и антифосфолипидный синдром. Этот синдром включает: рецидивирующие артериальные или венозные тромбозы, привычное невынашивание беременности и тромбоцитопению и дополнительные признаки: сетчатое ливедо, неврологические проявления: хорею, эпилепсию, мигренеподобную головную боль, нарушения мозгового кровообращения и деменцию вследствие множественных инфарктов, хронические язвы голеней, Кумбс-положительную гемолитическую анемию, клапанные поражения сердца и серологические маркеры — антифосфолипидные антитела, к которым относятся антикардиолипиновые антитела IgG и IgM и волчаночный антикоагулянт [11].
При системной склеродермии (ССД) неврологический синдром представлен в основном полиневритическими проявлениями, связанными с сосудистыми изменениями и фиброзными процессами в соединительной ткани. Для узелкового полиартериита характерны множественные мононевриты, для гранулематоза Вегенера — асимметричная полинейропатия, для неспецифического аортоартериита — дисциркуляторная энцефалопатия и нарушения мозгового кровообращения.
Собственные данные включали обследование 229 больных различными формами РЗ, среди которых 110 больных страдали системными заболеваниями соединительной ткани: 88 больных СКВ, 22 — ССД и 119 больных — системными васкулитами: облитерирующий тромбангиит (ОТ) — 21, узелковый полиартериит (УП) — 27, неспецифический аортоартериит — (НАА) — 32, геморрагический васкулит (ГВ) — 15 и гранулематоз Вегенера (ГрВ) — 2, другие формы — 22. Проведено детальное неврологическое исследование, ультразвуковая транскраниальная допплерография сосудов мозга, реоэнцефалография, компьютерная (КТ) и магнитно-резонансная томография (МРТ) головного мозга, электроэнцефалография, исследование иммунного статуса.
У большинства больных заболевания дебютировали кожным (50,6%), суставно-мышечным (35,4%) и сосудистым (27,1%) синдромом. Органные поражения в дебюте регистрировались с частотой 7%, синдром артериальной гипертензии — у 5,2%, лихорадка — у 7,0%, гематологические нарушения — 7,9%. Неврологические расстройства в дебюте заболевания отмечены у 12,2% и проявлялись моно- и полиневропатией и синдромом энцефаломиелополирадикулоневрита (ЭМПРН). Поражение периферической нервной системы в дебюте заболевания было особенно характерно для УП и наблюдалось у 30% больных. Основными синдромами дебюта со стороны ЦНС был цефалгический (10,5%) и вестибулярный (6,3%), чаще они наблюдались при НАА. Вовлечение ЦНС имело место у 96 (41,9%) больных, являясь наиболее выраженным при СКВ, НАА, УП.
Цереброваскулярная патология была доминирующей в клинической картине болезни у 34,7% больных, а иногда разнообразные симптомы поражения ЦНС развивались задолго до появления полисиндромной картины заболевания. Основные клинические проявления цереброваскулярной патологии включали: цефалгический (82%), астенический (76%), вестибулярно-атактический (80%), пирамидный (74%) синдромы, синдром вегетативно-сосудистой недостаточности (69%), диссомнический (79%) и базально-оболочечный (37%), гипопоталамической дисфункции (34,7%).
Описанная неврологическая симптоматика часто сочеталась с симптомами сосудистой недостаточности головного мозга, которые объединялись синдромом дисциркуляторной энцефалопатии 1 (11%), 2 (26,4%) или 3 (8%) степени. У 7,8% больных имели место преходящие нарушения мозгового кровообращения.
Гипоталамическая дисфункция у больных РЗ проявлялась полиморфными нейроэндокринными расстройствами, нарушением терморегуляции, преимущественно по типу пароксизмальной центральной гипертермии, инсомнией, патологией психоэмоциональной сферы.
Установлено достоверное преобладание у больных пирамидной недостаточности слева (41%). Преобладание пирамидной недостаточности справа регистрировалось реже (23,7%). Дистонические феномены в форме вестибулярно-мозжечковой установки кисти и диссоциированная мышечная гипотония в ногах также были более выражены слева. Полученные данные свидетельствуют о преобладающем поражении пирамидной и сенсорной систем, а также неспецифических структур правого полушария, которое тесно связано с гипоталамической областью и обеспечивает адаптацию организма к воздействующим факторам внешней среды. Обнаруженная функциональная асимметрия свидетельствует о срыве адаптационных механизмов нервной системы и указывает на роль дисфункции правополушарно-гипоталамической системы.
При использовании методов МРТ и/или КТ было выявлено изменение желудочковой системы в виде ее расширения или деформации и/или расширения субарахноидального пространства, а также очаговые поражения различных структур головного мозга, атрофия вещества мозга и краниовертебральные аномалии. Признаки наружной, внутренней или сочетанной гидроцефалии отмечались при всех нозологических формах. Очаговые изменения вещества мозга включали гиперденситивные зоны, гиподенситивные зоны с отеком или без него, единичные или множественные.
При исследовании сосудистой системы и мозгового кровообращения достоверно наблюдалось повышение тонуса сосудов, гипертонический и дисциркуляторный тип кровообращения по данным реоэнцефалографии (РЭГ) и увеличение линейной скорости кровотока по средней мозговой артерии. Больные с вовлечением ЦНС отличались по электроэнцефалографии: им были свойственны диффузные патологические изменения, наличие дезорганизации альфа-ритма, дизритмий и пароксизмальной активности.
Корреляционный анализ цереброваскулярной патологии и результатов инструментальных исследований сосудов головного мозга показал, что при всех нозологических формах у пациентов имело место нарушение венозной гемоциркуляции. В последующем происходило сужение церебральных артерий, ликвородинамические нарушения с формированием внутричерепной гипертензии, нарушением системы микроциркуляции в головном мозге. Очаговые поражения головного мозга отличались локализацией процесса в зависимости от нозологической формы. В табл. представлены основные неврологические проявления РЗ.
У 39% больных СКВ молодого возраста с поражением ЦНС имели место нарушения мозгового кровообращения, причем у половины из них инсульт развился в начале заболевания. Одновременно с инсультом в дебюте СКВ у больных чаще выявлялась «сосудистая бабочка» и/или вазоспастический синдром, повышение артериального давления, чаще диастолического. У этих больных отмечались умеренные или высокие титры кардиолипинов IgG, антител к нативной ДНК и ревматоидного фактора (РФ) IgM, что могло свидетельствовать о наличии текущего церебрального васкулита. Эти данные подтверждались выявлением гипертонуса резистивных интракраниальных сосудов и патологией микроциркуляторного русла в виде увеличения количества функционирующих капилляров, их выраженной извитостью с замедлением кровотока в артериолах. Изменения в свертывающей системе характеризовались синдромом гиперкоагуляции. Выявлены основные факторы риска развития инсульта у больных РЗ: артериальная гипертензия, поражения сердца, гиперкоагуляция, иммунное воспаление сосудистой стенки, асимметрия мозгового кровотока.
Среди больных РЗ цереброваскулиты (ЦВ) имели место у 28,3% больных. Диагноз ЦВ ставился при обнаружении очаговой неврологической симптоматики, изменений на глазном дне, снижения зрения, наличии признаков нарушения мозгового кровообращения, а также по результатам КТ и ядерно-магнитно-резонансной томографии (ЯМРТ), при которых выявлялись наружная и внутренняя гидроцефалия, очаговые изменения в коре и субкортикальном веществе. При этом с течением времени число очагов любой локализации в головном мозге нарастало. При магнитно-резонансном ангиографическом (МРА) исследовании отмечались множественные сегментарные неровности сосудистой стенки, циркулярные или эксцентричные стенозы и дилятация мелких и средних интракраниальных артерий с формированием аневризм, нарушения кровотока. Выявленное снижение интенсивности МРА-сигнала на фоне повышения активности ревматического процесса свидетельствовало о наличии ЦВ.
Иммунологическими маркерами ЦВ считали антитела к нативной ДНК, IgG-антитела к кардиолипину (аКЛ) и IgM аКЛ, антинейтрофильные цитоплазматические антитела (АНЦА), в меньшей степени — РФ и волчаночный антикоагулянт (ВА). Имели место клинико-иммунологические корреляции с неврологическими проявлениями.
Изолированный (первичный) ЦВ характеризовался обнаружением симптомов вовлечения ЦНС и такими признаками, как головная боль, судороги, менингеальный синдром, острая прогрессирующая энцефалопатия без признаков экстракраниального или системного васкулита, психические синдромы, деменция, прогрессирующее снижение интеллекта, инсульты, нарушения зрения, нистагм. Чаще перивентрикулярные очаги выявлялись в первый год заболевания.
Ряд больных обращались на консультацию к окулисту в связи с ухудшением зрения, вплоть до амавроза, наличием увеита, ишемического неврита. Ангиопатия сетчатки имела место у 41% этих больных, флебопатия — у 14%, ретиноваскулит — у 6%, ангиоспазм — у 13%, ангиосклероз — у 18%.
Полиневритический синдром встречался у подавляющего большинства больных (96,7%) в виде сенсорной, чувствительно-двигательной полиневропатии или в сочетании с поражениями ЦНС, с синдромом ЭПН и ЭМПРН. При ССД, ОТ и ГВ преобладали формы в виде чувствительной или чувствительно-двигательной полиневропатии, а при СКВ и НАА — формы с сочетанным поражением периферической НС (ПНС) и ЦНС — синдромы ЭПН и ЭМПРН. При ОТ и НАА отмечалась отчетливая диссоциация степени выраженности полиневропатии по оси тела, причем при ОТ симптоматика была более отчетливой в ногах, при НАА — в руках. В целом асимметричная полиневропатия имела место у 19,2% больных, достигая максимума при УП (59,3%).
Патология НС при РЗ нередко определяет прогноз, клиническую картину заболевания и качество жизни больных, а также требует обязательного сочетанного применения базисной противовоспалительной терапии, ангио- и нейропротекторов. К группе нейропротекторов относят Актовегин, Инстенон. Используются препараты, улучшающие мозговое кровообращение, — Винпоцетин, Кавинтон, метаболические средства с антигипоксантным действием — Ноотропил, Пирацетам, Церебролизин, по показаниям седативные и противосудорожные средства, антидепрессанты.
При РЗ терапия включает глюкокортикостероиды, иммуносупрессанты, иммуноглобулин, плазмаферез, иммуномодуляторы, дезагреганты, нестероидные противовоспалительные препараты и симптоматические средства.
Лечение состоит из нескольких этапов: быстрое подавление иммунного ответа в дебюте заболевания и при его обострениях (индукция ремиссии); длительная поддерживающая терапия иммуносупрессантами, в дозах, достаточных для достижения клинической и лабораторной ремиссии заболевания; определение степени повреждения органов или систем организма и их коррекция, проведение последующих реабилитационных мероприятий.
Первый этап включает эффективное подавление иммунного воспаления на ранних стадиях болезни и предполагает использование глюкокортикостероидов, иммуносупрессантов цитостатического действия типа Циклофосфана и антиметаболитного действия типа Метотрексата, цитокинсупрессивного препарата Циклоспорина А, внутривенного иммуноглобулина, назначение повторных курсов пульс-терапии метилпреднизолоном и Циклофосфаном, в сочетании с экстракорпоральными методами лечения.
При острых церебральных нарушениях при высокой активности СКВ используется схема пульс-терапии с введением Метипреда 1 г внутривенно 1 раз в день в течение 3 дней и с добавлением 800 мг Циклофосфана во 2-й день. При хроническом течении СКВ суточная доза преднизолона составляла 15–20 мг с последующим постепенным снижением, Циклофосфан применяется внутримышечно в дозе 400 мг в неделю до 1600–2000 мг на курс, затем по 200 мг в неделю в течение года и более. Апробируются препараты мофетила микофенолат и лефлуномид.
При патологии органа зрения назначают нестероидные противовоспалительные препараты в виде инъекций диклофенака, а затем пероральные препараты этой группы, дезагреганты, при наличии признаков воспалительной активности добавляют умеренные дозы глюкокортикостероидов, а при резком снижении зрения и выраженных признаках активности используют пульс-терапию.
Проводится определение наиболее эффективных и менее токсичных схем применения иммуносупрессивных препаратов, путей их введения, и включение в комплексное лечение больных препаратов, улучшающих микроциркуляцию и/или влияющих на реологические свойства крови (Гепарин, Фраксипарин, Трентал, Ралофект, Тиклид).
В ряде случаев назначают препараты типа Реаферона, а при наличии инфицированных язв, некрозов кожи или конечностей применяют антибиотики. Ввиду многообразия нозологических форм на выбор лекарственных средств в дебюте заболевания оказывает влияние распространенность патологического процесса и наличие интеркуррентной инфекции. Показано назначение ангиопротекторов и посиндромная терапия.
Учитывая высокий удельный вес неврологической патологии, больные РЗ должны проходить комплексное клинико-инструментальное неврологическое исследование уже на ранней стадии патологического процесса. Постановка диагноза РЗ и комплексная терапия глюкокортикостероидами и иммуносупрессантами способствуют коррекции нарушений ЦНС и ПНС.