Что относится к экстрапирамидной системе
Экстрапирамидные расстройства. Виды, признаки и причины неконтролируемых мышечных спазмов и дистоний
1. Что такое экстрапирамидальные растройства?
Экстрапирамидные расстройства представляют собой нарушения мышечного тонуса, что отражается на двигательной активности.
Движения могут быть навязчивыми, неконтролируемыми или, наоборот, невыполнимыми (хотя ранее не составляли никаких затруднений). Тяжесть этих нарушений варьирует от небольших тиков и парезов до постоянного дрожания или навязчивого произвольного сокращения группы мышц.
2. Причины заболевания
Причина этих расстройств связана с поражением экстрапирамидной системы головного мозга и нейромедиаторным дисбалансом. Экстрапирамидная часть мозга обеспечивает контроль позы, плавность движений, их соответствие задуманному действию. Точность, скорость и координация работы разных групп мышц также управляется этой системой.
Довольно часто экстрапирамидные расстройства возникают как побочный эффект от приёма нейролептических препаратов. Лекарственные экстрапирамидные расстройства могут наблюдаться также при приёме антидепрессантов, антагонистов кальция, противоаритмических препаратов и лекарств, назначаемых при болезни Паркинсона. Побочное действие этих препаратов может возникать в первые дни лечения или как следствие продолжительного регулярного приёма (соответственно, «ранние» и «поздние» медикаментозные расстройства). Поздние экстрапирамидные расстройства могут развиться даже после отмены препарата и быть необратимыми. Такой риск необходимо учитывать при включении этих лекарств в терапевтическую схему.
Экстрапирамидные расстройства в значительной степени снижают качество жизни пациентов, резко ограничивая социальную активность. Психологический статус характеризуется тревожностью, чувством неполноценности, когнитивными расстройствами, замкнутостью, потерей интереса к внешнему миру и серьёзными переживаниями одиночества.
3. Виды экстрапирамидных расстройств
Аметоз
Этот вид расстройства чаще всего проявляется в кистях рук и мышцах лица. Характерны медленные извивающиеся движения пальцев, которые выглядят как червеобразные и лишённые костей. На лице могут наблюдаться подёргивания губ и языка, искривление и асимметрия. Лицевые мышцы поочерёдно напрягаются и расслабляются. Такие нарушения могут быть следствием родовой травмы, энцефалита, сифилиса и черепно-мозговых травм.
Хорея
Эта разновидность расстройств проявляется беспорядочными неритмичными движениями всего тела. При этом для мышц туловища и конечностей характерно снижение тонуса.
Торсионный спазм
Сочетание дистонии мышц туловища со спазмами, вплоть до полного замирания всего тела. Расстройство этого типа начинается с мышц шеи, которые непроизвольно поворачивают голову в сторону. Такая торсионная кривошея может развиться, охватывая другие группы мышц. В некоторых случаях наблюдается «писчий спазм» – во время письма или даже при попытке придать пальцам «пишущее» положение наступает спазм кисти из-за гипертонуса в пальцах.
Непроизвольные повторяющиеся сокращения определённых мышц (чаще лица или шеи). Этот расстройство может варьировать от подёргивания века до навязчивых сморщиваний, подмигиваний, запрокидывания головы, подёргивания плечом. Как правило, стрессогенные ситуации, волнение усиливают проявление этого вида экстрапирамидных расстройств.
Гемибаллизм
Наблюдаются размашистые односторонние движения конечностей, напоминающие подбрасывание или попытку сделать хватательное движение. Этот вид навязчивых движений чаще всего развивается на фоне инфекционного поражения мозга (туберкулёз, сифилис, энцефалит). Также может иметь место при тяжёлых сосудистых нарушениях и метастазировании в мозг.
Тремор
Дрожание рук, тремор головы. При попытке сделать точное движение амплитуда и частота движений нарастают с повышением концентрации на объекте. При некоторых формах (болезнь Паркинсона) наблюдается «тремор покоя» – дрожание возникает при статическом положении, а во время движения не проявляется.
Лицевой гемиспазм
Спазм половины лица, включая язык, глаз и шею. Этот вид может сопровождаться издаваемыми звуками наподобие смеха, плача, вскрикиваний.
Перечисленные виды экстрапирамидных расстройств чаще всего сочетаются друг с другом в разных комбинациях и входят в симптомокомплекс серьёзных заболеваний наследственного или приобретённого генеза. Грубые нарушения обмена веществ и мозгового кровообращения, травмы, нейроинфекции приводят к мышечным спазмам и дистонии. Любые изменения тонуса и потеря контроля над движениями могут быть проявлением тяжёлых нарушений мозга и требуют немедленного обращения к невропатологу.
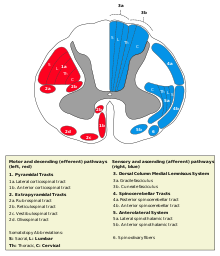
Экстрапирамидная система
Экстрапирамидная система (лат.: extra — вне, снаружи, в стороне + pyramis, греч.: πϋραμίς — пирамида) — совокупность структур (образований) головного мозга, участвующих в управлении движениями, поддержании мышечного тонуса и позы, минуя кортикоспинальную (пирамидную) систему. Структура расположена в больших полушариях и стволе головного мозга. [1] [2]
Экстрапирамидная система состоит из следующих структур головного мозга:
Экстрапирамидная система — эволюционно более древняя система моторного контроля [1] по сравнению с пирамидной системой. Имеет особое значение в построении и контроле движений, не требующих активации внимания. [2] Является функционально более простым регулятором по сравнению с регуляторами пирамидной системы. [3]
При поражении экстрапирамидной системы нарушаются двигательные функции (например, могут возникнуть гиперкинезы, паркинсонизм), снижается мышечный тонус. [1]
Экстрапирамидная система (systema extrapyramidale) объединяет двигательные центры коры головного мозга, его ядра и проводящие пути, которые не проходят через пирамиды продолговатого мозга; осуществляет регуляцию непроизвольных компонентов моторики (мышечного тонуса, координации движений, позы).
От пирамидной системы экстрапирамидная система отличается локализацией ядер в подкорковой области полушарий и стволе головного мозга и многозвенностью проводящих путей. Первичными центрами системы являются хвостатое и чечевицеобразное ядра полосатого тела, субталамическое ядро, красное ядро и черное вещество среднего мозга. Кроме того, в экстрапирамидная система входят в качестве интеграционных центры коры большого мозга, ядра таламуса, мозжечок, преддверные и оливные ядра, ретикулярная формация. Частью экстрапирамидной системы является стриопаллидарная система, которая объединяет ядра полосатого тела и их афферентные и эфферентные пути. В стриопаллидарной системе выделяют филогенетически новую часть — стриатум, к которой относятся хвостатое ядро и скорлупа чечевицеобразного ядра, и филогенетически старую часть — паллидум (бледный шар). Стриатум и паллидум различаются по своей нейроархитектонике, связям и функциям.
Функционально экстрапирамидная система неотделима от пирамидной системы. Она обеспечивает упорядоченный ход произвольных движений, регулируемых пирамидной системой; регулирует врожденные и приобретенные автоматические двигательные акты, обеспечивает установку мышечного тонуса и поддержание равновесия тела; регулирует сопутствующие движения (например движения рук при ходьбе) и выразительные движения (мимика).
Содержание
Методы исследования
Выявлению патологии помогают различные методы исследования головного мозга: электроэнцефалография, реоэнцефалография, пневмоэнцефалография, ангиография, радионуклидная сцинтиграфия, компьютерная рентгеновская и позитронно-эмиссионная томография; регистрация состояния нервно-мышечной системы (электромиография, миотонометрия. греморография, кимография гиперкинезов в покое и при раздражении, кинорегистрация движений ускоренной съемкой с замедленной проекцией и др.), исследование содержания катехоламинов и других нейромедиаторов в крови и цереброспинальной жидкости.
Патология
Патологические синдромы возникают при поражении различных ядер и связей экстрапирамидной системы. Нарушаются двигательные функции, тонус мышц, поза, координация, эмоциональные проявления, вегетативно-сосудистые реакции. Нарушения могут проявляться как избытком движений и поз, появлением гиперкинезов, чрезмерной жестикуляцией, синкинезиями, так и дефицитом движений — акинезией.
У человека существует тесная филогенетическая связь между моторикой и мышечным тонусом, поэтому при патологии экстрапирамидной системы встречаются сочетанные нарушения моторики и тонуса мышц. Например «паллидарная ригидность», возникающая при поражении бледного шара и его связей (паркинсонизм, атеросклеротическая мышечная ригидность Ферстера), характеризуется, с одной стороны, усилением постуральных рефлексов и поз, появлением пластического мышечного тонуса, ступенчатостью мышечного сокращения, с другой — выпадением экстрапирамидных кинезов, обездвиженностью. При стриарных гиперкинетико-гипотонических синдромах гиперкинезы, вычурные позы, гримасы, жестикуляция, нарушения речи, письма, походки появляются на фоне мышечной гипотонии или дистонии (симптом Гордона).
Поражения экстрапирамидной системы возникают при различных заболеваниях головного мозга: энцефалитах (эпидемический, ревматический и др.), сосудистых заболеваниях черепно-мозговой травме, интоксикациях (угарный газ, свинец, ртуть и пр.), опухолях и др. Длительное применение нейролептических средств с изменением толерантности к лекарственному препарату может привести к повреждению экстрапирамидной системы. Экстрапирамидные синдромы могут быть следствием и более редких причин, например тяжелых форм аллергии, гипервентиляции, асфиксии, полиглобулии и др. Возможно развитие таких синдромов после стереотаксической операции. Известны заболевания, связанные с врожденной недостаточностью базальных ядер (миоклонус-эпилепсия, атетоз двойной и др.).
В патогенезе заболеваний экстрапирамидной системы большое значение придается нейрохимическим механизмам. В подкорковых областях головного мозга функционируют специализированные медиаторы-нейротрансмиттеры, действие которых нарушается в условиях патологии. Например, двигательные и эмоциональные нарушения при паркинсонизме обусловлены снижением активности двух систем дофаминергических нейронов: в нигростриарном пути (снижение двигательной активности) и в мезолимбическом пути (снижение эмоциональных реакций). При ослаблении активности дофамина в полосатом теле (нарушение «входа» дофаминовой системы на рецепторы холинергических нейронов) возникает избыток ацетилхолина, что ведет к появлению дрожания.
Одной из клинических форм экстрапирамидных нарушений является дрожание (тремор), при котором установлена заинтересованность системы красное ядро — ретикулярная формация зубчатое ядро мозжечка. Дрожание вариабельно по амплитуде, частоте, локализации (пальцы, шея, голова, гемитремор и др.). Статическое дрожание пальцев рук (тремор покоя) в виде скатывания пилюль, счета монет является важным признаком болезни Паркинсона (дрожательного паралича). В сочетании с ригидностью мышц, гипомимией образует дрожательно-ригидные формы паркинсонизма. Статодинамическое дрожание характерно для эссенциального тремора (тремор Минора), гепатоцеребральной дистрофии. Мозжечковый тип дрожания (динамическое, интенционное дрожание) характерен для рассеянного склероза, энцефалита. Нарушение моторных реакций при поражении покрышки мозгового ствола. ретикулярной формации, черной субстанции ведет к появлению фиксированных постуральных поз, усилению рефлексов положения флексорного или экстензорного вида. К постуральным локализованным позам типа «торсио» относится спастическая кривошея. Синдром развивается после энцефалита, интоксикаций, обусловлен высвобождением шейно-тонических и лабиринтных рефлексов на уровне оральных отделов мозгового ствола. Может сочетаться с другими экстрапирамидными гиперкинезами (дрожание, торсионная дистония и др.), что отличает кривошею экстрапирамидной природы от рефлекторной кривошеи (при добавочных ребрах, шейном радикулите, остеохондроз).
Короткие быстрые спазмы мышцы или ее части, напоминающие крупные фасцикуляции, рассматриваются как парамиоклонус Фридрейха. Мышечные сокращения, охватывающие мышцы-синергисты с перемещением частей тела и конечностей, относятся к миоклоническим гиперкинезам. Чаще встречается рубродентооливарная миоклония, развивающаяся после перенесенных энцефалитов, ревматизма, токсоплазмоза и др. Наследственная миоклония может сочетаться с эпилепсией (миоклонус-эпилепсия Унферрихта — Лундборга) или с мозжечковой асинергией (мозжечковая асинергия Ханта). Миоритмию, описанную Маринеску (G. Mannescu), которая локализуется главным образом в мышцах мягкого неба, слуховой трубы, относят к нижнеоливарному типу.
При поражении экстрапирамидной системы могут развиваться тики мышц лица, брюшной стенки, диафрагмы, голосовых складок (заикание). Генерализованный тик в сочетании с речевыми тиками у детей носит название болезни Туретта; существует тик диафрагмы, вызывающий икоту. Гиперкинезы с респираторными пароксизмами возникают в результате сокращения мышц диафрагмы, брюшной стенки и проявляются приступами быстрых судорожных выдохов, сопровождающихся криками, покашливанием. Во время пароксизмального респираторного гиперкинеза учащается пульс, наблюдаются вазомоторные расстройства.
Клиническую группу таламостриарных нарушений составляют различные формы хореи (малая хорея, хорея Гентингтона, атеросклеротическая хорея и др.). Судороги при хорее разбросанные, быстрые, мощные, появляются во всех частях тела и конечностях, сопровождаются гримасничаньем. Малая хорея является симптомом ревматического энцефалита. Гентингтона хорея — наследственное хроническое заболевание, протекающее с нарастающим слабоумием. После острых нарушений мозгового кровообращения в области внутренней капсулы и стриарных тел может появиться гемихорея. К вариантам хореических гиперкинезов относят гемибаллизм, характеризующийся бросковыми вращательными движениями в руке или ноге одной стороны тела в сочетании с гипотонией мышц. Развивается при поражении субталамического ядра Люиса и его связи с бледным шаром.
Патологические движения в дистальных отделах конечностей, распространяющиеся на мышцы лица и шеи, можно наблюдать при атетозе. Они изменчивы, совершаются как бы с преодолением препятствия, несинхронны, создают впечатление непрерывного волнообразного спазма, напоминающего движения щупальцев спрута. Мышечный тонус изменен по дистоническому типу. Двойной атетоз как разновидность детских форм атетоза связан с симметричной атрофией базальных ядер головного мозга, проявляется своеобразным гиперкинезом мышц лица и симметричным атетозом и кистях и стопах. Атетозный гиперкинез может сочетаться с детским церебральным параличом, быть следствием энцефалитов, сосудистых заболеваний головного мозга и др. Часто образует смешанные формы: хореатетоз, атетоз с таламической кистью и др. Экстрапирамидным гиперкинезом является торсионный спазм, для которого характерны распространенные спазмы больших мышечных групп. Возникают судорожно-тонические позы тела в виде опистотонуса, «торсио дуги». Гиперкинез при торсионном спазме напоминает кольцевые движения удава. Встречается торсионная дистония, сочетающаяся с гемибаллизмом, хореей, дрожанием и др.
Тонико-клонические судороги мышц лица отмечаются при лицевом параспазме. Ограниченный параспазм локализуется в верхней части лица (смыкание век), при распространенном спазме сокращаются все мимические мышцы, а также мышцы шеи и конечностей. Параспазму, как и многим экстрапирамидным синдромам, свойственны произвольные установки и позы, которые используются больными для снижения или прекращения гиперкинеза. При поражении экстрапирамидной системы нередко встречаются тонические спазмы взора, блефароспазм, неудержимые приступы смеха, плача, орально-мандибулярные дискинезии.
Сложные пароксизмальные гиперкинезы возникают во время насильственного плача. Они протекают циклами (по 2—3 мин) в виде махания рукой перед лицом, ритмических потираний области сердца, лица. Своеобразным экстрапирамидным синдромом является подкорковая эпилепсия.
Лечение экстрапирамидных синдромов затруднено. Используются этиотропные, симптоматические, общеукрепляющие лекарственные средства. В ряде случаев показаны иглотерапия, аутотренинг. Хирургическое лечение экстрапирамидных синдромов проводится с помощью стереотаксических операций на подкорковых узлах.
Что относится к экстрапирамидной системе
Термин «экстрапирамидная двигательная система» широко используют в клинических кругах для обозначения всех отделов головного мозга, которые участвуют в двигательном контроле, но не являются частью прямой кортикоспинальной пирамидной системы. Сюда входят пути через базальные ганглии, ретикулярную формацию ствола мозга, вестибулярные ядра и часто — через красные ядра.
Это всеобъемлющая и многообразная группа областей нервной системы, контролирующих двигательные функции, что так называемой экстрапирамидной системе как целостной системе трудно приписать специфические нейрофизиологические функции. По этой причине термин «экстрапирамидная двигательная система» все реже используют как в клинике, так и в физиологии.
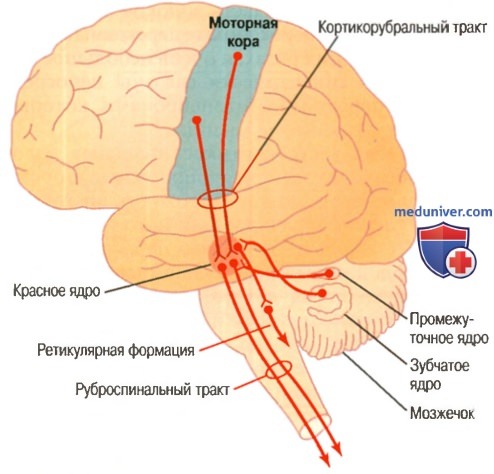
а) Возбуждение двигательных областей спинного мозга первичной моторной корой и красным ядром. Нейроны моторной коры организованы в вертикальные колонки. В отдельных статьях на сайте (просим вас пользоваться формой поиска выше) указывалось, что клетки соматосенсорной и зрительной коры организованы в вертикальные колонки. Клетки моторной коры также собраны в вертикальные колонки, диаметр которых составляет долю миллиметра; одна колонка включает тысячи нейронов.
Каждая колонка клеток функционирует как единое целое, обычно стимулируя группу мышц-синергистов, а иногда лишь одну мышцу. Кроме того, как и вся кора большого мозга, колонка имеет 6 отдельных слоев клеток. Все пирамидные клетки, дающие начало кортикоспинальным волокнам, лежат в 5 слое клеток от поверхности коры, а сигналы входят в колонку через 2-4 слои; 6 слой дает начало основной части волокон, которые связывают колонку с другими регионами самой коры большого мозга.
б) Функция каждой колонки нейронов. Нейроны каждой колонки действуют как интегративная система обработки данных, использующая информацию от множества источников, на основании которой формируется ответ на «выходе» из колонки. Кроме того, каждая колонка может функционировать как усилительная система, стимулируя одновременно большое число пирамидных волокон, связанных с одной мышцей или с мышцами-синергистами.
Это важно, поскольку стимуляция одиночной пирамидной клетки редко может возбудить мышцу. Обычно для вызова сокращения определенной мышцы нужно, чтобы одновременно или в быстрой последовательности возбудились 50-100 пирамидных клеток.
в) Динамические и статические сигналы, передаваемые пирамидными нейронами. Если для запуска быстрого сокращения к мышце посылается сильный сигнал, то дальнейшее длительное поддержание сокращения может обеспечить гораздо более слабый продолжительный сигнал. Это обычный характер возбуждения, обеспечивающий мышечные сокращения.
Для этого каждая колонка клеток возбуждает две популяции пирамидных нейронов, одну из которых называют динамическими нейронами, а другую — статическими нейронами. В течение короткого периода в начале сокращения интенсивно возбуждаются динамические нейроны, вызывая начальное быстрое разбитие силы. Затем статические нейроны возбуждаются с гораздо меньшей частотой и, продолжая возбуждаться с этой частотой, поддерживают силу сокращения так долго, как это необходимо.
Нейроны красного ядра имеют подобные динамические и статические характеристики, за исключением того, что в красном ядре больше процент динамических нейронов, а в первичной моторной коре больше процент статических нейронов. Возможно, это объясняется тем, что красное ядро тесно связано с мозжечком, а мозжечок играет важную роль в быстрой инициации мышечного сокращения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
ЭКСТРАПИРАМИДНЫЕ ГИПЕРКИНЕЗЫ: СИНДРОМЫ, НОЗОЛОГИЧЕСКИЕ ФОРМЫ, НАПРАВЛЕНИЯ ФАРМАКОТЕРАПИИ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Приведены клиническая классификация и краткое описание клинических проявлений разных форм экстрапирамидных гиперкинезов: тремора, торзионной дистонии и локальных форм дистонии, в том числе пароксизмальных (дискинезии), хореического гиперкинеза, разных форм тиков и миоклонии и гиперкинезов, появляющихся в результате побочного действия лекарств. Подчеркивается, что экстрапирамидные гиперкинезы могут быть проявлением как собственно неврологических заболеваний (нозологическая форма), так и поражения экстрапирамидной нервной системы при других заболеваниях, а также побочного действия лекарств. Описаны основные подходы к выбору фармакотерапии разных форм экстрапирамидных гиперкинезов.
The paper presents a classification and brief account of clinical manifestations of different extrapyramidal hyperkinesias: tremor, torsion dystonia, including paroxysmal (dyskinesia), choreic hyperkyneses, various tics, and hyperkinesias caused by the adverse effects of drugs. Emphasis is laid on the fact that extrapyramidal hyperkinesias may be displayed both by neurological diseases proper (a nosological entity) and lesions of the extrapyramidal nervous system in other diseases, as well as by the side effects of drugs. Main approaches to choosing a pharmacotherapy for different types of extrapyramidal hyperkineses are described.
Проф. В.Н. Шток
Зав. кафедрой неврологии Российской медицинской академии последипломного образования, руководитель Центра экстрапирамидных заболеваний нервной системы Минздрава. Москва
Prof. V.N.Shtok, Head, Department of Neurology, Russian Medical Academy of Postgraduate Training; Head, Center of Extrapyramidal Diseases of the Nervous System, Ministry of Health of the Russian Federation, Moscow
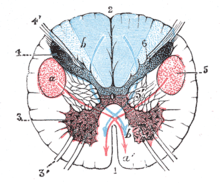
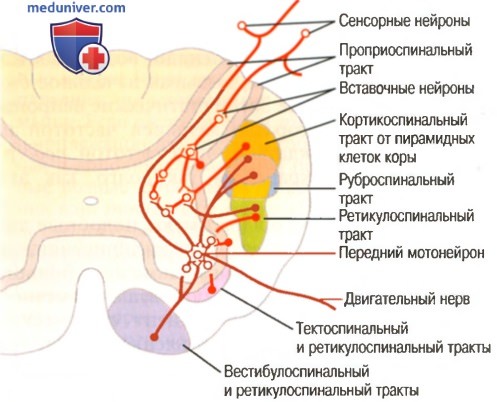
Э кстрапирамидная система включает базальные ядра, мозжечок, некоторые отделы моторной коры, зрительный бугор, ряд ядерных образований ствола (красные, ретикулярные и черную субстанцию), а также сегментарный моторный аппарат спинного мозга. Блольшая часть эфферентных импульсов экстрапирамидной системы направляется через зрительный бугор (главную релейно-распределительную «станцию») к моторной коре и далее в составе кортико-спинального тракта к мотонейронам спинного мозга (см. рисунок). Меньшая часть эфферентных импульсов достигает спинальных мотонейронов в составе текто-, ретикуло-, рубро-, вестибуло- и оливоспинального трактов (см. рисунок). Функция экстрапирамидной системы с ее мультинейрональной петлевой структурой обеспечивается балансом дофаминергической, ацетилхолинергической и ГАМКергической нейротрансмиттерных систем. Нарушение баланса в нейротрансмиттерных системах при поражении базальных ганглиев наследственными, врожденными или приобретенными заболеваниями проявляется, в частности, экстрапирамидными гиперкинезами. Поэтому фармакотерапия гиперкинезов имеет целью восстановление нарушенного дисбаланса нейротрансмиттерной регуляции.
Рисунок. Схема нейрональных связей базальных узлов и двигательных путей к спинальным мотонейронам (по W. Tatton и соавт., 1983).
VA, VL, CM – ядра зрительного бугра; Pi и Pe – внутренний и наружный членники бледного шара; Sth – субталамическое ядро; SNR – ретикулярная часть черной субстанции; SNс – компактная часть черной субстанции; SC – ядра бугорков верхнего двухолмия; TPC – педункулопонтинное ядро; Hab – ядро уздечки; Ret – ядра ретикулярной формации; SMA – сенсомоторная область коры.
1 – афферентные пути к базальным ядрам; 2 – эфферентные пути от базальных ядер; 3 – нейронные связи между базальными ядрами; 4 – нисходящие тракты к спинальным мотонейронам.
Экстрапирамидные гиперкинезы проявляются в разных клинических формах: тремор, разные варианты дистонии и миоклонии.
Тремор (дрожательный гиперкинез)
Тремор представляет собой ритмическое, регулярное, осциллирующее дрожание головы, туловища, конечностей или их частей.
Физиологический тремор бывает у здорового человека под влиянием эмоций или физической нагрузки. Варианты патологического тремора включают: тремор покоя – представлен в дистальных отделах конечностей в покое, обычно уменьшается при произвольных движениях; постуральный и статодинамический тремор, наиболее выраженный, когда соответственно туловище или конечности принимают и поддерживают определенное положение в пространстве; интенционный тремор, появляющийся в конечности при осуществлении движения в определенном направлении и усиливающийся при приближении к цели; тремор «взмаха крыльев» – большое по амплитуде дрожание, преимущественно выраженное в проксимальной мускулатуре конечностей.
Дистония – тип непроизвольного насильственного движения, обусловленного медленным сокращением мышц конечностей, туловища, шеи, лица. Может быть дистальной, проксимальной, генерализованной, односторонней и фокальной. Поражение скорлупы, центромедианного ядра зрительного бугра, вызывает торсионную дистонию, спастическую кривошею, спазмы мускулатуры лица. При поражении стриатум наблюдаются атетоз и тонические формы дистоний. Нарушение взаимодействия хвостатого ядра, скорлупы и моторной коры вызывает хорею и тики; поражение субталамического ядра и его связей с внутренним членником бледного шара – баллизм; нарушение взаимодействия в стволово-мозжечковом «треугольнике» (зубчатые ядра мозжечка – красные ядра – оливы продолговатого мозга) – миоклонии.
Торсионная дистония (идиопатическая генерализованная дистония, деформирующая мышечная дистония)
Передается по аутосомно-доминантному и аутосомно-рецессивному типу. Чаще начинается в период полового созревания, но возможно и более позднее начало. На первых этапах может проявляться локальной формой – блефароспазмом, или сегментарной формой – спастической кривошеей. В течении болезни могут быть спонтанные ремиссии. Выделяют два клинических варианта: при гиперкинетически-дистонической форме повышение пластического тонуса непостоянно, усиливается при произвольных движениях, в положении стоя и при ходьбе (особенно дистония мышц туловища – торсио); дистония уменьшается в положении лежа. При ригидно-гипокинетической форме повышение пластического тонуса, различное в отдельных мышечных группах, приводит к патологическим установкам позы (деформирующая дистония). Ко второй форме примыкает врожденная медленно прогрессирующая дистония, сочетающаяся с признаками паркинсонизма и выраженной флюктуацией симптомов в течение дня (синдром Segawa, юношеский дистонический паркинсонизм).
При ригидно-гипокинетической форме применяют ДОФА-содержащие препараты, которые особенно эффективны при юношеском дистоническом паркинсонизме. При гиперкинетически-дистонической форме можно рекомендовать такую последовательность назначения препаратов: 1) холинолитики (тригексифенидил); 2) баклофен; 3) карбамазепин; 4) клоназепам; 5) резерпин, истощающий запасы дофамина в пресинаптических депо; 6) нейролептики – блокаторы дофаминовых рецепторов (галоперидол); 7) комбинация из более эффективных перечисленных средств.
Симптоматическая (приобретенная) торсионная дистония обычно бывает проявлением детского церебрального паралича. Фармакотерапевтические подходы те же, что и при торсионной дистонии.
Представляет собой сегментарную (фокальную) форму дистонии. Выделяют тоническую, клоническую и клонико-тоническую формы, а в зависимости от направления поворота головы – переднюю, заднюю и боковую формы (антеро-, ретро- и латероколлис). При отсутствии на протяжении ряда лет генерализации дистонии, спастическую кривошею можно считать самостоятельной нозологической формой. Наблюдается выраженое влияние шейно-тонических рефлексов на степень клинических проявлений. Так, кривошея уменьшается или проходит в положении больного лежа, усиливается при вставании и ходьбе; характерно и значительное облегчение от корригирующих жестов – поддерживающая (или простого касания) головы рукой нередко в весьма вычурной позе. Тоническая форма может сопровождаться болями в шее и надплечье. Кривошея может быть результатом ирритации шейных корешков двигательных спинномозговых нервов патологически извитыми сосудами, арахноидальными спайками и т. п. ( периферическая форма). Выявить эти патологические процессы можно с помощью компьютерной томографии, магнито-резонансной томографии, ангиографии и миелографии. При выборе индивидуально эффективной фармакотерапии последовательно назначают следующие препараты: 1) холинолитики; 2) баклофен; 3) карбамазепин; 4) клоназепам; 5) резерпин; 6) нейролептики – блокаторы дофаминовых рецепторов. Меньшее распространение получили стереотаксические операции на базальных ганглиях, периферическая денервация и введение ботулинического токсина в пораженные мышцы шеи (чаще – кивательную мышцу). При выявлении триггерного субстрата периферической спастической кривошеи прибегают к хирургическому удалению ирритативного фактора. Как самостоятельная форма описана редко встречающаяся болезненная атлантоосевая кривошея (синдром Гризеля), когда при врожденной слабости капсулы атлантоосевого сустава на фоне воспалительных процессов (тонзиллит, ОРЗ) наступает расслабление связачного аппарата сустава, появляются болезненность мышц шеи, ротационная установка головы. При рентгенографии определяют смещение в области атлантоосевого сустава. Лечение включает противовоспалительные препараты, ортопедические методы коррекции.
Представляет собой медленный дистонический гиперкинез, «ползущее» распространение которого в дистальных отделах конечностей придает непроизвольным движениям червеобразный, а в проксимальных – змееобразный характер. При вовлечении мышц конечностей, туловища и лица напоминает корчи. Как самостоятельная клиническая форма описана под названием «двойной атетоз», который наступает при поражении головного мозга в перинатальном периоде: инфекции, травма, гипоксия, кровоизлияние, интоксикация, при гемолитической желтухе из-за резус-несовместимости матери и плода.
Как симптом наблюдается при наследственных заболеваниях с поражением экстрапирамидной нервной системы (торсионная дистония, хорея Гентингтона, гепатоцеребральная дистрофия), а также при поражении базальных узлов разной этиологии (травма, инфекции, интоксикации).
Эффективного лечения нет. Оправданы попытки применять средства, которыми пользуются при лечении торсионной дистонии.
Локальные (фокальные) дистонии
В большинстве случаев локальные дистонии обусловлены врожденной недостаточностью базальных узлов, которая проявляется лишь под влиянием других заболеваний или экзогенных факторов в зрелые годы. Симптоматические локальные дистонии могут быть вызваны местными ирритативными факторами и иметь в основе рефлекторный механизм.
Блефароспазм проявляется тоническим (зажмуривание) или клонико-тоническим гиперкинезом круговой мышцы глаз. Преобладание клонического компонента приближает его по форме к тику (насильственное моргание). Как самостоятельная нозологическая форма поражения экстрапирамидной системы может иметь ремиттирующее, стационарное или прогрессирующее течение. В других случаях выступает в качестве начального проявления генерализованной торсионной дистонии. Может быть проявлением поражения нервной системы при обострении таких аутоиммунных заболеваний, как системная красная волчанка, синдром Шегрена. При хронических глазных заболеваниях, особенно сопровождающихся раздражением слизистой оболочки и болевым компонентом, блефароспазм развивается как рефлекторная форма гиперкинеза.
Лицевой гемиспазм (судорога Бриссо) проявляется приступообразным клоническим или клонико-тоническим сокращением мышц половины лица. Причиной гемиспазма чаще является раздражение или сдавление ствола лицевого нерва спайками или прилежащими сосудами. В этих случаях необходима микрохирургическая декомпрессия нерва, фармакотерапия неэффективна.
Лицевой параспазм (двусторонний гемиспазм лица, синдром Мейжа, синдром Брейгеля) – идиопатическая симметричная фокальная дистония мышц лица, при которой сочетаются блефароспазм и орофациальная дистония. Выраженность эпизодов тонического гиперкинеза в течение дня (и день ото дня) существенно варьирует. Ночью гиперкинез проходит. Провоцирующими факторами могут быть быстрое изменение направления взора, ходьба, психоэмоциональное напряжение. На связь с изменениями психики указывают депрессивный фон настроения, клинически выраженная или лавированная (скрытая) депрессия, маниакально-депрессивный психоз. Проявления гиперкинеза и психических расстройств нередко находятся в обратной связи: гиперкинез проявляется или усиливается во время ремиссии и депрессии и наоборот. Последовательность назначения медикаментозных средств следующая: холинолитики, нейролептики, бензодиазепиновые препараты, среди которых несколько более эффективным является клоназепам.
Идиопатическая орофациальная дистония (ОФД, синоним – оробуккофациальная дистония) проявляется сложным, преимущественно хореоатетоидным гиперкинезом мимической мускулатуры и языка. Движения напоминают жевательные. Иногда описывается под названием «оромандибулярная дискинезия».
В отличие от лицевого параспазма при ОФД не бывает блефароспазма. ОФД заметно усиливается при волнении или под действием других внешних факторов. Идипатической ОФД страдают люди пожилого возраста, поэтому иногда ее описывают под названием «поздняя дистония». К сожалению, под таким же названием описывают и ОФД, развивающуюся после длительного лечения (отсюда – тоже «поздняя») психотропными препаратами, особенно нейролептиками, а также антипаркинсоническими средствами, особенно ДОФА-содержащими. Чтобы избежать путаницы, спонтанно возникающую ОФД следует определить как идиопатическую, а гиперкинез от приема лекарств – как лекарственную ОФД. Для лечения идиопатической ОФД применяют препараты раувальфии, бензодиазепиновые и ГАМКергические препараты. С осторожностью назначают холинолитики в малой дозе, так как последние иногда усиливают ОФД. Лекарственная ОФД купируется при соблюдении правил назначения, приема и отмены психотропных средств.
Писчий спазм представляет собой локальную форму безболевого кинезигенного гиперкинеза (дистония действия) при поражении экстрапирамидальной системы. Не исключается возможность его появления при хроническом переутомлении кисти и психоэмоциональном стрессе. Лечение такое же, как и у других форм центральных дистоний.
Профессиональные спазмы мышц руки у музыкантов, машинисток, парикмахеров, ювелиров, часовщиков, а также у спортсменов (теннисистов, игроков в гольф, бильярдистов) обычно обусловлены тендовагинитом на почве хронического перенапряжения мышечно-суставного аппарата. Основное отличие профессиональных дистоний от локальных форм центральных дистоний – выраженный болевой компонент, сопровождающий мышечный спазм. Необходимо предупреждать действие факторов, вызывающих спазмы. Лечение у ортопеда и артролога, кроме лекарств применяют ЛФК, иглорефлексотерапию, физиотерапию.
Хореический гиперкинез представляет собой непроизвольные насильственные нерегулярные движения, совершающиеся в быстром темпе. Рисунок хореического гиперкинеза определяется числом участвующих в гиперкинезе мышц лица, туловища, конечностей. В то же время эти, подчас сложные, гиперкинезы никогда не складываются в целенаправленные координированные действия, хотя внешне иногда напоминают умышленные гримасничанье, кривляние и нарочистые ужимки.
Прогрессирующее наследственое заболевание нервной системы, передающееся по аутосомно-доминантному типу. Начинается чаще на 4-м десятилетии жизни и медленно прогрессирует. Морфологическим субстратом является атрофия коры лобной и теменной области, базальных узлов (особенно полосатого тела). Биохимическим субстратом является снижение уровня ГАМК и синтезирующего ее фермента – глутаматдекарбоксилазы, увеличение содержания дофамина и повышение активности тирозингидроксилазы, а по мере развития болезни – снижение активности холинергических систем.
Хореический гиперкинез постепенно становится генерализованным и развертывается на фоне снижения мышечного тонуса. По мере развития болезни присоединяется деменция, переходящая в дементную эйфорию. При юношеской форме на первый план может выступать акинетико-ригидный синдром, что затрудняет дифференциальную диагностику (торсионная дистония, паркинсонизм, гепатоцеребральная дистрофия). Для лечения применяют нейролептики, препараты раувольфии, агонисты Д2-рецепторов (бромокриптин), а при акинетико-ригидных формах и выраженном тоническом компоненте хороатетоидного гиперкинеза – малые дозы ДОФА-содержащих средств. Для коррекции депрессии назначают трициклические антидепрессанты (но не ингибиторы моноаминоксидазы).
Симптоматические формы хореи (гемихореи)
Наблюдаются при разных заболеваниях, сопровождающихся поражением полосатого тела: ревматизме, системной красной волчанке, дисциркуляторной энцефалопатии, черепно-мозговой травме, энцефалитах, интоксикациях ЦНС, при лечение ДОФА-содержащими средствами и нейролептиками.
В качестве самостоятельных форм описаны: врожденная хорея при поражении подкорковых узлов в перинатальном периоде, малая хорея Сиденхема у детей как церебральное осложнение ревматизма, хорея беременных на II или III триместре (токсикоз? нераспознанный ревматизм?) и сенильная хорея.
Сенильная хорея возникает в пожилом возрасте на почве дисциркуляторной энцефалопатии. Отличием от хореи Гентингтона является отсутствие данных о наследственном характере заболевания и сведений о неуклонном медленно прогресирующем нарастании как хореи, так и деменции.
Для симптоматического лечения хореи применяют бензодизепиновые препараты (диазепам, клоназепам), препараты вальпроевой кислоты, ГАМКергические средства (баклофен, пикамилон).
Представляют собой быстрое, «отрывистое», повторяющееся движение в отдельных группах мышц в результате краткой одновременной активации агонистов и антагонистов. Моторные тики по структуре гиперкинеза разделяют на простые и сложные, по локализации – на генерализованные и фокальные (в мышцах лица, головы, конечностей, туловища). Генерализованные сложные тики могут внешне напоминать целенаправленный двигательный акт. Кроме моторных, выделяют и фонические тики: простые – с элементарной вокализацией и сложные, когда больной выкрикивает целые слова, иногда ругательства (копролалия).
Синдром (болезнь) Жиля де ла Туретта
(генерализованный тик)
Пароксизмальные формы дистонии (дискинезии)
Эти редкие формы гиперкинезов имеют ряд общих черт: наследственный характер с разной степенью пенетрантности патологического гена; многовариантность внешнего проявления с частым сочетанием разных фрм гиперкинеза: хорея, тики, баллизм и др.; пароксизмальное возникновение гиперкинеза; относительная непродолжительность эпизода – секунды или минуты (редко часы); различие по механизму возникновения – либо без видимых провоцирующих моментов, либо после эмоционального стресса или определенной физической нагрузки, целенаправленного действия (кинезигенные формы пароксизмальных гиперкинезов).
Особенности разных вариантов отражаются в их названии: семейный пароксизмальный дистонический хореоатетоз Маунта – Ребека (кинезигенная и некинезигенная формы); кинезигенная пароксизмальная дискинезия (интенционная судорога Рюльфа, чаще наблюдается в руках); пароксизмальная стереотипная гиперэксплексия (сложный непроизвольный психомоторный акт в ответ на внешнее раздражение, как правило, по миновании амнезируется); ночная пароксизмальная дистония (эпизоды гиперкинеза возникают во время сна – вне фазы быстрых движений глаз, продолжаются от нескольких минут до часа и представлены сочетанием разных форм гиперкинезов – чаще хореатетоза, баллизма или торзионной дистонии).
Так называемые симптоматические пароксизмальные дистонии, наступающие после перенесенных травм, нейроинфекций, интоксикаций, имеют с этими факторами, по-видимому, лишь внешнюю, временную связь и возникают только у лиц, имеющих наследственную или врожденную предрасположенность в виде предуготованного дефекта экстрапирамидной нервной системы.
Для лечения пароксизмальных форм дистоний применяют противосудорожные препараты, транквилизаторы и седативные средства.
Представляют собой молниеносные непроизвольные сокращения отдельных мыщц и мышечных групп. Внешняя картина миоклонического гиперкинеза зависит от частоты, ритма, амплитуды и локализации мышечных сокращений. Поэтому при характеристике клинических форм миоклонии выделяют: локальные и генерализованные, одно- или двусторонние, синхронные и несинхронные, ритмичные и неритмичные. Как указывалось выше, возникновение миоклоний связывают с нарушением функционального взаимодействия в стволово-мозжечковом «треугольнике» (зубчатые ядра мозжечка – красные ядра – оливы продолговатого мозга). К наследственным дегенеративным заболеваниям, в клинической картине которых ведущим симптомом являются миоклонии, относятся: семейная миоклония Давиденкова, семейная локализованная миоклония Ткачева, семейная нистагм-миоклония Ленобля – Обино, множественный парамиоклонус Фридрейха.
Как особая локальная форма миоклоний описывается ритмическая миоклония (миоритмия), отличающаяся стереотипностью и ритмичностью. Гиперкинез ограничивается вовлечением мягкого неба (велопалатинная миоклония, велопалатинный «нистагм»), отдельных мышц лица, языка, шеи, реже конечностей. Природа миоритмий неясна. Большинство авторов относят локальные миоклонии к числу симптоматических.
Симптоматические формы миоклоний возникают при нейроинфекциях, при травматическом, токсическом, дисметаболическом поражении головного мозга. Так, при нейроинфекциях возникают «электрическая» хорея Дубини, судорожная хорея Морфана, постгипоксическая интенционная миоклония (синдром Ланса – Адамса). Не исключено, что необходимой предпосылкой возникновения симптоматической миоклонии служит наследственная (или врожденная) недостаточность экстрапирамидной системы в структурах «треугольника».
При двух наследственных прогрессирующих заболеваниях миоклонический гиперкинез и другие мозжечковые нарушения либо изредка (мозжечковая миоклоническая диссинергия Ханта), либо, как правило (миолоклоническая эпилепсия Унферрихта – Лундборга), сочетаются с эпилептическими припадками. Форма припадков может быть различной: генерализованные судорожные, абсансы.
Эффективных средств лечения миоклоний не существует. Применяют вальпроат натрия, клоназепам, пирацетам, тиаприд. Имеются отдельные сообщения об эффективности лечения предшественником серотонита – 5-гидрокситриптофаном. Для лечения заболеваний, при которых миоклонии сочетаются с эпилепсией, применяют противосудорожные средства.
Противопаркинсонические ДОФА-содержащие средства (леводопа и др.), а также агонисты Д2-рецепторов при индивидуальной передозировке вызывают и генерализованные, и локальные дистонии, которые проявляются хореоатетоидными гиперкинезами, тоническими формами дистонии в мышцах конечностей и туловища. Локальные гиперкинезы в мимической мускулатуре принимают форму орофациальной дистонии, в стопе – тонических гиперкинезов, при которых наружный край стопы отклоняется книзу и кнутри, иногда возникает изолированная тоническая экстензия большого пальца. Любые формы указанных гиперкинезов уменьшаются или проходят при снижении дозы ДОФА-содержащих препаратов, особенно при их отмене. Фокальные дистонии иногда удается уменьшить с помощью инъекций холинолитика тремблекса.
Нейролептики – чаще производные бутирофенона (галоперидол), реже фенотиазиновые производные (аминазин) – тоже вызывают экстрапирамидные нарушения, которые проявляются либо акинетико-ригидным синдромом, либо гиперкинезами. Последние чаще имеют форму ОФД. Если ОФД появляется в начале лечения нейролептиками, ее называют «ранней», если спустя месяцы и годы (или при отмене длительного лечения нейролептиками) – «поздней». Ранняя ОФД может наступить и при назначении метоклопрамида. В случае ранней ОФД один нейролептический препарат следует заменить на другой, а при неэффективности такой замены необходимо прекратить лечение нейролептиками. Такую же тактику применяют при возникновении ОФД на фоне длительного лечения нейролептиками. Если ОФД возникает при внезапной отмене длительного лечения нейролептиками, то целесообразно на некоторое время возобновить прием препарата в прежней дозе, а потом начать программу медленной отмены нейролептика.
Гиперкинезы при назначении психостимулирующих препаратов и антидепрессантов проявляются в виде повышенной бесцельной двигательной активности (акатизия), хореи, фокальной или сегментарной дистонии, беспорядочных мышечных подергиваний, реже – тика. Чтобы купировать эти побочные эффекты, отменяют психостимуляторы, назначают транквилизаторы и седативные средства.