Что относится к адреноблокаторам
Бета блокаторы: разновидности, показания к назначению
Препараты, относящиеся к группе бета-блокаторов, при попадании в кровь отключают бета-адренорецепторы. При лечении сердечно-сосудистой системы эта группа лекарственных средств становится неотъемлемой частью терапии.
Бета адреноблокаторы — что это и зачем они нужны
Бета-блокаторами называют препараты, которые выступают в роли веществ, противостоящих адреналину и норадреналину — двум гормонам, которые вырабатываются организмом в ответ на нагрузку любого типа, будь то умственный или физический труд.
Адреналин обладает свойством повышать артериальное давление и увеличивать частоту сердечных сокращений. Он увеличивает проницаемость мембран клеток, что позволяет глюкозе легче сквозь нее проникать, а также вызывает сокращение стенок сосудов брюшной полости, сужая их. Одновременно с этим адреналин расширяет сосуды мышечных волокон.
Норадреналин в свою очередь активирует кровоток, повышает скорость распада гликогена. При выбросе норадреналина в кровь человек всегда проявляет агрессию — так действует вещество на эмоциональный фон. И наоборот, когда человека охватывает ярость, повышается выброс норадреналина. Вместе с адреналином норадреналин является еще одним гормоном, обладающим сосудосуживающим действием.
Благодаря приему бета-блокаторов удается снизить интенсивность импульсного потока, проходящего сквозь атриовентрикулярный узел, что снижает скорость проведения импульсов. Одновременно, препараты снижают выработку ренина, повышающего давления в результате сужения сосудов, благодаря чему они способствуют расслаблению и расширению сосудистой стенки. Еще один важный эффект бета-блокаторов — снижение силы, с которой сердце выталкивает кровь. Происходит это в большей степени из-за того, что препараты блокируют кальциевые каналы, за счет чего происходит снижение уровня кальция в клетках тканей сердца.
Разновидности бета-блокаторов
Все препараты из группы бета-блокаторов можно разделить на два типа:
Селективность определяется воздействием на два типа бета-адренорецепторов. Бета1-адренорецепторы находятся в сердце, а бета2-адренорецепторы — преимущественно в периферических сосудах и бронхах. Селективность препарата говорит о процентном соотношении его воздействия на первый или второй тип рецепторов. Неселективные, соответственно, воздействуют на все адренорецепторы, не видя между ними разницы
Кроме того, бета-блокаторы подразделяются на группы по способности растворяться в воде или жирах. Об этом говорят два показателя: гидрофильность и липофильность. Препараты, растворимые в воде, имеют низкую проницаемость через гематоэнцефалический барьер, благодаря чему почти не вызывают нарушения сна, не становятся причиной ночных кошмаров. Но такие препараты требуют контроля состояния почек, потому как при снижении функции фильтрующего органа, вещество может накапливаться. При заболеваниях почек требуется корректировка дозы бета-блокаторов в меньшую сторону.
Бета блокаторы: список препаратов
Препараты, относящиеся к группе бета-блокаторов, различаются по своей селективности, способности преодолевать ГЭБ и длительности действия. Например, препаратами длительного действия, прием которых может осуществляться один раз в сутки для достижения ожидаемого эффекта, являются:
Кардиоселективными называют следующие бета-блокаторы:
Фармакотерапия бета-адреноблокаторами
Почему современная кардиология немыслима без данной группы препаратов?
Савелий Баргер (МОСКВА),
кардиолог, кандидат медицинских наук. В 1980‑е годы одним из первых ученых в СССР разрабатывал методику диагностической чреспищеводной электрокардиостимуляции. Автор руководств по кардиологии и электрокардиографии. Его перу принадлежит несколько популярных книг, посвященных разным проблемам современной медицины.
Можно с уверенностью сказать, что бета-адреноблокаторы — препараты первой линии для лечения многих заболеваний сердечно-сосудистой системы.
Вот несколько клинических примеров.
Пациент Б., 60 лет, 4 года назад перенес острый инфаркт миокарда. В настоящее время беспокоят характерные сжимающие боли за грудиной при небольших физических нагрузках (при медленном темпе ходьбы способен пройти без боли не более 1000 метров). Наряду с прочими лекарственными средствами получает бисопролол по 5 мг утром и вечером.
Пациент Р., 35 лет. На приеме жалуется на постоянные головные боли в затылочной области. Артериальное давление 180/105 мм рт. ст. Проводится терапия бисопрололом в суточной дозировке 5 мг.
Больная Л., 42 года, обратилась с жалобами на перебои в работе сердца, ощущения «замирания» сердца. При суточной регистрации ЭКГ диагностированы частые желудочковые экстрасистолы, эпизоды «пробежек» желудочковой тахикардии. Лечение: соталол в дозировке по 40 мг дважды в день.
Пациент С., 57 лет, беспокоят одышка в покое, приступы сердечной астмы, снижение работоспособности, отмечаются отеки на нижних конечностях, усиливающиеся к вечеру. При ультразвуковом исследовании сердца выявлена диастолическая дисфункция левого желудочка. Терапия: метопролол по 100 мг дважды в день.
У столь разноплановых больных: ишемическая болезнь сердца, гипертоническая болезнь, пароксизмальная желудочковая тахикардия, сердечная недостаточность — медикаментозное лечение проводится препаратами одного класса — бета-адреноблокаторами.
Бета-адренорецепторы и механизмы действия бета-блокаторов
Различают бета1‑адренорецепторы, находящиеся в основном в сердце, кишечнике, ткани почек, в жировой ткани, ограниченно — в бронхах. Бета2‑адренорецепторы находятся в гладкой мускулатуре сосудов и бронхов, в желудочно-кишечном тракте, в поджелудочной железе, ограниченно — в сердце и коронарных сосудах. Ни одна ткань не содержит исключительно бета1— или беты2‑адренорецепторы. В сердце соотношение бета1— и бета2‑адренорецепторов ориентировочно 7:3.
Таблица 1. Основные показания к применению бета-адреноблокаторов
Механизм действия бета-блокаторов основан на их строении, сходном с катехоламинами. Бета-блокаторы выступают конкурентными антагонистами катехоламинов (адреналина и норадреналина). Терапевтический эффект зависит от соотношения концентрации препарата и катехоламинов в крови.
Некардиологические показания к применению бета-блокаторов
Таблица 2. Свойства бета-адреноблокаторов: полезные и побочные эффекты, противопоказания
Клиническая фармакология
Увеличение длительности интервала PQ на электрокардиограмме, развитие АВ блокады I степени при приеме бета-блокатора не может служить поводом для его отмены. Однако развитие АВ блокады II и III степени, особенно в сочетании с развитием синкопальных состояний (синдром Морганьи-Адамса-Стокса), служит безусловным основанием для отмены бета-блокаторов.
В рандомизированных клинических исследованиях установлены кардиопротективные дозы бета-блокаторов, т. е. дозы, применение которых статистически достоверно снижает риск смерти от кардиальных причин, уменьшает частоту развития сердечных осложнений (инфаркта миокарда, тяжелых аритмий), увеличивает длительность жизни. Кардиопротективные дозы могут отличаться от дозировок, при которых достигается контроль над гипертонией и стенокардией. По возможности следует назначать бета-блокаторы в кардиопротективной дозе, которые выше среднетерапевтических доз.
Увеличение дозы бета-блокаторов выше кардиопротективной неоправданно, т. к. не приводит к позитивному результату, увеличивая риск побочных эффектов.
Хроническая обструктивная болезнь легких и бронхиальная астма
Если бета-блокаторы вызывают бронхоспазм, то бета-адреномиметики (такие как бета2‑адреномиметик сальбутамол) способны вызвать приступ стенокардии. Выручает применение селективных бета-блокаторов: кардиоселективных бета1‑блокаторов бисопролола и метопролола у пациентов с ИБС или гипертонической болезнью в сочетании с хронической обструктивной болезнью легких (ХОБЛ) и бронхиальной астмой. При этом необходимо учитывать функцию внешнего дыхания (ФВД). У больных с легким нарушением ФВД (объем форсированного выдоха более 1,5 л) допустимо применение кардиоселективных бета-блокаторов.
При выборе лечебной тактики у больных гипертонической болезнью, стенокардией или сердечной недостаточностью в сочетании с ХОБЛ в приоритете находится лечение сердечно-сосудистой патологии. В таком случае нужно индивидуально оценивать, можно ли пренебречь функциональным состоянием бронхолегочной системы и vice versa — купировать бронхоспазм бета-адреномиметиками.
Сахарный диабет
При лечении больных сахарным диабетом, принимающих бета-блокаторы, следует быть готовым к более частому развитию гипогликемических состояний, при этом клиническая симптоматика гипогликемии меняется. Бета-блокаторы в значительной степени нивелируют симптомы гипогликемии: тахикардию, тремор, чувство голода. Инсулинозависимый диабет со склонностью к гипогликемии — относительное противопоказание к назначению бета-блокаторов.
Заболевания периферических сосудов
Если использовать бета-блокаторы при патологии периферических сосудов, то безопаснее кардиоселективные атенолол и метопролол.
Тем не менее заболевания периферических сосудов, в т. ч. болезнь Рейно, включены в относительные противопоказания для назначения бета-блокаторов.
Сердечная недостаточность
При том что бета-блокаторы широко применяются в лечении сердечной недостаточности, назначать их при недостаточности IV класса с декомпенсацией не следует. Тяжелая кардиомегалия — противопоказание к назначению бета-блокаторов. Не рекомендуются бета-блокаторы при фракции выброса менее 20 %.
Блокады и аритмии сердца
Личный опыт
Вероятно, у каждого врача есть собственный фармакотерапевтический справочник, отражающий его личный клинический опыт применения препаратов, пристрастия и негативное отношение. Успех применения лекарства у одного-трех-десяти первых пациентов обеспечивает пристрастие к нему врача на многие годы, а литературные данные укрепляют мнение о его эффективности. Привожу список некоторых современных бета-блокаторов, на которые у меня есть свой опыт клинического применения.
Пропранолол
Первый из бета-блокаторов, который я стал применять в своей практике. Кажется, в середине 70‑х годов прошлого века пропранолол был чуть ли не единственным бета-блокатором в мире и уж точно — единственным в СССР. Препарат до сих пор относится к наиболее часто назначаемым среди бета-блокаторов, имеет больше показаний к применению по сравнению с другими бета-блокаторами. Однако, применение его в настоящее время я не могу считать оправданным, т. к. другие бета-блокаторы имеют гораздо менее выраженные побочные эффекты.
Пропранолол можно рекомендовать в комплексной терапии ишемической болезни сердца, он также эффективен для снижения артериального давления при гипертонической болезни. При назначении пропранолола существует риск развития ортостатического коллапса. Пропранолол с осторожностью назначают при сердечной недостаточности, при фракции выброса менее 35 % препарат противопоказан.
Бисопролол
Высокоселективный бета1‑блокатор, в отношении которого было доказано снижение смертности от инфаркта миокарда на 32 %. Доза 10 мг бисопролола эквивалентна 100 мг атенолола, препарат назначается в суточной дозировке от 5 до 20 мг. Бисопролол уверенно можно назначать при сочетании гипертонической болезни (снижает артериальную гипертензию), ишемической болезни сердца (уменьшает потребность миокарда в кислороде, уменьшает частоту приступов стенокардии) и сердечной недостаточности (уменьшает постнагрузку).
Метопролол
Препарат относится к бета1‑кардиоселективным бета-блокаторам. У пациентов с ХОБЛ метопролол в дозе до 150 мг/сутки вызывает менее выраженный бронхоспазм по сравнению с эквивалентными дозами неселективных бета-блокаторов. Бронхоспазм при приеме метопролола эффективно купируется бета2‑адреномиметиками.
Метопролол эффективно снижает частоту желудочковых тахикардий при остром инфаркте миокарда и обладает выраженным кардиопротекторным действием, снижая уровень смертности кардиологических больных в рандомизированных исследованиях на 36 %.
В настоящее время бета-адреноблокаторы следует рассматривать как препараты первой линии при лечении ишемической болезни сердца, гипертонической болезни, сердечной недостаточности. Прекрасная сочетаемость бета-блокаторов с мочегонными, блокаторами кальциевых канальцев, ингибиторами АПФ, несомненно, является дополнительным аргументом при их назначении.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Таблетки от давления: Часть III
Поделиться:
Мы завершаем цикл статей, посвящённых лекарственным препаратам для лечения повышенного артериального давления. В предыдущих материалах мы изучили механизм артериальной гипертензии, а также познакомились с тремя классами лекарственных средств – диуретиками, ингибиторами АПФ и блокаторами рецепторов ангиотензина II. Сегодня речь пойдёт о «классике» лечения артериальной гипертензии и профилактики её последствий – бета-адреноблокаторах (БАБ) и блокаторах кальциевых каналов (БКК). Оба этих класса лекарств, вместе с тремя предыдущими, входят в пятёрку препаратов выбора при лечении повышенного давления.
Почему растёт давление?
Кровяное давление нужно человеческому организму для того, чтобы кровь могла выполнять свою функцию: доставлять кислород и полезные вещества до большинства клеток и забирать у них «отработанный материал» – углекислый газ и продукты метаболизма. Кроме этого, кровь переносит вещества, которые заставляют ткани и органы работать как нужно, – гормоны, нейромедиаторы и различные ферменты. Это далеко не все жизненно важные функции крови. Так или иначе, кровь должна постоянно двигаться и достигать самых отдалённых «уголков» нашего тела.
Для этого в нашем организме есть мощный насос и разветвлённая сеть каналов.
Сердце с силой выталкивает из себя кровь, и она движется по ветвящимся и сужающимся каналам – сначала по артериям, затем по артериолам и, наконец, по капиллярам. Затем кровь проделывает путь в обратном направлении, попадает в вены и в итоге снова в сердце.
Исходя из этого, на интенсивность кровяного давления влияет и работа сердца, и состояние сосудов. Чем больший объём крови «насос» выбрасывает в систему каналов в единицу времени, тем выше нагрузка на эту систему. Аналогично и с частотой сердечных сокращений: чем чаще, тем выше давление. В свою очередь, чем меньше просвет сосуда, тем сильней давит изнутри текущая по нему жидкость.
Бета-адреноблокаторы простыми словами
Эти лекарственные препараты работают с нашим «насосом» – снижают силу и частоту сердечных сокращений, таким образом снижая артериальное давление.
Блокаторы кальциевых каналов – что это такое?
Кальций не только полезен для костей, благодаря нему наши мышцы (включая сердце) способны сокращаться. Ионы кальция попадают внутрь клетки через специальные каналы – «ворота» из белков, которые пропускают ионы некоторых металлов и закрыты для всего остального. В клетке кальций активизирует метаболические процессы в случае с мышечной тканью это приводит к её сокращению или повышению тонуса. Стенки всех кровеносных сосудов (даже самых мелких) включают слой мышечной ткани, которая, в частности, регулирует величину их просвета. С повышением тонуса этой ткани сосуды сужаются и, как следствие, растёт кровяное давление.
Блокаторы кальциевых каналов, как следует из названия, присоединяются к молекулам белка, из которого сделаны «ворота», и нарушают их «штатную работу». Поступление ионов кальция внутрь клетки сокращается, сосуды расширяются, и как следствие, давление снижается.
Побочные эффекты
У описываемых классов препаратов нет общих правил приёма – всё зависит от конкретного лекарства. Мы призываем вас строго соблюдать указания лечащего врача и инструкции по применению. Вольная трактовка дозировки в данном случае может быть опасной для жизни, так как речь идёт о работе сердца.
Из числа наиболее значительных побочных эффектов бета-адреноблокаторов принято выделять снижение мужского либидо и нарушение других функций полового поведения. Этот неприятный эффект связывают с ухудшением кровоснабжения простаты на фоне систематического приёма БАБ.
В качестве частого побочного эффекта блокаторов кальциевых каналов выделяют головную боль, возникающую из-за резкого расширения сосудов мозга. Также БКК не стоит принимать вместе с сердечными гликозидами из-за риска чрезмерного снижения частоты сердечных сокращений.
Лечитесь с умом, заботьтесь о своём здоровье заранее и обязательно покажите эту статью своим пожилым родственникам – возможно, для них она окажется особенно актуальной.
Марк Волков, редактор онлайн-журнала для фармацевтов и медицинских работников «Катрен-Стиль»
Бета-адреноблокаторы III поколения в лечении сердечно-сосудистых заболеваний
Современную кардиологию невозможно представить без препаратов группы бета-адреноблокаторов, которых в настоящее время известно более 30 наименований.
Современную кардиологию невозможно представить без препаратов группы бета-адреноблокаторов, которых в настоящее время известно более 30 наименований. Необходимость включения бета-адреноблокаторов в программу лечения сердечно-сосудистых заболеваний (ССЗ) очевидна: за последние 50 лет кардиологической клинической практики бета-адреноблокаторы заняли прочные позиции в профилактике осложнений и в фармакотерапии артериальной гипертонии (АГ), ишемической болезни сердца (ИБС), хронической сердечной недостаточности (ХСН), метаболическом синдроме (МС), а также при некоторых формах тахиаритмий. Традиционно в неосложненных случаях медикаментозное лечение АГ начинают с бета-адреноблокаторов и диуретиков, снижающих риск развития инфаркта миокарда (ИМ), нарушения мозгового кровообращения и внезапной кардиогенной смерти.
Концепция опосредованного действия лекарственных средств через рецепторы тканей различных органов была предложена N.?Langly в 1905 г., а в 1906 г. H.?Dale подтвердил ее в практике.
В 90-е годы было установлено, что бета-адренорецепторы подразделяются на три подтипа:
Способность блокировать влияние медиаторов на бета1-адренорецепторы миокарда и ослабление влияния катехоламинов на мембранную аденилатциклазу кардиомиоцитов с уменьшением образования циклического аденозинмонофосфата (цАМФ) определяют основные кардиотерапевтические эффекты бета-адреноблокаторов.
Антиишемический эффект бета-адреноблокаторов объясняется снижением потребности миокарда в кислороде, вследствие уменьшения частоты сердечных сокращений (ЧСС) и силы сердечных сокращений, возникающих при блокировании бета-адренорецепторов миокарда.
Бета-блокаторы одновременно обеспечивают улучшение перфузии миокарда за счет уменьшения конечного диастолического давления в левом желудочке (ЛЖ) и увеличения градиента давления, определяющего коронарную перфузию во время диастолы, длительность которой увеличивается в результате урежения ритма сердечной деятельности.
Антиаритмическое действие бета-адреноблокаторов, основанное на их способности уменьшать адренергическое влияние на сердце, приводит к:
Бета-адреноблокаторы повышают порог возникновения фибрилляции желудочков у больных острым ИМ и могут рассматриваться как средства профилактики фатальных аритмий в остром периоде ИМ.
Гипотензивное действие бета-адреноблокаторов обусловлено:
Препараты из группы бета-адреноблокаторов отличаются по наличию или отсутствию кардиоселективности, внутренней симпатической активности, мембраностабилизирующим, вазодилятирующим свойствам, растворимости в липидах и воде, влиянию на агрегацию тромбоцитов, а также по продолжительности действия.
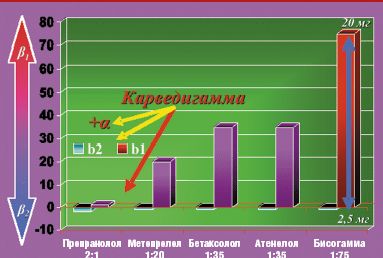
Влияние на бета2-адренорецепторы определяет значительную часть побочных эффектов и противопоказаний к их применению (бронхоспазм, сужение периферических сосудов). Особенностью кардиоселективных бета-адреноблокаторов по сравнению с неселективными является большое сродство к бета1-рецепторам сердца, чем к бета2-адренорецепторам. Поэтому при использовании в небольших и средних дозах эти препараты оказывают менее выраженное влияние на гладкую мускулатуру бронхов и периферических артерий. Следует учитывать, что степень кардиоселективности неодинакова у различных препаратов. Индекс ci/бета1 к ci/бета2, характеризующий степень кардиоселективности, составляет 1,8:1 для неселективного пропранолола, 1:35 — для атенолола и бетаксолола, 1:20 — для метопролола, 1:75 — для бисопролола (Бисогамма). Однако следует помнить, что селективность дозозависима, она снижается с повышением дозы препарата (рис. 1).
В настоящее время клиницисты выделяют три поколения препаратов с бета-блокирующим эффектом.
I поколение — неселективные бета1- и бета2-адреноблокаторы (пропранолол, надолол), которые наряду с отрицательными ино-, хроно- и дромотропными эффектами обладают способностью повышать тонус гладкой мускулатуры бронхов, сосудистой стенки, миометрия, что существенно ограничивает их использование в клинической практике.
II поколение — кардиоселективные бета1-адреноблокаторы (метопролол, бисопролол), благодаря высокой селективности в отношении бета1-адренорецепторов миокарда обладают более благоприятной переносимостью при длительном применении и убедительной доказательной базой долгосрочного прогноза жизни при лечении АГ, ИБС и ХСН.
В середине 1980-х годов на мировом фармацевтическом рынке появились бета-адреноблокаторы III поколения с низкой селективностью к бета1, 2-адренорецепторам, но с сочетанной блокадой альфа-адренорецепторов.
Препараты III поколения — целипролол, буциндолол, карведилол (его дженерический аналог с брендовым названием Карведигамма®) обладают дополнительными вазодилятирующими свойствами за счет блокады альфа-адренорецепторов, без внутренней симпатомиметической активности.
В 1982–1983 годах в научной медицинской литературе появились первые сообщения о клиническом опыте применения карведилола при лечении ССЗ.
Ряд авторов выявили протективное действие бета-адреноблокаторов III поколения на клеточные мембраны. Это объясняется, во-первых, ингибированием процессов перекисного окисления липидов (ПОЛ) мембран и антиоксидантным действием бета-блокаторов и, во-вторых, снижением влияния катехоламинов на бета-рецепторы. Некоторые авторы связывают мембранстабилизирующее действие бета-блокаторов с изменением проводимости натрия через них и ингибированием ПОЛ.
Указанные дополнительные свойства расширяют перспективы применения данных лекарственных средств, поскольку нивелируют характерное для первых двух поколений отрицательное влияние на сократительную функцию миокарда, углеводный и липидный обмен и в то же время обеспечивают улучшение перфузии тканей, позитивное влияние на показатели гемостаза и уровень оксидативных процессов в организме.
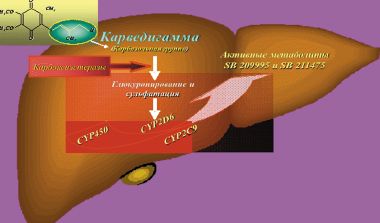
Карведилол метаболизируется в печени (глюкуронирование и сульфатация) с помощью ферментной системы цитохрома Р450, с использованием семейства ферментов — CYP2D6 и CYP2C9. Антиоксидантное действие карведилола и его метаболитов обусловлено наличием в молекулах карбазольной группы (рис. 2).
Метаболиты карведилола — SB 211475, SB 209995 угнетают ПОЛ в 40–100 раз активнее, чем сам препарат, а витамин Е — примерно в 1000 раз.
Применение карведилола (Карведигаммы®) при лечении ИБС
Согласно результатам целого ряда завершенных многоцентровых исследований, бета-адреноблокаторы оказывают выраженный антиишемический эффект. Необходимо отметить, что антиишемическая активность бета-адреноблокаторов соизмерима с активностью антагонистов кальция и нитратов, но, в отличие от этих групп, бета-адреноблокаторы не только улучшают качество, но и увеличивают продолжительность жизни пациентов с ИБС. Согласно результатам метаанализа 27 многоцентровых исследований, в которых приняло участие более 27 тыс. человек, селективные бета-адреноблокаторы без внутренней симпатомиметической активности у больных с острым коронарным синдромом в анамнезе снижают риск развития повторного ИМ и смертность от инфаркта на 20% [1].
Однако не только селективные бета-адреноблокаторы положительно влияют на характер течения и прогноз у пациентов с ИБС. Неселективный бета-адреноблокатор карведилол также продемонстрировал очень хорошую эффективность у больных со стабильной стенокардией. Высокая антиишемическая эффективность данного препарата объясняется наличием дополнительной альфа1-блокирующей активности, способствующей дилятации коронарных сосудов и коллатералей постстенотической области, а значит — улучшению перфузии миокарда. Кроме того, карведилол обладает доказанным антиоксидантным эффектом, связанным с захватом свободных радикалов, высвобождающихся в период ишемии, что обусловливает его дополнительное кардиопротекторное действие. Одновременно карведилол блокирует апоптоз (программируемая смерть) кардиомиоцитов в зоне ишемии, сохраняя объем функционирующего миокарда. Как было показано, метаболит карведилола (ВМ 910228) обладает меньшим бета-блокирующим эффектом, но является активным антиоксидантом, блокируя перекисное окисление липидов, «отлавливая» активные свободные радикалы OH–. Этот дериват сохраняет инотропный ответ кардиомиоцитов на Ca++, внутриклеточная концентрация которого в кардиомиоците регулируется Ca++-насосом саркоплазматического ретикулума. Поэтому карведилол оказывается более эффективным в лечении ишемии миокарда через ингибирование повреждающего действия свободных радикалов на липиды мембран субклеточных структур кардиомиоцитов [2].
Благодаря этим уникальным фармакологическим свойствам, карведилол может превосходить традиционные бета1-селективные адреноблокаторы в плане улучшения перфузии миокарда и способствовать сохранению систолической функции у больных ИБС. Как показано Das Gupta et al., у больных с дисфункцией ЛЖ и сердечной недостаточностью, развившейся вследствие ИБС, монотерапия карведилолом снижала давление наполнения, а также увеличивала фракцию выброса (ФВ) ЛЖ и улучшала показатели гемодинамики, при этом не сопровождаясь развитием брадикардии [3].
Согласно результатам клинических исследований у больных хронической стабильной стенокардией, карведилол снижает ЧСС в покое и при физической нагрузке, а также увеличивает ФВ в покое. Сравнительное исследование карведилола и верапамила, в котором принимало участие 313 пациентов, показало, что, по сравнению с верапамилом, карведилол в большей степени уменьшает ЧСС, систолическое АД и произведение ЧСС ´ АД при максимально переносимой физической нагрузке. Более того, карведилол обладает более благоприятным профилем переносимости [4].
Важно, что карведилол, по-видимому, более эффективен при лечении стенокардии, чем обычные бета1-адреноблокаторы. Так, в ходе 3-месячного рандомизированного многоцентрового двойного слепого исследования карведилол напрямую сравнивали с метопрололом у 364 пациентов со стабильной хронической стенокардией. Они принимали карведилол по 25–50 мг два раза в сутки или метопролол по 50–100 мг два раза в сутки [5]. В то время как оба препарата продемонстрировали хорошее антиангинальное и противоишемическое действие, карведилол более значительно увеличивал время до депрессии сегмента ST на 1 мм при физической нагрузке, чем метопролол. Переносимость карведилола была очень хорошей, и, что важно, при увеличении дозы карведилола не произошло заметных изменений типов нежелательных явлений.
Примечательно, что карведилол, не обладающий, в отличие от других бета-адреноблокаторов, кардиодепрессивным действием, улучшает качество и продолжительность жизни пациентов с острым ИМ (CHAPS) [6] и постинфарктной ишемической дисфункцией ЛЖ (CAPRICORN) [7]. Многообещающие данные были получены в ходе исследования Carvedilol Heart Attack Pilot Study (CHAPS) — пилотного исследования влияния карведилола на развитие ИМ. Это было первое рандомизированное исследование, в котором сравнивали карведилол с плацебо у 151 больного после острого ИМ. Лечение начинали в течение 24 часов с момента появления болей в грудной клетке, а дозу препарата увеличивали до 25 мг два раза в сутки. Главными конечными точками исследования были функция ЛЖ и безопасность препарата. Больных наблюдали в течение 6 месяцев с момента начала заболевания. Согласно полученным данным, частота развития серьезных кардиальных событий уменьшилась на 49%.
Полученные в ходе исследования CHAPS эхографические данные 49 пациентов со сниженной ФВ ЛЖ (
А. М. Шилов*, доктор медицинских наук, профессор
М. В. Мельник*, доктор медицинских наук, профессор
А. Ш. Авшалумов**
*ММА им. И. М. Сеченова, Москва
**Клиника Московского института кибернетической медицины, Москва