Что определяют третьим приемом леопольда
Что определяют третьим приемом леопольда

Поиск
Протокол ультразвукового исследования в родах
1 Республиканская клиническая больница МЗ РТ, 420064, г. Казань, Оренбургский тракт, д. 138
2 Казанский государственный медицинский университет, 420012, г. Казань, ул. Бутлерова д. 49.
3 Казанская государственная медицинская академия, 420012, г. Казань, ул. Бутлерова, д. 36.
Мифтахутдинова Диляра Камилевна ― врач отделения акушерской физиологии Перинатального центра, тел. +7-927-240-15-72, e-mail: [email protected]
Терегулова Лилиана Ефимовна ― кандидат медицинских наук, заведующая отделением ультразвуковой диагностики, доцент кафедры ультразвуковой диагностики, тел. +7-917-269-58-41, e-mail: [email protected] mail.ru
Галимова Ильмира Раисовна ― кандидат медицинских наук, заместитель главного врача по акушерско-гинекологической службе, доцент кафедры акушерства и гинекологии № 2, тел. +7-987-226-92-87, e-mail: [email protected]
Разработан и внедрен протокол УЗИ в родах, включающий данные о пациентке, сведения из анамнеза, особенности течения настоящих родов, данные о плоде, и соответствующие параметры, характеризующие каждый период родов. Использование протокола документирует все события в родах и в дальнейшем может использоваться и для научного анализа и для контроля качества проведения родов. Использование данных ультразвукового исследования позволяет, с одной стороны, своевременно решать вопрос об оперативном родоразрешении, с другой стороны ― избежать лишних оперативных вмешательств.
Ключевые слова: роды, позиция плода, трансабдоминальное ультразвуковое исследование, трансперинеальное ультразвуковое исследование, протокол.
D.K. MIFTAKHUTDINOVA 1,2 , L.E. TEREGULOVA 1,3 , I.R. GALIMOVA 1,2
1 Republican Clinical Hospital of the MH of RT, 138 Orenburgskiy Trakt, Kazan, Russian Federation, 420064
2 Kazan State Medical University, 49 Butlerov St., Kazan, Russian Federation, 420012
3 Kazan State Medical Academy, 36 Butlerov St., Kazan, Russian Federation, 420012
Ultrasound protocol in labour and delivery
Miftakhutdinova D.K. ― doctor of the Department of Obstetrics Physiology of Perinatal Center, tel. +7-927-240-15-72, e-mail: [email protected]
Teregulova L.E. ― Cand. Med. Sc., Head of the Department of Ultrasound Diagnostics, Associate Professor of the Department of Ultrasound Diagnostics, tel. +7-917-269-58-41, e-mail: [email protected] mail.ru
Galimova I.R. ― Cand. Med. Sc., Deputy Chief doctor on Obstetrics-Gynecology Services, Associate Professor of the Department of Obstetrics and Gynecology № 2, tel. +7-987-226-92-87, e-mail: [email protected]
The authors have developed and implemented the ultrasound protocol in labor, including the patient’s data, anamnesis, features of the labor, data of the fetus, and the parameters that characterize each stage of labor. The use of the protocol allows to register all events during labor and can be used later for scientific analysis and quality control of childbirth. The use of ultrasound findings allows, on the one hand, to timely decide on operative delivery, and, on the other hand, to avoid unnecessary surgical interventions.
Key words: labour, fetus position, transabdominal ultrasound examination, transperineal ultrasound examination, protocol.
Необходимость проведения ультразвуковых исследований во время беременности в настоящее время очевидна. Ультразвуковые исследования используются на самых ранних сроках беременности для исключения патологии имплантации, для контроля развития беременности и состояния беременной на всех сроках беременности. Огромную роль играет диагностический ультразвук в диагностике осложнений беременности: измерение шейки матки при невынашивании, допплерометрия маточных артерий при риске преэклампсии, диагностика патологии развития плаценты, приращения плаценты, предлежания, опухоли плаценты и многое другое. Более 30 лет ультразвук успешно используется в пренатальной диагностике для исключения патологии плода, для оценки динамики его развития и самочувствия [1, 2]. В последние годы произошло внедрение ультразвукового исследования в процесс родов. Многочисленные публикации показывают высокую точность ультразвуковой диагностики для контроля положения плода и продвижения головки по родовым путям [3]. В классическом акушерстве для этих целей используют приёмы Леопольда и влагалищное исследование [4].
Приемы Леопольда
В 1894 году Леопольд предложил 5 приемов наружной пальпации живота беременной для оценки положения плода. Первый прием Леопольда применяется для определения стояния дна беременной матки. Второй прием Леопольда состоит в определении положения плода и его частей в полости матки. Третий прием Леопольда применяется для определения предлежащей части плода одной рукой. Четвертый прием Леопольда применяется также для определения предлежащей части, но, в отличие от третьего приема, он выполняется двумя руками и позволяет определить предлежащую часть и тогда, когда она уже опустилась в полость малого таза. Пятый прием Леопольда (дополнительный) состоит в определении плечика плода, т.е. его плечевого выступа (processus acromion). Диагноз подтверждается аускультацией, так как в месте нахождения плечика сердечные тоны выслушиваются яснее всего. В некоторых случаях плечевой выступ можно принять за одну из мелких частей плода (колено, локоть), однако там, где расположены эти части, сердцебиение отсутствует, а сами части представляются очень подвижными [4]. Для определения позиции и ее вида используется второй прием. Однако часто данным методом можно лишь определить положение спинки плода [5]. Приемы Леопольда очень просты и до сих пор очень популярны у акушеров во всем мире. Однако любой опытный акушер не раз сталкивался в своей практике с ситуацией, когда он не мог определить ни предлежащую часть, ни позицию плода. Это могло быть связано и с ожирением беременной, и с гипертонусом матки или передней брюшной стенки, с переношенным или недоношенным сроком беременности.
Влагалищное исследование
С началом родовой деятельности с диагностической целью используют влагалищное исследование. При этом определяется предлежащая часть плода, направление сагиттального шва, расположение родничков, и, наконец, уровень стояния или продвижения предлежащей части плода по отношению к малому тазу роженицы. Однако, в настоящее время опубликовано множество работ, показывающих неточность и субъективность влагалищного исследования в родах, правильность или ошибочность, которого напрямую зависит от степени раскрытия шейки матки и уровня стояния головки в малом тазу [6, 7]. А.Р. Souka и соавт. показали, что оценка положения головки при влагалищном исследовании оказалась не возможной в 61% случаев в I периоде родов и в 31% случаев во II периоде [8]. Профессор D.M. Sherer в своих исследованиях показал несоответствие в оценке позиции затылка плода, по меньшей мере в 45 градусов между результатами пальцевого влагалищного исследования и однозначными данными ультразвукового трансабдоминального исследования [9].
Ультразвуковое исследование в родах
Ультразвуковое исследование плода в родах ставит перед собой всё те же две основные задачи: определение предлежания и позиции плода в I периоде родов и продвижения головки в I и во II периоде родов. Однако использование ультразвука в родах сводит вероятность ошибки к нулю, ультразвуковое исследование однозначно позволяет оценить предлежащую часть, положение плода, расположение затылка плода [10] Для определения позиции плода датчик устанавливается поперечно в надлобковой области беременной. Визуализация мозжечка плода указывает на передний вид затылочного предлежания, визуализация глазниц плода указывает на задний вид затылочного предлежания [11].
Особое значение имеет ультразвуковое исследование во II периоде родов для определения динамики продвижения головки плода по родовому каналу. Существует несколько методов оценки продвижения головки плода в родах, все они основаны на трансперинеальном ультразвуковом исследовании конвексным датчиком. Самым простым и легко воспроизводимым является метод измерения угла прогрессии, угла между линией, проведённой через длину симфиза, и линией, проведенной от нижней точки симфиза до самой продвинутой точки костного черепа головки плода [7, 12].
В клинике этот метод используется во втором периоде родов. При угле прогрессии 120 градусов и более роды проходят естественным путем, каждый последующий измеренный угол бывает больше предыдущего, что говорит об успешной динамике родов. При угле прогрессии меньше 120 градусов, и отсутствии его увеличения в динамике роды через естественные родовые пути не возможны, что указывает на необходимость кесарева сечения.
Для регистрации всех исследований и создания базы данных в настоящее время разработан и используется протокол ультразвукового исследования в родах (рис. 1).
Протокол содержит следующие позиции:
Для первого и второго периода родов:
Для второго периода родов:
Для третьего и раннего послеродового периодов:
Дополнительно во всех периодах при наличии рубца на матке оценивается толщина миометрия в проекции предполагаемого рубца.
Рисунок 1. Протокол ультразвукового исследования в родах

Материалы и методы
С использованием нового протокола были обследованы 105 пациенток в возрасте от 18 до 40 лет (средний возраст 29 лет), из них 48 человек (45,7%) были первородящие, 57 человек (54.3%) ― повторнородящие. У всех обследованных срок беременности у рожениц был в диапазоне 37-41 (в среднем 40) недель, рассчитанный по данным УЗИ I и II триместров. Во всех случаях было диагностировано головное предлежание плода и отсутствие предлежания плаценты. Предполагаемый вес плода был от 2850 до 4200 г.
Ультразвуковые исследования проводились при открытии маточного зева от 3-х и более (см), после завершения УЗИ полученные данные фиксировались в виде протокола на жестком носителе, и в печатном виде протокол вкладывался в историю родов.
Трансабдоминальным датчиком проводилось УЗИ в первом периоде родов на аппарате SonoAce-R3 фирмы Медисон с использованием конвексных датчиков 3.5, 5.0 MHz. при котором определялось предлежание плода, положение плода, позиция плода и вид позиции, дополнительно определялась локализация плаценты, количество вод, обвитие, ЧСС плода. При наличии у пациентки рубца на матке в течение всех родов и послеродовом периоде, проводился мониторинг за толщиной миометрия, и оценивалась целостность органа.
Во втором периоде проводилось трансперинеальное ультразвуковое исследование для определения угла прогрессии [7]. Датчик в стерильном чехле устанавливался на область половых губ или на промежность ниже уровня лобкового сочленения в сагиттальной плоскости так, чтобы на экране ультразвукового аппарата одновременно отображались и нижний полюс головки плода и симфиз в продольном сечении, изображение фиксировалось в режиме «freeze». На эхограмме с помощью 2-х калиперов вдоль длинной оси лобкового сочленения проводиась первая линия, вторая линия с помощью 2-х других калиперов проводилась из самой нижней точки симфиза к самой нижней точке продвинутой части кости черепа плода, автоматически определялся угол между этими двумя линиями в программе «оценки тазобедренного сустава ребенка». Чтобы получить угол прогрессии мы вычитали полученный угол из 180 градусов. В настоящее время эти приборы оснащаются программой измерения угла прогрессии в родах в фабричных условиях. Измерение угла прогрессии позволяло оценивать продвижение головки плода по родовому каналу.
В третьем периоде родов и раннем послеродовом периоде при трансабдоминальном УЗИ оценивались: размеры матки и ее целостность, содержимое полости, наличие жидкости в полости малого таза и брюшной полости.
Результаты и обсуждение
Использование нового протокола ультразвукового исследования в родах позволило четко документировать процесс родов и проводить по данным протоколов последующий анализ полученных данных.
Во всех 105 случаях при ультразвуковом исследовании было диагностировано головное предлежание плода, исключено предлежание плаценты, зафиксировано нормальное сердцебиение плода.
В 10 случаях (15,3%) был диагностирован перманентный задний вид затылочного предлежания, что явилось показанием для проведения своевременного кесарева сечения, так как известна высокая вероятность осложнений для матери и плода при заднем виде затылочного предлежания у плода в родах [12].
В 60 (58,2%) случаях был диагностирован передний вид затылочного предлежания, в 35 (8,5%) случаях ― поперечный вид затылочного предлежания, который в процессе родов перешел в передний вид. У нас не было зафиксировано ни одного случая перехода переднего вида затылочного предлежания в задний вид затылочного предлежания, однако такие случаи возможны, и это станет причиной дистоции в родах и потребует оперативного родоразрешения. Такие случаи легко диагностируются при ультразвуковом трансабдоминальном контроле в родах
При ультразвуковом исследовании во II периоде родов в 12 случаях угол прогрессии был меньше 120 градусов и отсутствовала динамика его увеличения, роды в этих случаях закончились операцией кесарева сечения.
В остальных 83 случаях угол прогрессии, измеряемый во II периоде родов, был больше 120 градусов, роды закончились консервативно.
Вес новорожденных при рождении был от 2900 до 4200 г, в среднем 3500 г, окружность головки от 350 до 400 мм.
При анализе протоколов стало очевидно, что успех родов через естественные родовые пути не зависел от возраста рожениц, количества предыдущих родов, размеров головки плода и его веса при рождении. Все эти параметры имеют значение для развития адекватной родовой деятельности в I периоде. Во II периоде при вставлении головки в костное кольцо малого таза имеет значение только адекватная конфигурация и правильный поворот головки в костном кольце малого таза, результатом этого становится расположение проводной точки затылка плода под тупым углом к симфизу, если этот угол превышает 120 градусов, роды заканчиваются через естественные родовые пути консервативно. Таким образом, порогом возможных консервативных родов является прохождение головки через костное кольцо таза при угле прогрессии 120 градусов. Четкая визуализация расположения костей черепа плода с использованием трансперинеального ультразвукового исследования вне зависимости от наличия или отсутствия родовой опухоли при прорезывании головки позволила в 5 случаях избежать неоправданного оперативного вмешательства при затяжном II периоде, а в 3-х случаях при прорезывании родовой опухоли ультразвуковое исследование показало, что костная часть головки находится высоко, и угол прогрессии меньше 120 градусов, и роды через естественные родовые пути невозможны. Адекватная ультразвуковая диагностика стала поводом к своевременному кесареву сечению
Ультразвуковой контроль в III периоде родов позволил в 5 случаях обойтись без дополнительных внутриматочных манипуляций в связи с гипотоническим кровотечением.
Выводы
1. Разработанный протокол ультразвукового исследования в родах является инструментом, позволяющим достоверно фиксировать процессы, происходящие во всех периодах родов.
2. Использование протокола документирует все события в родах и в дальнейшем может использоваться и для контроля качества проведения родов, и для научного анализа.
3. Использование данных ультразвукового исследования позволяет, с одной стороны, своевременно решать вопрос об оперативном родоразрешении, с другой стороны, избегать лишних оперативных вмешательств.
Что определяют третьим приемом леопольда
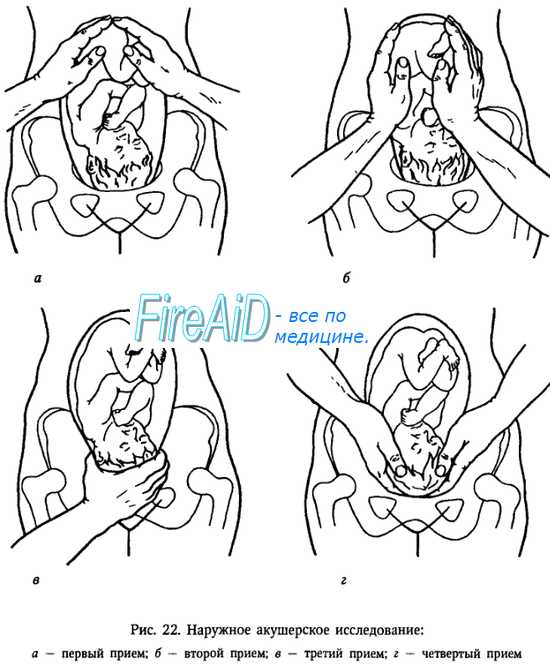
Четвертый прием наружного акушерского исследования (рис. 4.20). Цель его — определить предлежащую часть (головка или ягодицы), место нахождения предлежащей части (над входом в малый таз, во входе или глубже, где именно), в каком положении находится предлежащая головка (в согнутом или разогнутом)

Методика исследования. Исследующий становится лицом к ногам менной или роженицы и кладет руки плашмя по обе стороны нижнего отдела матки. Пальцами обеих рук обращенными ко входу в таз, он осторожно и медленно проникает между предлежащей частью и боковыми отделами входа в таз и пальпирует доступные участки предлежащей
В случае, если предлежащая часть подвижна над входом в таз, пальцы обеих рук почти целиком могут быть подведены под нее, особенно у многорожавших женщин. При этом определяется также наличие или отсутствие симптома баллотирования, характерного для головки. Для этого кисти обеих исследующих рук плотно прижимают ладонными поверхностями к боковым отделам головки; затем правой рукой производят толчок в области правой половины головки При этом головка отталкивается влево и передает толчок противоположной — левой руке (простое баллотирование). После этого, быстро возвращаясь в исходное положение, головка сообщает иногда толчок правой руке (двойное баллотирование).
При головном предлежании следует стремиться получить представление о размерах головки и плотности костей черепа, о месте нахождения затылка, лба и подбородка, а также об их отношении друг к другу (характер предлежания).
С помощью четвертого приема можно определить наличие или отсутствие угла между затылком и спинкой плода (чем выше подбородок при фиксированной во входе головке, тем яснее выражено сгибание и тем более сглажен угол между затылком и спинкой, и наоборот, чем ниже расположен подбородок, тем сильнее разогнута головка), позицию и вид плода — по тому, куда обращены затылок, лоб, подбородок. Например, затылок обращен влево и кпереди — первая позиция, передний вид; подбородок обращен влево и кпереди — вторая позиция, задний вид и т.д.
При головном предлежании необходимо также определить, в какой полости таза расположена головка своим большим сегментом.
Что определяют третьим приемом леопольда
Второй прием наружного акушерского исследования (рис 4.18) Цель его — определить позицию плода, о которой судят по месту нахождения спинки и мелких частей плода (ручек, ножек).
Методика исследования. Руки спускают со дна матки на правую и левую ее стороны до уровня пупка и ниже. Бережно надавливая ладонями и пальцами обеих рук на боковые стенки матки, определяют, в какую сторону обращены спинка и мелкие части плода. Спинка при этом распознается по ее широкой и изогнутой поверхности. При надавливании на крупную часть, находящуюся в дне матки, в сторону лона туловище плода сгибается, вследствие чего спинка становится более доступной для исследования. Мелкие части плода определяются с противоположной стороны в виде мелких, подвижных бугров. У многорожавших женщин вследствие дряблости брюш ной стенки и мускулатуры матки мелкие части плода прощупываются легче Иногда их движение видно на глаз.
Второй наружный прием акушерского исследования позволяет также определить состояние круглых маточных связок, их болезненность, толщину, напряженность, симметричность правой и левой связок, их расположение по отношению к матке. При этом, если связки сходятся кверху, плацента расположена на задней стенке матки, если они расходятся или идут параллельно друг к другу, плацента расположена на передней стенке матки.
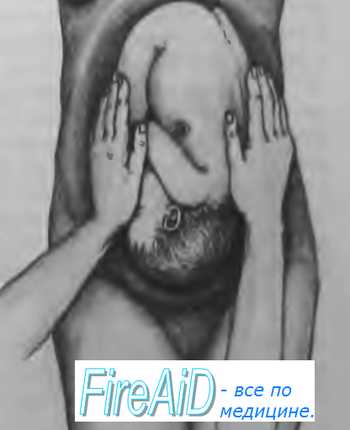
Далее определяют реакцию различных отделов матки (правой и левой ее половины, тела и нижнего сегмента) на физическое раздражение: осторожно надавливая на матку пальцами обеих рук, следят за силой вызванных этим приемом сокращений мускулатуры матки и ее болезненности. Эти данные, позволяюшие судить о функциональном состоянии мышцы матки, играют особую роль во время родов.
Пальпаторно обнаруживаемая флюктуация в матке при больших размерах живота свидетельствует о многоводии.
По тому, в какую сторону обращена спинка плода, распознается его позиция, спинка влево — первая позиция, спинка вправо — вторая позиия.
Если при этом исследовании удалось ощутить движение мелких частей плода, можно считать, что плод жив.
Что определяют третьим приемом леопольда
В процессе дородового наблюдения беременную следует проинструктировать о правилах поведения в случае начала родов. Пациентка должна сразу же обращаться в родовспомогательное учреждение в любой из ниже перечисленных ситуаций: а) повторение схваток не реже, чем через 5 минут в течение часа; б) внезапное появление водянистых выделений из влагалища (что может быть результатом разрыва плодных оболочек); в) появление значительных кровянистых выделений; г) значительное ослабление шевелений плода.
Во время первичного осмотра в родильном стационаре врач-акушер должен внимательно ознакомиться с данными дородового наблюдения.
Ему необходимо знать, как протекала беременность до настоящего момента, каков ее точный срок и каковы результаты предыдущих лабораторных исследований. Подробная беседа с пациенткой поможет определить характер схваток, возможность спонтанного разрыва плодного пузыря или кровотечения, признаки угрожающего состояния самой беременной или плода. Затем выполняется целенаправленное объективное обследование, в которое входят наружное и комбинированное акушерское исследование. Происходящие во время обследования схватки ощущаются и оцениваются специалистом на предмет их силы и частоты.
Сразу после окончания схваток следует выслушивать сердечные тоны плода, чтобы уловить возможную брадикардию.
Для наружного акушерского обследования рекомендуется использовать приемы Леопольда. Это приемы пальпации плода через переднюю брюшную стенку, которые позволяют определить положение, предлежание и позицию плода. Положение плода характеризует взаимоотношение продольных осей туловища плода и туловища матери. В 99% случаев плод располагается продольно, т. е. направления осей совпадают. В остальных случаях имеет место поперечное (чаще) или косое (оси находятся под углом 45°) положение. Косое положение с началом родовой деятельности переходит либо в продольное, либо в поперечное.
Предлежание — это характеристика наиболее низко расположенной части плода, которая будет первой продвигаться по родовому каналу. При продольном положении предлежащей частью может быть головка (как правило) или ягодицы плода. Являясь предлежащей частью, головка находится в согнутом положении, с прижатым к груди подбородком. При этом самой низкой точкой головки будет затылок или макушка. Позиция отражает отношение плода к сторонам материнского таза. Головка плода может в той или иной степени быть отклоненной к крестцу или к лону, что будет обозначаться, соответственно, как передний или задний асинклитизм.
Четыре приема Леопольда состоят в следующем:
1-й прием Леопольда. Определение части плода, находящейся в дне матки. При продольном положении это может быть либо головка, либо тазовый конец плода. Ягодицы имеют более крупные размеры и менее четкие контуры, головка более круглая и плотная; она баллотирует, в то время как тазовая часть смещается вместе с туловищем плода.
2-й прием Леопольда. Определение положения мелких частей плода путем пальпации боковых поверностей матки. Одна рука акушера лежит неподвижно, фиксируя плод, а другая пальпирует либо плотную протяженную поверхность спинки, либо мелкие подвижные части (ножки и ручки).
3-й прием Леопольда. Определение степени опущения предлежащей части. Производят смещение предлежащей части из стороны в сторону — головка смещается независимо от туловища (баллотирует); ягодицы смещаются вместе с туловищем. Затрудненное смещение предлежащей части свидетельствует о ее фиксации во входе в малый таз.
4-й прием Леопольда. Определение краниального выступа головки. При выполнении этого приема врач располагается лицом в сторону ног роженицы. Определяется достигаемость нижнего полюса головки. Пока краниальный выступ легко прощупывается, — нижний полюс головки находится выше нулевой позиции.
Видео техники приемов Леопольда
Пальпируя матку во время наружного акушерского обследования, врач ощущает ее сокращения и оценивает их силу. В момент истинной родовой схватки стенка матки становится настолько плотной, что почти не поддается пальцам даже при значительном усилии. Напротив, при схватках Брекстон—Гикса матка кажется достаточно эластичной.
Влагалищное исследование проводится в асептических условиях. При наличии значительных кровянистых выделений оно должно выполняться с особой осторожностью, поскольку источником кровотечения может быть предлежащая плацента. Если есть сомнения, произошел разрыв плодных оболочек или нет, — перед пальцевым исследованием шейку матки следует осмотреть в зеркалах в стерильных условиях. Осмотр в зеркалах также помогает уточнить источник кровотечения.
При пальцевом влагалищном исследовании определяется степень укорочения шейки матки, которая выражается в процентах. Например, если шейка укорочена наполовину от своей первоначальной длины в 2 см, то степень укорочения равна 50%; если сглажена полностью — 100%. Одновременно оценивается консистенция (плотная или мягкая) шейки матки. Несглаженная, но мягкая шейка скорее начнет изменяться под действием схваток, чем плотная. До того, как произошло полное сглаживание шейки, можно оценить ее положение относительно стенок влагалища, т. е. переднее, заднее или срединное. При переднем положении шейки ее созревание обычно происходит быстрее, чем при заднем. Еще одной характеристикой состояния шейки матки является ее раскрытие, которое определяется пальпаторно и выражается в сантиметрах.
Если обнаруживается, что у пациентки нет активных родов (раскрытие шейки менее 3—4 см) и отсутствуют отягощающие факторы (акушерские и экстрагенитальные), беременную можно отпустить домой до начала истинных родов. Иногда при первичном осмотре врач-акушер не может однозначно оценить ситуацию. В таких случаях можно повторить осмотр через час. Если факт начала родов установлен точно, роженица помещается в специализированный родильный блок и начинается активное наблюдение за развитием родовой деятельности.