Что необходимо для оказания первой помощи при аллергии
Первая помощь при аллергии
Аллергические реакции бывают разными. Одни сопровождаются легкими симптомами и довольно быстро проходят, как только прекращен контакт с аллергеном. В других случаях состояние человека ухудшается на глазах — тогда нужна немедленная помощь врача.
Из этой статьи вы узнаете, как можно справиться с симптомами аллергии самостоятельно, когда лучше сразу вызывать «неотложку».
Как справиться с легкими симптомами аллергии?
Распространенные формы аллергии — сенная лихорадка (поллиноз) и крапивница. Чаще всего они сопровождаются легкими симптомами, с которыми можно справиться самостоятельно.
Сенная лихорадка нередко напоминает простуду. Возникает насморк, покраснение глаз, чихание, кашель, реакции на коже, повышенная утомляемость, лихорадка. Крапивница получила свое название за то, что она сопровождается появлением на коже красных зудящих волдырей — как при ожоге крапивой.
Главное средство первой помощи при аллергии — антигистаминные препараты, такие как Супрастин, Диазолин, Кларитин, Телфаст и др. Многие аллергики хорошо знают об этих лекарствах и постоянно носят их с собой. При сильной заложенности носа применяют препараты, снимающие отек слизистой оболочки: Ксилометазолин, Оксиметазолин, Ксилен, Нафтизин и др. При возникновении покраснения и зуда в глазах, слезотечения можно использовать специальные противоаллергические капли для глаз. Снять раздражение на коже помогают холодные компрессы и мази с глюкокортикоидами (например, гидрокортизоновая мазь).
Состояние человека, у которого возникла аллергическая реакция, требует повышенного внимания. При нарастании симптомов нужно немедленно вызвать врача.
При каких симптомах нужно сразу вызывать «Скорую помощь»?
Аллергические реакции могут протекать и в тяжелой форме. Наиболее опасны такие состояния, как удушье, возникающее в результате отека дыхательных путей. А также анафилаксия — сильная аллергическая реакция, сопровождающаяся нарушением дыхания, падением артериального давления, развитием шока.
Поводом для вызова врача должны стать следующие симптомы:
Если у человека прежде случались тяжелые аллергические реакции, «Скорую помощь» нужно вызвать в любом случае, даже если на этот раз симптомы выражены слабо. Есть риск, что в любой момент состояние резко ухудшится.
Первая помощь при аллергических реакциях
Аллергические реакции возникают при попадании в организм человека аллергена: укусы насекомых, употребление определённых продуктов, индивидуальная непереносимость лекарственных средств (вакцин).
К аллергическим реакциям относятся крапивница, ангионевротический отёк (отёк Квинке), анафилактический шок.
Крапивница – аллергическая сыпь, которая проявляется высыпаниями на коже туловища, конечностей, иногда на ладонях и подошвах в виде волдырей и эритемы, сопровождающаяся характерным зудом.
Ангионевротический отёк (отёк Квинке) – высыпания, подобные крапивнице, с более обширными участками отёка, захватывающие кожу и подкожные структуры на тыльной стороне кистей рук и ступней, слизистых оболочках языка, носоглотки, гортани, а также половых органов и желудочно-кишечного тракта. Если отёк в области гортани, то может развиться жизнеугрожающая асфиксия.
При проявлении асфиксии отмечаются беспокойство больного, одутловатость лица и шеи, нарастающая осиплость голоса, кашель, затруднённое дыхание, цианоз лица.
Анафилактический шок – острое проявление аллергической реакции на попадание в организм аллергена. Сопровождается резкой слабостью, беспокойством, головокружением, тошнотой, шумом в ушах, чувством стеснения за грудиной, удушья, страха смерти. При появлении анафилактического шока кожные покровы бледнеют, появляются холодный липкий пот, судороги, нитевидный пульс, угнетение сознания, нарушение дыхания, резко падает артериальное давление.
1. Прекратить введение аллергена.
2. Придать больному горизонтальное положение и приподнять ноги вверх для улучшения притока крови к мозгу.
3. Положить холод на место укуса (укола) для замедления всасывания аллергена.
4. Дать антигистаминные препараты: фенкарол, супрастин, тавегил (по одной таблетке каждые 6 часов) для снижения аллергической дозы.
5. Положить голову набок и выдвинуть нижнюю челюсть в целях предупреждения западания языка.
6. Обеспечить проходимость дыхательных путей (достать из полости рта вставные зубы и протезы) в целях профилактики асфиксии.
7. В зависимости от состояния пострадавшего вызвать скорую помощь или обратиться к врачу (фельдшеру) для оказания квалифицированной неотложной помощи.
ЛЮБОВЬ ЖЕРЕБИЦКАЯ, валеолог 12-й городской детской поликлиники г. Минска
Неотложная медицина: аллергия на лекарства
Аллергия составляет от 5 до 10% всех неблагоприятных реакций, возникающих в результате применения лекарственных средств [1]. Распространенность лекарственной аллергии колеблется от 1 до 30% и обусловлена широким повсеместным использованием медикаментов
Аллергия составляет от 5 до 10% всех неблагоприятных реакций, возникающих в результате применения лекарственных средств [1]. Распространенность лекарственной аллергии колеблется от 1 до 30% и обусловлена широким повсеместным использованием медикаментов, синтезом новых лекарств-ксенобиотиков на фоне эпидемии аллергических болезней в XXI в. [2].
Лекарственная аллергия может встречаться в любом возрасте, но чаще у пациентов от 20 до 50 лет и у женщин (65–75% случаев). У пациентов, страдающих какой-либо патологией, лекарственная аллергия возникает чаще, чем у здоровых людей, причем определенную роль играет форма заболевания (например: при гнойничковых заболеваниях кожи нередко наблюдаются реакции на йодиды, бромиды и половые гормоны; при рецидивирующем герпесе — на салицилаты; при заболеваниях системы крови — на барбитураты, препараты мышьяка, соли золота, салицилаты и сульфаниламиды; при инфекционном мононуклеозе — на ампициллин) [3]. Среди лекарственных средств, являющихся причиной аллергической реакции, чаще встречаются антибиотики (особенно пенициллинового ряда) — до 55%, нестероидные противовоспалительные средства (НПВС) — до 25%, сульфаниламиды — до 10%, местные анестетики — до 6%, йод- и бромсодержащие препараты — до 4%, вакцины и сыворотки — до 1,5%, препараты, влияющие преимущественно на тканевые процессы (витамины, ферменты и другие средства, влияющие на метаболизм), — до 8%, другие группы медикаментов — до 18% [4].
Истинная аллергическая реакция — это непереносимость лекарственных средств, обусловленная иммунными реакциями (табл. 1). Псевдоаллергические реакции на медикаменты по клинической картине сходны с истинной аллергией, но развиваются без участия иммунных механизмов (например, рентгеноконтрастные средства, полимиксины, местные анестетики и другие разные лекарственные средства могут напрямую стимулировать высвобождение медиаторов тучными клетками). Нередко на одно лекарственное средство возникают аллергические реакции разных типов (комбинированная сенсибилизация) [5].
Для диагностики лекарственной аллергии важно правильно собрать анамнез. Необходимо выяснить, какие лекарственные средства пациент принимал до появления аллергической реакции. При этом учитывают все лекарства (в том числе и ранее применявшиеся и не вызывавшие нежелательных реакций), а также продолжительность их приема, пути введения. Уточняется время, прошедшее между приемом лекарственного средства и развитием реакции. Выясняется наличие сопутствующих аллергических заболеваний, предшествующих аллергических реакций на лекарства, пищевые продукты и другое. Обращают внимание на отягощенный семейный аллергологический анамнез и сопутствующие заболевания пациента, которые могут иметь значение в формировании истинной или псевдоаллергической реакции на медикаменты.
Среди всех форм лекарственной аллергии особую роль играют острые аллергические заболевания (ОАЗ), так как они характеризуются быстрым непредсказуемым течением, риском развития жизнеугрожающих состояний (летальный исход при анафилактическом шоке колеблется от 1 до 6%) и требуют оказания неотложной терапии. При появлении признаков аллергии больные, как правило, обращаются в скорую медицинскую помощь (СМП). В настоящее время отмечается рост вызовов бригад СМП по поводу ОАЗ [6].
По прогнозу и риску развития жизнеугрожающих состояний ОАЗ подразделяются на легкие (аллергический ринит, аллергический конъюнктивит, локализованная крапивница) и тяжелые (генерализованная крапивница, отек Квинке, анафилактический шок).
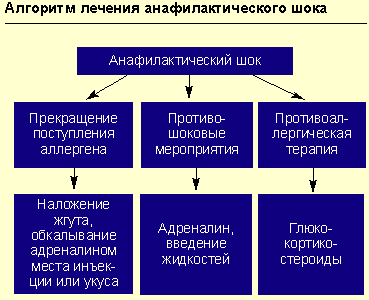
Неотложная терапия острых аллергических заболеваний (рис. 1):
В настоящей статье анализируются данные многоцентрового рандомизированного исследования больных ОАЗ на догоспитальном этапе (СМП), проведенного в 17 городах России и Казахстана (Владикавказ, Ессентуки, Железногорск, Кимры, Кисловодск, Кокшетау, Курск, Москва, Нефтеюганск, Норильск, Одинцово, Орджоникидзе, Пермь, Пятигорск, Северодвинск, Тверь, Усть-Илимск) и ретроспективного клинического исследования лечения больных ОАЗ в стационарах Москвы и Кокшетау.
Объектом исследования были больные ОАЗ, обратившиеся на СМП (n = 911) и госпитализированные в стационар (n = 293). На догоспитальном этапе лекарственная аллергия отмечалась у 181 (19,9%) пациента, в стационаре — у 95 (32,4%). Характеристика пациентов с лекарственной аллергией, принявших участие в исследовании, представлена в таблице 2.
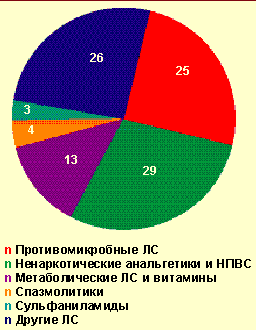 |
| Рисунок 2. Лекарственные средства, вызвавшие легкие острые аллергические заболевания на догоспитальном этапе, % |
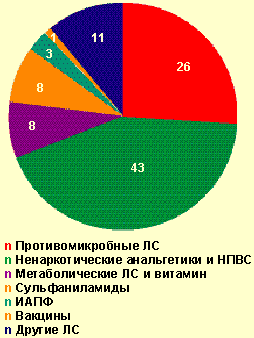 |
| Рисунок 3. Лекарственные средства, вызвавшие тяжелые острые аллергические заболевания на догоспитальном этапе, % |
Из общего числа больных, госпитализированных по поводу тяжелого ОАЗ, лекарственная аллергия встретилась в 32,4% случаев. В стационаре генерализованная крапивница отмечалась в 33,7% случаев, отек Квинке — 34,7%, сочетание генерализованной крапивницы с отеком Квинке — 23,2%, анафилактический шок — 8,4%. Причинами анафилактического шока у госпитализированных больных (8 случаев) были следующие медикаменты: ампициллин (в/м), ципрофлоксацин (цифран, табл.), левамизол (декарис, табл.), стоматологический анестетик (неуточненный), анальгин (табл.), аскорбиновая кислота (табл.), но-шпа (в/м), эуфиллин (в/в). Тяжелая лекарственная аллергия вызывалась ненаркотическими анальгетиками и НПВС в 34,7% случаев (анальгин, аспирин, цитрамон и др.), антимикробными препаратами — в 22,1% (из них пенициллинового ряда — 28,6%) и другими медикаментами (рис. 4). Медиана длительности купирования всех проявлений лекарственной аллергии составила 3 дня [min, max, 25%, 75% — 0,3; 17; 2; 6], однако 6 пациентов (6,3%) были выписаны с остаточными явлениями (бледная сыпь, кожный зуд). Длительность стационарного лечения больных тяжелой лекарственной аллергией составила медиану 7 дней [min, max, 25%, 75% — 1; 29; 4; 9], а пациентов с тяжелыми ОАЗ, вызванными другими причинами, — 6 [1; 19; 4; 9] соответственно. Выявленные различия статистически недостоверны (p > 0,05), но значимы на практике.
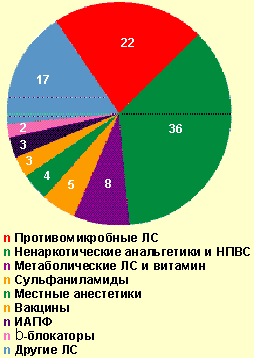 |
| Рисунок 4. Лекарственные средства, вызвавшие тяжелые острые аллергические заболевания в стационаре, % |
Из всего вышесказанного можно сделать вывод, что наиболее часто причиной развития острой лекарственной аллергии становятся самые распространенные фармакологические препараты (ненаркотические анальгетики и НПВС — у каждого третьего больного, антибиотики — у каждого четвертого), причем у половины пациентов развиваются тяжелые острые аллергические заболевания (генерализованная крапивница, отек Квинке, анафилактический шок).
Таким образом, аллергия на лекарства играет существенную роль в структуре причин острых аллергических заболеваний на догоспитальном и госпитальном этапах и представляет собой актуальную медико-социальную проблему.
Литература
А. В. Дадыкина, кандидат медицинских наук
А. Л. Верткин, профессор, доктор медицинских наук
К. К. Турлубеков, кандидат медицинских наук
ННПОСМП, МГМСУ, Москва
Первая помощь при аллергии

Аллергенами называются факторы, которые вызывают развитие аллергии. Следует отметить, что индивидуальные патологические реакции конкретного организма могут быть вызваны воздействием сотен различных типов аллергенов, включая укусы насекомых, шерсть животных, пыльцу растений, пищу, химические элементы, солнечный свет, медикаменты и другие факторы влияния.
Механизм развития аллергии и ее проявления
Чтобы иметь возможность оказать пострадавшему адекватную первую помощь, необходимо иметь представление о том, что такое аллергия, и в чём суть этого явления.
Причиной развития различных заболеваний могут быть возбудители, которые попадают в организм человека. Иммунная система борется с заболеваниями продуцируя специфические антитела с участием Т-лимфоцитов и В-лимфоцитов, которые обезвреживают и разрушают эти чужеродные частицы. Аллергические реакции – это специфические реакции иммунной системы на определённые раздражители. В норме, здоровый организм никак не отзывается на подобные “провокации”, однако если в работе иммунной системы формируется сбой, такие факторы как пыль, шерсть, запахи, могут восприниматься организмом как антигены, то есть как возбудители заболеваний.
В ответ на попадание этих аллергенов в организм, в нём запускаются соответствующие механизмы – вырабатывается иммуноглобулин IgE. Когда антитела IgE достигают клеток-раздражителей, они соединяются с тучными клетками и базофилами. В результате образуется комплекс “IgE + тучные клетки + аллерген”, или “базофил + “IgE + аллерген”. Первый комплекс остается в органах, второй – циркулирует по кровотоку, достигая кожи, легких, желудка, кожи. Первичная реакция организма на аллерген проявляется спазмом гладких мышц, снижением артериального давления, формированием отеков и сгущением крови.
Внешние проявления и причины развития аллергии
Симптоматика аллергических реакций проявляется по-разному – её специфика может зависеть от типа аллергенов, а также от путей их попадания в организм. Аллергены могут проникать через кожу, дыхательные пути, пазухи носа, пищеварительный тракт.

Такие проявления могут дополняются развитием состояния анафилактического шока – такая патология угрожает пациенту смертельным исходом, если не предпринять срочные меры по оказанию ему помощи. Анафилактический шок проявляется:
Спровоцировать такое состояние у человека может практически любой фактор окружающей среды в еде, жидкости, воздухе, к которому у человека существует повышенная чувствительность.
Например бытовая химия, латекс, шерсть животных, пыль, пыльца, споры грибов и плесени, продукты питания, укусы насекомых.
Формы проявления аллергии

Лёгкая форма обычно проявляется:
Тяжелая аллергическая реакция не просто причиняет дискомфорт пострадавшему, но и представляет реальную опасность для его жизни. Её сопровождают анафилактический шок с резким снижением кровяного давления и нарушением микроциркуляции во внутренних органах; отек Квинке (спазм дыхательной мускулатуры, удушье); генерализованная крапивница с синдромом интоксикации.
Помощь при легкой аллергической реакции
Обычно в таких случаях в зоне контакта кожи с аллергеном на ней появляется зуд и покраснение, глаза начинают зудеть, формируется усиленное слезотечение. На участке контакта может определяться небольшая отёчность, заложенность носа, у него интенсивно выделяется слизь, он часто чихает.
В таком случае, первая помощь в домашних условиях заключается в исключении контакта с аллергеном, а также снижении и уменьшении неприятных последствий такого контакта.
Ротовую полость, нос, кожные покровы нужно промыть тёплой водой, а если аллергия появилась после укуса насекомого, нужно убрать жало из раны. На зудящий участок накладывают прохладный компресс. Далее пациенту необходимо принять антигистаминные препараты. Обычно такой последовательности действий хватает для того, чтобы справиться с патологическим состоянием.
В каких случаях необходимо вызвать “скорую помощь”
После того, как первая помощь человеку оказана, контакт с аллергеном прерван, соответствующие лекарства приняты, должно наступить улучшение состояния и ослабление симптомов.
Больного незамедлительно нужно доставить в медицинское учреждение для оказания врачебной помощи, если у него появились:
Как проявляется тяжелая аллергическая реакция

Крапивница в тяжёлых формах характеризуется оформлением волдырей розового яркого окраса по всему телу, сопровождающаяся жжением и зудом. Вместе с волдырями может появиться лихорадка и головная боль.
Анафилактический шок проявляется у каждого человека по-разному, в зависимости от тяжести реакции. По телу развивается красная сыпь, высыпания сильно зудят. В области глаз, конечностей и губ возникает отек, дыхательные пути спазмируются. У пациента отмечаются тошнота и рвота, металлический привкус во рту, головокружение, возможна потеря сознания.
При первых же симптомах отека Квинке и анафилактического шока необходимо незамедлительно обратиться за специализированной помощью, а до приезда бригады скорой помощи выполнить действия по оказанию первой помощи пострадавшему.
Необходимо прервать поступление аллергена в организм. Запрещено принимать пищу. Перорально больному можно дать антигистаминный препарат, однако для лучшего и более быстрого эффекта необходимо сделать внутримышечную инъекцию. При пищевой аллергии, как и при лекарственной, больному промывают желудок и дают энтеросорбенты.
При аллергии на пчелиный укус необходимо избавиться от источника яда, убрать с кожи раздражитель. В острых случаях можно вводить внутривенно антигистаминные препараты. При обширных поражениях кожи крапивницей в условиях стационара могут быть уместными внутривенные инъекции кортикостероидов.
Анафилактический шок требует промывания желудка, а также проведения очистительной клизмы. После ограничения доступа аллергена пострадавшего необходимо уложить на бок, чтобы не допустить заглатывание языка и рвотных масс.
При проявлении реакций на лице, участок контакта нужно очистить теплой водой. Далее на кожу накладывается прохладный компресс с отваром ромашки, шалфея или календулы. После того, как лицо аккуратно подсушивается бумажными салфетками, его можно аккуратно присыпать картофельным крахмалом.
Такие процедуры повторяются несколько раз в течение часа-двух, параллельно можно принять таблетку антигистаминного препарата.
При проявлениях аллергических реакций у ребёнка, его нужно усадить прямо, или уложить на спину при головокружении, повернув голову набок при тошноте. Антигистаминные медицинские препараты ребенку можно давать только после консультации с педиатром, с учетом индивидуальных особенностей малыша.
Первая помощь при аллергии направлена на спасение жизни потерпевшего, что включает устранение контакта организма с аллергеном, уменьшение проявлений аллергии, отека Квинке, анафилактического шока. Таким способом можно избежать неприятных последствий и даже гибели человека.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Терапия острых аллергических состояний на догоспитальном этапе
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими
К острым аллергическим заболеваниям относят анафилактический шок, обострение (приступ) бронхиальной астмы, острый стеноз гортани, отек Квинке, крапивницу, обострение аллергического конъюнктивита и/или аллергического ринита. Считается, что аллергическими заболеваниями страдает в среднем около 10% населения земного шара. Особую тревогу вызывают данные ННПО скорой медицинской помощи, согласно которым за последние 3 года число вызовов по поводу острых аллергических заболеваний в целом по РФ возросло на 18%.
Основные причины возникновения и патогенез
Патогенез аллергических реакций на сегодняшний день достаточно полно изучен и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. Центральная роль в реализации иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при укусах насекомых. Лекарственная аллергия чаще всего развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов (при этом следует учитывать риск перекрестной сенсибилизации к пенициллину и цефалоспоринам, составляющий от 2 до 25%). Кроме того, в настоящее время возросло число случаев развития латексной аллергии.
Клиническая картина, классификация и диагностические критерии
С точки зрения определения объема необходимой лекарственной терапии на догоспитальном этапе оказания помощи и оценки прогноза острые аллергические заболевания можно подразделить на легкие (аллергический ринит — круглогодичный или сезонный, аллергический конъюнктивит — круглогодичный или сезонный, крапивница), средней тяжести и тяжелые (генерализованная крапивница, отек Квинке, острый стеноз гортани, среднетяжелое обострение бронхиальной астмы, анафилактический шок). Классификация и клиническая картина острых аллергических заболеваний представлены в табл. 1.
При анализе клинической картины аллергической реакции врач СМП должен получить ответы на следующие вопросы (табл. 2).
При начальном осмотре на догоспитальном этапе следует оценить наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отека Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного отмечаются стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как угрожающее жизни.
Лечение острых аллергических заболеваний
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по следующим направлениям:
Прекращение дальнейшего поступления в организм предполагаемого аллергена.
Например, в случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
Противоаллергическая терапия (антигистаминными препаратами или глюкокортикостероидами).
Введение антигистаминных препаратов (блокаторов Н1-гистаминовых рецепторов) показано при аллергическом рините, аллергическом конъюнктивите, крапивнице. Выделяют классические антигистаминные препараты (например, супрастин, димедрол) и препараты нового поколения (семпрекс, телфаст, кларотадин и др.). Необходимо отметить, что для классических антигистаминных препаратов в отличие от препаратов нового поколения характерно короткое время воздействия при относительно быстром наступлении клинического эффекта; многие из этих средств выпускаются в парентеральных формах. Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью (например, фармакокинетика семпрекса не меняется даже у больных с нарушенными функциями печени и почек) и не вызывают тахифилаксии. Эти препараты обладают длительным воздействием и предназначаются для приема внутрь.
При анафилактическом шоке и при отеке Квинке (в последнем случае — препарат выбора) внутривенно вводится преднизолон (взрослым — 60-150 мг, детям — из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон (дипроспан в дозе 1-2 мл внутримышечно), состоящий из динатрия фосфата (обеспечивает быстрое достижение эффекта) и дипропионата бетаметазона (обусловливает пролонгированное действие). Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будесонид). При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (семпрекс, кларитин, кларотадин) с глюкокортикостероидами (ГКС).
Побочные эффекты системных ГКС — артериальная гипертензия, повышенное возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС — осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз — атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и 12-перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Симптоматическая терапия.
При развитии бронхоспазма показано ингаляционное введение b2-агонистов и других бронхолитических и противовоспалительных препаратов (беродуала, атровента, вентолина, пульмикорта) через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия — 500-1000 мл, стабизола — 500 мл, полиглюкина — 400 мл). Применение вазопрессорных аминов (допамина — 400 мг на 500 мл 5%-ной глюкозы, норадреналина — 0,2-2 мл на 500 мл 5%-ного раствора глюкозы, доза титруется до достижения уровня систолического давления 90 мм рт. ст.) возможно только после восполнения ОЦК. При брадикардии допускается введение атропина в дозе 0,3-0,5 мг подкожно (при необходимости инъекцию повторяют каждые 10 мин). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
Противошоковые мероприятия (см. рисунок).
При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть (при наличии съемных зубных протезов их нужно удалить).
Адреналин вводят подкожно в дозе 0,1-0,5 мл 0,1%-ного раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 мин в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение адреналина. При этом 1 мл 0,1%-ного раствора адреналина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в минуту). При необходимости скорость может быть увеличена до 2-10 мкг/мин. Внутривенное введение адреналина проводится под контролем частоты сердечных сокращений, дыхания, уровня артериального давления (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт. ст. у взрослых и более 50 мм рт. ст. у детей).
Побочные эффекты адреналина — головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также случаи развития некрозов тканей при повторном подкожном введении адреналина в одно и то же место вследствие местного сужения сосудов. Противопоказания — артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; неанафилактический шок; беременность. Однако даже при этих заболеваниях возможно назначение адреналина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Типичные ошибки, допускаемые на догоспитальном этапе
Изолированное назначение Н1-гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения, и на догоспитальном этапе это лишь приводит к неоправданной потере времени; использование дипразина (пипольфена) опасно усугублением гипотонии. Использование таких препаратов, как глюконат кальция, хлористый кальций, вообще не показано при острых аллергических заболеваниях. Ошибочным следует считать также позднее назначение ГКС, необоснованное применение малых доз ГКС, отказ от использования топических ГКС и b2-агонистов при аллергическом стенозе гортани и бронхоспазме.
Показания к госпитализации
Пациенты с тяжелыми аллергическими заболеваниями должны быть обязательно госпитализированы.
А. Л. Верткин, доктор медицинских наук, профессор
А. В. Тополянский, кандидат медицинских наук