Что нельзя при саркоидозе легких
Университет
Ежегодно в Беларуси регистрируется 800 новых случаев заболевания саркоидозом
Долгое время о саркоидозе — системном заболевании, которое в первую очередь поражает легкие, но может распространяться также на кожу, селезенку, печень, сердце и другие органы, — ничего толком не знали. Скажем, болеют им чаще люди героических профессий — пожарные, военные, а также учителя, работники вредных производств и программисты. Где связь? Одно из самых загадочных заболеваний тем и интересно, что пока не открылось врачам в полной мере нигде в мире. Заведующая кафедрой фтизиопульмонологии БГМУ, кандидат медицинских наук, доцент Галина Бородина — единственный специалист в нашей стране, глубоко занимающийся исследованием саркоидоза. Сейчас и как врач, и как ученый она пишет уже докторскую диссертацию, научным руководителем которой стал директор РНПЦ пульмонологии и фтизиатрии член–корреспондент Национальной академии наук Геннадий Гуревич.
Саркоидоз легких можно диагностировать по рентгенограмме
Ежегодно в Беларуси регистрируется около 800 новых случаев заболевания. Так что труд Галины Львовны — это бесценная помощь и врачам, которые пока недостаточно владеют темой, и пациентам, которые часто живут в плену предрассудков, даже путая саркоидоз с саркомой, хотя они абсолютно никак не связаны. Нет, саркоидоз протекает доброкачественно, не относится к тяжелым заболеваниям и чаще всего вовсе не требует лечения. Но эту болезнь надо продолжать исследовать прицельно, уверена доктор Бородина: интерес к теме во всем мире растет, и наша страна уже достигла здесь значимых успехов:
— С туберкулезом все понятно — мы знаем, как его лечить (хотя есть определенные проблемы, например, касающиеся устойчивости палочки Коха к лекарствам). По саркоидозу вопросов в разы больше. Многое нам уже удалось установить. Например, что болеют саркоидозом чаще всего городские жители и молодые люди 30 — 35 лет, но средний возраст вновь выявленных пациентов постоянно увеличивается — все чаще диагноз ставится зрелым женщинам. И если раньше мы вообще не видели внелегочных проявлений саркоидоза, то теперь активно диагностируем. Что касается лечения, то исследования показали, что назначение кортикостероидов — а именно с их помощью долгое время лечили саркоидоз — способствует развитию обострений.
Конечно, основа основ — международные рекомендации, но специалисты их умело модернизируют, адаптируют конкретно в Беларуси и предлагают варианты лечения, как говорится, именно под наших пациентов. В полном соответствии, кстати, с заветом Гиппократа — «лечить не болезнь, а больного». Схемы лечения подбираются индивидуально, на основании объективных критериев. Что же касается реабилитации, то здесь врачи делают все, чтобы пациент с этим диагнозом жил долго и качественно. Поэтому в реабилитации не только учитывают медицинские аспекты, но и делают ставку на физическую и психологическую составляющие.
Главной тайной саркоидоза доктор Бородина считает то, что до сих пор непонятно его происхождение. Одна из версий — его вызывают микроорганизмы:
— Лет 15 назад на первой полосе одной шведской газеты опубликовали сенсационный материал: якобы найдены бактерии–возбудители. Думаю, пациенты очень обрадовались, ведь инфекции успешно лечатся антибиотиками. Но, увы, это открытие не подтвердилось дальнейшими исследованиями. Хотя антибактериальная терапия подчас действительно дает неплохие результаты при саркоидозе кожи. С другой стороны, предполагают, что спусковым крючком для болезни могут быть факторы окружающей среды или аутоантигены — молекулы в клетках, которые распознаются как чужеродные.
А главная на сегодня задача, по мнению Галины Львовны, — добиться взаимодействия врачей разных специальностей: офтальмологов, кардиологов, ревматологов, пульмонологов. Ведь саркоидоз может задеть любой орган. Более того, все чаще выявляются именно внелегочные формы заболевания. Если прежде их обнаруживали только у каждого шестого пациента, то сегодня — почти у трети. На кафедре фтизиопульмонологии БГМУ студенты–медики как раз специально обучаются многим важным нюансам — это поможет им в работе с пациентами заподозрить недуг. Кстати, именно первичное звено сегодня ведет такого рода пациентов, а не фтизиатры, как раньше (считалось, что саркоидоз могут запустить измененные микобактерии туберкулеза). С одной стороны, вполне логично — больные саркоидозом и туберкулезом не должны обследоваться в одном диспансере, потому что контакт с палочкой Коха для первых опасен, особенно на фоне лечения кортикостероидами. С другой же стороны, нагрузка на терапевтов и так достаточно велика, а опыт в лечении болезни они только нарабатывают. Ученые с этим помогут.
КАК УЗНАТЬ САРКОИДОЗ?
На рентгенограмме видны увеличенные внутригрудные лимфоузлы. Легочная ткань поражена мелкими бугорками — небольшими очажками. Это гранулемы, которые со временем могут как полностью исчезнуть, так и преобразоваться в рубцовую ткань. Более детально оценить положение помогает компьютерная томография. А еще ПЭТ: томографы в основном ищут отдаленные метастазы при раке, но та же идея позволяет находить и очаги саркоидоза по всему телу. Очень важно это для оценки активности заболевания, когда врачам кажется, будто оно уже отступило, а на самом деле очаги воспаления еще есть и не только в легких, но и, например, в лимфоузлах брюшной полости. Поскольку под маской саркоидоза часто скрываются туберкулез, лимфогранулематоз, лимфома, идиопатический легочный фиброз и другие грозные болезни, для точной диагностики необходимо взять у пациента участок ткани на исследование. Иногда это происходит во время бронхоскопии, а в последнее время — чаще всего путем торакоскопии (через разрез в грудной клетке). Без этого начинать лечение не следует.
• Острое начало заболевания говорит о том, что, скорее всего, оно бесследно исчезнет и больше никогда не вернется. Если же симптомы развиваются постепенно, то даже после длительной ремиссии может возникнуть рецидив.
• Болеют обычно люди 30 — 35 лет. Мужчины в более раннем возрасте. Некурящие заболевают чаще. Саркоидоз нередко возникает или обостряется после родов. У детей саркоидоз бывает очень редко (0,1 — 0,3 случая на 100 тысяч населения), но протекает нетипично.
• Саркоидоз встречается у представителей практически всех этнических групп, но чаще всего у афроамериканцев и в Скандинавских странах.
• Иногда заболевание развивается внезапно и доставляет массу неудобств, например, при типичном для него синдроме Лефгрена: на голенях внезапно появляются красные болезненные выступающие пятна (узловатая эритема), беспокоит высокая температура, а суставы ног отекают и болят. А для редкого синдрома Хеерфордта–Вальденстрема характерны поражение глаз, увеличение околоушных лимфоузлов, паралич лицевого нерва и лихорадка.
• «Смерть от саркоидоза — исключение», — замечает Галина Бородина. Хотя у нее был пациент с болезнью в терминальной стадии. Трансплантации легкого и комплекса сердце — легкое в нашей стране тогда еще не проводились, и он отправился в Европу, объехал множество центров с целью попасть в лист ожидания пересадки. В итоге эмигрировал в Австралию, но, увы, так и не дождался трансплантации — развилось осложнение, и молодой человек умер. «Всегда думаю о том, что сегодня у нас в стране ему бы обязательно помогли», — говорит врач.
• Часто болезнь протекает волнообразно — то ремиссия, то рецидив. Как тот самый Чеширский кот из «Алисы в Стране чудес» — исчезнет, а затем появится снова. В результате в легких образуется фиброзная ткань, и пациент просто не может нормально дышать. Тогда поможет только пересадка.
Есть предположение, что Максимилиан Робеспьер, один из наиболее влиятельных деятелей Великой французской революции, болел саркоидозом. Посмертные маски Робеспьера сохранились среди тех, которые было поручено снимать скульптору Марии Тюссо с голов известных людей, приговоренных к гильотине. И на фоне следов от оспы на его лице имелись другие повреждения, очень похожие на саркоидоз кожи. А подробные записи его лечащего врача позволили предположить, что революционер страдал тяжелой генерализованной формой заболевания с поражением глаз, носа, печени. Вероятно, и молодой Моцарт страдал саркоидозом: в письмах его отца сохранилось описание типичной картины острого начала саркоидоза — красные пятна на голенях.
Осторожнее с лакрицей
Лакричные конфеты могут подкосить сердце. Столь неожиданное предупреждение вынесло FDA — управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Оказалось, лакрица содержит глицирризин — вещество, переизбыток которого способен снизить уровень калия в крови. Отсюда угроза учащения пульса, подъема давления и даже спутанности сознания. Для появления этих симптомов достаточно съедать всего 50 г в день этого модного лакомства. Одно хорошо: отказ от конфет сразу снимает все проблемы. Впрочем, опасна только натуральная лакрица, ее заменители — анисовое масло, например, — совершенно безвредны.
Почему нельзя шлепать детей
Ученые Мичиганского университета еще раз подтвердили аксиому: силовые методы в воспитании детей — это тупик. Даже легкие шлепки негативны для психики. И, по сути, мало чем отличаются от физического насилия. Об этом свидетельствуют результаты опроса 8 тысяч человек в возрасте от 19 до 97 лет. Вспоминая, как часто их наказывали в детстве, 55% признались, что получали по «мягкому месту» (причем мужчины чаще, чем женщины). При этом все, кого регулярно шлепали, были более подвержены депрессии и другим психическим расстройствам по сравнению с «небитыми» сверстникам
Саркоидоз
Что такое?
Саркоидоз (болезнь Бенье-Бека-Шаумана) — это аутоиммунное заболевание различных органов и систем организма, которое характеризуется образованием в пораженных тканях гранулем — воспаленных плотных узелков. Эти новообразования сдавливают близлежащие ткани, вызывая в них дистрофические изменения, а порой и некроз. При долговременном течении болезни имеет место разрастание фиброзной соединительной ткани.
Саркидоз относится к достаточно редким заболеваниям и в основном развивается у молодых и людей среднего возраста.
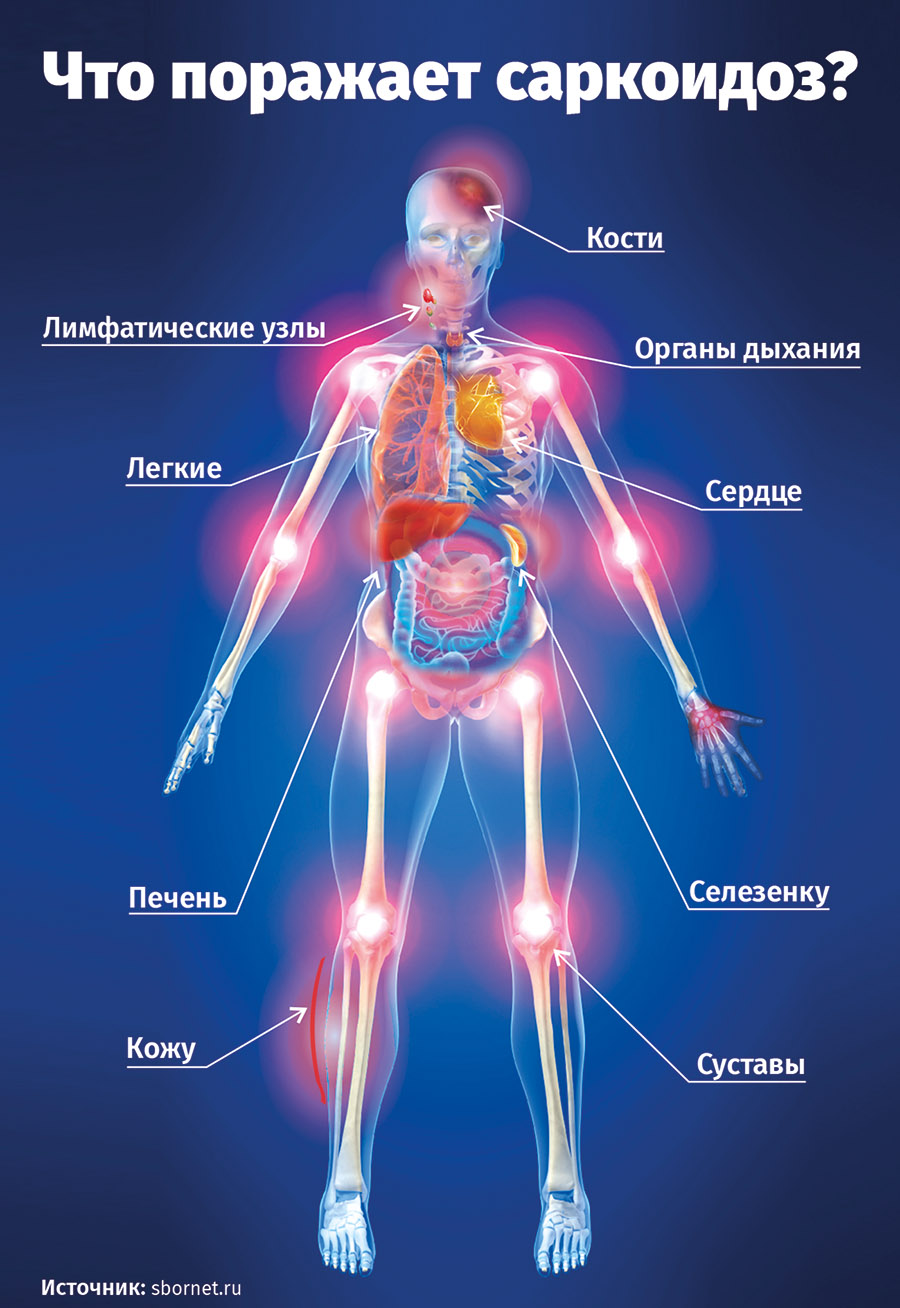
Чаще всего болезнь поражает легкие и лимфатические узлы (преимущественно внутригрудные). Реже страдают кожные покровы, глаза, селезенка, печень, костные структуры.
Саркоидоз делят в зависимости от места его возникновения на: внутригрудной, внегрудной и генерализованный, поражающий сразу несколько органов.
Болезнь долго может протекать бессимптомно и выявить ее можно лишь при обследовании. Чтобы своевременно диагностировать саркоидоз рекомендуется регулярно проходить профилактический осмотр и делать рентгенографию.
Симптомы саркоидоза
Учитывая вялый характер течения саркоидоза зачастую его можно выявить только при рентгенологическом обследовании, которое покажет гранулемы в легких и увеличение лимфоузлов.
Самые первые симптомы заболевания носят общий неспецифический характер:
Перечисленные симптомы служат поводом для обращения к врачу для проведения полноценного обследования.
По мере развития болезни выделяют следующую симптоматику, в зависимости от места ее локализации:
Причины саркоидоза
Причины развития саркоидоза до конца не изучены. Доказано, что болезнь не имеет инфекционной природы.
К группе риска можно отнести людей с наследственной предрасположенностью, но болезнь может не проявить себя в течение жизни при отсутствии провоцирующих ее внешних факторов.
Лечебное питание при заболеваниях легких
Нутриционная поддержка при заболеваниях легких — относительно новый рубеж в диетологии, в частности геронтодиетологии. Известно, что многие больные старших возрастов, страдающие хроническими заболеваниями легких, имеют белково-энергетическую недостаточность, которая отрицательно влияет на структуру и функцию дыхательной мускулатуры, газообмен, деятельность сердечно-сосудистой и нервной системы, на характер иммунной защиты организма. Менее изучены неблагоприятные эффекты недоедания на архитектонику легких и восстановление ее после повреждения, на продукцию сурфактанта, а также на возможность реализации иных метаболических процессов.
У здоровых людей и у больных эмфиземой легких существует прямая корреляция между массой тела и массой диафрагмы. Кроме того, у пациентов с белково-энергетической недостаточностью наблюдается уменьшение силы дыхательных мышц на высоте максимального инспираторного и респираторного давления.
Ряд исследований по изучению влияния нутриционного статуса на газообмен в легких и уровень метаболизма показал, что для сохранения нормального газообмена и оптимального уровня метаболизма необходимо адекватное поступление калорий.
Эксперименты на старых животных продемонстрировали, что недостаточное количество белков и калорий приводит к снижению Т-лимфоцитзависимой функции альвеолярных макрофагов, несмотря на сохраняющуюся их нейтрофилзависимую функцию. Таким образом, наряду с общей восприимчивостью к инфекционным болезням у плохо питающихся пациентов возможно развитие нарушений местного иммунитета слизистой оболочки легких.
Экспериментальные данные указывают также на то, что адекватное питание может играть важную роль в процессе производства сурфактанта и восстановления нормальной архитектоники легких при их повреждениях, однако клиническая значимость этих наблюдений еще до конца не ясна.
В зависимости от характера патологического процесса все заболевания легких делятся на острые и хронические. Этим обусловлены различия в диетологической помощи (ее потенциальных преимуществах, нежелательных эффектах и клинических приоритетах).
ЧАСТЬ 1. ХРОНИЧЕСКИЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
Большинство хронических заболеваний легких патофизиологически представлены формированием в механике внешнего дыхания обструктивного или рестриктивного повреждения (отдельно или в комбинации).
В структуре хронических заболеваний легких наиболее распространенными являются хронические обструктивные болезни легких (ХОБЛ), которые встречаются более чем у 14 % мужчин и у 8 % женщин старших возрастов. В понятие ХОБЛ включают: эмфизему, хронический бронхит и бронхиальную астму.
Белково-энергетическая недостаточность среди больных с хроническими болезнями легких
Среди больных с хроническими обструктивными болезнями легких чрезвычайно распространена белково-энергетическая недостаточность. По данным различных исследований, этот сидром наблюдается у 19–25 % заболевших, что отрицательно влияет на выживание этих больных. При прогрессирующей потере массы тела у данной группы пациентов смертность достоверно (в 2 раза) выше по сравнению с теми пациентами, у которых не было потери веса.
При ретроспективном анализе было обоснованно показано, что больные старших возрастов, имевшие менее чем 90 % идеальной массы тела в начале исследования, в целом имели большую смертность в течение 5 лет, даже после устранения осложнений, связанных с дисфункцией легких. Этот эффект наблюдался у пациентов с умеренной обструкцией (объем форсированного выдоха больше 46 % необходимого) и у тех, у кого была выраженная обструкция (объем форсированного выдоха менее 35 % необходимого), и, следовательно, не зависел от функции легких. Таким образом, прогресс в лечении ХОБЛ не изменил неблагоприятный прогноз у этих пациентов при наличии у них сопутствующей белково-энергетической недостаточности. Интересно, что пациенты с хроническими обструктивными болезнями легких и белково-энергетической недостаточностью имеют более выраженную дыхательную недостаточность и отсутствие классических симптомов хронического бронхита.
Возможные патофизиологические механизмы белково-энергетической недостаточности у пациентов с хроническим заболеванием легких:
Недоедание, дефицит белка в рационе у пациентов с хроническими обструктивными болезнями легких объясняются уменьшением поступления пищи и увеличением расхода энергии, вторичного по отношению к высокому расходу дыхания, при котором увеличивается резистивная нагрузка и снижается эффективность работы дыхательной мускулатуры. Наряду с этим недостаточное потребление калорий и белка может иметь место при стрессах, хирургических вмешательствах или присоединении инфекции, когда потребность в энергии увеличивается. Таким образом, может иметь место пошаговое прогрессирующее ухудшение функций легких и нутриционного статуса.
Результаты исследований показали, что реальная энергетическая потребность у пациентов с хроническими обструктивными болезнями легких с потерей и без потери веса значительно превышает величину, которая рассчитывается с помощью уравнения Харриса — Бенедикта. Хотя у этих пациентов отмечается повышенный метаболизм, у них нет повышенного катаболизма, который наблюдается в состоянии стресса с преобладанием окисления жиров. Увеличение энергетических потребностей может быть связано с увеличенным потреблением кислорода дыхательными мышцами. Более высокий уровень потребления энергии дыхательными мышцами у больных ХОБЛ по сравнению со здоровыми людьми, возможно, поддерживает состояние гиперметаболизма и ведет к прогрессивной потере массы тела, если расход калорий превышает их потребление.
Большинство исследований демонстрируют адекватное поступление калорий, потребность в которых у пациентов с ХОБЛ была вычислена или измерена для состояния покоя. Однако ими не учитывалось необходимое количество калорий и белка на активную физическую деятельность или интеркуррентное заболевание, для того чтобы оценить их реальную адекватность для данного пациента.
Попытка увеличить введение калорий и белка выше привычного (исходного) уровня может быть затруднена у этих больных из-за респираторных и желудочно-кишечных расстройств (например, анорексии, чувства раннего насыщения, одышки, слабости, вздутия живота, запора, зубных проблем). Некоторые из этих симптомов (вздутие живота, чувство раннего насыщения, анорексия) могут быть связаны с уплощением диафрагмальной мышцы и воздействием ее тем самым на брюшную полость. У пациентов с ХОБЛ, находящихся в состоянии гипоксии, может увеличиваться одышка во время еды, которая еще в большей степени ограничивает количество принимаемой пищи. Меньший по объему и более частый прием пищи может в определенной степени облегчать некоторые из этих состояний.
Исследования, в которых пациентам с недостаточным питанием и ХОБЛ назначался лечебный рацион, обогащенный специализированным продуктом питания смесью белковой композитной сухой (СБКС) «Дисо®» «Нутринор», содержащей 40 г белка в 100 г продукта, показали эффективность данного способа обогащения диетических блюд белком и повышения пищевой ценности рационов питания без увеличения объема потребляемой пищи.
Было показано, что пациенты с ХОБЛ и низкой массой тела имеют такую же энергетическую потребность, как и пациенты с нормальной массой тела. Но в первой группе имеет место более низкое поступление калорий относительно измеренной у них энергетической потребности.
Лечебное питание при ХОБЛ
При ХОБЛ акцент ставится на поддержании силы дыхательных мышц, в особенности диафрагмы, их массы, а также на возможности оптимизировать общее функционирование организма пациента.
В ряде исследований было показано, что поступление в организм больных дополнительного количества калорий и белка в течение более чем 16 дней приводит к существенному увеличению массы тела и улучшению максимального дыхательного давления, сравниваемого с лицами того же возраста без патологии легких.
При более продолжительном наблюдении за пациентами с ХОБЛ, после 3 месяцев соблюдения диеты с повышенным количеством белка (включением в лечебный рацион 36 г смеси белковой композитной сухой), отмечалось увеличение их массы тела и других антропометрических данных, наблюдалось увеличение силы дыхательной мускулатуры, улучшение общего самочувствия и переносимости 6-минутных пешеходных дистанций, а также уменьшение степени одышки. При большей продолжительности соблюдения высокобелковой диеты наряду с увеличением мышечной массы тела больных имело место дальнейшее улучшение функций дыхательной мускулатуры.
Интересно, что пациенты с изначально более низкой массой тела и более низким количеством вводимых калорий получают большую пользу от употребления в пищу специализированного продукта питания смеси белковой композитной сухой, особенно если оно продолжается в течение длительного времени, при этом у них происходит существенная прибавка веса. Поэтому вероятность улучшения функции дыхательной мускулатуры может быть связана со степенью увеличения массы тела и, возможно, степенью выраженности первоначальных дефицитов.
Проблема достаточного поступления калорий у этой категории пациентов может быть обусловлена индуцированным диетой термогенезом: было показано, что пациенты с пониженным питанием в сочетании с ХОБЛ имеют большее увеличение потребления кислорода в покое после приема пищи, чем пациенты, не страдающие этим заболеванием.
Отсутствуют какие-либо долгосрочные исследования, рассматривающие нутриционную поддержку как критерий улучшения общего прогноза у пожилых пациентов с ХОБЛ. Если выживание связано с увеличением массы тела и это является независимой переменной, а включение в лечебный рацион смеси белковой композитной сухой может улучшать и поддерживать вес тела, то ожидается, что выживание связано с оптимизацией питания этой группы больных. Неясно, какое его потенциальное влияние на функцию органов дыхания могло бы привести к улучшению клинических результатов: иммунокомпетентное, улучшение газообмена, влияние на репаративные процессы в легком или производство сурфактанта. Несмотря на разнородные результаты краткосрочных исследований, на сегодняшний день является вполне очевидной клиническая обоснованность применения специализированных продуктов питания СБКС у пациентов с ХОБЛ.
Вектор диеты
Поскольку пациенты с ХОБЛ имеют ограниченный дыхательный резерв, то вполне вероятно, что диета с высоким содержанием углеводов была бы нежелательной для системы органов дыхания. Диета с повышенным количеством жиров более полезна. В исследовании было показано, что 5-дневная низкоуглеводная диета у пациентов с ХОБЛ и гиперкапнией (калории за счет углеводов составили 28 %, за счет жиров — 55 %) приводит к значительно более низкому производству CO2 и артериального парциального давления СО2, чем 5-дневная высокоуглеводная диета (калории за счет углеводов — 74 %, за счет жиров — 9,4 %). Оценивался значимый функциональный параметр (12-минутная прогулка), и было обнаружено, что большое количество углеводов уменьшает проходимое пациентами с ХОБЛ расстояние, которое сравнивалось с применением плацебо.
Нарушение обмена макро- и микроэлементов
Электролитный дефицит типа гипофосфатемии, гипокалиемии и гипокальциемии может неблагоприятно воздействовать на функцию дыхательной мускулатуры. Было показано улучшение сократительной функции диафрагмы после восполнения дефицита фосфора у пациентов с острой дыхательной недостаточностью и гипофосфатемией. Данное наблюдение особенно уместно для пожилых пациентов с ХОБЛ, которым необходима искусственная вентиляция легких, так как у них обычно происходят внутриклеточные сдвиги после коррекции дыхательного ацидоза. Клинические проявления гипофосфатемии возникают вследствие истощения запасов внутриклеточного фосфора, которое, как правило, сопутствует хронической гипофосфатемии.
Сообщалось, что резкое понижение уровня кальция в сыворотке крови также может уменьшать максимальное сокращение диафрагмы.
Описан случай гипокалиемической остановки дыхания, т. е. имел место гипокалиемический паралич дыхательных мышц.
Существенный интерес исследователей вызывает магний. Установлено, что он активирует аденилатциклазу, катализирующую образование цАМФ, ингибирует дегрануляцию тучных клеток и обеспечивает расслабление гладких мышц бронхов. У больных с гипомагниемией были обнаружены обструктивные нарушения функции внешнего дыхания и гиперреактивность бронхов к гистамину, которые полностью или частично корректировались назначением препаратов магния. Соли магния после внутривенного введения оказывают бронхолитическое действие, купируя приступы удушья, а также астматический статус, увеличивают силу сокращения дыхательных мышц и снижают легочную гипертензию у больных бронхиальной астмой и другими обструктивными заболеваниями легких. Таким образом, клинические и экспериментальные наблюдения свидетельствуют об участии ионов магния в регуляции бронхиальной проходимости, давления в легочной артерии и сократимости дыхательных мышц. Пополнение электролитами может в конечном счете оказаться более важным, чем анаболизм белков, и приводить к резкому улучшению прочности дыхательной мускулатуры.
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Роль микроэлементов и витаминов
Возросло внимание к взаимосвязи между микроэлементами, витаминами и заболеваниями органов дыхания. Была обнаружена зависимость респираторных симптомов бронхита с уровнем витамина С, цинка, меди, никотиновой кислоты в сыворотке крови.
Витамин C — антиоксидант, а медь — важный кофактор для фермента лизилоксидазы, участвующий в синтезе эластических волокон и гликозаминогликанов, составляющих структурный компонент каркаса (базального тонуса) бронхов. Выраженный дефицит меди может привести к снижению эластичности бронхов.
При искусственно вызываемых медьдефицитных состояниях у млекопитающих наблюдалось развитие первичной эмфиземы в результате резкого снижения эластина в легких. Причиной необратимого дефекта легочной ткани являются инактивация медьсодержащего фермента лизилоксидазы, депрессия супероксиддисмутазы и связанная с ней интенсификация перекисного окисления липидов.
Селективный дефицит цинка приводит к гипоплазии тимуса, снижению активности гормонов щитовидной железы и способствует Т-клеточному лимфоцитозу. Считается, что изменение микроэлементного состава крови является одной из причин формирования вторичных иммунодефицитных состояний при заболеваниях органов дыхания.
Заслуживают внимания данные о способности микроэлементов контролировать активность перекисного окисления липидов и системы антиоксидантной защиты. Известно, что медь, цинк и марганец входят в состав супероксиддисмутазы, селенглютатионпероксидазы. Эти ферменты относятся к компонентам внутриклеточной антиоксидантной системы. Церулоплазмин, один из основных внеклеточных антиоксидантов, входит в класс медьсодержащих протеинов. Цинк, образующий химические связи с сульфгидрильными группами белков, фосфатными остатками фосфолипидов и карбоксильными группами сиаловых кислот, обладает мембранстабилизирующим эффектом. Дефицит меди и цинка приводит к накоплению свободных радикалов в тканях. Избыток ионизированного железа оказывает прооксидантное действие.
В выполненных в последние годы исследованиях было установлено, что у пожилых больных ХОБЛ, и особенно у лиц старческого возраста, имеется дефицит селена, связанный с депрессией внутриклеточного антиоксиданта глютатионпероксидазы. Добавки селенистокислого натрия в суточной дозе 100 мкг в течение 14 дней повышают активность этого фермента и существенно уменьшают клинические проявления бронхиальной обструкции.
Направленность диетотерапии
Диетотерапия при ХОБЛ направлена на уменьшение интоксикации и повышение защитных сил организма, улучшение регенерации эпителия дыхательных путей, уменьшение экссудации в бронхах. Кроме того, диета предусматривает восполнение значительных потерь белков, витаминов и минеральных солей, щажение деятельности сердечно-сосудистой системы, стимуляцию желудочной секреции, кроветворения.
Высокобелковая диета (ВБД)
Пациентам с хроническими обструктивными болезнями легких рекомендуется назначать высокобелковую диету (ВБД) высокой энергетической ценности (2080–2690 ккал), с повышенным содержанием полноценных белков — 110–120 г (из них не менее 60 % животного происхождения), квотой жиров 80–90 г и содержанием углеводов в пределах физиологической нормы 250–350 г (при обострении количество углеводов уменьшают до 200–250 г).
При соблюдении высокобелковой диеты предусматривается увеличение продуктов, богатых витаминами А, С, группы В (отвары пшеничных отрубей и шиповника, печень, дрожжи, свежие фрукты и овощи, их соки), а также солями кальция, фосфора, меди и цинка. Улучшению аппетита способствует включение овощей, фруктов, ягод и соков из них, мясных и рыбных бульонов.
Ограничение поваренной соли до 6 г/сут оказывает противовоспалительное действие, уменьшает экссудацию, задержку жидкости в организме и тем самым препятствует развитию недостаточности кровообращения при формировании легочного сердца. В диете предусмотрено ограничение свободной жидкости, что способствует уменьшению количества отделяемой мокроты и обеспечению щадящего режима для сердечно- сосудистой системы.
В соответствии с нормами лечебного питания, утвержденными Приказом Минздрава России от 21.06.2013 № 395н «Об утверждении норм лечебного питания», пациент с ХОБЛ при соблюдении высокобелковой диеты должен получать ежедневно 36 г специализированного продукта питания смеси белковой композитной сухой. Например, при применении СБКС «Дисо®» «Нутринор» рацион больного обогащается 14,4 г высококачественного полноценного и легкоусвояемого белка.
Диетотерапия при бронхиальной астме
Если нет указаний на непереносимость отдельных продуктов, пациентам с бронхиальной астмой рекомендуется физиологически полноценное питание, но с ограничением крепких мясных и рыбных бульонов, поваренной соли, острых и соленых продуктов, пряностей, приправ и продуктов, содержащих легкоусвояемые углеводы (сахара, меда, шоколада и др.). Известно, что по крайней мере часть больных бронхиальной астмой является натрий-чувствительными. Пищевые добавки поваренной соли приводят к ухудшению бронхиальной проходимости и повышению неспецифической гиперреактивности бронхов.
Эффект рыбьего жира
Нюансы в питании
Эпидемиологические данные свидетельствуют о том, что пониженное поступление пищевого магния сопутствует нарушению функции легких, повышенной реактивности бронхов и одышке, о чем было сказано ранее в статье. Поступление повышенного количества магния с пищей способствует улучшению общего состояния больного бронхиальной астмой.
Снижение поступления с пищей витамина С и марганца сопровождается более чем пятикратным увеличением риска нарушения бронхиальной реактивности. Таким образом, антиоксидантная диета и биологически активные добавки (БАДы) с антиоксидантным действием могут оказывать модулирующее влияние на заболеваемость бронхиальной астмой и течение заболевания.
Хорошо зарекомендовала себя разгрузочно-диетическая терапия у пациентов не старше пожилого возраста, которую следует проводить в стационаре при обязательном согласии больного. Длительность разгрузочного периода обычно не превышает 2–3 недель. Восстановительный период по длительности соответствует разгрузочному периоду.
Бронхиальная астма и пищевая аллергия
Среди больных бронхиальной астмой выделяют группу пациентов с эндогенной астмой, у которых выявляется сенсибилизация к пищевым аллергенам. В частности, 6 % астматиков, сообщающих об изолированной пищевой аллергии, имеют истинную пищевую аллергию на один или несколько продуктов.
Продовольствие и продовольственные добавочные триггеры играют важную роль приблизительно в 5–8 % всех случаев бронхиальной астмы. Вовлечение респираторных симптомов при пищевой аллергии достигает 40 %. Достоверный диагноз может быть установлен только при комбинации методов исследования, используемых и для пищевой аллергии, и для астмы. В формировании обструкции бронхов при этом участвуют, как правило, иммунные реакции 1-го типа, с вовлечением в патологический процесс антител IgЕ. В последующие 1–2 суток развивается поздняя фаза аллергической реакции, при которой доминирует клеточная инфильтрация лимфоцитами и моноцитами, что соответствует картине хронического воспаления.
При повторном поступлении аллергена с пищей мононуклеарные клетки секретируют цитокин (гистаминпродуцирующий фактор), который взаимодействует с IgЕ на мембранах тучных клеток и базофилов, увеличивая при этом высвобождение ими медиаторов воспаления. Активная продукция цитокина, таким образом, коррелирует с повышенной реактивностью бронхов у пациентов с бронхиальной астмой.
В терапии большое значение имеет, помимо обычной базисной терапии бронхиальной астмы, нормализация проницаемости слизистой оболочки кишки. Применение антигистаминных препаратов может быть эффективно лишь для блокирования ранней фазы аллергической реакции, в то время как проявления поздней фазы, в том числе клеточная инфильтрация, могут более успешно ингибироваться кортикостероидными препаратами.
Диетические рекомендации заключаются в применении диеты с исключением продуктов, являющихся причинными аллергенами.
Другие хронические заболевания легких
В настоящее время недостаточно исследованы эффекты питания при других хронических заболеваниях легких. Однако так как при большинстве из них в дыхательной механике имеет место респираторная нагрузка, то те рекомендации, которые предназначены для улучшения функции дыхательной мускулатуры при ХОБЛ, должны также иметь значение.
Лечебное питание при синдроме Хейнера
Синдром Хейнера — это хроническое рецидивирующее заболевание легких, характеризующееся хроническим ринитом, инфильтратами в легких и развитием легочного гемосидероза, желудочно-кишечными кровотечениями, железодефицитной анемией. Эта форма легочного гемосидероза чаще всего сопровождает приобретенную непереносимость коровьего молока, однако также может сопровождать непереносимость яиц и свинины.
Характерными проявлениями этого заболевания являются эозинофилия периферической крови и образование преципитатов в сыворотке крови к коровьему молоку. Однако иммунологические механизмы до настоящего времени до конца не выяснены. Это не IgE- опосредованная иммунная реакция.
Диетотерапия — отказ от причинного аллергена (коровьего молока, яиц, свинины).
ЧАСТЬ 2. ОСТРЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
При острых заболеваниях легких, сопровождающихся гиперкатаболизмом, основная цель нутриционной поддержки состоит в том, чтобы обеспечить увеличенные потребности организма и предотвратить распад белка.
Острые заболевания легких могут быть представлены в широких пределах: от локальной инфекции легкого (пневмонии) до распространенного альвеолярного повреждения, как, например, наблюдаемый у пожилых людей респираторный дистресс-синдром.
Большинство заболеваний органов дыхания сопровождаются такими общими жалобами, как отсутствие аппетита, утомляемость, общее недомогание. Когда эти симптомы сочетаются с кашлем, одышкой и/или удушьем, прием пищи через рот в большинстве случаев становится невозможным: пациенту необходима интубация трахеи и искусственная вентиляция легких. Зачастую сложно оценить предполагаемую продолжительность редуцированного поступления пищи через рот. Если при этом развивается отрицательный азотистый баланс, то в результате его может ослабевать сила сокращений диафрагмы, уменьшаться объем дыхательных движений и изменяться состояние иммунной системы, что может поставить под угрозу восстановление организма.
Клинические приоритеты
При тяжелом заболевании легких (например, при крупозной пневмонии) степень метаболического стресса и требования к поступлению питательных веществ подобны тем, которые наблюдаются при сепсисе, мультитравме, тяжелых повреждениях или ожогах. Отрицательный азотистый баланс встречается, как правило, в фазе гиперкатаболизма. Изменяется метаболизм углеводов. Может иметь место гипергликемия вследствие увеличенного обмена глюкозы. Из-за относительной инсулинорезистентности, повышенного глюконеогенеза в печени и избытка контринсулярных (катаболических) гормонов (глюкагона, адреналина и кортизола) наблюдается преимущественное окисление липидов, которое может быть главным источником калорий у стрессированного пациента.
Однако при шоковом состоянии и полисистемной органной недостаточности может быть плохая утилизация липидов, что приводит к их накоплению в организме. Для того чтобы поддерживать постоянство поставки глюкозы к мозгу и другим глюкозозависимым тканям, интенсифицируется глюконеогенез, развивается мышечный протеолиз (белки мышц являются источником аминокислот для глюконеогенеза), который приводит к отрицательному балансу азота.
В данном случае энергетические потребности могут быть измерены с помощью непрямой калориметрии у постели пациента или оценены с использованием уравнения Харриса — Бенедикта.
Контроль энергопотребности
Точная оценка энергетической потребности у пациентов с острым заболеванием легких особенно важна. Избыточное парентеральное и энтеральное питание может приводить к перегрузке жидкостью, нарушению толерантности к глюкозе, жировой дистрофии печени. Избыточное энтеральное питание может быть причиной диареи. С другой стороны, недооценка потребности в калориях приводит к недостаточности питания и отрицательному азотистому балансу с уменьшением мышечной массы. При этом наблюдается отрицательное воздействие на легочную механику, уменьшается объем дыхательных движений, нарушается функция диафрагмы и иммунных механизмов защиты легкого, увеличивая, таким образом, необходимость в искусственной вентиляции легких.
Адекватная нутриционная поддержка важна при отмене искусственной вентиляции легких у пациентов с дыхательной недостаточностью. Целью ее должно быть достижение равновесия метаболических процессов при острых заболеваниях легких, а не просто увеличение массы тела.
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Искусственное питание
Несмотря на клинические сомнения, получили развитие несколько стратегий организации искусственного питания пациентов с острым повреждением легких. Главные проблемы — выбор субстратов, соответствующих клиническим условиям пациента и оптимальному способу их введения.
Искусственное питание может проводиться с использованием белков, углеводов или жиров. Рассмотрим достоинства этих субстратов с позиции их связи с заболеваниями легких.
Большинство пациентов с острой дыхательной недостаточностью, которые нуждаются в искусственной вентиляции легких, находятся в состоянии гиперкатаболизма с распадом эндогенного белка. Кроме того, в условиях ограниченного поступления глюкозы потребность глюкозозависимых тканей (мозга, эритроцитов и заживающих ран) удовлетворяется посредством глюконеогенеза из аминокислот. Подавление глюконеогенеза в целях экономии белка у голодающих пациентов осуществляется назначением 100 г глюкозы в день.
Пациентам с мультитравмой или с сепсисом теоретически может потребоваться 600 г и более глюкозы в день. Внутривенные жировые эмульсии будут способствовать экономии белков в том случае, если они применяются вместе с углеводами (по крайней мере, 500 ккал/сут за счет углеводов). Поступление белков извне также может восстанавливать их эндогенные запасы. Являясь субстратом для глюконеогенеза, оно будет ограничивать протеолиз. Учитывая приоритетную роль белков в нормальной физиологии и функциях клеток, экономия его является неотъемлемой частью восстановления при любых повреждениях.
Однако необходимо помнить, что белковая добавка может увеличивать потребление кислорода (термический эффект белков), минутную вентиляцию легких и гипоксемию. Клинически высокобелковая диета могла бы привести к нарастанию одышки у пациентов с уже увеличенным объемом дыхательных движений и/или с ограниченным дыхательным резервом.
Контроль за глюкозой
Соответствующая смесь доставляемых субстратов (белков, углеводов или жиров) зависит от клинического состояния и достигаемых целей. У пациентов с острой или хронической дыхательной недостаточностью, с ограниченным дыхательным резервом углеводы предъявляют большие требования к системе органов дыхания, чем другие субстраты, из-за относительно большей продукции углекислого газа в процессе их окисления. На каждую молекулу окисляемой глюкозы производится одна молекула углекислого газа, делая респираторный коэффициент равным 1.
При окислении углеводов больше, чем при окислении жиров или белков, производится СО2, выделяемого легкими. Если увеличивается VСО2, альвеолярный газообмен также увеличивается, для того чтобы сохранить нормальным PaСО2 в крови. Увеличение же альвеолярной вентиляции может происходить за счет увеличения частоты дыхательных движений или минутной вентиляции легких, которые, в свою очередь, увеличивают работу дыхательной системы. Таким образом, дыхательная недостаточность может усугубляться при назначении больших количеств глюкозы пациентам со сниженной функцией легких.
Увеличение квоты жиров
При проводившейся попытке обеспечить полное парентеральное питание пациентов добавлением вначале жировых эмульсий, а затем глюкозы, составляющих в итоге 50 % небелковых калорий, было отмечено, что после перехода от источника, богатого жиром, к источнику с высоким содержанием глюкозы продукция СО2 повысилась на 20 %, а минутная вентиляция — на 26–71 %. У пациентов с гиперметаболизмом минутная вентиляция легких может увеличиваться на 121 %. Этот результат можно объяснить количеством СО2, высвобождающегося при производстве триглицеридов из глюкозы, которое в 30 раз больше, чем количество СО2, продуцируемого при превращении пищевых жиров в эндогенные триглицериды.
Таким образом, для тех пациентов, которые имеют предельный дыхательный резерв и опасность дыхательной недостаточности, более целесообразным представляется назначать диету с большей квотой жиров, чем углеводов (больше, чем 50 % небелковых калорий, за счет липидов), и воздерживаться от перекармливания этих пациентов. Тем самым можно избежать нарастания острой дыхательной недостаточности или (при отмене искусственной вентиляции легких) облегчить переход их к самостоятельному дыханию.
Что касается микронутриентов (витаминов, минеральных веществ), то большинство готовых питательных смесей обеспечивает или может быть дополнено для того, чтобы обеспечить рекомендуемые для них диетические нормы. Эти смеси могут также быть отрегулированы для устранения имеющегося дефицита или излишка жидкости и электролитов и/или для других клинических состояний (печеночная, почечная, энтеральная, сердечная или легочная недостаточность).
Способ введения искусственного питания может быть парентеральным или энтеральным. Если пациент способен есть самостоятельно, то преимущественным способом является дополнительное питание через рот. Если пациент не способен есть, то выбор лежит между энтеральным и парентеральным способами.
Энтеральное питание
Этот тип дополнительного питания может быть выполнен с помощью желудочного или дуоденального зонда. Желудочные зонды являются менее сложными для постановки, но в большей степени способствуют возникновению таких осложнений, как аспирационная и/или госпитальная пневмония, несмотря на интубацию трахеи.
Парез желудка распространен у пожилых пациентов, находящихся в тяжелом состоянии, особенно у тех, которые нуждаются в искусственной вентиляции легких. Присутствие зонда, пересекающего нижний пищеводный сфинктер, делает возможным регургитацию желудочного содержимого и легочную аспирацию. Кроме того, нейтрализация кислого рН желудка энтеральным питанием способствует избыточному росту бактерий в желудке и последующей колонизации ими ротоглотки. Чтобы свести к минимуму микроаспирацию, изголовье кровати пациента должно быть приподнято по крайней мере на 45°. К сожалению, трудно удерживать эту позу у интубированного пациента, потому что требуется частое переворачивание его, чтобы проводить туалет легких и уменьшить риск образования пролежней. В связи с этими моментами предпочтительной является постановка пищевых зондов, предназначенных для введения в двенадцатиперстную кишку.
Парентеральное питание
Полное парентеральное питание может быть выполнено через центральную вену, допуская при этом использование высокоосмолярных растворов, или через периферическую вену.
При периферическом пути введения может потребоваться большая нагрузка жидкостью, которая бы соответствовала аналогичным энергетическим потребностям при центральном пути введения. Так как нарушение водного обмена является общим для острого повреждения легких, то предпочтительнее ограниченное введение жидкости. У пациентов с дыхательной недостаточностью более выгодно введение большой квоты жировых калорий, дающих в результате более низкий дыхательный коэффициент. Это особенно важно при попытке отмены искусственной вентиляции легких.
Результаты исследований свидетельствуют о том, что, несмотря на превосходный, компактный источник калорий, возможные влияния липидных эмульсий на регуляцию иммунной системы могут оказаться настолько важными у тяжелых, часто инфицированных пожилых больных с нарушением функции дыхания, что могут затрагивать вопрос о целесообразности их применения у этой группы пациентов.
В некоторых экспериментальных работах было показано, что преобразование линолевой кислоты в арахидоновую, предшественника простагландинов и лейкотриенов, может оказывать сильное влияние на цитокиновое регулирование иммунной реакции. Линоленовая кислота может, наоборот, снижать производство простагландинов и лейкотриенов и поэтому уменьшать воспалительную реакцию. Взаимоотношения между диетой и воспалительной реакцией в организме пожилого пациента находятся если не в начальных, то далеко не в финальных стадиях исследования.
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!