Что нельзя при болезни паркинсона
Стандарты лечения болезни Паркинсона
Статья основана на положениях «Протокола ведения пациентов с болезнью Паркинсона», разработанного группой экспертов, в которую вошли ведущие отечественные специалисты по болезни Паркинсона (БП), и утвержденного Минздравсоцразвития РФ в 2005 г. Положения Протокола основаны на анализе в соответствии с принципами доказательной медицины контролируемых исследований, проведенных в нашей стране и за рубежом [1, 2, 4–7, 9–11, 13, 15], и в целом соответствуют недавно опубликованным рекомендациям по лечению БП Европейской федерации неврологических обществ [8] и Американской академии неврологии [12, 14, 16]. Текст Протокола опубликован в журнале «Проблемы стандартизации в здравоохранении» [3]. В Протоколе используется следующая шкала убедительности доказательств данных: А — доказательства убедительны (есть веские доказательства предлагаемому утверждению), B — относительная убедительность доказательств (есть достаточно доказательств в пользу того, чтобы рекомендовать данное предложение), C — достаточных доказательств нет (имеющиеся доказательства недостаточны для вынесения рекомендаций, но они могут быть даны с учетом иных обстоятельств).
Начальный этап лечения
Общие принципы. Поскольку на данный момент нейропротекторный потенциал ни одного средства при БП убедительно не доказан, лечение основывается главным образом на симптоматическом действии противопаркинсонических средств, которые принято назначать в том случае, когда хотя бы одно из проявлений заболевания приводит к ограничению жизнедеятельности пациента.
Лечение начинается с монотерапии. Если препарат оказался неэффективным (нет регресса симптоматики в течение месяца после достижения оптимальной дозы) или плохо переносится, его заменяют средством той же или другой фармакологической группы. При выборе препарата и его дозы следует стремиться не к полному устранению симптомов, а к существенному улучшению функций, позволяющему поддерживать бытовую и профессиональную активность. При частичном эффекте (недостаточное улучшение функций) к принимаемому препарату последовательно добавляют лекарственные средства иной фармакологической группы.
Принципы выбора противопаркинсонического препарата. Выбор препарата на начальном этапе лечения проводят с учетом возраста, выраженности двигательного дефекта, трудового статуса, состояния нейропсихологических функций, наличия сопутствующих соматических заболеваний, индивидуальной чувствительности пациента. Помимо достижения оптимального симптоматического контроля, выбор препарата определяется необходимостью отсрочить момент развития моторных флуктуаций и дискинезий (табл.).
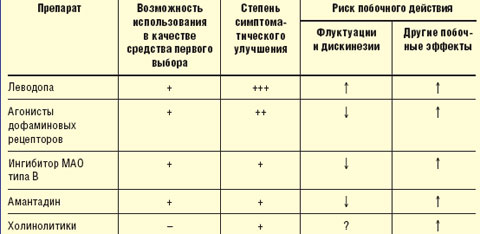 |
| Таблица Выбор препарата для начального лечения болезни Паркинсона |
У лиц моложе 50 лет при умеренной выраженности двигательных нарушений в отсутствие выраженных когнитивных нарушений назначают один из следующих препаратов: агонист дофаминовых рецепторов, ингибитор моноаминооксидазы (МАО) типа В (селегилин), амантадин, антихолинергические средства (тригексифенидил, бипериден).
Лечение предпочтительнее начинать с одного из агонистов дофаминовых рецепторов, которые хотя и не позволяют достичь того же уровня симптоматического контроля, как препараты леводопы, способны обеспечить поддержание уровня жизнедеятельности пациентов в течение длительного времени, отсрочить назначение леводопы и тем самым развитие осложнений долгосрочной терапии леводопой (уровень А). Индивидуальную эффективную дозу препаратов подбирают путем медленного титрования, стремясь получить адекватный эффект, необходимый для продолжения профессиональной деятельности, и избежать побочного действия (уровень С). Неэрголиновые агонисты (пирибедил, прамипексол) ввиду более благоприятного профиля побочных эффектов предпочтительнее, чем эрголиновые (бромокриптин).
Лечение пирибедилом начинают с дозы 50 мг 1 раз в день (днем или вечером — после основного приема пищи), в дальнейшем суточную дозу увеличивают на 50 мг 1–2 раза в неделю — до достижения необходимого эффекта, но не выше 250 мг/сут (50 мг 5 раз в день). Лечение прамипексолом начинают с дозы 0,125 мг 3 раза в день (после еды), затем еженедельно дозу последовательно увеличивают до 0,25 мг 3 раза в день, 0,5 мг 3 раза в день, при недостаточном эффекте — до 1 мг 3 раза в день и 1,5 мг 3 раза в день (максимальная доза — 4,5 мг/сут). Лечение бромокриптином начинают с дозы 2,5 мг 3 раза в день, в дальнейшем ее еженедельно последовательно увеличивают до 5 мг 3 раза в день, 7,5 мг 3 раза в день, 10 мг 3 раза в день, 10 мг 4 раза в день (максимальная доза — 40 мг/сут). При появлении тошноты в период титрования назначают домперидон. При неэффективности или плохой переносимости одного из агонистов дофаминовых рецепторов может быть испробован другой агонист дофаминовых рецепторов или препарат другой фармакологической группы (уровень С).
Антихолинергические средства показаны при наличии выраженного тремора покоя и сохранности нейропсихологических функций (уровень С). Хотя у этой категории лиц они могут применяться в качестве средств первого выбора, более целесообразно их добавление к агонисту дофаминовых рецепторов, если последний не обеспечивает достаточного подавления тремора. Лечение тригексифенидилом начинают с дозы 1 мг 2 раза в день, в дальнейшем дозу не чаще чем 1 раз в неделю последовательно увеличивают до 2 мг 2 раза в день, 2 мг 3 раза в день, 2 мг 4 раза в день (максимальная доза — 10 мг/сут). Лечение бипериденом начинают с дозы 1 мг 2 раза в день, в дальнейшем дозу не чаще чем 1 раз в неделю последовательно увеличивают до 2 мг 2 раза в день, 2 мг 3 раза в день, 2 мг 4 раза в день (максимальная доза — 10 мг/сут).
Лечение амантадином начинают с дозы 100 мг 2 раза в день, при недостаточном эффекте она может быть увеличена до 100 мг 3 раза в день, в дальнейшем — до 100 мг 4–5 раз в день (максимальная доза — 500 мг/сут). Лечение селегилином начинают с дозы 5 мг утром, через 1 нед ее увеличивают до 5 мг 2 раза в день.
Если указанные препараты и их комбинация в максимально переносимых дозах не обеспечивают адекватного состояния двигательных функций и социальной адаптации больных, назначают препарат, содержащий леводопу (стандартный препарат или препарат с замедленным высвобождением) в минимальной эффективной дозе (уровень А).
У лиц в возрасте 50–70 лет при умеренном двигательном дефекте и относительной сохранности нейропсихологических функций лечение начинают с одного из агонистов дофаминовых рецепторов. Если максимальные переносимые дозы одного из этих препаратов не обеспечивают достаточного функционального улучшения, к нему последовательно добавляют по указанным выше схемам один из следующих препаратов: селегилин, амантадин или холинолитик (при наличии тремора покоя). Больным после 65 лет тригексифенидил и другие антихолинергические средства не следует назначать из-за риска ухудшения познавательных функций и других побочных эффектов (уровень В). При недостаточной эффективности к комбинации из двух-трех указанных выше препаратов добавляют средство, содержащее леводопу, в минимальной эффективной дозе (200–400 мг/сут).
У лиц в возрасте 50–70 лет при выраженном двигательном дефекте, ограничивающем трудоспособность и/или возможность самообслуживания, а также при наличии выраженных когнитивных нарушений и необходимости получения быстрого эффекта, лечение начинают с препаратов, содержащих леводопу. Для лечения могут быть использованы как стандартные препараты, так и препараты с замедленным высвобождением. Если небольшие дозы леводопы (200–400 мг/сут) не обеспечивают необходимого улучшения, к ним последовательно добавляют по указанным выше схемам следующие препараты: агонист дофаминовых рецепторов, амантадин, селегилин.
У лиц старше 70 лет лечение следует начинать со средств, содержащих леводопу. Для лечения могут применяться как стандартные препараты, содержащие леводопу, так и препараты с замедленным высвобождением (уровень В).
Другие меры. Поскольку дофаминергические препараты у больных с глаукомой могут повысить внутриглазное давление, перед их назначением у всех пациентов старше 40 лет следует измерить внутриглазное давление. В дальнейшем его измерение проводят после подбора противопаркинсонической терапии (обычно на втором месяце лечения) либо при появлении жалоб на ухудшение зрения. Больным с запорами и другими проявлениями нарушения моторики желудочно-кишечного тракта показана диета с высоким содержанием пищевых волокон (уровень С); при снижении массы тела показана диета с повышенным содержанием белковых продуктов, а также продуктов, богатых витаминами и микроэлементами (уровень С); для подбора диеты назначается консультация врача-диетолога.
При ограничении подвижности и наличии скелетно-мышечных болей показано проведение лечебной физкультуры, включающей упражнение на растяжение мышц, поддержание гибкости и тренировку координации движений (уровень С), физиотерапии (уровень С), рефлексотерапии (уровень С); в связи с этим назначаются консультации врача лечебной физкультуры, физиотерапевта, рефлексотерапевта. Больному рекомендуется посильная двигательная активность с ежедневными занятиями лечебной гимнастикой, по показаниям — занятия с логопедом. В зависимости от тяжести двигательных расстройств больной может продолжать прежнюю работу, перейти на более легкую, изменить условия работы (неполный рабочий день). При стойкой утрате трудоспособности больному определяется группа инвалидности (вопросы трудоспособности определяются МСЭК).
Алгоритм лечения БП представлен на рисунке.
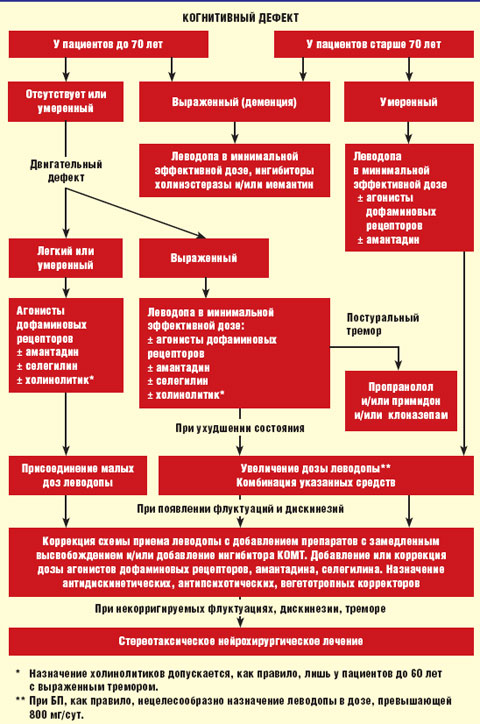 |
| Рисунок. Алгоритм лечения болезни Паркинсона |
Дальнейшая терапия при стабильной реакции на противопаркинсонические средства
Общие принципы лечения. Индивидуальную эффективную дозу препаратов подбирают путем медленного титрования, стремясь получить адекватный эффект, необходимый для продолжения профессиональной деятельности или поддержания повседневной активности, и избежать побочного действия. При необходимости для усиления эффекта противопаркинсонической терапии проводятся следующие мероприятия.
Особенности лечения больных с тремором. При выраженном дрожательном гиперкинезе, нарушающем функции конечностей, особенно если он имеет постурально-кинетический компонент, к противопаркинсоническим средствам при отсутствии противопоказаний добавляют пропранолол (уровень В). Лечение пропранололом начинают с дозы 10 мг 3 раза в день. В дальнейшем дозу последовательно увеличивают не чаще чем 1 раз в неделю до 20 мг 3 раза в день, 40 мг 3 раза в день, 40 мг 4 раза в день (максимально до 320 мг/сут в 3–4 приема). При наличии противопоказаний к применению пропранолола (брадиаритмия, сахарный диабет, заболевания периферических сосудов), непереносимости или неэффективности препарата назначают примидон (уровень С). Первоначально препарат назначают в дозе 31,25 мг на ночь, затем дозу последовательно увеличивают 1 раз в 7–10 дней до 62,5 мг на ночь, 125 мг на ночь, 250 мг на ночь (максимально до 750 мг/сут в 2–4 приема или однократно на ночь).
Если пропранолол вызвал недостаточное улучшение, то к нему добавляют примидон в указанных дозах (уровень С). Клоназепам может быть добавлен к пропранололу или примидону при наличии выраженного кинетического компонента тремора (уровень С). Клоназепам первоначально назначают в дозе 0,5 мг на ночь, затем 1 раз в 7–10 дней дозу последовательно увеличивают до 0,5 мг 2 раза в день, 1 мг 2 раза в день, 2 мг 2 раза в день, пока не будет достигнуто существенное ослабление дрожания. При выраженном треморе может быть также использован клозапин в дозе 12,5–50 мг/сут (уровень В).
Особенности лечения больных с аффективными нарушениями. При наличии аффективных нарушений назначается консультация врача-психотерапевта для решения вопроса о целесообразности проведения аутогенной тренировки или других методов психотерапии. При наличии депрессии у больных без выраженных нарушений познавательных функций лечение следует начинать с одного из агонистов дофаминовых рецепторов (прамипексол, пирибедил), способных корригировать легкую депрессивную симптоматику, или их сочетания с малыми дозами леводопы (уровень В). При выраженной депрессивной симптоматике после консультации с психиатром показано назначение одного из следующих антидепрессантов: амитриптилин (25–150 мг на ночь), имипрамин (50–150 мг/сут), циталопрам (20–40 мг/сут), флуоксетин (20–40 мг/сут), сертралин (50–100 мг/сут), пароксетин (10–20 мг/сут), миртазапин (7,5–30 мг/сут), венлафаксин (75–225 мг/сут). После получения лечебного эффекта продолжительность назначения антидепрессанта в эффективной дозе должна быть не менее 6 мес (уровень С).
Продолжение читайте в следующем номере.
О. С. Левин, доктор медицинских наук, профессор
РМАПО, Центр экстрапирамидных заболеваний, Москва
Как правильно питаться при болезни Паркинсона?
Вторым важным моментом является то, что при болезни Паркинсона для более полного усвоения препаратов Леводопы, необходимо, чтобы человек находился на низкобелковой диете, тогда такие лекарства как Наком, Мадопар и прочие из этой группы, будут лучше работать и не понадобится повышать дозировки.
Не все виды клетчатки одинаково полезны. Сам термин «клетчатка» несколько устарел, и в большинстве случаев мы используем понятие «пищевые волокна». Но не все виды волокон одинаково полезны. Различают нерастворимую клетчатку (так называемые «грубые волокна») и растворимую. Грубая, нерастворимая, подобно «метле», очищает стенки кишечника и стимулирует его перистальтику. Однако большое количество нерастворимых волокон может вызывать повышенное газообразование в кишечнике и даже спастические боли. Отруби не только очищают кишечник от вредных веществ, но при этом еще и замедляют процесс усвоения организмом минералов и витаминов. Более того, избыток в организме грубых волокон способствует снижению уровня тестостерона в крови у мужчин. Фрукты, овощи и отруби содержат по большей части именно грубую, нерастворимую клетчатку, потому при употреблении их в большом количестве дискомфорт неизбежен.
Растворимая клетчатка в присутствии жидкости разбухает и превращается в желе, размягчая каловые массы и облегчая их выведение. Кроме того, растворимая клетчатка помогает удалять из организма холестерин, желчные кислоты и отходы, образующиеся в процессе пищеварения, которые находятся в толстом кишечнике, а еще способствует регуляции уровня сахара в крови. Диета с высоким содержанием растворимой клетчатки способствует устранению запоров, снижает риск развития геморроя, снижает уровень холестерина и сахара в крови, помогает поддерживать нормальный вес, снижает риск развития рака толстой кишки, сердечных заболеваний и диабета 2-го типа.
Возможности лечения болезни Паркинсона
Болезнь Паркинсона — неврологическое заболевание, которое развивается из-за постепенной гибели нейронов и приводит к постепенной утрате двигательной активности. Болезнь считается неизлечимой, но существуют способы терапии, которые замедляют ее развитие, улучшают состояние пациента, помогают сохранять нормальное самочувствие и достойное качество жизни.
Медикаментозное лечение
На ранних стадиях медикаментозную терапию используют ограниченно, назначают минимально возможные дозировки лекарств. При болезни Паркинсона гибнут вырабатывающие дофамин нейроны. Лечение направлено на замедление и компенсацию этого процесса. Врач назначает препараты, которые:
Эти препараты убирают симптоматику заболевания, восстанавливают нормальное самочувствие. Недостаток лечения ими — большой объем побочных эффектов. При нормальной переносимости такая терапия помогает отсрочить наступление основного этапа заболевания и снизить дозировку препаратов, которые будут применяться позже.
Если болезнь Паркинсона прогрессирует, для симптоматического лечения используют Леводопу. Это — препарат с активным веществом, которое является предшественником дофамина. Оно превращается в дофамин в периферических тканях и ослабляет большую часть симптомов заболевания, корректирует самочувствие. Влияние на работу ЦНС ограничено, поэтому Леводопу комбинируют с другими препаратами.
Болезнь Паркинсона сопровождается рядом проблем со здоровьем: ухудшением общего самочувствия, психического состояния, обострением возрастных или хронических заболеваний. В этих случаях врач назначает дополнительные препараты, которые принимаются вместе с основными лекарствами от заболевания. Не допускается самостоятельный выбор и прием лекарственных средств. Некоторые комбинации могут усиливать побочные эффекты, снижать эффективность противопаркинсонических средств, резко ухудшать самочувствие. Подбор лекарств может выполнять только врач с учетом общего состояния здоровья, реакций организма, переносимости тех или иных медикаментов.
Мы перезвоним в течение 30 секунд
Диета
При болезни Паркинсона пациентам рекомендуют соблюдать специальный режим питания:
Врачи медцентра «Панацея» рекомендуют дополнительно принимать витамины, подобранные лечащим врачом — это улучшит общее состояние здоровья. Важно больше пить, чтобы не возникало обезвоживания. Состояние ЖКТ лучше контролировать отдельно — болезнь Паркинсона часто сопровождается проблемами с пищеварением.
Методы физиотерапии и реабилитации
Направлены на сохранение мышечного тонуса, поддержание двигательной активности, коррекцию работы ЦНС.
Лечебная физкультура. Для пациента подбирают комплекс упражнений, которые помогают сохранять координацию, пластичность, чувство равновесия. Это могут быть упражнения на растяжку, кардиотренировки, занятия с использованием специального инвентаря или на тренажерах. Если возможно, такие тренировки дополняют пешими прогулками. Лечебная физкультура помогает вырабатывать новые алгоритмы движения, физически адаптироваться к влиянию заболевания, ограничивать его, сохранять двигательную активность как можно дольше.
Электростимуляция. Это может быть ТЭС-терапия, электросон, электрофорез. Методики применяются для коррекции работы ЦНС, ее восстановления. Некоторые виды электростимуляции воздействуют на головной мозг, стимулируют процессы восстановления, замедляют дегенеративные процессы. Такая физиотерапия хорошо снимает стресс, улучшает самочувствие и эмоциональное состояние, уменьшает тревожность. Некоторые методы электростимуляции усиливают действие медикаментов, что позволяет снижать их дозировки и уменьшать риск появления побочных эффектов.
Иглорефлексотерапия. Используется как один из основных способов реабилитации при болезни Паркинсона. Точечное воздействие восстанавливает нормальную работу ЦНС, уменьшает проявления симптоматики, снимает боли. Исследования показывают, что иглорефлексотерапия наиболее эффективна на ранних стадиях заболевания (в первые 12 лет ее развития). С помощью этого метода физиотерапии можно повысить восприимчивость организма к лекарственным препаратам, снизить их дозировки.
Психотерапия
При болезни Паркинсона может снижаться выработка не только дофамина, но и серотонина, что провоцирует ухудшение эмоционального состояния. Пациент чувствует тревожность, подавленность, апатию, нежелание общаться, страхи. На фоне заболевания почти в 50% случаев развивается депрессия.
Психотерапия помогает справляться с этими расстройствами, восстанавливать нормальное психическое состояние, укреплять мотивацию для борьбы с болезнью. Последний момент особенно важен: человек должен быть настроенным на преодоление заболевания. Без этого другие методы реабилитации и медикаментозное лечение не будут эффективными.
Психотерапия начинается с информирования: терапевт подробно рассказывает пациенту о его заболевании, возможностях лечения и реабилитации. Вместе с врачом человек находит возможности для сохранения социального статуса или адаптации к новым условиям, вырабатывает положительный настрой. Болезнь Паркинсона меняет жизнь человека, и психотерапия в такой ситуации необходима, чтобы справиться с этими переменами.
Опытные врачи. Лечение в стационаре или на дому. Круглосуточный выезд по Москве и области. Профессионально, анонимно, безопасно.
Как оформить родственника в нашу клинику?
Наша клиника обслуживает пожилых пациентов на дому, амбулаторно или в условиях стационара. Вы можете приехать к нам в любой день, чтобы осмотреть центр, познакомиться с медперсоналом, получить консультацию. Мы просим заранее согласовывать время визита по тел. +7 (495) 373-20-18.
Мы оказываем услуги на платной основе, после подписания договора, внесения оплаты. При обслуживании на дому график визитов сиделок, набор процедур согласовывается индивидуально. Пациентам, которые будут проходить амбулаторное или стационарное лечение, клиника может предоставлять автотранспорт.
Необходимые документы:
Геронтологический центр “Панацея”
Лечение, реабилитация при психических заболеваниях и деменции у пожилых людей.
© 2017—2021 Все права защищены.
129336, Москва,
Шенкурский проезд, дом 3б
Болезнь Паркинсона
С годами у человека накапливается все больше болезней. К старости многие приходят с целым «букетом» недугов, некоторые из которых нельзя ни излечить, ни даже предугадать. К таким относится и болезнь Паркинсона.
Ее развитие не зависит от интеллектуальных способностей человека. Паркинсонизмом болели даже такие одаренные личности, как Сальвадор Дали. Медики до сих пор затрудняются ответить, почему он возникает. И все же методы борьбы с этим серьезным заболеванием имеются.
Симптомы болезни
Паркинсонизм относится к хроническим заболеваниям ЦНС. Детально описал и заложил основы его диагностики британец Джеймс Паркинсон. Он установил, что болезнь является результатом нехватки в организме дофамина — нейромедиатора, продуцируемого корой головного мозга.
Первые признаки проблемы обычно проявляются после 50 лет. Паркинсонизм — нейродегенеративноезаболевание, прогрессирующее с возрастом. Чем старше становится человек, тем сильнее проявляется симптоматика.
Распознать заболевание у пожилого человека можно по таким симптомам:
Существует несколько форм заболевания. В 40% случаев врачи диагностируют дрожательно-ригидную форму, самым ярким признаком которой является тремор. 30% пациентов страдают замедленностью движений. Дрожание конечностей при этом встречается редко.
У 20% диагностируется ригидно-дрожательная форма недуга. При ней пациенты испытывают сложности с координацией. В остальных случаях наблюдается дрожательная или акинетическая форма. При первой у больных страдает тонус мышц, мимика, присутствует сильный тремор. При второй симптомы практически незаметны.
Причины заболевания
Существует 3 главных провоцирующих фактора:
1. Изменения в клетках.
Двигательная деятельность человека полностью подчинена работе мозга. В первую очередь на нее влияет нейромедиатор дофамин. Чем его меньше в организме — а с возрастом производство дофамина снижается, — тем хуже тело координирует свои действия.
Уменьшение физической активности наблюдается практически у всех пожилых людей. Однако у не подверженных болезни Паркинсона граждан оно начинается гораздо позднее. У больных же людей симптомы проявляются рано и с каждым годом все усиливаются.
Количество дофамин содержащих клеток у них резко уменьшается. Этот процесс развивается стремительно, постепенно приводя человека к полной беспомощности и инвалидности.
Болезнь Паркинсона — «подарок» от предков. Если родители ею болели, то у потомства вдвое больше шансов столкнуться с теми же проблемами в старости. Склонность к дегенеративным процессам ЦНС заложена в генах.
3. Влияние негативных факторов.
Развитие недуга у пожилых людей обусловлено еще и тем, что вырабатывающие дофамин участки мозга очень чувствительны к негативным факторам. Болезнь Паркинсона могут спровоцировать:
Если болезнь развилась на фоне этих факторов, то говорят о вторичном паркинсонизме. Какими бы ни были причины, недуг всегда сильно осложняет жизнь престарелых. Из-за того что человек не может свободно перемещаться, он становится менее социально активным. Отчужденность и одиночество плохо сказываются и на психическом здоровье.
Депрессия и ограниченность перемещений делают человека незащищенным перед разными недугами. Пациенты с Паркинсоном предрасположены к инфекционным и вирусным заболеваниям, а из-за плохой координации еще и регулярно получают травмы. Естественно, человеку с таким списком проблем нужна постоянная помощь.
Проявления болезни Паркинсона
Существует 2 вида признаков. К первому относятся все те симптомы, которые были описаны ранее: гипокинезия, тремор и пр. Уменьшение двигательной активности — один из наиболее тяжелых «спутников» болезни.
У здорового человека побуждение что-либо сделать сразу же подкрепляется готовностью мышц. Абсолютное большинство движений — ходьба, бег и пр. — выполняется непроизвольно, сразу же, без какой-либо предварительной подготовки. Здоровый человек шагает, не задумываясь о том, что надо поднять ногу, перенести ее на новое место и опустить.
Мышцы больного слабо воспринимают нервные импульсы, поэтому между побуждением и самим действием проходит довольно ощутимый промежуток времени. Болезнь Паркинсона сказывается на ходьбе, движениях головы и рук, даже мимике человека. Лицевые мышцы, утратив тонус, почти не отражают истинных эмоций пациента. Со стороны кажется, что ему все безразлично.
Снижение двигательной активности проявляет себя по-разному. Иногда пациенты просто замирают, причем, в довольно неудобных позах. Меняется и почерк. Пожилой человек начинает медленнее писать и делает это с заметным усилием.
Сгибающие и разгибающие конечности мышцы у больного работают одновременно, поэтому тело постоянно находится в тонусе. Это состояние сам больной явственно ощущает. Людям с развившейся болезнью свойственна определенная поза: склоненная голова, прижатые к телу, чуть согнутые руки.
Еще один характерный признак — так называемый «тремор покоя». Когда больной не двигается, его голова и руки совершают мелкие ритмичные колебания. Если человек волнуется, дрожь усиливается.
По мере развития недуга тремор поражает все тело. Могут подергиваться глаза, ноги, нижняя губа. При самой тяжелой форме паркинсонизма тремор почти прекращается из-за полной ригидности мышц.
Эти признаки тесно переплетены с неспособностью сохранять равновесие. Поскольку мышцы слабо реагируют на сигналы головного мозга, человек не может скоординировать движения ног с положением тела. Его походка становится шаркающей. Любой толчок может привести к падению.
Описанные симптомы редко встречаются в единичном варианте. Обычно они группируются, и картина болезни Паркинсона проявляется в полной мере. У пациентов также могут встречаться сложности с мочеиспусканием/дефекацией, чрезмерная активность сальных желез, слюнотечение и психические изменения. Больные паркинсонизмом чувствуют себя лишними, раздражаются по пустякам, часто бывают ворчливы и скупы.
Врачи у пациентов с таким диагнозом нередко диагностируют депрессию. Те замыкаются в себе, стараются избегать контактов с окружающими, иногда зацикливаются на одной идее. Появляются проблемы с ночным сном. Больные часто встают по ночам, ходят по дому, никак не могут заснуть.
Самое печальное, что из-за недуга страдают и умственные способности. На последних стадиях престарелые теряют память и впадают в старческую деменцию.
Стадии болезни
Различают 5 стадий заболевания, характеризующихся следующими признаками:
Болезнь может развиваться медленно или стремительно. В одних случаях пожилые люди остаются на определенной стадии более 5 лет, в других — за 2 года переходят к полной недееспособности и беспомощности. Если заболевание не лечится, продолжительность жизни сокращается до 10 лет.
Деменция
Самое тяжелое проявление болезни Паркинсона — слабоумие, или деменция. Она встречается у 25% пациентов. Пожилые люди с таким симптомом апатичны, замкнуты, озлоблены. Очень часто они погружаются в глубокую депрессию.
Поскольку полностью излечить паркинсонизм нельзя, главной задачей медиков является минимизация негативной симптоматики и отдаление V стадии недуга, которая заканчивается смертью.
Диагностика
Первая задача врача — выявление причин заболевания. Важно определить, является ли оно собственно болезнью Паркинсона или характерная симптоматика — следствие других недугов. Вторичный паркинсонизм способны вызывать:
Диагностику начинают с обследования у невролога. Назначив терапию, врач постоянно контролирует реакцию организма на медпрепараты. Если пациент положительно реагирует на лекарства, предназначенные именно для излечения болезни Паркинсона, то диагноз подтверждается. Вторичный паркинсонизм частично устраняется другими средствами.
В ряде случаев проводится аппаратная диагностика с помощью МРТ и компьютерной томографии.
Положена ли инвалидность
Поскольку заболевание серьезно сказывается как на физических, так и на умственных способностях пациентов, при нем назначается инвалидность. В I группу попадают больные, неспособные обслуживать себя и имеющие серьезные проблемы с работой мышц и координацией.
Если пенсионер может себя обслуживать и выполнять простейшие действия в быту, ему присваивается II группа. В третью попадают достаточно сохранные больные, у которых нарушения двигательной активности минимальны.
Лечение болезни Паркинсона
Сложность недуга заключается в его хроническом течении. Излечиться от болезни Паркинсона полностью невозможно. Однако уже сейчас есть медицинские препараты, помогающие пациенту сохранять физическую и интеллектуальную активность достаточно долгий срок.
Терапия при этом комплексная. Она включает прием специальных лекарств и витаминов, гимнастику, сеансы психотерапии и массажа. Пациенту нельзя уменьшать двигательную нагрузку. Чем дольше мышцы будут активны, тем позднее начнут проявляться заторможенность, потеря координации и другие симптомы.
В числе препаратов, использующихся для лечения Паркинсона, — «Мирапекс», «ПК-Мерц» и пр. Они содержат вещества, приостанавливающие гибель дофамин содержащих нейронов. В комплексе с такими медпрепаратами пациенту назначают купирующие конкретные симптомы лекарства. Например, «Леводоп» хорошо снимает тремор и другие двигательные нарушения.
Хирургические методы
Если пациент слабо реагирует на прием медикаментов, применяются современные методы хирургического лечения. В мозг больного внедряют электроды, стимулирующие активность нейромедиаторов, или сами дофаминсодержащие клетки.
Новое в лечении паркинсонизма
В последние десятилетия болезнь очень активно исследуется. Сейчас проводятся опыты по лечению стволовыми клетками. Ученые высказали предположение, что эта методика способна продлевать активную фазу жизни пациентов до 15 лет. Сейчас технология испытывается, и пока не известно, когда она получит широкое распространение.
Другое направление исследований связано с изучением генов. Поскольку паркинсонизм генетически обусловлен, есть надежда на выявление хромосом, ответственных за его развитие. Калифорнийские ученые уже выяснили, что болезнь вызывает генная наследственная мутация.
Израильские специалисты тестируют ультразвуковую методику лечения. Ее суть заключается в том, что с помощью ультразвука разрушаются пораженные клетки, вследствие чего наиболее серьезные симптомы недуга исчезают. Этот метод во многом схож с хирургией, но является более щадящим для пациента.
Режим и правила питания
Существенно повысить результативность медикаментозной терапии помогает соблюдение режима и норм питания. Прежде всего, лекарства нужно принимать за полчаса до еды; тогда они будут лучше усваиваться. Питание больных Паркинсоном должно быть витаминизированным и разнообразным. Важно пить много воды (не менее 1,5 л в день).
Полезна пища, содержащая жирные омега-кислоты: орехи, морская рыба, растительные масла. Белковые продукты можно употреблять не чаще 3 раз в неделю. На растительную и молочную пищу ограничений практически нет. Если пациенту сложно глотать, блюда нужно готовить в перетертом или жидком виде. В день должно быть 4—5 приемов пищи (небольшими порциями).
Громадное значение имеет посильная физическая активность:
Уход за больными паркинсонизмом
Крайне важна не только физическая помощь, но и психологическая поддержка. Больному нужно помогать во всех начинаниях, но там, где это возможно, — позволять действовать самому. С ним также нужно много общаться, чтобы не угасали умственные способности.
Важно контролировать, чтобы пенсионер не забывал пить лекарства. От этого зависит течение болезни и общее состояние престарелого. Нехватка нужных веществ проявляется в:
Обращайте на это внимание и сообщайте обо всех подозрительных изменениях лечащему врачу! Возможно, больной нуждается в коррекции дозы препарата.
Когда заболевание перешло с первой стадии на вторую и последующие, не обойтись без инвалидной коляски и других приспособлений, облегчающих передвижения. Из комнаты больного следует убрать все вещи, которые могут его ранить или нанести другой вред. В ванной стоит оборудовать специальные поручни. Это поможет избежать падений и травм.
Профилактика заболевания
Предугадать развитие болезни Паркинсона очень сложно. Даже если у ближних родственников ее не было, нельзя гарантировать, что и дальние ею тоже не болели. Людям, стоящим на пороге старости, рекомендуется:
Соблюдая эти правила и внимательно относясь к своему здоровью, можно долго оставаться активным и полным сил. Но если тревожные симптомы все же дали о себе знать, нужно срочно обратиться за медицинской помощью. Чем раньше будет предпринято соответствующее лечение, тем дольше человек сможет оставаться в хорошей физической и умственной кондиции.