Что нельзя кушать при железодефицитной анемии
Питание при анемии. Что можно, а что нельзя?
Анемия лидирует в списке болезней крови. Описать это заболевание можно так: синдром, при котором уменьшается количество эритроцитов и резко снижается концентрация гемоглобина в крови. Это нарушает кислородный обмен и человек начинает испытывать упадок сил, сердечные боли, сонливость, головокружение. В сложных случаях, при отсутствии лечения и правильного питания, анемия приводит к легочной недостаточности, гипотонии, развитию сердечно-сосудистых, онкологических заболеваний.
Медики разделяют анемии на несколько видов: гемолитическая, железнодефицитная, мегалобластная, апластическая, хорническая и др. В большинстве случаев (свыше 90%) диагностика выявляет железодефицитную анемию. В зависимости от вида и степени тяжести заболевания пациентам назначаются лекарственные препараты и рекомендуется специальная диета.
Причинами появления анемии чаще всего являются генетика, болезни внутренних органов, полученные травмы или неправильный образ жизни. Например, в группе риска люди, потерявшие много крови вследствие травм или операций. Анемии часто подвержены женщины с обильными менструациями. Причиной малокровия может стать гастрит, язва желудка, геморрой, онкологические заболевания.
Неправильное питание, несбалансированные диеты и недостаток витаминов также являются причиной падения уровня гемоглобина. Например, железо, фолиевая кислота, витамины С и В прямым образом влияют на образование эритроцитов. Их нехватка в рационе детей и взрослых приводит к развитию анемии. Поэтому, роль правильного питания очень важна при лечении и профилактики болезни. Дальше мы расскажем, какие продукты необходимы для предотвращения риска малокровия.
Какие продукты и витамины полезны при лечении и профилактики анемии
Основные принципы составления меню при железодефицитной анемии:
Первое правило: в рационе должны обязательно присутствовать продукты, богатые белками, как способствующие лучшему усвоению железа. Жиры и углеводы для больных анемией «бесполезны», их доли в рационе не должны превышать нормы. Серьезных ограничений нет, но разумный подход приветствуется. Например, сахар стоит заменить медом, а сдобной выпечке предпочесть десерты из ягод и фруктов.
Еще одно правило, которого нужно придерживаться больным анемией: не пренебрегать жидкими блюдами. Супы, бульоны, соусы стимулируют работу секреции желудка, что способствует лучшему усвоению полезных веществ.
Третье правило касается употребления жидкости. Лучше всего пить железистые минеральные воды, газированные или без газа. А вот сладкую газировку лучше исключить из меню, заменив отваром из шиповника или компотом из сухофруктов. Полезны соки из граната, клюквы, яблок, цитрусовых.
Правильный рацион при анемии – это набор блюд из продуктов, богатых белками и железом:
Диетологи рекомендуют сочетать белковую пищу и «витаминную»: лечебный эффект при таком питании достигается быстрее. Для поддержания витаминного баланса, больным анемией необходимо регулярно употреблять:
Нежелательные продукты
Рассмотрим, какие продукты стоит исключить из меню. К ним относятся ингредиенты, которые мешают всасыванию железа:
Рекомендации по составлению рациона
Как правильно составить меню для больного анемией, чтобы получить максимальную пользу и насладиться вкусом? Диетологи советуют разделить дневной рацион на 5 приемов. Для построения ежедневного меню используйте наши советы:
Рецепты для повышения уровня гемоглобина в крови
Людям с анемией нужно контролировать уровень гемоглобина: для женщин его диапазон от 120 до 145 г/моль, для мужчин от 130 до 160 г/моль. Общий анализ крови даст четкую картину текущего состояния больного. О снижении нормы эритроцитов в крови скажет внешний вид и самочувствие. Первые признаки анемии: бледнеет кожа, слоятся ногти, выпадают волосы, повышается утомляемость.
Если необходимо быстро повысить уровень гемоглобина, откажитесь от вредных привычек, увеличьте время прогулок на свежем воздухе и перестройте свой рацион по принципам здорового питания.
Продукты, помогающие быстро восстановить норму эритроцитов в организме:
Народные средства тоже могут быть использованы для лечения анемии. Приведем несколько рецептов:
Для того, чтобы быстро поднять гемоглобин у детей, мы рекомендуем использовать вкусные и полезные блюда;
Как видите, повысить уровень гемоглобина в домашних условиях совсем не сложно. Залог успеха – правильное меню, отказ от вредной пищи, здоровый сон и физическая активность.
Анемия — симптомы, лечение и питание
Анемией (или малокровием) называют состояние, при котором в крови уменьшается концентрация гемоглобина и, соответственно, количество эритроцитов — клеток крови, переносящих кислород к органам и тканям и удаляющих из них углекислый газ.
Происходит это в подавляющем большинстве случаев тогда, когда возникает дефицит железа. Из-за этого перестают образовываться в нужном количестве молекулы гемоглобина, являющиеся самой важной частью эритроцитов.
Железо — незаменимый элемент в эритроците, именно он удерживает молекулы кислорода, чтобы перенести его из легких к каждой клетке организма.
В результате нарушается транспортная функция крови: сниженное количество эритроцитов не справляется с насыщением всех клеток кислородом, возникает гипоксия (кислородное голодание). Это грозит развитием большого количества патологий, ведь от недостатка кислорода и переизбытка невыведенного углекислого газа страдают все органы и в первую очередь мозг, сердце, печень, сильно угнетается иммунитет.
Симптомы анемии
Начальная форма анемии почти не проявляет себя тревожным симптомами. Однако при нарастании дефицита железа в организме появляются следующие жалобы довольно общего характера:
Более специфические симптомы, характерные для средней и тяжелой степени анемии, это:
Причины возникновения анемии
Снижение содержания железа в организме может происходить из-за множества причин. Однако принципиально выделяются такие факторы:
Важность питания при анемии
С помощью диетического питания можно в значительной степени повлиять на показатели крови при легкой степени анемии. Часто только изменением стиля питания удается добиться увеличения содержания железа в организме, без применения лекарственных препаратов.
Как питаться при анемии
Питание при анемии должно быть дробным, 4-6 раз в день. Последний вечерний прием пищи не позднее, чем за 2 часа до сна. Содержание белка в рационе обычно увеличивают до 110-120 г в сутки, ограничивают быстрые углеводы (сахар, кондитерские изделия, выпечка).
Особое внимание уделяется максимальному снижению количества насыщенных животных жиров, которые снижают усвоение железа. Ограничения касаются также потребления соли (до 6 г в день).
Лучше всего готовить блюда на пару, отваривать, тушить и запекать. Из рациона исключается все жирное, копченое, пряное, соленое и острое. Нужно выпивать достаточное количество жидкости, около 1,5 л в день.
Меню при анемии
При анемии важно включать в меню продукты, являющиеся пищевыми источниками железа. Однако не менее важно использовать в диете вещества, улучшающие всасывание железа в организм. Известно, что наличие в продуктах кислот (аскорбиновой, янтарной, лимонной и т.д.) активизируют процессы усвоения железа.
А эти вещества ухудшают их:
Железо содержится во многих продуктах, однако степень его усвоения разная. Лучше всего железо всасывается из говядины, чуть хуже — из мяса птицы, рыбы. Железо из печени, яиц, молочных продуктов и злаковых имеет самый маленький процент усвоения. Лучшими растительными источниками железа, благодаря наличию аскорбиновой и других кислот в составе, являются:
Список продуктов и блюд, рекомендованных и нежелательных при анемии:
Продукты, снижающие усвоение железа:
Продукты, содержащие железо и повышающие его усвоение:
Важность белка при анемии
Основная причина анемии — недостаточный синтез в организме молекул гемоглобина, входящих в состав красных кровяных телец — эритроцитов. Гемоглобин — это белок, сложная структура которого содержит атомы железа. Поэтому обязательным условием для образования молекул гемоглобина является наличие в организме в достаточном количестве этих двух компонентов — белка и железа. Без каждого из них гемоглобин просто не из чего будет «построить».
Дисо Нутримун
Белок для лечения и реабилитации
Легкоусвояемая, не имеющая вкуса белковая смесь, источник белков и необходимых организму аминокислот для борьбы с болезнями, восстановления после травм, болезней и операций.
Учеными уже давно установлено, что для усвоения железа необходимо присутствие нескольких факторов: аскорбиновой кислоты, витаминов группы В и достаточное количество белка.
Именно белок трансферрин отвечает за всасывание железа в кишечнике и перенос его к месту синтеза гемоглобина. Если белка в рационе будет недостаточно, усвоение железа будет значительно снижено. То есть, белок нужен как для усвоения железа, так и непосредственно для синтеза гемоглобина.
Дисо Нутримун при анемии
При анемии важно заботиться и о количестве белка, и о его качестве. Самым полезным будет белок, обладающий высокой биодоступностью. К тому же, принципиально важно, чтобы белковые продукты при этом не содержали животных жиров и других компонентов, снижающих усвоение железа.
Традиционные продукты питания, содержащие полноценные животные белки, к сожалению, не вполне отвечают данным требованиям. Поэтому включение в состав блюд белковой смеси Дисо Нутримун — идеальное решение поступления полезного при анемии белка.
Что такое Нутримун?
В белковой смеси Нутримун содержатся концентрированные белки молока, которые обладают высочайшей биологической ценностью и при этом легко усваиваются. Белок Нутримуна сбалансирован по аминокислотному составу, что делает его биологическую ценность самой высокой.
Белковая смесь Нутримун — реальная помощь в обеспечении организма белком при многих нарушениях пищеварения, когда приходится соблюдать особую ограничительную диету, питаться часто и небольшими порциями.
Как он помогает?
Нутримун — это белок, который легко переварится даже при недостатке пищеварительных ферментов, так же легко будет усвоен организмом и принесет максимальную пользу. Используйте Нутримун наряду с традиционными продуктами в диете, назначенной врачом, добавляйте его в любые блюда и напитки.
Нутримун, как дополнительный источник полноценного белка, обязательно поможет скорейшему выздоровлению и восстановлению нарушенных функций. Дисо Нутримун не содержит в своем составе насыщенных животных жиров и веществ, снижающих абсорбцию железа, что выгодно отличает его от других белковых продуктов.
Заключение
Анемия коварна тем, что недостаток железа нарастает постепенно и человек может длительное время не обращать внимание на возникшие симптомы. Не игнорируйте любые изменения в состоянии здоровья, ведь диагностика анемии очень проста — достаточно сдать анализ крови.
Нельзя принимать самостоятельно без обследования и назначения врача препараты железа, ведь переизбыток этого элемента не менее опасен, чем его нехватка.
Анемию обязательно нужно вовремя выявлять и лечить под контролем врача. При отсутствии лечения и диетического питания, болезнь прогрессирует и развиваются осложнения. Только полное обследование, выявление причины и квалифицированная медицинская помощь — залог успеха в лечении анемии.
При правильном подходе к питанию и лекарственной поддержке железодефицитная анемия почти всегда поддается успешной коррекции.
Железодефицитная анемия у детей
Почему при ЖДА необходимы препараты железа? В чем преимущества препаратов последнего поколения? Почему прием препаратов железа должен быть длительным? Картина крови при хронической железодефицитной анемии. Выраженные гипохромия эритроци
Почему при ЖДА необходимы препараты железа?
В чем преимущества препаратов последнего поколения?
Почему прием препаратов железа должен быть длительным?
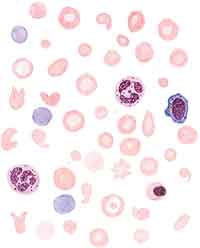 |
| Картина крови при хронической железодефицитной анемии. Выраженные гипохромия эритроцитов, анизоцитоз, пойкилозитоз, шизоцилы, присутствие полихроматофилов |
Анемия — это патологическое состояние, характеризующееся снижением массы эритроцитов, часто в сочетании с уменьшением количества эритроцитов в единице объема крови. Причин возникновения анемий очень много; для детского же возраста наиболее типична железодефицитная анемия (ЖДА). ЖДА характеризуется наличием небольших гипохромных эритроцитов и истощением запасов железа в организме.
Распространенность дефицита железа у детей в раннем возрасте, по данным ВОЗ, составляет от 17,5 до 30%.
Можно выделить следующие причины развития дефицита железа у детей.
Важно отметить, что у детей раннего возраста причинами дефицита железа, как правило, являются недостаточное депо железа и нерациональное питание, а у детей старшего возраста — кровопотеря и резкое вытяжение.
Патофизиологические аспекты
Поскольку всасывание железа ограничено, у большинства людей его поступление с пищей едва покрывает текущую потребность организма, в результате заболеваний или неправильного питания довольно легко развивается дефицит железа. Этот процесс состоит из нескольких стадий.
Стадия 1. Потеря железа превышает его поступление. На фоне отрицательного баланса железа его запасы в костном мозге постепенно истощаются. Хотя уровень железа в сыворотке и количество гемоглобина остаются нормальными, содержание ферритина в сыворотке уменьшается (ниже 20 нг/мл). По мере истощения запасов железа происходит компенсаторное повышение концентрации трансферрина (о чем свидетельствует увеличение железосвязывающей способности).
Стадия 2. Истощенные запасы железа уже не обеспечивают эритропоэтическую функцию костного мозга. В то время как уровень трансферрина в плазме растет, содержание железа в сыворотке снижается, что приводит к его всевозрастающей нехватке при образовании эритроцитов. Эритропоэз нарушается, когда уровень железа ниже 50 мкг%, а насыщение трансферрина — ниже 16%. Возрастает концентрация рецепторов ферритина в сыворотке (более 8,5 мг/л).
Стадия 3. Анемия при внешне нормальных эритроцитах и эритроцитарных индексах.
Стадия 4. Развитие микроцитоза и затем гипохромии.
Стадия 5. Дефицит железа сопровождается симптомами тканевых нарушений.
Клинические проявления
Представление о клиническом статусе больного с анемией зависит от основного заболевания и формы анемии (острой или хронической). ЖДА — состояние хроническое. Проявление анемии per se объясняют с помощью патофизиологических механизмов. Большинство симптомов ЖДА являются отражением сердечно-сосудистых и газообменных изменений, компенсирующих уменьшение массы эритроцитов. Степень выраженности симптомов зависит от скорости развития анемии (при медленном развитии анемии, характерном для железодефицитных состояний, времени для полного развития компенсаторных механизмов достаточно) и ее длительности. Даже анемия средней тяжести нередко протекает бессимптомно. Ребенок может жаловаться на усталость, одышку и сердцебиение, особенно после физической нагрузки. При тяжелой анемии симптоматика сохраняется и в состоянии покоя, больной не может переносить физические нагрузки. Если уровень гемоглобина менее 75 г/л, то минутный сердечный выброс в покое заметно повышается по мере увеличения как частоты сердечных сокращений, так и ударного объема. Симптомы сердечной недостаточности развиваются, когда резерв миокарда исчерпан. Следовательно, тяжесть состояния больного определяется прежде всего степенью выраженности сердечно-сосудистых нарушений.
Симптоматика при анемии средней и тяжелой степени распространяется и на другие системы органов. Больной часто жалуется на головокружение и головные боли, шум в ушах, возможен даже обморок. Человек становится раздражительным, нарушается сон, снижается концентрация внимания. Поскольку кровоток в коже снижен, может развиваться гиперчувствительность к холоду. Возникает симптоматика и со стороны желудочно-кишечного тракта — резкое снижение аппетита, диспепсические расстройства (тошнота, изменение характера и частоты стула), прежде всего это происходит за счет шунтирования крови, минующей сосудистое русло внутренних органов. У девочек-подростков нарушается менструальный цикл, что проявляется в виде аменореи или обильного кровотечения.
Основной признак анемии — бледность кожных покровов. Однако его информативность ограничена другими факторами, определяющими цвет кожи.
Поэтому наиболее информативным признаком анемии является бледность видимых слизистых — слизистой оболочки полости рта, ногтевого ложа и конъюнктивы век. Информативным также считается цвет кожи на сгибах ладонной поверхности — если по цвету они не отличаются от окружающей кожи, то уровень гемоглобина у больного, как правило, менее 80 г/л.
Развитие бледности кожных покровов при анемии объясняется двумя факторами: первый — это, несомненно, уменьшение уровня гемоглобина в крови, второй — шунтирование крови в обход сосудов кожи и других периферических тканей, способствующее усиленному кровоснабжению жизненно важных органов. Перераспределение кровотока представляет собой один из важных механизмов компенсации анемии.
Из других клинических симптомов анемии следует отметить уже упоминавшиеся выше тахикардию, значительные колебания пульсового давления, систолический шум изгнания над предсердиями, снижение умственной и физической активности, дети становятся раздражительными, быстро утомляются, их сон беспокойный, аппетит снижен.
При ЖДА к обычным симптомам анемии присоединяются признаки, специфичные для недостаточности железа. При длительном дефиците железа появляются извращенные аппетит (поедание мела, грязи, красок) и обоняние (нравятся резкие запахи бензина, красок, лаков, поедание льда (пагофагия), развиваются глосситы, хейлит, койлонихия (истонченные, исчерченные, ломкие ногти). При дефиците железа падает активность иммунной системы за счет снижения синтеза ИЛ-2, Т-киллеров; дети чаще болеют ОРВИ, что, в свою очередь, усугубляет имеющийся дефицит железа.
Диагноз подтверждается лабораторными данными. Критерием диагностики ЖДА является анемия микроцитарная, гипохромная, норморегенераторная. Для ЖДА характерны анизоцитоз, тромбоцитоз, снижение уровня сывороточного железа (менее 13 ммоль/л), общая железосвязывающая способность сыворотки не изменена или повышена, уровень сывороточного ферритина менее 15 нг/мл, насыщение трансферрина меньше 16%, уровень протопорфирина эритроцитов повышен, уровень Hb A2 снижен, в костном мозге отмечается раздражение красного ростка (эритроциты : гранулоциты = 1:1 — 1:2), типично отсутствие в костном мозге запасов железа и кольцевидных сидеробластов.
В дифференциально-диагностический поиск включаются талассемия, отравление свинцом, анемия при хронических заболеваниях, врожденные нарушения обмена железа (дефицит трансферрина, нарушение утилизации железа, нарушение реутилизации железа), гемосидероз, в том числе синдром Гудпасчера, дефицит меди.
Принципы лечения ЖДА у детей
Диетотерапия при ЖДА у детей
В настоящее время общепризнано, что устранить дефицит железа в организме только с помощью диетотерапии невозможно. Это связано с тем, что всасывание железа из пищевых продуктов ограничено — 1,8-2 мг (не более 2,5 мг) железа в сутки — даже при рациональном питании, соответствующем возрасту, и при потреблении достаточного количества продуктов с высоким содержанием железа. (Для сравнения: здоровый ребенок в зависимости от возраста теряет за сутки от 0,15 до 0,6 мг железа, девочка во время месячных — 15-50 мг) При приеме современных препаратов железа оно усваивается в 20 раз лучше. Диетотерапия должна быть одной из составляющих терапии ЖДА у детей.
С другой стороны, очень важно ориентироваться не на содержание железа в продуктах питания, а на его форму. Именно форма железа определяет процент его всасывания и усвоения и, следовательно, эффективность терапии. Из различных форм железа легче всего усваивается гемовое железо — сложное органическое соединение, в котором железо находится в составе гемоглобина; неорганические соединения — соли железа — усваиваются организмом значительно хуже. Железо в составе гема активно захватывается клетками слизистой кишечника и всасывается в неизмененном виде. Процессы всасывания гема в кишечнике не зависят от кислотности среды и активности пищевых ферментов. Железо из злаков, овощей, фруктов всасывается значительно хуже из-за присутствия в них ингибиторов ферроабсорбции, таких, как оксалаты, фосфаты, танин и другие. Сравните: коэффициент усвояемости железа из говядины (гемовое железо) составляет 17-22%, из фруктов — не более 3%. Степень усвояемости железа из продуктов животного происхождения также зависит от формы железосодержащих соединений. Так, из печени, где соединения железа представлены в виде ферритина и трансферрина, железо усваивается в значительно меньшем количестве, чем из мясных продуктов, хотя общее содержание железа в печени в 3 раза больше, чем в мясе. Поэтому включение печени в рацион питания для устранения дефицита железа или с профилактической целью не имеет никакого смысла. Таким образом, рацион питания должен быть максимально богат продуктами, в которых железо содержится в виде гема (язык говяжий, мясо кролика, говядина).
Необходимо отметить также, что мясо, печень и рыба улучшают всасывание железа из фруктов и овощей при одновременном их употреблении.
Всасываемость железа из злаковых, бобовых, клубневых, овощей, фруктов значительно ниже, поскольку железо в них содержится в негемовой форме, и во многом зависит от содержания в рационе веществ, ингибирующих или потенцирующих всасывание железа. Усиливают всасывание негемового железа аскорбиновая кислота, продукты из мяса, птицы, рыбы, а также вещества, понижающие кислотность пищи (например, молочная кислота). Снижают усвоение негемового железа соевый протеин, полифенолы, входящие в состав чая, кофе, орехов и бобовых. Несмотря на высокое содержание железа в некоторых продуктах растительного происхождения, они не могут обеспечить высокую потребность в железе, характерную для растущего организма, поскольку железо из них всасывается значительно хуже, чем из продуктов животного происхождения. Рекомендации употреблять в больших количествах фруктовые соки, яблоки, гранаты, гречневую крупу и другие продукты в целях восполнения депо железа при ЖДА также нельзя считать обоснованными. Сбалансированная по основным ингредиентам диета позволяет «покрыть» только физиологическую потребность организма ребенка в железе, но никак не устраняет дефицита железа и должна использоваться в комплексе с препаратами железа при лечении ЖДА. Однако полноценная и сбалансированная диета занимает важное место в профилактике развития дефицита железа в организме ребенка во все периоды детства.
Медикаментозная терапия при ЖДА
Основной задачей терапии ЖДА является устранение дефицита железа в организме ребенка. Это достигается благодаря приему железосодержащих лекарственных препаратов. Основные требования, предъявляемые к препаратам железа, — это достаточное содержание в них элементарного железа и отсутствие побочных эффектов и осложнений. В настоящее время на фармацевтическом рынке России достаточный выбор препаратов железа, что расширяет возможности врача и позволяет учитывать индивидуальные особенности пациентов при назначении лечения (табл. 1). В частности, появились удобные формы для детей младшего возраста — капли и сироп (феррум лек, мальтофер, актиферрин, гемофер).
Все препараты зарегистрированы и разрешены к применению в Российской Федерации.
Современные препараты железа разделяют на две группы:
Усвояемость железа из лекарственного препарата зависит от содержания в нем элементарного (активного) железа. Наибольшее количество элементарного железа содержится в препаратах, в которых железо представлено в виде фумарата (ферретаб, ферронат) или сульфата двухвалентного железа (актиферрин, ферро-фольгамма, гемофер пролангатум, ферро-градумет). В настоящее время появились препараты железа нового поколения, к которым относятся лекарственные средства, представленные гидроксид-полимальтозным комплексом трехвалентного железа (мальтофер, феррум лек). Особенностью этих препаратов является то, что поступление железа из кишечника в кровь происходит путем активного всасывания в отличие от солевых соединений железа, всасывание которых происходит по градиенту концентрации. Это важно, поскольку исключается возможность передозировки препаратов железа, содержащих гидроксид-полимальтозный комплекс трехвалентного железа.
Солевые препараты железа в просвете кишечника взаимодействуют с компонентами пищи и с другими лекарствами, что затрудняет абсорбцию железа. Поэтому эта группа препаратов железа назначается за час до еды. Однако на фоне выраженного свободнорадикального стресса, возникающего при взаимодействии железа со слизистой кишечника во время его диффузии, усиливается повреждающее действие на слизистую кишечника соединений железа, что проявляется диспепсическими расстройствами, вплоть до некроза слизистой. При плохой переносимости солевых препаратов железа их можно принимать и во время еды, что уменьшит побочные проявления, но и всасывание железа в свою очередь будет ухудшаться. Солевые препараты железа нельзя запивать чаем, молоком и сочетать их с приемом некоторых медикаментов (тетрациклинов, левомицетина, препаратов кальция, антацидов, пеницилламина), поскольку при этом снижается усвояемость железа.
Препараты неионного железа, как показывают проведенные исследования, не взаимодействуют с компонентами пищи и лекарствами, что позволяет использовать эти препараты, не нарушая режима питания детей (препараты можно добавлять в пищу, соки) и схемы терапии сопутствующей патологии (если есть необходимость в проведении такого лечения).
Суточная терапевтическая доза препаратов железа должна быть достаточной для нормализации уровня гемоглобина и восполнения запасов железа в костном мозге, что составляет для солевых препаратов железа 3-6 мг/кг/сут элементарного железа в два-три приема. Гидроксид-полимальтозный комплекс железа (феррум лек) назначается в дозе 3-6 мг/кг/сут в один или несколько (по желанию пациента) приемов.
Побочные реакции при приеме препаратов железа
Наиболее часто при лечении ферропрепаратами наблюдаются следующие побочные явления (табл. 2): металлический привкус во рту, потемнение эмали зубов, аллергические высыпания на коже, диспепсические нарушения в результате раздражающего действия на слизистую пищеварительного тракта, прежде всего кишечника (жидкий стул, тошнота, рвота). Поэтому начальные дозы препаратов должны составлять 1/2-1/3 терапевтической с последующим увеличением их до полной дозы в течение нескольких дней во избежание возникновения выраженных побочных действий. При непереносимости солевого препарата его можно заменить гидроксид-полимальтозным комплексом железа, в результате применения которого не возникает вышеописанных эффектов. Гидроксид-полимальтозный комплекс железа можно сразу применять в полной дозе. Неионные препараты железа не вызывают перечисленных выше побочных эффектов, чувство переполнения желудка также отмечается редко.
Парентеральное введение препаратов железа
Парентеральное введение препаратов железа проводится только по строгим показаниям из-за развития выраженных местных и системных побочных эффектов. Показания таковы: патология пищеварительного тракта (синдром нарушенного кишечного всасывания, неспецифический язвенный колит, хронический энтероколит, желудочно-кишечное кровотечение) и непереносимость железосодержащих препаратов при пероральном приеме.
Противопоказаниями к назначению препаратов железа являются анемии, не обусловленные дефицитом железа (гемолитические, апластические), гемосидероз, гемохроматоз.
Продолжительность курса лечения
Клинический и терапевтический эффекты при пероральной ферротерапии развиваются постепенно. Через некоторое время появляется клиническое улучшение: уменьшается слабость, исчезает головокружение, ребенок становится более активным, повышается аппетит, постепенно розовеют кожные покровы и видимые слизистые. На 8-10-й день терапии отмечается ретикулоцитарный криз — до 5%, что подтверждает эффективность лечения. Позже наблюдается повышение уровня гемоглобина, чаще всего нормализация гемоглобина происходит на 3-6-й неделе от начала терапии и зависит от степени тяжести анемии. В среднем уровень Hb повышается на 10 г/л за 10 дней. Однако нормализация уровня гемоглобина не является признаком устранения дефицита железа. Для полного восполнения депо железа в организме курс ферротерапии должен составлять не менее 3 месяцев.
Причины неэффективности ферротерапии
Неэффективность терапии на фоне приема препаратов железа при их хорошей переносимости может быть обусловлена следующими факторами:
ЖДА — это заболевание, при правильной терапии которого наступает полное выздоровление!




