Что нельзя делать с пороком сердца
Врожденные пороки сердца
Статья проверена врачом-кардиологом, к.м.н. Желяковым Е.Г., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Врожденные пороки сердца— это группа заболеваний, обусловленных анатомическими дефектами сердца, его сосудов или клапанов, которые возникли впериод внутриутробного развития.
Единой классификации врожденных пороков сердца несуществует, ноусловно ихможно разделить надве группы: белые исиние. При белых, или бледных, пороках сердца сброс крови происходит слева направо, артериальная ивенозная кровь несмешивается, вткани поступает недостаточное количество артериальной крови, что приводит кбледности кожных покровов. Синие— пороки справо-левым сбросом крови, при которых происходит смешивание артериальной ивенозной крови. Наблюдается цианоз кожи из-за недостаточного обогащения крови кислородом.
Кнаиболее распространенным врожденным порокам сердца относится тетрада Фалло, транспозиция магистральных сосудов, аномалии клапанов, дефекты межпредсердной имежжелудочковой перегородок, открытый артериальный проток, стеноз легочной артерии, коарктация аорты, аномалия Эбштейна, синдром гипоплазии левых отделов сердца, открытое овальное окно.
Причины врожденных пороков сердца
Причины врожденного порока сердца можно опятьже условно разделить надве большие группы— генетические иэкологические.
Среди генетических факторов различают:
Экологические факторы (влияние среды):
Симптомы врожденных пороков сердца
Врожденные пороки сердца могут допоры довремени никак непроявляться. Симптомы обусловлены типом заболевания, возможны боли вобласти сердца, одышка, аритмия, бледность, цианоз, проблемы сдыханием, отставание вразвитии иросте. При появлении хотябы одного изперечисленных признаков, необходимо незамедлительно обратиться кспециалисту.
Вотделении кардиологии Клинического госпиталя наЯузе работают профессионалы сбольшим практическим опытом. Наши врачи проведут диагностику, оценят вероятность развития сердечно-сосудистых заболеваний ипри необходимости назначат лечение, атакже дадут вам рекомендации, как снизить риск развития патологии.
Диагностика илечение врожденных пороков сердца в Клиническом госпитале наЯузе
Кардиологи Клинического госпиталя наЯузе ставят диагноз наосновании результатов ЭКГ, эхо-КГ, обзорной рентгенографии грудной клетки, ипосле этого назначают лечение. Вбольшинстве случаев требуется оперативное вмешательство. Снекоторыми заболеваниями можно справиться спомощью медикаментозных препаратов или инвазивных процедур. Влюбом случае, людям сврожденными пороками сердца нужно постоянно находиться под наблюдением кардиолога иследовать всем его рекомендациям.
Стоимость услуг
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Рекомендации пациентам после выполнения операции по замене сердечных клапанов
Лекарственная терапия после замены клапана
Пациенты, перенесшие операцию, должны принимать лекарства, назначенные кардиологом.
Антикоагулянты предотвращают образование тромбов, и поэтому их применение обязательно. Чаще всего среди них используется непрямой антикоагулянт варфарин. Лицам, которым был установлен биологический клапан, следует принимать варфарин в течение 3-6 месяцев (за некоторыми исключениями), а тем, у кого клапан механический, прием препарата потребуется вести постоянно.
Антикоагулянты – это препараты, которые фактически спасают жизнь пациентам с искусственными клапанами. Однако помимо пользы они могут нести и вред. Способность крови к свертыванию – это защитный механизм, который предотвращает кровопотерю при ранениях. При избыточном приеме антикоагулянтов, когда свертываемость подавляется слишком сильно, у пациента могут возникать соответствующие осложнения, иногда даже тяжелые кровотечения и геморрагический инсульт.
Чтобы этого избежать, очень важно контролировать состояние свертывающей системы крови. Поэтому пациентам, принимающим варфарин, нужно контролировать МНО (международное нормализованное отношение, оно определяет адекватность антикоагулянтной терапии). Оно, как правило, поддерживается на уровне 2,5-3,5 (могут быть некоторые вариации в зависимости от конкретного случая). Анализ крови на определение МНО следует сдавать ежемесячно.
Некоторым больным после замены клапанов также рекомендуется прием антиагрегантов – препаратов на основе аспирина.
Физические нагрузки после замены клапана
Нередко на замену клапанов отправляют пациентов, у которых до операции присутствовали проявления хронической сердечной недостаточности, ухудшающие переносимость нагрузок и не дающие больным возможности свободно и активно двигаться.
Операция улучшает самочувствие, однако больные часто не представляют, можно ли им увеличивать нагрузки, в каком конкретно режиме это делать и до каких пределов. Чтобы определиться с режимом нагрузок, пациенту лучше всего пройти реабилитационную программу в санатории. Ему будет подобран индивидуальный комплекс физических упражнений, которые он будет выполнять под надзором врача. Постепенно, с учетом динамики, двигательный режим расширится. В результате к окончанию срока реабилитации человек сможет жить полноценной активной жизнью, свободно переносить повседневные и другие нагрузки.
В случае, если больной не планирует проводить реабилитацию в санатории, с вопросами, связанными с физической активностью, ему следует обращаться к кардиологу. У врача можно уточнять любые вопросы: возможность заниматься теми или иными видами спорта, поднимать тяжести, управлять автомобилем и т.д.
В первые недели, в период восстановления после операции, контролировать степень нагрузок очень важно. Необходимо проявлять активность в такой степени, чтобы это, с одной стороны, не перегружало сердце, а с другой, не замедляло восстановление и не способствовало развитию осложнений.
Некоторые пациенты мало двигаются по причине того, что планирование нагрузок и выполнение упражнений требуют дисциплины, старания, усилий. Тем, кому заниматься лень, следует помнить, что двигательная активность улучшает прогноз заболевания сердца, тренирует сердечно-сосудистую систему, оказывает общее оздоровительное действие и помогает добиться лучших результатов проведенной операции.
Диета после замены клапана
Пациентам среднего и пожилого возраста, особенно тем, кто имеет ишемическую болезнь сердца, рекомендуется придерживаться особой диеты. Необходимо уменьшить содержание в рационе животных жиров и легкоусвояемых углеводов, а также снизить потребление поваренной соли, кофе и других стимуляторов. Вместе с тем, следует обогатить питание растительными маслами, свежими овощами и фруктами, рыбой и белковыми продуктами.
Молодые пациенты, не имеющие атеросклероза и его осложнений, могут не так строго относиться к своей диете, хотя и им лучше всего составлять рацион в соответствии с канонами здорового питания – для профилактики ИБС.
Избыточное употребление алкоголя противопоказано всем пациентам после замены клапанов сердца.
Работа после замены клапана
В пределах нескольких недель после операции пациентам, как правило, удается восстановить трудоспоспособность на прежнем уровне. В некоторых случаях требуется переход на более легкие условия работы. Иногда пациентам дается группа инвалидности.
Приведенные выше формулировки довольно обтекаемы, однако привести конкретные цифры здесь нельзя. Многое зависит от того, какой из клапанов был протезирован, каков вид искусственного клапана, в связи с каким заболеванием была проведена операция, в какой сфере занят человек.
В целом прогноз для трудовой деятельности благоприятный. Даже профессиональные спортсмены возвращались в спорт после этого оперативного вмешательства и успешно продолжали свою карьеру.
Другие рекомендации
Есть еще несколько обязательных советов, которым необходимо следовать пациентам, перенесшим операцию замены клапанов.
Следование необходимым рекомендациям поможет пациенту длительное время поддерживать отличное самочувствие и жить полноценной жизнью.
Чем опасен порок сердца
Порок сердца – изменение структур сердца (перегородок, клапанов, отходящих сосудов, стенок), которое нарушает движение крови в сердце или в кругах кровообращения (большому и малому). Порок сердца может быть как врожденным, так и приобретенным. Так чем же опасен порок сердца и как его определить?
Врожденный порок сердца – тот, который развился в период от второй до восьмой недели беременности. По статистике это заболевание встречается у 5-8 детей из тысячи.
Откуда появляется это заболевание и чем опасен порок сердца?
Причины врожденных пороков сердца до сих пор до конца неизвестны. Однако, считается что причиной развития порока сердца в утробе могут стать такие факторы как: влияние радиации, алкоголя, лекарственных средств, наркотиков, табака на организм матери; вирусные инфекции, которые будущая мать перенесла в первом триместре беременности.
Ряд исследований показали, что у женщин, страдающих от лишнего веса, шанс родить ребенка с пороком сердца на 36% выше, чем у женщин с нормальным весом.
Причины приобретенного порока сердца
Самыми распространенными причинами приобретенного порока сердца являются: ревматизм, сепсис, травма, атеросклероз, сифилис.
Виды врожденных пороков сердца:
1) Пороки сердца, которые вызваны наличием шунтов:
2) Пороки сердца, связанные с появлением препятствий кровотоку и, как следствие, увеличением нагрузки на сердце:
Чем опасен порок сердца?
Врожденный порок сердца может не сразу проявиться внешне. Некоторое время после рождения ребенок может выглядеть здоровым, и проявления заболевания могут происходить до третьего года жизни. Проявления порока сердца: отставания ребенка в физическом развитии, одышка при физических нагрузках, бледность или даже синий оттенок кожи.
Для пороков сердца с проявлением синего оттенка кожи характерны приступы, возникающие внезапно. Появляется беспокойство, цианоз, нарастает одышка, возможна потеря сознания. Такое состояние, как правило, встречается у детей до двух лет.
Для пороков с проявлением бледности характерны: отставание в развитии для нижней половины туловища, головные боли, головокружение, боль в сердце, ногах и животе.
Если вы ощущаете данные симптомы, необходимо записаться на консультацию к врачу-кардиологу, который проведет ряд необходимых исследований, поставит Вам точный диагноз и поможет вам справиться с эти недугом.
… после 70 жизнь только начинается
Структура статьи
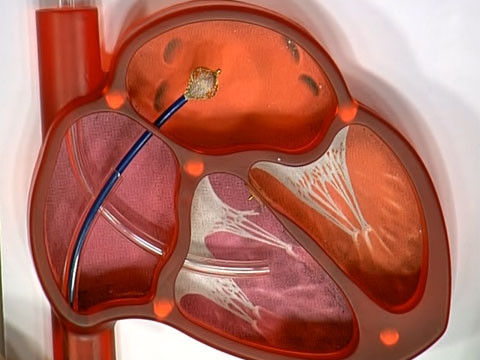
Помимо атеросклеротических поражений сосудов жизненно важных органов (сердца и мозга), которые могут вызвать опасные осложнения в виде инсульта и инфаркта, еще одной напастью для пациентов в возрасте 70 лет и старше являются повреждения клапанов сердца и, в частности, аортального клапана.
Аортальный клапан особенно подвержен патологическим изменениям (чаще всего сужению) у людей пожилого возраста.
Основными причинами данной проблемы являются:
По данным ВОЗ склеротические изменения аортального клапана наблюдаются у трети пациентов старше 65 лет и более чем у 37% людей в возрасте от 75 лет. Из них примерно у 15% наблюдается значительное сужение клапана (стеноз).
Чем опасен стеноз аортального клапана?
Как же помочь людям старше 70 лет с аортальным стенозом?
Медикаментозное лечение в данном случае практически неэффективно, а хирургическое лечение зачастую невозможно, потому что в таком возрасте у пациентов множество серьезных сопутствующих заболеваний.
Но последние достижения медицины дают шанс таким пожилым пациентам улучшить качество жизни, вести полноценную, активную жизнь, путешествовать, участвовать в общественной жизни и не опасаться за смертельно опасные осложнения.
О технологии
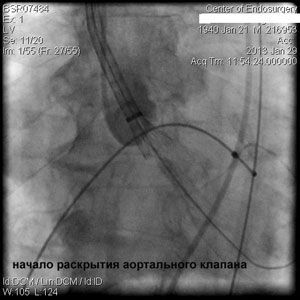
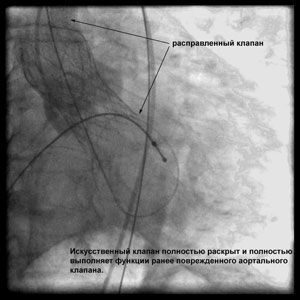
Через прокол (или маленький разрез) в артерии, в сжатом состоянии проводят искусственный клапан, который расширяется при его установке на месте поврежденного аортального клапана. После раскрытия клапан начинает функционировать и восстанавливает полноценную и нормальную работу аорты.
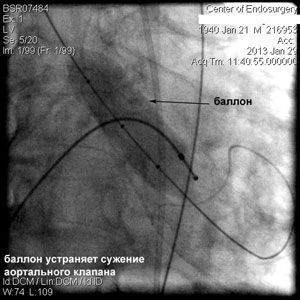
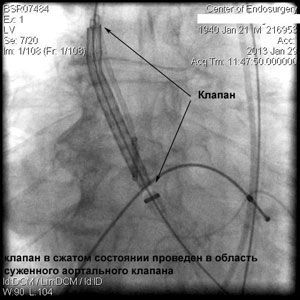
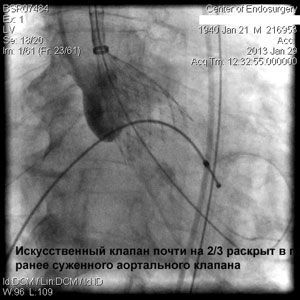
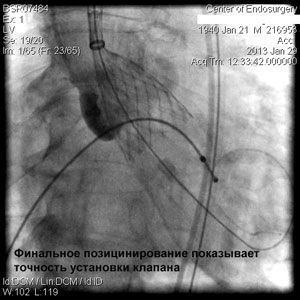
Впервые в России частная многопрофильная клиника «Центр эндохирургии и литотрипсии», опираясь только на собственные ресурсы и не расходуя бюджетные средства на здравоохранение, выполнила эту уникальную и высокотехнологическую операцию у двух пациентов в возрасте 74 и 82 года.
При этом у одного из пациентов ранее были устранены множественные атеросклеротические поражения сосудов сердца «нехирургическим» способом без наркоза. Таким образом, комплексное поражение сосудов сердца и клапана аорты у пациента было вылечено полностью с применением двух высокотехнологических малоинвазивных методик без кардиохирургической операции, требующей наркоза, вскрытия грудной клетки и искусственного кровообращения.
Болезнь клапанов сердца
Болезнь клапанов сердца обычно развивается в течение долгого времени, клинические симптомы появляются в возрасте от 60 лет и старше, в тоже время пороки сердца могут быть результатом инфекции, которая поражает и изменяет структуру клапанов сердца в течение нескольких дней.
Что такое болезнь клапанов сердца?

Характер изменений клапанов сердца можно разделить на две группы :
— клапаны, которые не закрываются в полной мере (недостаточность клапана), что приводит к регургитации (обратному току) крови через клапан в обратном направлении (например, из аорты в левый желудочек) и
— клапаны, которые не открываются должным образом (стеноз клапана), что вызывает затруднение току крови и его ограничению.
Клапанные пороки сердца встречаются относительно часто, составляя от 20 до 25% всех органических заболеваний сердца у взрослых. Наиболее часто выявляются пороки митрального клапана, второе место по частоте занимают поражения клапана аорты. Почти во всех случаях у детей и в 90% случаев у взрослых возникновение порока связано с ревматизмом. Вторым по частоте заболеванием является бактериальный эндокардит. Редкими причинами формирования порока могут быть системная красная волчанка, склеродермия, ревматоидный артрит, у взрослых — атеросклероз, ишемическая болезнь сердца.

Митральный клапан перекрывает обратный ток крови из левого желудочка в левое предсердие. Пролапсом называется состояние, когда створки клапана в момент сокращения желудочка не закрывают отверстие «наглухо», а прогибаются в полость предсердия, пропуская кровь в обратном направлении. Это сопровождается характерным щелкающим звуком или сердечным шумом. Количество крови, возвращающееся в предсердие, может служить мерой выраженности порока.
В зависимости от того, когда появился порок клапана сердца, различают первичный и вторичный пролапс:
1. Первичный (идиопатический) пролапс клапана является врожденным, обусловлен генетическим дефектом строения соединительной ткани, из которой состоят створки клапана.
2. Вторичный (приобретенный) пролапс клапана сердца появляется в результате травм грудной клетки, ревматизма, инфаркта миокарда и других причин.
Сегодня некоторые эксперты считают первичный пролапс митрального клапана всего лишь разновидностью нормы, а вовсе не болезнью.
Симптомы пороков клапанов сердца:
Лечение пороков клапанов сердца
Проводимое при пороках сердца консервативное лечение направлено на профилактику осложнений и рецидивов первичного заболевания (ревматизма, инфекционного эндокардита и т. д.) коррекции нарушений ритма и сердечной недостаточности. Всем пациентам с выявленными пороками сердца необходима консультация кардиохирурга.